傳染性單核細胞增多症
| A+醫學百科 >> 傳染性單核細胞增多症 |
傳染性單核細胞增多症(Infectious mononucleosis)是由EB病毒(EBV)所致的急性自限性傳染病。其臨床特徵為發熱,咽喉炎,淋巴結腫大,外周血淋巴細胞顯著增多並出現異常淋巴細胞,嗜異性凝集試驗陽性,感染後體內出現抗EBV抗體。
目錄 |
病原學
EBV屬皰疹病毒群。1964年由Epstein、Barr等從非洲惡性淋巴瘤的細胞培養中首先發現。病毒呈球形,直徑約180nm,衣殼表面附有脂蛋白包膜,核心為雙股DNA。
本病毒對生長要求極為特殊,故病毒分離較困難。但在培養的淋巴細胞中用免疫熒光或電鏡法可檢出本病毒。EBV有嗜B細胞特性並可作為其致裂原,使B淋巴細胞轉為淋巴母細胞。
EBV有五種抗原成分,即病毒衣殼抗原(VcA)、膜抗原(MA)、早期抗原(EA)、補體結合抗原(可溶性抗原S)和核抗原(EBNA)。各種抗原均能產生相應的抗體。
流行病學
(一)傳染源 帶毒者及病人為本病的傳染源。健康人群中帶毒率約為15%。
(二)傳播途徑 80%以上患者鼻咽部有EB病毒存在,恢復後15~20%可長期咽部帶病毒。經口鼻密切接觸為主要傳播途徑,也可經飛沫及輸血傳播。
(三)易感人群人群普遍易感,但兒童及青少年患者更多見。6歲以下幼兒患本病時大多表現為隱性或輕型發病。15歲以上感染則多呈典型發病。病後可獲持久免疫,第二次發病不常見。
發病機理
其發病原理尚未完全闡明。病毒進入口腔先在咽部的淋巴組織內進行複製,繼而侵入血循環而致病毒血症,並進一步累及淋巴系統的各組織和臟器。因B細胞表面具EB病毒的受體,故先受累,導致B細胞抗原性改變,繼而引起T細胞的強烈反應,後者可直接對抗被EB病毒感染的B細胞。周圍血中的異常淋巴細胞主要是T細胞。
病理改變
對本病的病理變化尚了解不多。其基本的病毒特徵是淋巴組織的良性增生。淋巴結腫大但並不化膿,肝、脾、心肌、腎、腎上腺、肺、中樞神經系統均可受累,主要為異常的多形性淋巴細胞侵潤。
臨床表現
潛伏期5~15天,一般為9~11天。起病急緩不一。約40%患者有前驅症状,歷時4~5天,如乏力、頭痛、納差、噁心、稀便、畏寒等,本病的症状雖多樣化,但大多數可出現較典型的症状。
(一)發熱 高低不一,多在38~40℃之間。熱型不定。熱程自數日至數周,甚至數月。可伴有寒戰和多汗。中毒症状多不嚴重。
(二)淋巴結腫大 見於70%的患者。以頸淋巴結腫大最為常見,腋下及腹股溝部次之。直徑1~4cm,質地中等硬,分散,無明顯壓痛,不化膿、雙側不對稱等為其特點。消退需數周至數月。腸系膜淋巴結腫大引起腹痛及壓痛。
(三)咽痛 雖僅有半數患者主訴咽痛,但大多數病例可見咽部充血,少數患者咽部有潰瘍及偽膜形成,可見出血點。齒齦也可腫脹或有潰瘍。喉和氣管的水腫和阻塞少見。
(四)肝脾腫大 僅10%患者出現肝腫大,肝功能異常者則可達2/3。少數患者可出現黃疸,但轉為慢性和出現肝功能衰竭少見。50%以上患者有輕度脾腫大,偶可發生脾破裂。檢查時應輕按以防脾破裂。
(五)皮疹 約10%左右的病例在病程1~2周出現多形性皮疹,為淡紅色斑丘疹,亦可有麻疹樣、猩紅熱樣、蕁麻疹樣皮疹,多見於軀幹部,一周內隱退,無脫屑。
(六)神經系統症状 見於少數嚴重的病例。可表現為無菌性腦膜炎,腦炎及周圍神經根炎等。90%以上可恢復。
病程多為1~3周,少數可遷延數月。偶有複發,複發時病程短,病情輕。本病預後良好,病死率僅為1~2%,多系嚴重併發症所致。
輔助檢查
實驗室檢查
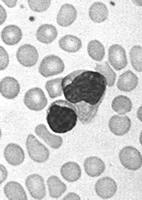
1.血象 病初起時白細胞計數可以正常。發病後10~12天白細胞總數常有升高,高者可達3萬~6萬/mm3,第3周恢復正常。在發病的第1~21天可出現異常淋巴細胞(10%~20%或更多),依其細胞形態可分為泡沫型、不規則型、幼稚型等三型。這種異常細胞可能起源於T細胞,亦可見於其他病毒性疾病,如病毒性肝炎、流行性出血熱、水痘、腮腺炎等,但其百分比一般低於10%。血小板計數可減少,極個別患者有粒細胞缺乏或淋巴細胞減少,可能與人體異常免疫反應有關。
2.骨髓象 缺乏診斷意義,但可除外其他疾病如血液病等。可有異常淋巴細胞出現(有認為可能為周圍血液稀釋所致)。中性粒細胞核左移,網狀細胞可能增生。
3.嗜異性凝集試驗 嗜異性凝集試驗的陽性率達80%~90%,其原理是病人血清中常含有屬於IgM啫異性抗體,可和綿羊紅細胞或馬紅細胞凝集。抗體在體內持續的時間平均為2~5個月。較晚出現啫異性抗體者常常恢復較慢。少數病例(約10%)的嗜異性凝集試驗始終陰性,大多屬輕型,尤以兒童患者為多。
正常人、血清病患者以及少數患淋巴網狀細胞瘤、單核細胞白血病、結核病等患者,其嗜異性凝集試驗也可呈陽性結果(除血清病外,抗體效價均較低),但可用豚鼠腎和牛紅細胞吸收試驗加以鑒別。正常人和上述各種患者(血清病患者除外),血中嗜異性抗體可被豚鼠腎完全吸收或被牛紅細胞部分吸收,而本病患者血中嗜異性抗體可被豚鼠腎部分吸收和牛紅細胞完全吸收,而血清病患者血中抗體可被兩者完全吸收。嗜異性凝集素效價從1∶50~1∶224均具有臨床價值,一般認為其效價在1∶80以上具診斷價值。若逐周測定效價上升4倍以上,則意義更大。近年來採用玻片凝集法,用馬紅細胞代替綿羊紅細胞,出結果較試管法快,比較靈敏。
4.EB病毒抗體測定 人體受EB病毒感染後,可以產生膜殼抗體、抗膜抗體、早期抗體、中和抗體、補體結合抗體、病毒相關核抗體等,各種抗體出現的時間與意義詳見表11-15。
5.其他 EB病毒培養很少用於臨床。測定血清中牛紅細胞溶血素具診斷價值(效價在1∶400以上)。本病急性期尚可測到自身抗體,如抗i抗體(抗原i僅有於胎兒細胞內)、抗核抗體等。抗i冷凝集效價高時可致自身溶血性貧血。
診斷
散發病例易被忽視,診斷以臨床症状、典型血象以及陽性嗜異性凝集試驗為主要依據,尤以後二者較為重要,當出現流行時,流行病學資料有重大參考價值。
在開展血清學檢查有困難時,根據血象結合臨床也可作出診斷。臨床表現雖以高熱、咽峽炎、頸淋巴結腫大等比較常見,但並非必有。血清谷丙轉氨酶在病程中大多升高,即使無黃疸者亦然,值得重視。典型血象及嗜異性凝集試驗在病程的第2天即有改變或呈陽性,但顯著變化一般見於第1~2周間,嗜異性凝集試驗甚或在數月後始升達有意義的水平,故必須強調多次重複檢查的重要性,1~2次陰性結果不能否定診斷。
傳染性單核細胞增多症診斷標準
1.臨床表現: ①發熱;②咽炎;③淋巴結腫大;④肝脾腫大;⑤ 皮疹。
2.實驗室檢查:①淋巴細胞比例增多,異型淋巴細胞超過10%;②嗜異凝集試驗陽性;③抗EB 病毒抗體VCA-IgM 陽性。
3.除外傳單症候群 周圍血中出現異型淋巴細胞,但嗜異凝集試驗陰性。具備上述「1」中任何3 項,「2」中任何2 項,再加「3」可確診。
鑒別診斷
巨細胞病毒病的臨床表現酷似本病,該病肝、脾腫大是由於病毒對靶器官細胞的作用所致,傳染性單核細胞增多症則與淋巴細胞增殖有關。巨細胞病毒病中咽痛和頸淋巴結腫大較少見,血清中無嗜異性凝集素及EB病毒抗體,確診有賴於病毒分離及特異性抗體測定。本病也需與急性淋巴細胞性白血病相鑒別,骨髓細胞學檢查有確診價值。兒童中本病尚需與急性感染性淋巴細胞增多症鑒別,後者多見於幼兒,大多有上呼吸道症状,淋巴結腫大少見,無脾腫大;白細胞總數增多,主要為成熟淋巴細胞,異常血象可維持4~5周;嗜異性凝集試驗陰性,血清中無EB病毒抗體出現。此外本病尚應與甲型病毒性肝炎和鏈球菌所致的滲出性扁桃體炎鑒別。
併發症
(一)呼吸系統 約30%患者可並發咽部細菌感染。5%左右患者可出現間質性肺炎。
(二)泌尿系統併發症 部分患者可出現水腫、蛋白尿、尿中管型及血尿素氮增高等類似腎炎的變化,病變多為可逆性。
(三)心血管系統併發症 並發心肌炎者約佔6%,心電圖示T波倒置、低平及P-R間期延長。
(四)神經系統併發症 可出現腦膜炎、腦膜腦炎、周圍神經病變,發生率約為1%。
治療
本病無特異性治療,以對症治療為主,患者大多能自愈。當並發細菌感染時,如咽部、扁桃體的β-溶血性鏈球菌感染可選用青黴素G、紅霉素等抗生素,有人認為使用甲硝唑(滅滴靈)或氯林可黴素也有一定效果。
腎上腺皮質激素可用於重症患者,如咽部、喉頭有嚴重水腫,出現神經系統併發症、血小板減少性紫癜、心肌炎、心包炎等,可改善症状,消除炎症。但一般病例不宜採用。
1.西醫藥治療
(1)高熱病人酌情補液。
2.中醫藥治療
(1)發熱期:惡寒發熱,頭身疼痛,嘔吐腹瀉,舌紅苔黃膩,脈浮數或濡數。治法:解表清氣,化濕清熱。
(2)出疹期及出血:高熱煩渴,斑疹外發,皮膚淤斑淤點,便血,嘔葉腹痛等,舌紅苔黃膩,脈滑數。治法:清熱瀉火,涼血解毒。
(3)休剋期:面白肢冷,煩躁不安,體溫下降,血壓下降,脈細弱。治法:益氣固脫。
(4)恢復期:倦怠無力,食欲不振,少氣懶言,舌淡,脈細。治法:健脾和胃,益氣養陰。
預後
本病預後大多良好。病程一般為1~2周,但可有複發。部分患者低熱、淋巴結腫大、乏力、病後軟弱可持續數周或數月。極個別者病程遷延達數年之久。本病病死率為1%~2%,死因為脾破裂、腦膜炎、心肌炎等。有先天性免疫缺陷者感染本病後,病情迅速惡化而死亡。本病與單核巨噬細胞系統惡性病變是兩種迥然不同的疾病。雖EB病毒亦可見於淋巴瘤患者,但本病不會轉化為淋巴瘤。
預防
目前尚無有效預防措施。急性期患者應進行呼吸道隔離。其呼吸道分泌物及痰杯應用漂白粉或煮沸消毒。因病毒血症可長達數月,故病後至少6個月不能參加獻血。疫苗尚在研製中。
傳染性單核細胞增多症的注意事項
1、注意觀察體溫變化及伴隨的症状,體溫超過38.5度應給予物理和藥物降溫。
2、發病初期應臥床休息2-3周,減少機體耗氧量,避免心肌受累。
3、飲食應給予清淡、易消化、高蛋白、高維生素的流食或半流食,少食干硬、酸性、辛辣食物,保證供給充足的水份,每天飲水量大約是少兒為1000-1500毫升、年長兒為1500-2000毫升。
4、皮膚的護理:注意保持皮膚清潔,每天用溫水清洗皮膚,及時更換衣服,衣服應質地柔軟、清潔乾燥,避免刺激皮膚。保持手的清潔更重要,應剪短指甲,勿搔抓皮膚,防止皮膚破潰感染。
5、肝脾的護理:肝大、轉氨酶高時可口服維生素c及肝太樂以保護肝臟。此病不會引起慢性肝炎。脾大時應避免劇烈運動(特別是在發病的第二周),以免發生外傷引起脾破裂。
6、淋巴結腫大的要注意定期複查血象,因淋巴結消退比較慢,可達數月之久。如發現頸部淋巴結腫痛、體溫升高等情況,及時去醫院就診。
參看
健康問答網關於傳染性單核細胞增多症的相關提問
| Error: It's not possible to get http://www.wenda120.com/tags/3170/rss... |
|
|||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 關於「傳染性單核細胞增多症」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |