溶血性貧血
| A+醫學百科 >> 溶血性貧血 |
溶血(hemolysis)是紅細胞遭到破壞,壽命縮短的過程。當溶血超過骨髓的代償能力,也就是說造血的速度沒有溶血的速度快,引起的貧血即為溶血性貧血(hemolytic anemia,HA)。骨髓具有正常造血6~8倍的代償能力,溶血發生而骨髓能夠代償時,可無貧血,稱為溶血性疾病。由於造成溶血性貧血的病因較多,每種疾病的臨床特點不甚相同,故不可能一概而論,本詞條旨在概括性介紹溶血性貧血,若想進一步了解,請參看相關詞條。
目錄 |
臨床分類
溶血性貧血的病因較多,可能是紅細胞膜的異常,也可能是某些酶的缺乏,也可能是珠蛋白生成的障礙等,按發病機制,溶血性貧血的臨床分類如下:
紅細胞自身異常所致的HA
1.紅細胞膜異常
(1)遺傳性紅細胞膜缺陷,如遺傳性球形細胞增多症、遺傳性橢圓形細胞增多症、遺傳性棘形細胞增多症、遺傳性口形細胞增多症等。
(2)獲得性血細胞膜糖化肌醇磷脂(GPI)錨連膜蛋白異常,如陣發性睡眠性血紅蛋白尿(PNH)。
2.遺傳性紅細胞酶缺乏
(1)戊糖磷酸途徑酶缺陷,如葡萄糖-6-磷酸脫氫酶(G6PD)缺乏症等。
由於這些酶的缺乏,紅細胞不能正常發育,或容易破裂,造成溶血,此外,核苷代謝酶系、氧化還原酶系等缺陷也可導致溶血性貧血。
3.遺傳性珠蛋白生成障礙
(1)珠蛋白肽鏈結構異常不穩定血紅蛋白病,血紅蛋白病S、D、E等。
(2)珠蛋白肽鏈數量異常地中海貧血。
4.血紅素異常
(1)先天性紅細胞卟啉代謝異常如紅細胞生成性血卟啉病,根據生成的卟啉種類,又分為原卟啉型、尿卟啉型和糞卟啉型。
(2)鉛中毒影響血紅素合成可發生HA。
紅細胞外部異常所致的HA
1.免疫性HA
(1)自身免疫性HA溫抗體型或冷抗體型(冷凝集素型、D-L抗體型);原發性或繼發性(如SLE、病毒或藥物等)。
(2)同種免疫性HA如血型不符的輸血反應、新生兒HA等。
2.血管性HA
(1)微血管病性HA如血栓性血小板減少性紫癜/溶血尿毒症症候群(TTP/HUS)、彌散性血管內凝血(DIC)、敗血症等。
(3)血管壁受到反覆擠壓如行軍性血紅蛋白尿。
4.理化因素 大面積燒傷、血漿中滲透壓改變和化學因素如苯肼、亞硝酸鹽類等中毒,可因引起獲得性高鐵血紅蛋白血症而溶血。
臨床表現=
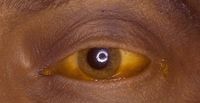
急性溶血性貧血短期內在血管內大量溶血。起病急驟,臨床表現為嚴重的腰背及四肢酸痛,伴頭痛、嘔吐、寒戰,隨後高熱、面色蒼白和血紅蛋白尿、黃疸。嚴重者出現周圍循環衰竭和急性腎衰竭。
慢性溶血性貧血臨床表現有貧血、黃疸、脾大。長期高膽紅素血症可並發膽石症和肝功能損害。慢性重度溶血性貧血時,長骨部分的黃髓可以變成紅髓。兒童時期骨髓都是紅髓,嚴重溶血時骨髓腔可以擴大,X攝片示骨皮質變薄,骨骼變形。髓外造血可致肝、脾大。
發病機制與實驗室檢查
紅細胞破壞、血紅蛋白降解
1.血管內溶血血型不合輸血、輸注低滲溶液或陣發性睡眠性血紅蛋白尿時,溶血主要在血管內發生。受損的紅細胞發生溶血,釋放游離血紅蛋白形成血紅蛋白血症。血紅蛋白有時可引起腎小管阻塞、細胞壞死。游離血紅蛋白能與血液中的結合珠蛋白相結合。結合體分子量大,不能通過腎小球排出,由肝細胞從血中清除。未被結合的游離血紅蛋白能夠從腎小球濾出,形成血紅蛋白尿排出體外。部分血紅蛋白在近端腎小管被重吸收,在近曲小管上皮細胞內分解為卟啉、鐵及珠蛋白。反覆血管內溶血時,鐵以鐵蛋白或含鐵血黃素的形式沉積在上皮細胞內。如近曲小管上皮細胞脫落隨尿排出,即形成含鐵血黃素尿。血管內溶血過程的實驗室檢查如下:
- 血清游離血紅蛋白血管內溶血時大於40mg/L。
- 血清結合珠蛋白血管內溶血時低於0.5g/L。溶血停止約3~4天後,結合珠蛋白才恢復原來水平。
- 血紅蛋白尿尿常規示隱血陽性,尿蛋白陽性,紅細胞陰性。
- 含鐵血黃素尿(Rous試驗):鏡檢經鐵染色的尿沉渣,在脫落上皮細胞內發現含鐵血黃素。主要見於慢性血管內溶血。
2.血管外溶血:見於遺傳性球形細胞增多症和溫抗體自身免疫性HA等,起病緩慢。受損紅細胞主要在脾臟由單核一巨噬細胞系統吞噬消化,釋出的血紅蛋白分解為珠蛋白和血紅素。珠蛋白被進一步分解利用,血紅素則分解為鐵和卟啉。鐵可再利用,卟啉則分解為游離膽紅素,後者經肝細胞攝取,與葡萄糖醛酸結合形成結合膽紅素從膽汁中排出。膽汁中結合膽紅素經腸道細菌作用,被還原為糞膽原,大部分隨糞便排出。少量糞膽原又被腸道重吸收進入血循環,重吸收的糞膽原多再次通過肝細胞重新隨膽汁排泄到腸腔中去,形成「糞膽原的腸肝循環」,小部分糞膽原通過腎隨尿排出,稱之為尿膽原。
巨幼細胞貧血、骨髓增生異常症候群等因造血有缺陷,幼紅細胞在成熟前已在骨髓內破壞,稱為無效性紅細胞生成(ineffective erythropoiesis)或原位溶血,可伴有溶血性黃疸,是一種特殊的血管外溶血。
血管外溶血的實驗室檢查如下:
- 血清膽紅素:溶血伴有的黃疸稱溶血性黃疸,以血清游離膽紅素增高為主,結合膽紅素少於總膽紅素的15%。黃疸的有無除取決於溶血程度外,還與肝處理膽紅素的能力有關,因此HA不一定都有黃疸。慢性HA由於長期高膽紅素血症導致肝功能損害,可合併肝細胞性黃疸。
- 尿常規:尿膽原增多,呈強陽性,而膽紅素陰性。
- 24小時糞膽原和尿膽原:血管外溶血時糞膽原和尿膽原排出增多,前者每日排出量大於40~280mg,數量受腹瀉、便秘和抗生素等藥物的影響。後者每日排出量大於4mg,但慢性溶血患者尿膽原的量並不增多,僅在肝功能減退不能處理從腸道重吸收的糞膽原時才會增加。
紅系代償性增生
循環紅細胞減少,可引起骨髓紅系代償性增生。此時外周血網織紅細胞比例增加,可達0.05~0.20。血塗片檢查可見有核紅細胞,在嚴重溶血時尚可見到幼粒細胞。骨髓塗片檢查顯示骨髓增生,紅系比例增高,以中幼和晚幼紅細胞為主,粒紅比例可以倒置。部分紅細胞含有核碎片,如Howell-Jolly小體和Cabot環。
紅細胞具有缺陷或壽命縮短
可通過針對各類HA發病機制的實驗室檢查來發現紅細胞的缺陷(詳見以後各節)。紅細胞的壽命可以用放射性核素51Cr標記紅細胞的方法進行測定。
診斷與鑒別診斷
診斷
- 詳細詢問病史 了解有無引起HA的物理、機械、化學、感染和輸血等紅細胞外部因素。如有家族貧血史,則提示遺傳性HA的可能。
- 有急性或慢性HA的臨床表現,實驗室檢查有紅細胞破壞增多或血紅蛋白降解、紅系代償性增生和紅細胞缺陷壽命縮短三方面實驗室檢查的依據並有貧血,此時即可診斷HA。
- 溶血主要發生在血管內,提示異型輸血,PNH,陣發性冷性血紅蛋白尿等HA的可能較大;溶血主要發生在血管外,提示自身免疫性HA,紅細胞膜,酶,血紅蛋白異常所致的HA機會較多。
- 抗人球蛋白試驗(Coombs試驗):陽性者考慮溫抗體型自身免疫性HA,並進一步確定原因。陰性者考慮①Coombs試驗陰性的溫抗體型自身免疫性HA;②非自身免疫性的其他溶血性貧血。
鑒別診斷
以下幾類臨床表現易與HA混淆:①貧血及網織紅細胞增多:如失血性貧血、缺鐵性貧血或巨幼細胞貧血的恢復早期;②非膽紅素尿性黃疸:如家族性非溶血性黃疸(Gilbert症候群等);③幼粒幼紅細胞性貧血伴輕度網織紅細胞增多:如骨髓轉移瘤等。以上情況雖類似HA,但本質不是溶血,缺乏實驗室診斷溶血的三方面的證據,故容易鑒別。無效性紅細胞生成時兼有貧血及非膽紅素尿性黃疸,是一種特殊的血管外溶血,應予注意。
治療
溶血性貧血是一類性質不同的疾病,其治療方法不能一概而論。總的治療原則如下:
一、病因治療:去除病因和誘因極為重要。如冷型抗體自體免疫性溶血性貧血應注意防寒保暖;蠶豆病患者應避免食用蠶豆和具氧化性質的藥物,藥物引起的溶血,應立即停藥;感染引起的溶血,應予積極抗感染治療;繼發於其他疾病者,要積極治療原發病。
如自體免疫溶血性貧血、新生兒同種免疫溶血病、陣發性睡眠性血紅蛋白尿等,每日強的松40-60mg,分次口服,或氫化考的松每日-300mg,靜滴,如自體免疫溶血性貧血可用環磷醯胺、硫唑嘌呤或達那唑等。
三、脾切除術:
脾切除適應證:①遺傳性球形紅細胞增多症脾切除有良好療效;②自體免疫溶血性貧血應用糖皮質激素治療無效時,可考慮脾切除術;③地中海貧血伴脾功能亢進者可作脾切除術;④其他溶血性貧血,如丙酮酸激酶缺乏,不穩定血紅蛋白病等,亦可考慮作脾切除術,但效果不肯定。
四、輸血:
貧血明顯時,輸血是主要療法之一。但在某些溶血情況下,也具有一定的危險性,例如給自體免疫性溶血性貧血患者輸血可發生溶血反應,給PNH病人輸血也可誘發溶血,大量輸血還可抑制骨髓自身的造血機能,所以應盡量少輸血。有輸血必要者,最好只輸紅細胞或用生理鹽水洗滌三次後的紅細胞。一般情況下,若能控制溶血,可借自身造血機能糾正貧血。
五、其它:
並發葉酸缺乏者,口服葉酸製劑,若長期血紅蛋白尿而缺鐵表現者應補鐵。但對PNH病人補充鐵劑時應謹慎,因鐵劑可誘使PNH病人發生急性溶血。
六、中醫辨證:
本病為先天不足、後天失養引起的。治療上我們以補虛、活血化淤、清利濕熱並重。黃疸明顯時以清利濕熱為主;晚期後積聚形成時加用活血化淤藥。積極消除誘因,預防溶血發作,對已發作者應儘快控制溶血及糾正貧血,誘導肝細胞微粒體中葡萄糖醛醯轉移酶的活性,從而加速間接膽紅素的轉化,一般服藥一周左右後,血膽紅素明顯下降,黃疸明顯減輕。不治已病治未病。臨床驗證療效滿意。
中醫認識
中醫認為溶血性貧血屬"虛分'、"黃疸"範疇,一般無黃疸者按虛勞辨證,有黃疸者按黃疸辨證《靈樞.經脈篇》中說:"脾足大陰之脈,……是主脾所生病者,溏瘕泄,水閉,黃疸。"認為黃疸為脾病。《千金要方.病源.胎膽候》對新生兒溶血性貧血的病因及症状描述甚詳:'小兒在胎,其母臟氣有熱,熏熱於胎,至生下小兒,體皆黃,謂之胎膽也。"其"又有百日、半歲小兒,非關傷寒溫病,而身徽黃者,亦是胃熱,慎不可炙也'的描述與家族性溶血性貧血相似。而《千金翼方》之'身目俱黃,發熱惡寒、少腹滿急、小便難"記載與急性溶血表現相似。《金匾要略》中說:"病黃疸,……從濕得之。諸病黃家,但利其小便、…",認為黃疸的治療應以祛濕利小便為法。
中醫辨證治療
中醫按「黃疸」、「積聚」辨證。
診斷
1、發病特點:本病多為慢性起病,常反覆發作,以乏力、頭暈、黃疸為主症,發病過程中可有急性發作,症見畏寒、發熱、腰背酸痛、身目俱黃等。
2、證候特點:本病以本虛標實為特徵,氣血虧虛虛貫穿疾病始終,甚則出現脾腎兩虛;邪實為濕熱寒滯之邪及瘀血內阻。其中濕熱內蘊型發病較急、症状較重,以邪實為主;氣血兩虛型以虛證為主,可兼見濕熱之邪所致之白睛色黃、小便色深等症;正虛瘀陽型為虛、熱、瘀相兼致病,正虛邪實均較甚,病情常呈反覆發作。腎虛寒凝型平素以一派陽虛證為主,遇寒或在冬季加重,並出現身目俱黃及小便色深之症。
鑒別診斷
1、萎黃:薑黃是氣血虧虛耗,失於榮養所致,表現為皮膚干黃無澤,伴頭暈、心悸,與黃疸的根本區別在於白睛與小便均不黃。
2、黃汗:黃汗臨床表現為汗出色黃染衣,但無黃疸之白睛色黃。如《金匾要略.水氣篇》指出:「黃汗之為病,身體腫,發熱汗出而渴,狀如風水,汗沾衣,色正黃,如柏汁,脈自沉』及「黃汗之病,兩徑自冷……又從腰以上必汗出,下無汗,腰髓弛痛,如有物在皮中狀,劇者不能食,身疼重,小便不利。」
辨證要點
本病起病慢,常反覆發作,症見乏力、黃疸、小便色深等,部分患者有急性發作史,症見畏寒發熱、黃疸、腰背酸痛、小便色深等。本病以本虛標實為特徵,正虛貫穿整個疾病始終。症見身目俱黃,小便色深、甚如醬油色,乏力氣短,頭暈心悸,唇甲色淡甚見惡寒發熱,腰背酸痛,舌淡苔黃或黃燥,脈滑數者為濕熱內蘊型;症見面色蒼白或萎黃,乏力,心悸,氣短,頭暈,唇甲色淡,神疲懶言,舌質淡,苔白,脈細弱者為氣血兩虛型;濕熱之邪未清者可見白睛輕度發黃,小便色深。以乏力,心悸氣短,面色黧黑或萎黃,唇甲色淡,脅下積塊,肢體疼痛或腹痛,固定不移,白睛色黃,舌質暗或有瘀點瘀斑,脈細澀為主症者為正虛瘀阻型;以面色蒼白,頭暈乏力,食少便溏,夜尿頻多,形寒肢冷,腰背酸痛,甚則口唇爪甲青紫,麻木甚至刺痛,身目俱黃,小便色深,遇寒加重,舌淡胖,有齒痕,脈沉細為主症者為腎虛寒凝型。
治療原則
本病治療以扶正祛邪為原則,根據不同的發病機制分別採用清熱利濕、益氣養血,益氣養血兼清濕熱,補益氣血、活血祛瘀,溫腎助陽、祛寒除濕的治療方法。
預後
本病病程較長,黃疸多呈反覆發作。感受外邪、過度勞累、情志不調可誘發其發作,尤其腎虛寒凝多為寒冷所誘發。多數病人在中西醫結合治療後可長期存活,有嚴重併發症(心力衰竭、急性腎功能衰竭、嚴重感染)而伴有呼吸困難、肢腫、尿少或高熱持續不退等危重症候者,預後不良。
預防
濕熱蘊結型應注意休息、少食辛辣助熱之品;氣血兩虛與正虛瘀結型應注意調節飲食,調暢情志,勿過勞,防止感冒;腎虛寒凝型應注意避寒保暖。
可適量服用維生素E來預防因缺少維生素E而引發的溶血性貧血。
新生兒溶血性貧血的常識
由於胎兒的遺傳物質一半與其母相同,另一半則與父相同。胎兒的血型與母親不一致的情況較為普遍。當胎兒尚在母腹中時,由於母、胎之間的血流是不相通的,所以不會引起反應。只有在分娩或流產時,產道受到不同程度損傷,胎兒血液可進入母體,就可能引起免疫反應,殃及以後的胎兒及新生兒。
引起新生兒不良反應的血型不合有Rh血型系統和ABO血型系統,前者發生率低,但反應嚴重,後者雖發生率較高,但反應輕微。
Rh血型系統分為Rh+和Rh-兩型。Rh+者表示紅細胞表面有D抗原,Rh-者其紅細胞無D抗原。中國人絕大多數為Rh+者。如果母親為Rh-,而所懷胎兒為Rh+時,分娩或流產,均可使胎兒的紅細胞進入母體,使母體產生免疫反應,產生針對D抗原的抗體(稱抗D抗體或抗Rh抗體)。當該母親懷孕第二胎又是Rh+時,母體的抗體因屬IgG,可以通過胎盤進入胎兒體內,與胎兒紅細胞上D抗原結合,在血漿補體蛋白作用下,引起紅細胞溶解破壞,故胎兒出生後發生新生兒溶血症,溶血現象嚴重,甚至死亡。
母親與胎兒ABO血型不符的情況很普遍,但所致新生兒溶血症並不常見,即使發生亦較輕,其原因為:①母親體內天然存在的血型抗體為IgM,不能通過胎盤進入胎兒體內;②ABO血型抗原除存在於紅細胞外,其它組織的細胞表面及體液中亦有,所以進入胎兒體內的血型抗體首先與體液中的血型抗原結合,從而減少了對紅細胞的影響。所以反應輕微,症状不明顯。
新生兒溶血症尚無有效的治療方法。對因Rh血型不符所致的新生兒溶血症,可於產後72小時內給母親注射抗D抗體,以免Rh+紅細胞使母體致敏,對再次妊娠胎兒免於發生新生溶血症有較好的預防效果。
六種補血藥膳
花生棗米粥
花生米30粒,紅棗10枚、大米粥。白糖各適量。花生米剝去紅衣,加水煮於六成熟人紅棗煮爛,取出紅棗去皮、核,與花生均碾成泥調人粥中。入白糖略煮即可食用。功能是養血補脾、肺,適用於貧血,血小板減少性紫癜,即可用為平時保健食品。
枸杞蒸母雞
枸杞20g,母雞1隻,調料適量。將枸杞裝入雞腹內,置器內加蔥段、生薑、清湯、食鹽、料酒、胡椒粉適量、加蓋蒸2小時取出,加姜、蔥、味精等調料,飲湯食肉。
功能是補血,滋肝腎。適用於肝腎不足所至頭暈、目眩,多夢、健忘、腰膝酸軟、遺精等症。
當歸煮雞蛋
當歸9g,雞蛋2個,紅糖 50g。當歸煎水取汁後,打入雞蛋煮熟,人紅糖調勻,每次月經淨後食1~2次。
功能是補血調經,尤適用於婦女血虛,月經不調,或身體虛弱等症。
枸杞銀耳羹
銀耳20g,枸杞25g,冰糖或白糖100g,雞蛋2個。將銀耳泡發後摘除蒂頭,枸杞洗後瀝水,打蛋取清。沙鍋加水,沸後投蛋清、糖撐勻,再沸時入枸杞和銀耳,炖片刻。
功能是滋補強身。
清炖烏龜
用烏龜l~2隻,宰殺洗淨,去內臟、頭、爪、龜甲,龜肉放炖盅內,加清水,隔水炖熟,加油、鹽等調味後食。功能是益陰補血,適用於陰虛盜汗、潮熱等證的輔助治療。
麥冬100g,黑芝麻 300g,蜂蜜、冰糖或白糖300g。將黑芝麻淘淨,火炒,倒出冷卻研碎。麥冬去心洗淨,加水半碗,浸l小時。將麥冬及其浸液、芝麻、蜂蜜、冰糖同倒入瓷盆內,加蓋,旺火隔水蒸3小時離火。
功能本糖膳滋補陰血,能強身健體,延年益壽。
參看
參考文獻
- 希氏內科學
- 第8版內科學.人民衛生出版社
| 血液 |
|---|
| 白血病 和 白血球 |
| 淋巴系統: 淋巴性白血病 (急性, 慢性) | 淋巴瘤 (霍奇金淋巴瘤, 非霍奇金淋巴瘤) | 淋巴增生 | 骨髓癌 (多發性骨髓癌, 質漿細胞瘤) |
| 骨髓: 骨髓性白血病 (急性, 慢性) | 骨髓增殖性疾病 (原發性血小板增多症, 紅血球增多症) | 骨髓成形不良症候群 | 骨髓纖維化 | 嗜中性白血球過低症 |
| 紅血球 |
| 貧血 | 血色病 | 鐮狀細胞貧血 | 地中海貧血 | 溶血性貧血 | 再生不良性貧血 | 蠶豆症 | 遺傳性球形紅細胞增多症 | 遺傳性橢圓形紅血球增多症 | 其他血紅蛋白病 |
| 凝血因子和血小板 |
| 血栓形成 | 深靜脈血栓形成 | 肺栓塞 | 血友病 | 自發性血小板缺乏紫斑症 | 血栓性血小板缺乏紫斑症 | 彌散性血管內凝血 |
| 關於「溶血性貧血」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |