肝功能衰竭
| A+醫學百科 >> 肝功能衰竭 |
功能衰竭(acuteliverfailure,ALF)肝臟是人體內具有多種生理功能的器官,它既是物質代謝的中心,又是重要的分泌、排泄、生物轉化和屏障器官。肝臟的多種複雜功能,主要由肝實質細胞來完成。枯否細胞雖僅占肝臟體積的2%,卻承擔著機體單核吞噬細胞系統功能的80%~90%,在維持機體內環境穩定上起著相當重要的作用。
目錄 |
簡介
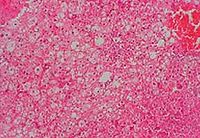
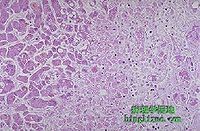
肝細胞受到廣泛、嚴重損害,機體代謝功能發生嚴重紊亂而出現的臨床症候群。簡稱肝衰竭。肝衰竭發生於許多嚴重的肝臟疾病過程中,症候險惡,預後多不良。一般分為暴發性肝衰竭和慢性肝衰竭兩種。
分類
根據病理組織學特徵和病情發展速度,肝衰竭可被分為四類:急性肝衰竭(ac
uteliverfailure,ALF)、亞急性肝衰竭(subacuteliverfailure,SALF)、慢加急性(亞急性)肝衰竭(acute-on-chronicliverfailure,ACLF)和慢性肝衰竭(chronicliverfailure,CLF)。急性肝衰竭的特徵是起病急,發病2周內出現以Ⅱ度以上肝性腦病為特徵的肝衰竭症候群;亞急性肝衰竭起病較急,發病15d~26周內出現肝衰竭症候群;慢加急性(亞急性)肝衰竭是在慢性肝病基礎上出現的急性肝功能失代償;慢性肝衰竭是在肝硬化基礎上,肝功能進行性減退導致的以腹水或門靜脈高壓、凝血功能障礙和肝性腦病等為主要表現的慢性肝功能失代償。
臨床表現
暴發性肝衰竭有以下表現: ①肝性腦病。又稱肝昏迷,為最具有特徵性的表現。初期有行為和性格改變,不能正確回答詢問,辨向力和計算能力下降,逐漸發展為興奮或嗜睡,出現撲擊樣震顫,腦電圖異常,終至昏迷。
②黃疸。開始見尿色加深,很快出現皮膚、粘膜及鞏膜的黃染,並迅速加深。因肝細胞大塊壞死,肝臟可迅速縮小,在叩診時肝濁音界縮小,B型超聲檢查可進一步證實。患者呼出氣中
有一種霉爛的臭味,即肝臭,其濃淡與肝細胞壞死的程度一致。
③出血。由於肝臟製造凝血因子功能障礙,內毒素血症激活凝血系統等因素,可出現皮膚出血點、瘀斑、嘔血、便血、衄血等。
④腦水腫、肺水肺。可能與不適當地大量補液、缺氧等有關,易造成腦疝、呼吸衰竭。
⑤腹水。門靜脈高壓、血漿白蛋白降低等因素可使30%的患者出現少至中量的腹水。另外,還可出現繼發感染、肝腎症候群、休克等嚴重併發症。慢性肝衰竭發生在慢性活動性肝病的基礎上,一般有原慢性肝病的各種表現,可逐漸發生肝功能衰竭。也可在病程中因某些損肝因素而突然出現肝功能衰竭的徵象。
病因
各型病毒性肝炎
如甲、乙、丙、丁、戊型病毒性肝炎。也可由兩種或兩種以上的肝炎病毒混
合或重疊感染引起。
藥物
解熱鎮痛藥如撲熱息痛、安痛定、阿司匹林等;抗結核藥如雷米封、利福平等;其他如氟烷、甲基多巴、銻劑、砷劑、磺胺藥等。
毒物中毒
缺氧性肝損傷
其他
如急性威爾遜氏病等。慢性肝衰竭:多發生於慢性重症肝炎、各型肝硬變等疾病過程中。
診斷
凡在肝病基礎上出現黃疸迅速加深、肝臟短時間內縮小、神經精神症状、轉氨酶升高或膽酶分離(轉氨酶正常或輕度增高而膽紅素增高明顯)等表現都應考慮到本病的可能。 一般而言,肝實質細胞發生功能障礙時,首先受損的是分泌功能(高膽紅素血症),其次是合成功能障礙(凝血因子減少、低白蛋白血症等),最後是解毒功能障礙(滅活激素功能低下,芳香族胺基酸水平升高等)。枯否細胞除具有強大的吞噬功能外,尚有調節肝內微循環,參加某些生化
反應(如合成尿素與胰島素降解等),並可分泌多種細胞因子和炎症介質,對機體的防禦、免疫功能有著極其重要的作用。枯否細胞受損或功能障礙將會導致腸源性內毒素血症的發生,後者又可加重肝臟損害,並引起多種肝外併發症,如DIC、功能性腎衰竭、頑固性腹水等。
凡各種致肝損傷因素使肝細胞(包括肝實質細胞和枯否細胞)發生嚴重損害,使其代謝、分泌、合成、解毒與免疫功能發生嚴重障礙,此種情況稱之為肝功能不全(hepaticin-sufficiency),患者往往出現黃疽、出血、繼發性感染、腎功能障礙、肝性腦病等一系列臨床症候群。肝功能衰竭(hepaticfailure)一般是指肝功能不全的晚期階段,臨床的主要表現為肝性腦病與肝腎症候群(功能性腎功能衰竭)。
營養治療
肝功能衰竭
1、支鏈胺基酸治療肝功能衰竭的優點
(1)肝功能衰竭患者的周圍組織可供利用的能量缺乏,提供支鏈胺基酸可作為周圍組織的能源物質。這有利於減少糖原異生,即減輕肌肉蛋白質分解的程度。
(2)使血液中支鏈胺基酸濃度升高,減少其他胺基酸在肌肉內的消耗,肝臟和肌肉的蛋白質合成增加。 (3)隨著蛋白質合成的增加,也使苯丙氨酸、酪氨酸、色氨酸、蛋氨酸和組氨酸的濃度降低。支鏈胺基酸濃度增高,增加了對其他胺基酸越過血腦屏障的競爭,使得腦內的芳香族胺基酸濃度下
降。
(4)輸入大量的支鏈胺基酸有助於腦內對芳香族胺基酸的清除,也有助於血液胺基酸譜的正常化。這樣周圍交感神經系統合成去甲腎上腺素的能力得到改善,心血管機能良好;同時可使腦內去甲腎上腺素濃度增高,有助於大腦機能的恢復。
2、高支鏈胺基酸混合營養液適應證急性肝功能衰竭患者選擇高支鏈胺基酸混合營養液的標準如下:不能經口攝取足夠的營養;2級和3級肝性腦病;需要腸外營養,但患者不能耐受每天攝入40~50g平衡胺基酸混合液。
3、高支鏈胺基酸混合液使用方法開始24h胺基酸總量為0.75g/kg體重,用20%~45%的支鏈胺基酸混合液;能量有葡萄糖供給,用量為147~210kJ(35~50kcal)/kg體重。隨後的24h增加胺基酸0.2~0.5g/kg體重,一直到24h內輸入總量為120g胺基酸。通常大多數患者的血清胺基酸譜可恢復正常,輸入高支鏈胺基酸混合液後,肝性腦病的症状迅速得到改善。大約80%的患者在72h內病情可改善1級,如從3級減輕到2級,腦電圖也同樣顯示出病情有所好轉。慢性肝功能衰竭患者,長期適用高支鏈胺基酸混合液,可以明顯改善肝性腦病的臨床症状。
機體的影響
枯否細胞有很強的吞噬能力,能吞噬血中的異物、細菌、內毒素及其它顆粒物質。這種吞噬能力在纖維粘連蛋白協助下會變得更加強大。門靜脈中的細菌約有99%在經過肝竇時被吞噬。因
此,枯否細胞是肝臟抵禦細菌、病毒感染的重要屏障。 (一)細菌感染與菌血症
枯否細胞能產生超氧陰離子以殺滅細菌,產生干擾素以抗病毒,還能合成補體成分和其它細胞毒性物質。補體系統和循環中的吞噬細胞是防禦感染的關鍵。在嚴重肝功能障礙時,由於補體不足以及血漿纖維連接蛋白減少、枯否細胞的吞噬功能受損,故感染的幾率增加。感染所致的死亡率可達20~30%。肝病並發感染常見於菌血症、細菌性心內膜炎、尿道感染等。
(二)腸源性內毒素血症
腸道革蘭陰性細菌釋放內毒素,在正常情況下小量間歇地進入門靜脈,或漏入腸淋巴並轉漏至腹腔,在進入肝臟後迅速被枯否細胞吞噬而被清除,故不能進入體循環。在嚴重肝病情況下往往出現腸源性內毒素血症(intestinalendotoxemia)。其原因與下列因素有關:①通過肝竇的血流量減少。嚴重肝病時,肝小葉正常結構遭到破壞,肝竇走行和排列失去常態,又由於門脈高壓形成,出現肝內、外短路。由於部分血液未接觸枯否細胞,內毒素便可通過肝進人體循環;②枯否細胞功能抑制:如伴有淤積性黃疽的肝病患者,肝內淤積的膽汁酸和結合膽紅素可抑制枯否細胞功能,使內毒素血症得以發生;③內毒素從結腸漏出過多:結腸壁發生水腫時漏入腹腔的內毒素增多;④內毒素吸收過多。嚴重肝病時腸粘膜屏障可能受損,有利於內毒素吸收入血。
一、生物轉化功能障礙(Reducedbiotransformation)
對於體內物質代謝中產生的各種生物活性物質、代謝終未產物,特別是來自腸道的毒性分解產物(如氨、胺類等),以及由外界進入體內的各種異物(藥物、毒物等),機體或將它們直接排出體外,或先經生物轉化作用(氧化、還原、水解、結合等反應)將其轉變成水溶性物質再排出。因此,當肝功能衰竭時,毒物、藥物及各種生物活性物質的生物轉化效率降低。
(一)藥物代謝障礙
多數藥物(或毒物)的第一期反應在肝細胞的滑面內質網上由一組藥酶(或稱混合功能氧化酶)所催化,進行各種類型的氧化作用。嚴重肝病時,肝代謝藥物的能力下降,改變藥物在體內的代謝過程,延長多種藥物的生物半衰期,導致藥物蓄積,因而增強某些藥物,尤其是鎮靜藥、催眠藥等的毒性作用,而易發生藥物中毒。此外,嚴重肝臟疾患還可通過改變血液灌注而影響藥物或毒物的代謝。肝硬化時,肝血流量明顯減少,同時又由於側支循環形成,門脈血中的藥物或毒物繞過肝臟進入體循環。血液
中只有未與血漿蛋白結合的游離型藥物可被組織利用,但肝病時蛋白質合成障礙,導致血清白蛋白減少,藥物同血清白蛋白結合率降低,從而使藥物在體內的分布、代謝與排泄也發生改變。
(二)毒物解毒障礙 發生肝病時,從腸道吸收的蛋白質代謝終未產物(如氨、胺類等毒性物質)不能通過肝臟進行生物氧化作用,因而在體內蓄積引起中樞神經系統發生嚴重功能障礙,以至發生肝性腦病。
(三)激素滅活減弱
肝是許多激素作用的靶器官,也是激素降解、排泄、轉化和貯存的主要場所。激素降解涉及許多特異酶,其中許多酶主要由肝製造。因此,肝功能衰竭時可見胰島素、醛固酮與抗利尿激素等滅活減弱。
參考
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 關於「肝功能衰竭」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |