腸梗阻
| A+醫學百科 >> 腸梗阻 |
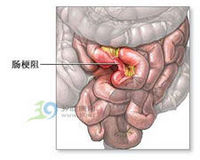
腸梗阻(intestinal obstruction,ileus)指腸內容物在腸道中通過受阻。為常見急腹症,可因多種因素引起。起病初,梗阻腸段先有解剖和功能性改變,繼則發生體液和電解質的丟失、腸壁循環障礙、壞死和繼發感染,最後可致毒血症、休克、死亡。當然,如能及時診斷、積極治療大多能逆轉病情的發展,以致治癒。腸梗阻的分類較多,比如分為單純性腸梗阻、絞窄性腸梗阻、機械性腸梗阻、麻痹性腸梗阻等,每種類型臨床特點不盡相同,請參閱相關詞條。
目錄 |
病因
機械性腸梗阻
常見的病因有:
- 粘連與粘連帶壓迫 粘連可引起腸摺疊扭轉而造成梗阻。先天性粘連帶較多見於小兒;腹部手術或腹內炎症產生的粘連是成人腸梗阻最常見的原因,但少數病例可無腹部手術及炎症史
- 嵌頓性外疝或內疝
- 腸扭轉常由於粘連所致
- 腸外腫瘤或腹塊壓迫
- 先天性狹窄和閉孔畸形
- 炎症腫瘤吻合手術及其他因素所致的狹窄。例如炎症性腸病腸結核放射性損傷腸腫瘤(尤其是結腸瘤)腸吻合等
- 腸套疊在成人較少見,多因息肉或其他腸管病變引起
- 腸腔內原因:由於成團蛔蟲異物或糞塊等引起腸梗阻已不常見。巨大膽石通過膽囊或膽總管-指腸瘺管進入腸腔,產生膽石性腸梗阻的病例時有報導
動力性腸梗阻
- 麻痹性腸梗阻:腹部大手術後腹膜炎、腹部外傷、腹膜後出血、某些藥物肺炎、膿胸膿毒血症、低鉀血症、或其他全身性代謝紊亂均可並發麻痹性腸梗阻
- 痙攣性腸梗阻: 腸道炎症及神經系統功能紊亂均可引起腸管暫時性痙攣
血管性腸梗阻
腸系膜動脈栓塞或血栓形成和腸系膜靜脈血栓形成為主要病因。 各種病因引起腸梗阻的頻率隨年代地區、民族醫療衛生條件等不同而有所不同。例如:年前嵌頓疝所致的機械性腸梗阻的發生率最高,隨著醫療水平的提高、預防性疝修補術得到普及,現已明顯減少。而粘連所致的腸梗阻的發生率明顯上升。
病理生理
腸梗阻的主要病理生理改變為膨脹體液和電解質的丟失,以及感染和毒血症。這些改變的嚴重程度視梗阻部位的高低、梗阻時間的長短、以及腸壁有無血液供應障礙而不同
(1)腸膨脹 機械性腸梗阻時,梗阻以上的腸腔因積液積氣而膨脹,腸段對梗阻的最先反應是增強蠕動,而強烈的蠕動引起腸絞痛。此時食管上端括約肌發生反射性鬆弛,患者在吸氣時不自覺地將大量空氣吞入胃腸,因此腸腔積氣的70%是咽下的空氣,其中大部分是氮氣,不易被胃腸吸收,其餘30%的積氣是腸內酸鹼中和與細菌發酵作用產生的,或自備註彌散至腸腔的CO2、H2、CH4等氣體。正常成人每日消化道分泌的唾液、胃液、膽液、胰液和腸液的總量約8L,絕大部分被小腸粘膜吸收,以保持體液平衡。腸梗阻時大量液體和氣體聚積在梗阻近端引起腸膨脹,而膨脹能抑制腸壁粘膜吸收水分,以後又刺激其增加分泌,如此腸腔內液體越積越多,使腸膨脹進行性加重。在單純性腸梗阻,腸管內壓力一般較低,初是常低於8cm H2O。
但隨著梗阻時間的延長,腸管內壓力甚至可達到18cmH2O。結腸梗阻止腸腔內壓力平均多在25cmH2O。結腸梗阻時腸腔內壓力平均多在25cmH2O以上,甚至有高到52cmH2O水柱的。腸管內壓力的增高可使腸壁靜脈迴流障礙,引起腸壁充血水腫。通透性增加。腸管內壓力繼續增高可使腸壁血流阻斷使單純性腸梗阻變為絞窄性腸梗阻。嚴重的腸膨脹甚至可使橫膈抬高,影響病人的呼吸和循環功能。
(2)體液和電解質的丟失 腸梗阻時腸膨脹可引起反射性嘔吐。高位小腸梗阻時嘔吐頻繁,大量水分和電解質被排出體外。如梗阻位於幽門或十二指腸上段,嘔出過多胃酸,則易產生脫水和低氯低鉀性鹼中毒。如梗阻位於十二指腸下段或空腸上段,則重碳酸鹽的丟失嚴重。低位腸梗阻,嘔吐雖遠不如高位者少見,但因腸粘膜吸收功能降低而分泌液量增多,梗阻以上腸腔中積留大量液體,有時多達5~10L,內含大量碳酸氫鈉。這些液體雖未被排出體外,但封閉在腸腔內不能進入血液,等於體液的丟失。此外,過度的腸膨脹影響靜脈迴流,導致腸壁水腫和血漿外滲,在絞窄性腸梗阻時,血和血漿的丟失尤其嚴重。因此,患者多發生脫水伴少尿、氮質血症和酸中毒。如脫水持續,血液進一步濃縮,則導致低血壓和低血容量休克。失鉀和不進飲食所致的血鉀過低可引起腸麻痹,進而加重腸梗阻的發展。
(3)感染和毒血症 正常人的腸蠕動使腸內容物經常向前流動和更新,因此小腸內是無菌的,或只有極少數細菌。單純性機械性小腸梗阻時,腸內縱有細菌和毒素也不能通過正常的腸粘膜屏障,因而危害不大。若梗阻轉變為絞窄性,開始時,靜脈血流被阻斷,受累的腸壁滲出大量血液和血漿,使血容量進一步減少,繼而動脈血流被阻斷而加速腸壁的缺血性壞死。絞窄段腸腔中的液體含大量細菌(如梭狀芽孢桿菌、鏈球菌、大腸桿菌等)、血液和壞死組織,細菌的毒素以及血液和壞死組織的分解產物均具有極強的毒性。這種液體通過破損或穿孔的腸壁進入腹腔後,可引起強烈的腹膜刺激和感染,被腹膜吸收後,則引起膿毒血症。嚴重的腹膜炎和毒血症是導致腸梗阻病人死亡的主要原因。
除上述三項主要的病理生理改變之外,如發生絞窄性腸梗阻往往還伴有腸壁、腹腔和腸腔內的滲血,絞窄的腸袢越長,失血量越大,亦是導致腸梗阻病人死亡的原因之一。
臨床表現
- 腹痛:單純性機械性腸梗阻一般為陣發性劇烈絞痛。
- 嘔吐:嘔吐在梗阻後很快即可發生,然後即進入一段靜止期,再發嘔吐時間視梗阻部位而定。
- 腹脹:腹脹一般在梗阻發生一段時間以後開始出現。
- 排便排氣停止:在完全性梗阻發生後排便排氣即停止。
- 休克:早期單純性腸梗阻病員,全身情況無明顯變化,後可出現脈搏細速、血壓下降、面色蒼白、眼球凹陷、皮膚彈性減退,四肢發涼等徵象。
單純性腸梗阻,失水不重時,心率正常。心率加快是低血容量與嚴重失水的表現。絞窄性腸梗阻,由於毒素的吸收,心率加快更為明顯。 體溫正常或略有升高。體溫升高是腸管絞窄或腸管壞死的徵象。應注意是否有手術瘢痕,肥胖病人尤其應注意腹股溝疝及股疝,因為皮下脂肪過多容易忽略。膨脹的腸管有壓痛、絞痛時伴有腸型或蠕動波。若局部壓痛伴腹肌緊張及反跳痛,為絞窄性腸梗阻的體征。聽診時應注意腸鳴音音調的變化,絞痛時伴有氣過水聲,腸管高度擴張,可聞及「丁丁」(tinkling)的金屬音(高調)。直腸指診注意是否有腫瘤,指套是否有鮮血。有鮮血應考慮到腸黏膜病變、腸套疊、血栓等病變。
輔助檢查
單純性腸梗阻早期,病人全身情況多無明顯改變。梗阻晚期或絞窄性腸梗阻病人,可表現為唇乾舌燥、眼窩內陷、皮膚彈性消失,尿少或無尿等明顯缺水征。或脈搏細速、血壓下降、面色蒼白、四肢發涼等中毒和休克徵象。
- 腹部視診:機械性腸梗阻常可見腸型和蠕動波。腸扭轉時腹脹多不對稱。麻痹性腸梗阻則腹脹均勻。
- 腹部觸診:單純性腸梗阻因為腸管膨脹,可有輕度壓痛,但無腹膜刺激征。絞窄性腸梗阻時,可有固定壓痛和腹膜刺激征。壓痛的包塊,常為受絞窄的腸袢。腫瘤或蛔蟲性腸梗阻時,有時可在腹部觸及包塊或條索狀團塊。
- 腹部叩診:絞窄性腸梗阻時,腹腔有滲液,移動性濁音可呈陽性。
- 腹部聽診:腸鳴音亢進,有氣過水聲或金屬音,為機械性腸梗阻表現。麻痹性腸梗阻時,則腸鳴音減弱或消失。
- 直腸指檢:如觸及腫塊,可能為直腸腫瘤;極度發展的腸套疊的套頭;或低位腸腔外腫瘤。
- 化驗檢查:單純性腸梗阻的早期,變化不明顯。隨著病情發展,血紅蛋白及血細胞比容可因為缺水、血液濃縮而升高。尿比重也增高。白細胞計數和中性粒細胞明顯增加,多見於絞窄性腸梗阻。查血氣分析和血清鈉、鉀、氯、尿素氮、肌酐的變化,可了解酸鹼失衡、電解質紊亂和腎功能的狀況。嘔吐物和糞便檢查,有大量的紅細胞或隱血陽性,應考慮腸管有血運障礙。
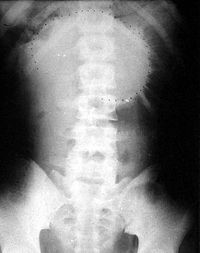
X線檢查:一般在腸梗阻發生4-6小時,X線檢查及顯示出腸腔內氣體;立位片或側位透視或拍片,可見多數液平面及氣脹腸袢。但如果沒有這些表現,也不能就此排除腸梗阻的可能。
診斷
腸梗阻的診斷非常講究。必須明白很多問題:比如是否腸梗阻、是機械性腸梗阻還是動力學腸梗阻、單純性腸梗阻還是絞窄性腸梗阻、是完全性腸梗阻還是不完全性腸梗阻、是什麼原因引起的腸梗阻等。
一般結合臨床表現及相關檢查,多可明確診斷。由於每種類型的腸梗阻治療手段及預後均不盡相同,故嚴格診斷非常重要。
鑒別診斷
慢性腸假性梗阻:腸假性梗阻(chronic intestinal pseudo-obstruction)是一種有腸梗阻的症状和體征但無機械性梗阻證據的症候群。麻痹性腸梗阻即為急性腸假性梗阻,已如前述。此處介紹慢性腸假性梗阻。
一般認為本徵是腸壁神經變性的結果,因在病理檢查中有些病例表現為腸神經叢的節細胞病變。但亦有認為是腸平滑肌病變。因有的病例有家族性內臟肌病的表現,如小腸和膀胱平滑肌變性和纖維化。由於30%的患者有家族史,提示本徵與遺傳有關。
患者的症状多始兒童或青春期,少數在30~40歲時才出現。病程通常是急性發作與緩解反覆交替。發作時的症状和機械性梗阻相似,為程度不等的噁心、嘔吐、腸絞痛、腹痛、腹瀉或脂肪瀉,以及腹部壓痛;緩解期可無或只有較輕的症状,如腹脹等。
腸假性梗阻可影響到全消化道,或某一孤立的器官,如食管、胃、小腸或結腸等。其中以小腸梗阻的症状表現最為明顯。如單純累及十二指腸,可表現為巨十二指腸,常有大量嘔吐和體重減輕,易被誤診為腸系膜上動脈症候群。如只累及結腸則主要表現為慢性便秘和反覆糞塊塞。有的病例有膀胱空障礙。
X線檢查可見受累的食管、胃、小腸和結腸顯著擴張、運行遲緩。
腸假性梗阻可繼發於結締組織病(如硬皮病、皮肌炎、系統性紅斑狼瘡)、澱粉樣變性、原發性肌病(肌強直性營養不良、進行性肌營養不良)、內分泌病(粘液性水腫、糖尿病、嗜鉻細胞瘤)、神經系統疾病(帕金森病、家族性自主神經功能障礙)以及藥物因素(如酚噻嗪類、三環類抗憂鬱藥、抗帕金森病藥等)手術因素(如空迴腸旁路術等)等。原發性腸假性梗阻只有在排除了上述可能引起繼發性腸假性梗阻的病因後才能考慮。
治療多採用對症支持療法,除非對僅累及一小段消化道的病例外,應盡量避免外科手術。
治療
糾正脫水
脫水與電解質的丟失與病情與病類有關。應根據臨床經驗與血化驗結果予以估計。一般成人症状較輕的約需補液1500ml,有明顯嘔吐的則需補3000ml,而伴周圍循環虛脫和低血壓時則需補液4000ml以上。若病情一時不能緩解則尚需補給從胃腸減壓及尿中排泄的量以及正常的每日需要量。當尿量排泄正常時,尚需補給鉀鹽。低位腸梗阻多因鹼性腸液丟失易有酸中毒,而高位腸梗阻則因胃液和鉀的丟失易發生鹼中毒,皆應予相應的糾正。在絞窄性腸梗阻和機械性腸梗阻的晚期,可有血漿和全血的丟失,產生血液濃縮或血容量的不足,故尚應補給全血或血漿、白蛋白等方能有效地糾正循環障礙。
在制定或修改此項計劃時,必須根據患者的嘔吐情況,脫水體征,每小時尿量和尿比重,血鈉、鉀、氯離子、二氧化碳結合力、血肌酐以及血細胞壓積、中心靜脈壓的測定結果,加以調整。由於酸中毒、血濃縮、鉀離子從細胞內逸出,血鉀測定有時不能真實地反映細胞缺鉀情況。而應進行心電圖檢查作為補充。補充體液和電解質、糾正酸鹼平衡失調的目的在於維持機體內環境的相對穩定,保持機體的抗病能力,使患者在腸梗阻解除之前能度過難關,能在有利的條件下經受外科手術治療。
胃所減壓
通過胃腸插管減壓可引出吞入的氣體和滯留的液體,解除腸膨脹,避免吸入性肺炎,減輕嘔吐,改善由於腹脹引起的循環和呼吸窘迫症状,在一定程度上能改善梗阻以上腸管的瘀血、水腫和血液循環。少數輕型單純性腸梗阻經有效的減壓後腸腔可恢復通暢。胃腸減壓可減少手術操作困難,增加手術的安全性。減壓管一般有兩種:較短的一種(Levin管)可放置在胃或十二指腸內,操作方便,對高位小腸梗阻減壓有效;另一種減壓管長數來(Miller-Abbott管),適用於較低位小腸梗阻和麻痹性腸梗阻的減壓,但操作費時,放置時需要X線透視以確定管端的位置。結腸梗阻發生腸膨脹時,插管減壓無效,常需手術減壓。
感染和毒血症
腸梗阻時間過長或發生絞窄時,腸壁和腹膜常有多種細菌感染(如大腸桿菌、梭形芽胞桿菌、鏈球菌等),積極地採用以抗革蘭氏陰性桿菌為重點的廣譜抗生素靜脈滴注治療十分重要,動物實驗和臨床實踐都證實應用抗生素可以顯著降低腸梗阻的死亡率。
解除梗阻、恢復腸道功能
對一般單純性機械性腸梗阻,尤其是早期不完全性腸梗阻,如由蛔蟲、糞塊堵塞或炎症粘連所致的腸梗阻等可作非手術治療。早期腸套疊、腸扭轉引起的腸梗阻亦可在嚴密的觀察下先行非手術治療。動力性腸梗阻除非伴有外科情況,不需手術治療。
其他非手術治療
- 中藥:見中醫辨證治療
- 油類 可用石蠟油生豆油或菜油~ml分次口服或由胃腸減壓管注入適用於病情較重體質較弱者
- 麻痹性腸梗阻如無外科情況可用新斯的明注射腹部芒硝熱敷等治療
- 針刺足里中脘天樞內關合谷內庭等穴位可作為輔助治療
手術處理
絕大多數機械性腸梗阻需作外科手術治療缺血性腸梗阻和絞窄性腸梗阻更宜及時手術處理
外科手術的主要內容為:①松解粘連或嵌頓性疝整復扭轉或套疊的腸管等以消除梗阻的局部原因;②切除壞死的或有腫瘤的腸段引流膿腫等以清除局部病變;③腸造瘺術可解除腸膨脹便利腸段切除腸吻合術可繞過病變腸段恢復腸道的通暢
中醫辨證治療
腸梗阻的中醫治療措施通常有中藥(通里攻下為主,輔以理氣開郁和活血化瘀)、有針刺等。
(一)中藥(1)熱結腑實:腹痛突發,疼痛劇烈而拒按,腸鳴有聲,嘔吐食物,口乾口苦,大便閉結,苔黃膩,脈洪大或滑數。
治法:瀉熱通腑,蕩滌積滯。
(2)寒邪直中:突然腹中絞痛,可觸及包塊,疼痛拒按,惡寒,面色青冷,舌質淡而暗、苔白潤,脈沉緊。
治法:溫中散寒,緩急止痛。
方劑;生大黃10克、熟附於10克、細辛3克、枳實1.0克、厚朴10克、芒硝20克。
(3)蟲積阻結:腹痛時作時止,面黃肌瘦,或顏面有白色蟲斑,突發腹中劇痛,痛在臍周,按之有塊,嘔吐食物或清水,苔白,脈弦。
治法:驅蟲消積。
方劑:雷丸6克、苦楝皮10克、黑丑10克、檳榔10克、皂角10克、木香12克、大腹皮10克、川椒5克、黃連10克。
(4)血淤氣滯:腹部持續疼痛,脹氣較甚,或痛處固定不移,痛而拒按,嘔吐,大便閉,舌質紫暗、苔白或黃,脈弦細。
方劑:小茴香10克、血竭5克、延胡索10克、沒藥6克、當歸10克、川芎10克、官桂6克、赤芍10克、生蒲黃10克、五靈脂6克、木香10克、香附10克。
治法② 行氣活血,通里攻下。
方劑:復方大承氣湯:厚朴(15-20克) 炒萊菔子(15-30克) 枳殼(15克) 桃仁(9克) 赤芍(15克) 大黃(9-15克) 芒硝(9-15克)。
治法③行氣活血,逐水通下(適用於腸梗阻較重,腹脹疼痛,噁心嘔吐,大便秘結,腸腔積液較多者。)
方劑:甘遂通結湯:甘遂末0.6-1g(沖服),桃仁9g,木香9g,生牛膝9g,川朴15g,赤芍15g,大黃10-24g。
[禁忌]本方藥性峻烈,非體壯邪實者禁用。
預防
依據腸梗阻發生的原因,有針對性採取某些預防措施,可有效地防止、減少腸梗阻的發生。
1、對患有腹壁疝的病人,應予以及時治療,避免因嵌頓、絞窄造成腸梗阻。
2、加強衛生宣傳、教育,養成良好的衛生習慣。預防和治療腸蛔蟲病。
3、腹部大手術後及腹膜炎病員應很好地胃腸減壓,手術操作要以柔,儘力減輕或避免腹腔感染。
4、早期發現和治療腸道腫瘤。
5、腹部手術後早期活動。
預後
單純性腸梗的死亡率約在3%左右而絞窄性腸梗阻則可達10%~20%改善預後的關鍵在於早期診斷及時處理
其他關聯疾病
蛔蟲性腸梗阻
蛔蟲性腸梗阻是小兒時期常見的急腹症之一,可由於發熱等各種刺激使腸腔內環境及腸蠕動發生變化,造成腸腔內蛔蟲聚集成團,阻塞腸腔而造成梗阻。
粘連性腸梗阻
粘連性腸梗阻是腹部手術、炎症、創傷後所形成的廣泛性腸粘連,粘連帶引起的腸管急性梗阻,是腸梗阻中最常見的一種類型。大多數患者有腹部手術、炎症,創傷或結核病史,發作前有暴飲暴食或劇烈運動誘因;以往常有腹痛或曾有因腸粘連就診病史。少數為腹內先天性索帶者多見於兒童。症状主要有陣發性腹絞痛與反覆嘔吐、吐物為黃綠色液體,甚至為糞汁樣,摸到腸型及聽到高亢腸鳴音。
治療粘連性腸梗阻重要的是要區別是單純性還是絞窄性,是完全性還是不完全性。粘連性腸梗阻如經非手術治療不見好轉甚至病情加重,或懷疑為較窄性腸梗阻,特別是閉袢性梗阻,手術須及早進行,以免發生腸壞死。對反覆頻繁發作的粘連性腸梗阻也應考慮手術治療。粘連性腸梗阻是腸粘連或腹腔內粘連帶壓迫所致的腸梗阻,較常見。占各類梗阻的19~20%。下面了解一下粘連性腸梗阻的臨床症状都有哪些:
1、腹痛:一般為陣發性劇烈絞痛。開始疼痛較輕,隨後病情加重,絞痛達到高峰後,疼痛又逐漸減輕,直至消失。過片刻後上述症候又再次發作。絞窄性腸梗阻,腹痛往往為持續性疼痛伴陣發性加劇。
2、嘔吐:梗阻早期為反射性嘔吐,嘔吐物為食物或胃液。高位小腸梗阻,嘔吐較頻繁,嘔吐大量胃液、十二指腸液和膽汁。低位小腸梗阻,可出現1-2天嘔吐靜止期,之後再發嘔吐,嘔吐物為帶糞臭的糞樣物。如為絞窄性梗阻,嘔吐物可呈血性或咖啡色。
3、腹脹:一般在腸梗阻發生後的一段時間出現。腹脹程度與梗阻部位有關。高位腸梗阻時腹脹較輕,但有時可見胃型。低位梗阻則表現為全腹膨脹,常伴有腸型。
4、肛門停止排氣排便:發生急性完全性腸梗阻,肛門則無排便排氣。在早期由於腸蠕動增加,梗阻以下部位殘留的氣體和糞便仍可排出。所以早期少量的排氣排便不能排除腸梗阻的診斷。絞窄性腸梗阻則可能排出血性液體或果醬樣便。
腸梗阻術後飲食禁忌
術後2-3天內禁食。
(1)忌粗糙食物:手術後3~4天,肛門排氣後,提示腸道功能開始恢復,此時可給以少量流質,5~6天後可改為少渣半流質飲食。忌食雞肉、火腿、鴿肉以及各種蔬菜的湯類。此物即使煮的很爛,也不能操之過急。
(2)禁油膩食品:即使到了第10天,機體能承受軟飯時,油膩食品也不能早食,如母雞湯、肉湯、羊肉、肥肉、排骨湯、甲魚等。
(3)忌食發物:即使術後拆線,也應禁食狗肉、羊肉、雀肉、雀蛋,筍乾、大蔥、南瓜、牛肉、香菜、熏魚、熏肉、辣椒、韭菜、蒜苗、淡菜等。
參看
- 《自我調養巧治病》- 腸梗阻
- 《家庭醫學百科·醫療康復篇》- 腸梗阻
- 《放射診斷學》- 腸梗阻
- 《普通外科學》- 腸梗阻
- 《病理學》- 腸梗阻
- 機械性腸梗阻
- 麻痹性腸梗阻
- 單純性腸梗阻
- 絞窄性腸梗阻
- 腹膜刺激征
- 腹痛
- 血便
- 腹脹
- 嘔吐
- 休克
參考文獻
- 第8版外科學.人民衛生出版社
健康問答網關於腸梗阻的相關提問
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||
| 關於「腸梗阻」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |