臂叢神經損傷
| A+醫學百科 >> 臂叢神經損傷 |
目錄 |
疾病名稱
臂叢神經損傷
疾病概述
臂叢神經損傷(brachial plexus)是周圍神經損傷的一個常見類型。
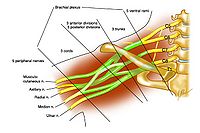
應用解剖
1、組成:「555」第5-8頸神經前支和第1胸神經前支5條神經根組成。分根、干、股、束、支5部分。有腋、肌皮、橈、正中、尺5大分支。臂叢包括5 根3干,C5 —C6 神經根在前斜角肌外緣相和,組成上干;C7 組成中干;C8 —T1 形成下干。(位於第1肋骨表面,每干長約1cm)。每干又分成前後兩股, (位於鎖骨表面,每股長約1cm);每股組成3 個束,束的長度約3cm,各束在相當於喙突水平分為神經支,形成終末神經。臂叢神經全長約15 cm ,約150 000 根軸突。臂叢位於活動範圍較大的肩關節附近,鄰近動脈,易造成臂叢神經損害。
2、分支:見下表
發出部位 神經名稱 支配肌肉
膈神經 C2345 膈肌
鎖骨下神經 C56 鎖骨下肌
內側束 正中神經內側頭 運動
胸前內側神經C8T1 胸大肌胸肋部、胸小肌
尺神經 大部分手肌
臂內側皮神經 臂內側皮膚感覺
前臂內側皮神經 前臂內側皮膚感覺
橈神經 C5678T1 肱三頭肌、肘肌、旋後肌、肱橈肌、部分手外在肌
3、臂叢神經根的功能特點
⑴ C5根經根:其纖維數為8 738~33 027 根,主要組成腋神經,支配三角肌,主管肩外展;主要組成肩胛上神經, 支配岡上、岡下肌,主管肩上舉;獨立組成肩胛背神經,支配肩胛提肌。
⑵ C6神經根:神經纖維為14 227~39 036 根,主要組成肌皮神經,支配肱二頭肌,主管屈肘。單根C6 神經根損傷,臨床除肱二頭肌肌力減弱外,上肢活動無明顯影響。一旦C5、6同時離斷或上干損傷,則腋神經與肌皮神經主要機能喪失,臨床表現為三角肌麻痹。肩不能外展;肱二頭肌及肱橈肌麻痹時不能屈肘。
⑶ C7神經根:神經根數為18 095~40 576 根,主要組成橈神經,支配上肢伸肌群,主管肘、腕、指的伸直。C7支配廣泛無獨特性。單純C7 神經根斷裂不出現上肢功能障礙,因橈神經支配肌均可由其他神經根代償。C5、6、7神經根同時斷裂,臨床表現與C5、6聯合損傷基本相似。因C7 可為C8 神經根所代償。反之,當C7、8 T1神經根聯合損傷時,臨床表現與C8 T1損傷基本相似。此時因C7 可為C6 神經根所代償。因此,在臂叢神經損傷病例重一旦出現C7麻痹症状,常提示4個神經根以上同時損傷。尺側腕屈肌支由C7 支配。
⑷ C8神經根:C8 神經根纖維數為14 636~41 246 根。主要組成正中神經,支配掌長肌、拇長屈肌、指深屈肌等指屈肌群,主管手指屈曲;獨立組成肩胛下神經,支配肩胛下肌。C8 單獨損傷,臨床指深屈肌活動減弱,其他功能無明顯影響。當C5、6、7、8同時損傷,除上干損傷(肩不能上舉與外展,肘不能屈曲) 外,出現中干損傷表現,即腕下垂,伸拇伸指不能。
⑸ T1神經根:T1 神經根纖維數為12 102~35 600 根,主要組成尺神經,支配手內在肌,骨間肌和蚓狀肌,主管拇指對掌、對指,手指內收、外展,掌指關節屈曲及指間關節伸直;獨立組成臂及前臂內側皮神經。單獨T1 神經斷裂,主要影響手內在肌功能,但由於C8 神經根的代償,臨床功能障礙不明顯。C8T1 聯合損傷或下干損傷時主要表現為手內部肌及屈指功能障礙。C7、8T1 三根聯合損傷時,臨床表現與T1C8 二根聯合損傷相似,因C7 損傷可被鄰近C6 所代償。前臂內側皮神經主要由T1 纖維組成,一旦其支配區感覺障礙(除切割傷外) ,首先應考慮在第一肋骨處受壓,這是診斷臂叢神經血管受壓征的重要依據。
疾病病因
1、外傷:在臂叢損害的病因中,外傷最常見,分為閉合性和開放性損害。閉合性損傷見於車禍、運動傷(如滑雪)、產傷、頸部的牽拉、麻醉過程中長時間將肢體固定在某一位置時,開放性損傷主要見於槍彈傷、器械傷、腋動脈造影、肱動脈手術、內側胸骨切開術、頸動脈搭橋術,頸靜脈血透治療過程中造成的損害亦有報導。
2、特發性臂叢神經病:又稱神經痛性肌萎縮或痛性臂叢神經炎,也叫Parsonage - Turner 症候群。這種病人常有病毒感染、注射、外傷或手術的病史。此外、偶爾也可發生Lyme 病或立克次體感染。最近有人報導,由Ebrlicbia 細菌引起的一種蜱傳播疾病也可發生臂叢損害 。
3、胸廓出口症候群(TOS) :各種不同的頸椎畸形可以損及臂叢神經根、叢及血管。可以單側的,也可是雙側的。由於緊拉的頸椎纖維環從第一肋延伸至殘遺的頸肋或變長的第七頸椎橫突,從而導致C8 和T1 前支或臂叢下干中神經纖維受到損害。
4、家族性臂叢神經病:本病在急性期與痛性臂叢神經炎很難鑒別。有家族史,其遺傳特點是單基因常染色體顯性遺傳,發病年齡較早。有時可並發顱神經受損(如失音) ,以及腰骶叢神經和植物神經受損。如果有家族性嵌壓性神經病的表現,則可以通過神經電生理發現多個周圍神經受累。腓腸神經活檢可以發現神經纖維輕度脫失,有奇異的腫脹,髓鞘呈現香腸樣增厚。
5、放射性臂叢損害:在放射性治療後可出現緩慢進展的臂叢神經病,無痛性,常在上臂叢多見。
6、腫瘤:惡性腫瘤的浸潤,常見於肺、胸部的腫瘤,導致進行性加重的臂叢損害,以下臂叢多見,多伴有Horner 症候群。
7、其他:有報導在白塞病中,由於非外傷性鎖骨下動脈瘤壓迫而引起臂叢神經損害,同時伴有血管缺血的表現。其他腋動脈瘤、鎖骨下靜脈血管瘤也可引起[6 ]該病。
疾病分類
1、常見分類:臂叢上干損傷(Erb) ,臂叢下干損傷(Klumpke)
2、Leffert RD 分類:
Ⅰ臂叢神經開放傷
Ⅱ臂叢神經閉合傷(牽拉傷)
①鎖骨上損傷:A1 節前損傷;B1 節後損傷
②鎖骨下損傷
③麻醉後麻痹
Ⅲ臂叢神經放射傷
Ⅳ產癱
疾病診斷
1、判斷有無臂叢損傷:有下列情況之一,應考慮臂叢神經損傷存在:
①上肢五大神經(腋,肌皮, 正中,橈,尺神經)中,有任何兩組的聯合損傷(非同一平面的切割傷)
②手部三大神經(正中,橈,尺神經)中,任何一根合併肩關節或肘關節功能障礙(被動活動正常)
③手部三大神經(正中,橈,尺神經)中,任何一根合併前臂內側皮神經損傷(非切割傷)。
2、初定損傷部位(鎖骨上下)
①目的:便於手術切口及進路的選擇。
②方法:檢查胸大肌鎖骨部(C5,C6神經根),胸肋部(C8,T1神經根)及背闊肌(C7神經根)功能。
當胸大肌鎖骨部正常存在(檢查方法:肩關節處前屈45度,上臂作抗阻力內收),則表示臂叢外側束起始部發出的胸前外側神經功能良好,臂叢損傷的部位應在外側束以下(即鎖骨下部)。胸大肌鎖骨部萎縮,提示上干或C5,C6根性損傷。
當胸大肌胸肋部正常存在(檢查方法:肩關節處外展位,上臂作抗阻力內收),則表示臂叢內側束起始部發出的胸前內側神經功能良好,臂叢損傷的部位應在內側束以下(即鎖骨下部)。
當背闊肌正常存在(檢查方法:肩關節處外展位,上臂作抗阻力內收,檢查者用手叩擊肩胛骨下角以下部位有無肌肉收縮活動。肩胛骨下角以上地肌肉收縮常被大圓肌內收功能所干擾),則表示後側束中段發出的胸背神經功能良好,若有臂叢損傷,其部位應在後側束以下(即鎖骨下部)。背闊肌萎縮提示中干損傷或C7神經根損傷。
3、定位診斷:(根干束支)
在術前對臂叢損傷定位,除了區分鎖骨上下損傷外,應進一步明確鎖骨上的根或干損傷,以及鎖骨下束或支損傷,具體方法應將臨床檢查所得地陽性體征,按上肢五大神經分類後進行組合診斷。
Ⅰ臂叢神經根損傷
從理論上分析只有相鄰兩神經根同時損傷時才可見臨床症状與體征,我們把這種現象稱單根代償現象與雙根組合現象。為了敘述方便,將臂叢神經根分為上臂叢及下臂叢。上臂叢包括C5-7神經根;下臂叢包括C8神經根與T1神經根。
①上臂叢神經損傷:肩關節不能外展與上舉,肘關節不能屈曲而能伸,腕關節雖能屈伸但肌力減弱。上肢外側感覺大部缺失,拇指感覺有減退,第2-5手指,手部及前臂內側感覺完全正常,檢查時可發現肩部肌肉萎縮以三角肌為著,上臂肌肉萎縮以肱二頭肌為著。另外,前臂旋轉亦有障礙,手指活動尚屬正常。
上述症状與臂叢上干(C5,C6)損傷類同,是否合併C7損傷,主要檢查背闊肌及指伸總肌有無麻痹現象。如果有斜方肌萎縮,聳肩活動受限,以及肩胛提肌與菱形肌出現麻痹時,即表示上臂叢神經根在近椎間孔處斷傷或節前撕脫傷。
②下臂叢神經根損傷:手的功能喪失或發生嚴重障礙,肩,肘,腕關節活動尚好,患側常出現Horner征。檢查時可發現手內部肌全部萎縮,其中以骨間肌為著,有爪型手及扁平手畸形,手指不能屈或有嚴重障礙,但掌指關節存在伸直動作(指伸總肌的功能),拇指不能掌側外展。前臂及手部尺側皮膚感覺缺失,臂內側皮膚感覺亦可能缺失。
上述症状與臂叢下干及內側束損傷類同,如果有Horner征出現,證明T1交感神經已斷傷,此常提示C8,T1近椎間孔處斷傷或節前損傷。臨床上除C8,T1神經聯合斷傷外,有時也可合併C7神經根同時斷傷,這時的臨床症状及體征與單純C8,T1神經根斷傷相類似,但仔細檢查可發現背闊肌有麻痹,或肌力減退,指伸總肌也有肌力減退的表現,感覺障礙平面可向橈側擴大。
③全臂叢神經損傷:早期時,整個上肢呈緩慢性麻痹,各關節不能主動運動,但被動運動正常。由於斜方肌功能存在,聳肩運動依然存在。上肢感覺除臂內側尚有部分區域存在外,其餘全部喪失。上臂內側皮膚感覺由臂內側皮神經與肋間臂神經共同分布,後者來自第2肋間神經,故在全臂叢神經損傷時臂內側皮膚感覺依然存在。上肢腱反射全部消失,溫度略低,肢體遠端腫脹,並出現Horner征。在晚期,上肢肌肉顯著萎縮,各關節常因關節囊攣縮而致被動運動受限,尤以肩關節與指關節嚴重。
Ⅱ臂叢神經干損傷
①上干損傷:症状體征與上臂叢神經根損傷相似。
②中干損傷:獨立損傷臨床上極少見,單獨損傷除短暫時期內(一般為2周)示中指指腹麻木及伸肌群肌力有影響外,無明顯臨床症状與體征。可見於健側C7神經根移位修復術後。
③下干損傷:症状及體征與下臂叢損傷類同。手的功能(屈伸與內收外展)全部喪失,不能執捏任何物件。
Ⅲ臂叢神經束損傷:(通過五大神經損傷的歸類診斷完成)
① 外側束損傷
② 內側束損傷
③ 後束損傷
五大神經損傷的診斷(最重要的歸類診斷)
單純腋神經損傷其損傷平面在支以下;合併橈神經損傷,其損傷平面在後側束;合併肌皮神經損傷其損傷平面在上干;合併正中神經損傷其損傷平面在C5根部。
②肌皮神經損傷:肱二頭肌萎縮,肘關節屈曲受限。
單純肌皮神經損傷,其損傷平面在支以下;合併腋神經損傷,其損傷平面在上干;合併正中神經損傷其損傷平面在外側束;合併橈神經損傷,其損傷平面在C6神經根。
③橈神經損傷:肱三頭肌,肱橈肌及腕伸,拇伸,指伸肌萎縮及功能受限。
單純橈神經損傷其損傷平面在支以下;合併腋神經損傷,其損傷平面在後側束;合併肌皮神經損傷,其損傷平面在C6神經根;合併正中神經損傷,其損傷平面在C8神經根。
④正中神經損傷:屈腕及屈指肌,大魚際肌萎縮萎縮,拇指及手指屈曲及拇指對掌功能受限,第1-3指感覺障礙
單純正中神經損傷,損傷平面在支以下;合併肌皮神經損傷,損傷平面在外側束;合併橈神經損傷,損傷平面在C8神經根;合併尺神經損傷,損傷平面在下干或內側束。
⑤尺神經損傷:尺側腕屈肌萎縮,小魚際肌,手內部肌包括骨間肌及蚓狀肌,及拇內收肌萎縮,手指內收,外展受限,指間關節伸直受限,手精細功能受限,第4-5指感覺障礙
單純尺神經損傷,損傷平面在支以下;合併正中神經損傷,損傷平面在下干或內側束;合併橈神經損傷,損傷平面在胸1神經根。
Ⅳ臂叢神經根部損傷時節前損傷與節後損傷的鑒別診斷
臂叢神經根性損傷主要分兩大類,一類為椎孔內的節前損傷;另一類為椎孔外的節後損傷。節後損傷的性質與一般周圍神經相同應區分為神經震蕩,神經受壓,神經部分斷傷與完全斷傷。區分方法依據受傷性質,日期,主要功能喪失程度及肌電,神經傳導速度的不同變化而確定。治療方法依據不同病理狀態而定,可保守觀察治療或進行手術治療(包括減壓縫接及移植)。節前損傷均在椎管里前後根絲狀結構處斷裂,不僅沒有自行癒合的能力也沒有通過外科手術修復的可能,因此,一旦診斷確定,應爭取及早進行神經移位術,故在臨床上節前,節後的鑒別診斷有較大的重要意義。
①病史:節前損傷暴力程度較嚴重,常合併有昏迷史,頸肩及上肢多發骨折,傷後常出現持續性劇痛。
②體征:C5,C6根性撕脫傷,斜方肌多有萎縮、聳肩受限。C8T1根性撕脫傷,常出現Horner 氏征(上眼瞼下垂、瞳孔縮小、眼球下陷、半側面部無汗)
③神經電生理檢查:體感誘發電位( SEP)及感覺神經活動電位( SNAP)電生理檢測有助於臂叢神經節前節後損傷的鑒別診斷,節前損傷SNAP正常(後根感覺神經細胞位於脊髓外部,而損傷發生在其近側即節前,感覺神經無瓦勒變性,可誘發SNAP),SEP消失;節後損傷時,SNAP和SEP均消失。
④影像學檢查:節前與節後損傷在CTM 上以椎管內相應神經根前後支的充盈缺損消失為標準,同時與健側神經根進行對比。正常影像神經根為充盈缺損,如為根性損傷則在相應區域有造影劑充盈。
疾病治療
(一)一般治療
對常見的牽拉性臂叢損傷,早期以保守治療為主,即應用神經營養藥物(VitB1、VitB6、VitB12、VitBco等),損傷部進行理療,如電刺激療法,紅外線,磁療等,患肢進行功能鍛煉,防治關節囊攣縮,並可配合針灸,按摩,推拿,有利於神經震蕩的消除,神經粘連的松解及關節鬆弛。觀察時期一般在3個月左右。
(二)手術治療
1、手術指征:
①臂叢神經開放性損傷,切割傷,槍彈傷,手術傷及藥物性損傷,應早期探查,手術修復。
②臂叢神經對撞傷,牽拉傷,壓砸傷,如一名缺位節前損傷者應及早手術,對閉合性節後損傷者,可先經保守治療3個月。在下述情況下可考慮手術探查:保守治療後功能無明顯恢復者;呈跳躍式功能恢復者如肩關節功能未恢復,而肘關節功能先恢復者;功能恢復過程中,中斷3個月無任何進展者。
③產傷者:出生後半年無明顯功能恢復者或功能僅部分恢復,即可進行手術探查。
2、手術方法
臂叢探查術:鎖骨上臂叢神經探查術;鎖骨下臂叢神經探查術;鎖骨部臂叢神經探查術
4、根據手術中發現處理原則如下:神經松解術;神經移植術;神經移位術
① 臂叢神經連續性存在,而神經被周圍組織粘連壓迫應去除粘連壓迫因素,如瘢痕化的斜角肌,血腫機化組織,增生的骨膜,骨痂及滑膜肌肉組織應予切除或松解,由於長期壓迫致使神經組織內水腫及組織液滲出而形成神經內瘢痕,因此不僅作神經外減壓,尚應在手術放大鏡或手術顯微鏡下進行神經鞘切開神經內松解,使神經束充分顯露後減壓,神經內松解一定要嚴格止血,雙極電凝器是必備的止血器械,否則將造成神經組織更大地創傷。
松解徹底程度的判斷:有時可通過神經減壓前後神經損傷部位,近,遠端電刺激反應及電活動波進行判斷。
② 臂叢神經斷裂或神經瘤巨大,應將近遠兩個斷端充分顯露,並將斷端瘢痕組織及神經瘤切除,使神經斷端有神經束乳頭清楚可見,兩斷端在無張力情況下可行鞘膜縫合,臂叢處神經束大部為混合束,因此無束膜縫合的必要,對於不能直接縫合的神經缺損,應採用多股神經移植術,移植材料可選用頸叢感覺支,臂或前臂內側皮神經,腓腸神經。
③ 椎孔部神經根斷裂,由於神經根近端變性嚴重,神經斷而無明顯束乳突,加上神經損傷部位接近神經元,常造成神經元不可逆損害,因此對這類病變需進行神經移位術,其療效較原位縫接或移植為佳,常用於神經移位的神經有膈神經,副神經,頸叢運動支,肋間神經,詳細方法見下述。
5、術後處理
臂叢松解減壓術後上肢固定3d,神經移植固定3周,神經修補固定6周,應用神經營養藥物。拆除石膏後,患肢應進行功能鍛煉,防治關節囊攣縮,神經縫合處進行理療,防治神經縫合處瘢痕粘連壓迫,並應用神經電刺激療法刺激神經再生。每3個月進行肌電圖檢查,以了解神經再生情況。
6、臂叢神經根性撕脫損傷的顯微外科治療:
術中根據臂叢根性撕脫傷的具體情況,判斷神經移位手術方式的選擇
① 臂叢神經C5,C6根性撕脫傷移位方式:膈神經移位於肌皮神經或上干前股,副神經移位於肩胛上神經,頸叢運動支移位於上干後股或腋神經(常需做神經移植)。
② 臂叢神經C5-7根性撕脫移位方式:膈神經移位於上干前股或肌皮神經,副神經移位於上干前股或肌皮神經,副神經移位於肩胛上神經,頸叢運動支移位於上干後股或腋神經,肋間神經移位於胸背神經或橈神經。
③ 臂叢神經C8,T1根性撕脫傷移位方式:膈神經移位於正中神經內側根,第3,4,5,6肋間神經感覺支移位於正中外側根,運動支移位於尺神經,頸叢運動支,副神經移位於前臂內側皮神經,第二期將前臂內側皮神經移位於前臂骨間神經。
④ 臂叢神經C7,C8及T1根性撕脫傷移位方式:膈神經移位於正中神經內側頭,頸叢運動支,副神經移位於前臂內側皮神經,第二期將前臂內側皮神經移位於前骨間神經。第3,4,5,6肋間神經感覺支移位於正中神經外側根,第7,8肋間神經移位於胸背神經。
⑤ 全臂叢神經根性撕脫傷移位方式:膈神經移位於肌皮神經,副神經移位於肩胛上神經,頸叢運動支移位於腋神經,第3,4,5,6肋間神經移位於正中神經(感覺支→外側頭,運動支→內側頭),第7,8肋間神經移位於胸背神經或橈神經,健側頸7神經根移位於患側尺神經(遠端),Ⅰ期或Ⅱ期將尺神經(近端)移位於所需要重建的神經。如膈,副,頸叢運動支若有損傷,均可用肋間神經或健側頸7神經根替代。
健康問答網關於臂叢神經損傷的相關提問
|
||||||||||||||||||||||||||||||||||||||||||||||||
| 關於「臂叢神經損傷」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |