賁門失弛緩症
| A+醫學百科 >> 賁門失弛緩症 |
賁門失弛緩症是食管動力障礙性疾病。是指吞咽後食管體部無蠕動、賁門括約肌弛緩不良的一種疾病。本病為一種少見病,可發生於任何年齡,但最常見於20~40歲的年齡組;兒童很少發病,5%的患者在成年之前發病。男女發病率相似,約為1∶1.15。
目錄 |
概述
食管--賁門失弛緩症(esophageal achalasia)又稱賁門痙攣、巨食管、是由食
管神經肌肉功能障礙所致的疾病,其主要特徵是食管缺乏蠕動,食管下端括約肌(LES)高壓和對吞咽動作的鬆弛反應減弱。臨床表現為咽下困難、食物反流和下端胸骨後不適或疼痛。本病為一種少見病(估計每10萬人人中僅約1人),可發生於任何年齡,但最常見於20~39歲的年齡組。兒童很少發病,男女發病大致相等,較多見於歐洲和北美。
發病機理
本病的病因迄今不明。一般認為,本病屬神經原性疾病。病變可見食管壁內迷走神
經及其背核和食管壁肌間神經叢中神經節細胞減少,甚至完全缺如,但LES內的減少比食管體要輕此致。動物實驗顯示,冰凍刺激或切斷胸水平以上段迷走神經(雙側),可引起下端食管缺乏蠕動和LES鬆弛不良。而在切斷單側或下段胸水平以下迷走神經並不能影響LES的功能。由此可見,迷走神經的支配僅止於食管的上段,而食管下端的功能則由食管壁肌間神經叢支配,其神經遞質為嘌呤核苷酸和血管活性腸肽(VIP)。有人測得在本病患者LES內的VIP為8.5±3.6mol/g,明顯低於正常人(95.6±28.6mol/g)。VIP具有抑制靜息狀態下LES張力的作用。LES內VIP的明顯減少,因LES失去抑制作用而張力增高,乃引起失弛緩症。
一些食管失弛緩症的慢性動物模型是經雙側頸迷走神經切斷術或用毒素破壞迷走神經背核或食管壁肌間神經叢的神經節細胞而產生的。此外,南美洲錐蟲侵入食管肌層釋放出外毒素,破壞神經叢,可致LES緊張和食管擴大(Chageas病),胃癌侵犯LES的肌層神經叢也能引起與本病相似的症状。某些食管賁門失弛緩症者的咽下困難常突然發生,且具有迷走神經和食管壁肌層神經叢的退行性變,故也有人認為本病可能由神經毒性病毒所致,但迄今未被證實。雖曾有文獻報導,在同一家庭中有多人同患本病,也偶見孿生子同患本病者,但本病的發生是否有遺傳背景,尚不能肯定。
正常吞咽動作開始,LES即反射性地鬆弛,其壓力下降,以利食物進入胃腔。當迷走神經功能障礙或食管壁肌內神經叢損害時,LES壓力可上升至6.67kPa(50mmHg)左右。在吞咽動作後,壓力不下降,LES亦不能鬆弛,以致食物不能順利地進入胃內;加上食管的推動性蠕動不能,不能推動食物前進。於是,大量食物和水份淤積在食管內,直至其重為超過LES壓力時,才得進入胃內。由於食物滯留,初期食管呈梭狀擴張,以後逐漸伸長和彎曲。食管擴張的程度,遠較食管癌或其他食管疾病所致者為著,其容量最大可達1L以上。此外,食管壁尚可有斷髮性肥厚、炎症、憩室、潰瘍或癌變,從而出現相應的臨床症状。
臨床表現
(一)咽下困難
無痛性咽下困難是本病最常見最早出現的症状,佔80%~95%以上。起病
多較緩慢,但亦可較急,初起可輕微,僅在餐後有飽脹感覺而已。咽下困難多呈間歇性發作,常因情緒波動、發怒、憂慮、驚駭或進食過冷和辛辣等刺激性食物而誘發。病初咽下困難時有時無,時輕時重,後期則轉為持續性。少數患者咽下液體較固體食物更困難,有人以此徵象與其他食管器質性狹窄所產生的咽下困難相鑒別。但大多數病人咽下固體比液體更困難,或咽下固體和液體食物同樣困難。
(二)疼痛
約佔40%~90%,性質不一,可為悶痛、灼痛、針刺痛、割痛或錐痛。疼痛部位多在胸骨後及中上腹;也可在胸背部、右側胸部、右胸骨緣以及左季肋部。疼痛發作有時酷似心絞痛,甚至舌下含硝酸甘油片後可獲緩解。疼痛發生的機理可由於食管平滑肌強烈收縮,或食物滯留性食管炎所致。隨著咽下困難的逐漸加劇,梗阻以上食管的進一步擴張,疼痛反可逐漸減輕。
(三)食物反流
發生率可達90%,隨著咽下困難的加重,食管的進一步擴張,相當量的內容物可瀦留在食管內至數小時或數日之久,而在體位改變時反流出來。從食管反流出來的內容物因未進入過胃腔,故無胃內嘔吐物的特點,但可混有大量粘液和唾液。在並發食管炎、食管潰瘍時,反流物可含有血液。
(四)體重減輕
體重減輕與咽下困難影響食物的攝取有關。對於咽下困難,患者雖多採取選食、慢食、進食時或食後多飽湯水將食物衝下,或食後伸直胸背部、用力深呼吸或摒氣等方法以協助咽下動作,使食物進入胃部,保證營養攝入。量病程長久者仍可有體重減輕,營養不良和維生素缺乏等表現,而呈惡病質者罕見。
(五)出血和貧血
患者常可有貧血,偶有由食管炎所致的出血。
(六)其他症状
由於食管下端括約肌張力的增高,患者很少發生呃逆,乃為本病的重要特徵。在後期病例,極度擴張的食管可壓迫胸腔內器官而產生乾咳、氣急、紫紺和聲音嘶啞等。
輔助檢查
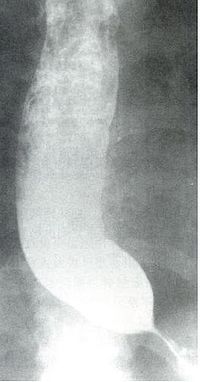
(一)X線檢查
X線檢查 對本現的診斷和鑒別診斷最為重要。
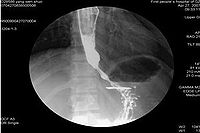
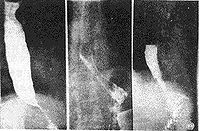
1.鋇餐檢查 鋇餐常難以通過賁門部而瀦留於食管下端,並顯示為1~3cm長的、
對稱的、粘膜紋政黨的漏斗形狹窄,其上段食管呈現不同程度的擴張、處長與彎曲,無蠕動波。如予熱飲,舌下含服硝酸甘油片或吸入亞硝酸異戊酯,每見食管賁門弛緩;如予冷飲,則使賁門更難以鬆弛。瀦留的食物殘渣可在鋇餐造影時呈現充盈缺損,故檢查前應作食管引流與灌洗。
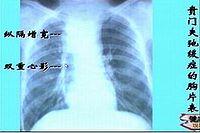
2.胸部平片 本病初期,胸片可無異常。隨著食管擴張,可在後前位胸片見到縱隔右上邊緣膨出。在食管高度擴張、伸延與彎曲時,可見縱隔增寬而超過心臟右緣,有時可被誤診為縱隔腫瘤。當食管內瀦留大量食物和氣體時,食管內可見液平。大部分病例可見胃泡消失。
(二)乙醯甲膽鹼(mecholyl)試驗
正常人皮下注射乙醯甲膽鹼5~10mg後,食管蠕動增加壓力無顯著增加。但在本病患者則注射後1~2分鐘起,即可產生食管強力的收縮;食管內壓力驟增,從而產生劇烈疼痛和嘔吐,X線徵象更加明顯(作此試驗時應準備阿托品,以備反應劇烈時用)。食管極度擴張對此藥不起反應,以致試驗結果為陰性;胃癌累及食管臂肌間神經叢者以及某些瀰漫性食管痙攣者,此試驗也可為陽性。可見,該試驗缺乏特特異性。
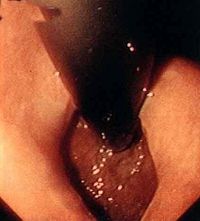
(三)內鏡和細胞學檢查
內鏡和細胞學檢查對本病的診斷幫助不大,但可用於本病與食管賁門癌等病之間的鑒別診斷。
診斷
咽下困難、食物反流和胸骨後疼痛為本病的典型臨床表現。若再經食管吞鋇X線檢查,發現具有本病的典型徵象,就可作出診斷。
鑒別診斷
1.假性失弛緩症病人有吞咽困難症状,X線檢查食管體部有擴張,遠端括約肌不
能鬆弛,測壓和X線檢查均無蠕動波。這種情況發生在食管接合部的黏膜下層及腸肌叢有浸潤性病變存在的疾病。最常見的原因是胃癌浸潤,其他少見疾病如淋巴瘤及澱粉樣變,肝癌亦可發現相似的徵象。內鏡檢查中未經預先擴張,該段不能將器械通過,因為浸潤病變部位僵硬。大多數情況下活檢可確診,有時須探查才能肯定診斷。
2.無蠕動性異常硬皮症可造成食管遠端一段無蠕動,並造成診斷困難。因食管受累常先於皮膚表現。食管測壓發現食管近端常無受累,而食管體部蠕動波極少,遠端括約肌常呈無力,但鬆弛正常。無蠕動性功能異常亦可在伴有的周圍性神經疾病中見到,如發生於糖尿病及多發性硬化症的病人。
3.迷走神經切斷後的吞咽困難經胸或腹途徑切斷迷走神經後能發生吞咽困難。經高選擇性迷走神經切斷術後約75%的病人可發生暫時性吞咽困難。大多數情況下術後6周症状可以逐漸消失。X線及測壓檢查中,可見到食管遠端括約肌不能鬆弛及偶然無蠕動,但很少需要擴張及外科治療。根據病史可以鑒別。
4.老年食管老年人中食管運動功能紊亂是由於器官的退行性變在食管上的表現。大多數老年人在測壓檢查中發現食管運動功能不良,原發性及繼發性蠕動均有障礙,吞咽後或自發的經常發生無蠕動性收縮。食管下端括約肌鬆弛的次數減少或不出現,但食管內靜止壓不增加。
5.Chagas病可以有巨食管,為南美局部流行的錐蟲寄生的疾病,並同時累及全身器官。其臨床表現與失弛緩症不易區別。由於繼發於寄生蟲感染使腸肌叢退化,在生理學、藥物學及治療反應上與原發性失弛緩症相似。Chagas病除食管病變外,尚有其他內臟的改變。診斷前必須確定病人曾在南美或南非居住過,用熒光免疫及補體結合試驗可確定錐蟲病的過去感染史。
6.食管、賁門癌賁門失弛症是LES不能鬆弛,僅表現食管下端緊閉不開放,賁門食管黏膜無明顯異常,食管下端及賁門壁被動擴張良好,因此內鏡通過除稍有阻力外,均能順利進入胃腔。食管賁門癌造成的狹窄是由於癌組織浸潤管壁所致,黏膜有破壞,可形成潰瘍、腫塊等改變,病變多以管壁的一側為主,狹窄被動擴張性差,內鏡通過阻力較大,狹窄嚴重者,常無法通過,強力插鏡易造成穿孔。
治療措施
(一)內科療法 宜少食多餐、飲食細嚼,避免過冷過熱和刺激性飲食。對精神神經緊張者可予以心理治療和外表劑。部分患者採用Valsalva動作,以促使食物從食管進入胃內,解除胸骨後不適。舌下含硝酸甘油可解除食管痙攣性疼痛,如速食管排空。前列腺素E能降低患者LES的靜止壓力,對本病有一定療效。1978年Weiser等首先發現鈣通道阻滯劑硝苯吡啶(nifedipine)10mg,一天4次,數周后可緩解症状,且食管動力學測定也可證實本品能降低LES的靜息壓、食管收縮的振幅和瞬息萬變發性收縮和頻率,同時也能改善食物在食管中的排空。其後,相繼發現鈣通道阻滯劑異搏定(isoptin)和硫氮卓酮(diltiazem)也具類似降低LES靜息壓作用,但後者的臨床療效不甚顯著。食管極度擴張者應每易用睡前作食管引流灌洗,並予禁食、輸液,及時糾正水、電解質和酸鹼代謝紊亂。
(二)食管擴張療法 應用氣囊或探條擴張,使食管與胃的連接處得鬆弛。在透視下經口插入以探條為前導的氣囊,使探條進入胃口,而氣囊固定於食管與胃的連接處,注氣或注液,出現胸痛時停止注氣或注液。留置5~10分鐘後拔出。一次治療後經5年隨訪,有效率達60%~80%。有效標準為因下困難消失,可以恢復正常飲食。但本療法的食管破裂發生就緒達1%~6%,應謹慎操作。
(三)外科手術療法 手術方法較多。以Heller食管下段肌層切開術為最常用。食管過度擴張,食管在膈裂孔處纖維增生嚴重或食管下段重茺縮者,宜作賁門和食管下段切除和重建術。手術治療後症状好轉率約為80%~85%,但可能發生食管粘膜破裂、裂孔疝和胃食管反流等併發症。
併發症
1.呼吸道併發症約在10%的病人中發生,兒童中更明顯,因反流嘔吐發生吸入
性肺炎、支氣管擴張、肺膿腫及肺纖維化為最常見。吸入非典型分枝桿菌合併食管內瀦留的油脂可誘發慢性肺部改變,類似臨床及X線的結核病。在痰中找到抗酸菌,可能為非典型分枝桿菌,不要誤認為結核桿菌。有3種機制可以造成呼吸道併發症:①食物內容物吸入氣管或支氣管,最經常發生於有擴張的食管,尤其在夜間平臥時,反覆少量誤吸,並伴有咳嗽、喘鳴、氣短等症状;②明顯擴大及充盈的食管發生氣管壓迫,使呼吸及排痰不暢;③並發癌腫造成食管及氣管,或左支氣管間瘺管,可造成嚴重的呼吸道症状。其中以第①項最常見。治療的方法只有在解除食管梗阻後,才能使肺部併發症好轉。肺部不可逆性病變有時可與食管同時進行外科處理。
2.癌腫據報導2%~7%的病人可合併食管癌,尤其病程在10年以上、食管擴張明顯、瀦留嚴重者。主因食物瀦留髮生食管炎的慢性炎症刺激因素造成。食管肌層切開或擴張術後並不能預防癌腫的發生,有手術成功後多年仍可發生癌腫的報導。因此,應仔細觀察有無並發食管癌,遇有可疑情況,進行活體組織學檢查。黃國俊及張煒等分別報導失弛緩病合併食管癌患者性別發生率與食管癌相似,以男性為主,但癌並發失弛緩症的發病年齡較食管癌病人為輕。有失弛緩症者平均年齡為48~51歲,無失弛緩症人年齡62~67歲。腫瘤多見發生於食管中段,其次為食管下段及上段。診斷常延誤,因病人的消化道症状常被誤認為失弛緩症,待癌腫生長至較大體積發生堵塞擴大的食管才注意。症状是體重下降,吞咽困難從間歇變為進行性,反流嘔吐出現血染性物或貧血時才被發現。疑並發有食管癌病例除鋇餐X線檢查外,做內鏡活檢及細胞學刷檢。
3.食管炎由於失弛緩症的食管內食物瀦留,內鏡檢查可見到有食管炎及其造成的黏膜潰瘍,潰瘍可發生出血,少數發生自發性穿孔,食管氣管瘺。身體衰弱或已接受抗生素治療或粒細胞減少者可合併念珠菌感染。內鏡中見在炎性黏膜上有白斑。標本塗片及活檢可以確診。治療應首先行擴張解除食管瀦留,病情不能耐受強力擴張者可用吸引引流以保持食管排空,同時應用抗生素。
4.其他併發症由於失弛緩症的食管擴張,使管腔內張力增加,發生膈上膨出型憩室的併發症,可隨失弛緩治療的同時處理。少數病人發生類似類風濕關節炎的關節併發症,治療失弛緩症後症状可緩解。
預防
少食多餐、飲食細嚼,避免過冷過熱和刺激性飲食。對精神神經緊張者可予以心理治療和外表劑。部分患者採用Valsalva動作,以促使食物從食管進入胃內,解除胸骨後不適。舌下含硝酸甘油可解除食管痙攣性疼痛,如速食管排空。
流行病學
本病為一種少見病,其發生率國外報告每10萬人中僅約0.5~1人,占食管疾病的2%~20%。可發生於任何年齡,但最常見於20~40歲的年齡組;兒童很少發病,5%的患者在成年之前發病。男女發病率相似,約為1∶1.15,較多見於歐洲和北美。在巴西,失弛緩症發病率明顯增高,是由於克魯斯錐蟲感染導致食管內在性去除神經支配的結果。這種病人的食管病變常與其他部位的病變,如巨輸尿管或巨結腸同時存在。
參看
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 關於「賁門失弛緩症」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |