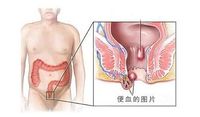
下消化道出血
| A+醫學百科 >> 下消化道出血 |
下消化道出血(lower gastrointestinal hemorrhage)的患病率雖不及上消化道出血高,但臨床亦常發生。其中,小腸出血比大腸出血少見,但診斷較為困難。近年來由於檢查手段增多及治療技術的提高,下消化道出血的病因診斷率有了明顯提高,急性大出血病死率亦有所下降。
目錄 |
原因
- 血與糞便相混雜,伴有粘液者,應考慮結腸癌、結腸息肉病、慢性潰瘍性結腸炎;
- 糞便呈膿血樣或血便伴有粘液和膿液,應考慮菌痢、結腸血吸蟲病、慢性結腸炎、結腸結核等;
- 便血伴有劇烈腹痛,甚至出現休克現象,應考慮腸系膜血管栓塞、出血性壞死性腸炎、缺血性結腸炎、腸套疊等;
- 便血伴有腹部腫塊者,應考慮結腸癌、腸套疊等。便血伴有皮膚或其他器官出血徵象者,要注意血液系統疾病、急性感染性疾病、重症肝病、尿毒症、維生素C缺乏症等情況。
檢查
但在實際工作中,常遇到臨床診斷困難,需作下列一些檢查:
胃管吸引
如抽出的胃液內無血液而又有膽汁,則可肯定出血來自下消化道。
硬管乙狀結腸鏡檢查
可直接窺視直腸和乙狀結腸病變,Hunt統計55%結腸癌和4.7~9.7%腺瘤性息肉可由硬管乙狀結腸鏡檢查發現。
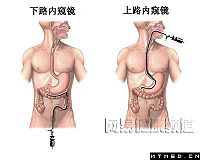
纖維結腸鏡檢查
內窺鏡檢查目前已廣泛應用於腸道出血的診斷,具有直視的優點,並能在檢查過程中作活檢及小息肉摘除等治療,也可發現輕微的炎性病變和淺表潰瘍。在急性出血期間仍可進行該項檢查,但在嚴重出血伴休克病例宜稍推遲待病情穩定後再進行。內窺鏡檢查發生假陽性的機會要比雙對比造影的少得多。上海醫科大學華山醫院放射科曾對115例便血病例進行內窺鏡、結腸雙對比造影與手術和病理檢查的比較,內窺鏡和雙對比造影總的診斷符合率分別為93.9%和86.1%,但對結腸腫瘤和息肉的診斷符合率分別為94.9%和93.2%,結腸雙對比檢查漏診的病例大多數為淺表的粘膜和粘膜下病變,說明內窺鏡檢對淺表的炎症病變的診斷要優於雙對比造影。但內窺鏡檢查不能完全取代鋇灌腸檢查,特別是結腸雙對比檢查,因為內窺鏡檢也有其受限的方面,如結腸鏡有時不能完全抵達回盲部,觀察時也存有盲區,在腫瘤、炎症引起腸道狹窄的情況下致使結腸鏡不能通過,國外文獻報導腸鏡不能抵達回盲部可達20%左右。因此,內窺鏡檢查和雙對比造影檢查可互為補充。
鋇灌腸和結腸雙對比造影
鋇灌腸不能顯示結腸內微小病灶,如在注入鋇劑後,自肛管通過氣囊注氣1,000ml左右,在透視下觀察腸曲擴張滿意後即可拔除肛管,讓病人作數次360°翻轉,使結腸形成良好的雙對比顯影,採用分段攝片的方法,包括直腸側位、乙狀結腸仰臥、俯臥及斜位片,一般攝片10~15張,除能顯示病變輪廓外,還能觀察結腸的功能改變,後者是內窺鏡檢無法觀察到的。
選擇性血管造影
近年來已廣泛應用於消化道出血的檢查。1963年Nusbaum在犬實驗中證實:腸道出血速度達0.5ml/min時通過選擇性腸系膜動脈或腹腔動脈造影可以顯示造影劑外溢現象,1989年上海醫科大學華山醫院放射科在22條家犬實驗中,表明來自動脈的出血待其速率達1ml?min時才能見到造影劑的外溢現象;在27例下消化道出血病人,24例選擇性血管造影見有異常發現,其中15例顯示出血部位造影劑外溢,9例顯示異常血管改變,餘3例為假陰性,診斷符合率達88.9%。但選擇性血管造影須通過股動脈插管的操作,屬於損傷性檢查,是其缺點。
對於急性下消化道出血的診斷,應先作纖維結腸鏡檢查,鋇灌腸和結腸雙對比檢查僅適用於出血已停止的病例。但在急性大量出血的情況下,特別是在腸腔內大量積血時,內窺鏡檢查常受到一定限制,且腸鏡也難到達小腸,無法檢出小腸的出血病變。放射性核素顯像雖對顯示腸道出血的敏感性很高,但其特異性太差,其顯示的出血部位常不確定,故實用價值不大。凡鋇灌腸、雙對比造影以及內窺鏡檢查未能找出下消化道出血的病因時,尤其是急性大量腸道出血以及腸道血管畸形、血管發育不良等病例,選擇性動脈造影有其指征,且在某些病例還可進行介入放射學治療。
診斷
下消化道出血大多數是消化道疾病本身所致,少數病例可能是全身性疾病的局部出血現象,故病史詢問和體格檢查仍是必要的診斷步驟。一般來說,出血部位越高,則便血的顏色越暗;出血部位越低,則便血的顏色越鮮紅,或表現為鮮血。這當然還取決於出血的速度和數量,如出血速度快和出血數量大,血液在消化道內停留的時間短,即使出血部位較高,便血也可能呈鮮紅色。仔細收集病史和陽性體征,對判斷出血的原因很有幫助,如鮮血在排便後滴下,且與糞便不相混雜者多見於內痔、肛裂或直腸息肉;中等量以上便血多見於腸系膜及門靜脈血栓形成、急性出血性壞死性腸炎、迴腸結腸憩室和缺血性結腸炎,甚至上消化道病變出血也可表現為大量便血,在診斷時加以區別。血與糞便相混雜,伴有粘液者,應考慮結腸癌、結腸息肉病、慢性潰瘍性結腸炎;糞便呈膿血樣或血便伴有粘液和膿液,應考慮菌痢、結腸血吸蟲病、慢性結腸炎、結腸結核等;便血伴有劇烈腹痛,甚至出現休克現象,應考慮腸系膜血管栓塞、出血性壞死性腸炎、缺血性結腸炎、腸套疊等;便血伴有腹部腫塊者,應考慮結腸癌、腸套疊等。便血伴有皮膚或其他器官出血徵象者,要注意血液系統疾病、急性感染性疾病、重症肝病、尿毒症、維生素C缺乏症等情況。
治療
應按不同病因制定治療方案,在未能明確出血的原因時,應先給予抗休克等支持療法。患者絕對臥床休息,嚴密觀察血壓、脈搏、呼吸及末梢循環灌注情況,準確記錄黑糞或便血次數、數量,定期複查血紅蛋白、紅細胞數、紅細胞壓積、血尿素氮、電解質和肝功能等。補充全血,使血紅蛋白不低於10g/dl、脈搏每分鐘在100次以下。
手術治療
經過檢查已基本弄清出血的部位和病因,進行針對性處理。手術的目的首先是控制出血,在病人全身情況和局部條件許可的前提下,可對病變部位作較徹底的外科手術。盲目剖腹探查下消化道出血的失敗率可達60~70%,且在術中切開腸管,逐段尋找出血來源,腹腔污染嚴重,有時仍遭失敗,應嚴格掌握剖腹探查指征。
介入放射學治療
多配合選擇性血管造影時進行。
1. 加壓素動脈內滴注 選擇性血管造影顯示造影劑外溢時,即在該處經動脈導管滴入加壓素,首次劑量為0.2μ/min,在灌注20分鐘後複查血管造影,以明確出血是否停止。如出血已停止,繼續用前述劑量維持12~24小時,然後逐漸減量直至停用,屆時在導管內滴注右旋糖酐或復方氯化鈉溶液以資觀察,確無再出血現象即可拔除血管造影導管。如出血不止,增加加壓素劑量至0.4μ/min,仍無效者應放棄加壓素治療,一般統計其有效率可達53~91%,與出血的血管口徑大小有一定的關係,加壓素直接作用於血管壁的平滑肌,特別是末梢小動脈,故對口徑較大的血管出血效果較差。加壓素治療有一些副作用,如用藥後心動過緩、誘發心律失常等,近也有報導並發乙狀結腸梗塞,或因加壓素返流入主動脈而引起一側下肢嚴重缺血的情況,加壓素的濃度不宜太高。
2.動脈栓塞療法 可採用各種不同的短暫或永久性的栓塞材料,如對於潰瘍、糜爛、憩室或外傷性撕裂等可採用短暫性的栓塞劑止血,經一定時間後一時性栓塞的血管再通,以減少對栓塞部位不必要的損害;而對動靜脈畸形、血管瘤、毛細血管瘤或靜脈曲張等可採用永久性栓塞劑。短暫性栓塞劑有自體凝血塊和明膠海綿,前者在數小時至1天內被溶解吸收,後者可維持7~21天左右。永久性栓塞劑有PVA粒子和金屬線圈,PVA粒子直徑大於420μm者用於腸道出血未見腸缺血壞死發生,但直徑小於250μm的PVA粒子用於栓塞則有相當的危險性。至於多聚物、矽膠及無水酒精可阻塞末梢血管而引起腸管缺血壞死,一般不用於腸道出血病例。雖然栓塞治療仍有發生梗塞的可能,但不少作者認為這一治療可幫助不能耐受手術的病人渡過危險期,待病況好轉後再進行擇期手術,動脈栓塞的使用仍應謹慎。
止血劑的使用
可靜脈注射維生素K1、對羥基節胺等,也可經靜脈滴注加壓素,劑量同動脈滴注。
局部止血治療
在纖維結腸鏡所及的範圍內,對出血病灶噴洒腎上腺素、高鐵止血劑,也可用高頻電凝、冷凍或雷射止血。在某些腫瘤病灶,冷凍或雷射光凝不但可予暫時止血,也能作為姑息性治療的手段。
預防
以下消化道出血為症状是臨床常見的,急性大量出血常常會危及生命安全。發病病因多種,按出血量多少、速度快慢、在腸腔停滯時間的長短,臨床表現不同。常見的原因為息肉、炎性腸病、腫瘤(良性或惡性)、結腸憩室、血管畸形、內痔和肛周疾病。各種病因的預後有十分顯著的差異。故不要滿足於臨床上便血症状的消失或緩解。更重要的是儘快找出出血的部位及病因。尋找下消化道出血的病因及部位有時是困難的,需反覆檢查,在出血未停止時的檢查更為重要(如內鏡、核素掃描,血管造影等)治療上也要採用病因性治療方案,徹底剷除患根。
參看
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 關於「下消化道出血」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |