硬皮病
| A+醫學百科 >> 硬皮病 |
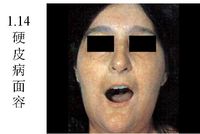
硬皮病現稱系統性硬化症。臨床上以局限性或瀰漫性皮膚增厚和纖維化為特徵,並累及心、肺、腎、消化道等內臟器官的結締組織病。各年齡均可發病,但以20-50歲為發病高峰。女性發病率約為男性的3-4倍。對患者而言,系統性硬化的預後不佳。死亡率和致殘率直接與內臟受累的廣度和嚴重程度有關。雖然有許多支持治療,但沒有一種手段可以改善疾病的自然進程。
目錄 |
發病原因
硬皮病是一個描述性名詞,該病病因、病機不明,可能與下列因素有關:
1、遺傳:在硬皮病患者中,某些HLA-Ⅱ類抗原表達較常人明顯增高。
2、學品與藥物:如聚氯乙烯,有機溶劑、矽、二氧化矽、環氧樹脂、L色氨酸、博萊黴素、噴他佐辛等可誘發硬皮與內臟纖維化。
3、免疫異常:硬皮病是一種自身免疫性疾病,常和其他系統性或器官特異性自身免疫病重疊,最常見的有系統性紅斑狼瘡、多肌炎,但也包括類風濕關節炎,乾燥症候群;器官特異性自身免疫病如橋本甲狀腺炎和原發性膽汁性肝硬化。多數這種硬皮病患者存在伴發疾病的臨床特徵和特異性的實驗室異常,但不足以診斷第二種疾病。
4、結締組織代謝異常:本病特徵性改變是膠原產生過多,皮膚中膠原含量明顯增多。
5、細胞因子的作用:某些細胞因子參與本病的發病,如轉化生長因子、表皮細胞生長因子,血小板衍生生長因子等。
6、血管異常:硬皮病有廣泛的血管病變,包括中動脈、小動脈、微動脈和毛細血管,偶有累及大動脈,使皮膚、胃腸道、肺、心、腎和指趾端動脈均受累,所以有人認為硬皮病是一種血管內皮病變的結果,即原發的血管損害為明顯的內膜增生,細胞在其後中呈同心圓狀排列,稱內皮細胞纖維粘液性變。硬皮病的血管表現包括早期水腫階段,雷諾現象,毛細血管擴張,毛細血管異常和廣泛的多系統血管疾病。Fleischmajer等用電鏡檢查發現,硬皮病患者毛細血管最早的改變是內皮細胞之間出現大的裂隙,這些裂隙可使血漿外滲到細胞外基質中,從而在特徵性纖維化期之前引起早期水腫。在裂隙發生之後,細胞腫脹,繼而破壞,細胞器被釋放到管腔內,結果引起毛細血管阻塞。這種反覆的內皮細胞的破壞引起了基板的複製,每一基板層相當於一個內皮細胞再生的殘餘物。
7、膠原代謝異常:無論是形態學和生化學均提示硬皮病患者皮膚和內臟纖維化均是膠原組織過度增生的結果。硬皮病臨床上最顯著的特徵是皮膚增厚和嚴重變硬。皮膚結構的穩定性幾乎完全依賴於纖維膠原蛋白,膠原的質和量的改變引起硬皮病的症状和體征。硬皮病患者,皮下組織和汗腺周圍組織的脂肪被膠原所代替。Fleischmajer指出在光學顯微鏡下檢查,由於束間間隙縮小,真皮顯示緊密的結締組織和膠原呈粗大的束狀,毛狀體染色著色正常,而皮下脂肪的玻璃樣變的結 締組織毛狀體染色輕度著色,呈細纖維組成,兩者可以鑒別。
臨床表現
一、分類
1)局限性硬皮病 包括硬斑病、帶狀硬皮病、點滴狀硬皮病、片狀硬皮病。
2)系統性硬化症 包括肢端硬皮病、瀰漫性硬皮病、CREST症候群(包括肢端硬化和毛細血管擴張,鈣質沿積,雷諾氏現象,食管蠕動異常症状,此為系統性硬化的一個類型,予後較好。)
二、症状和體征:
1.局限性硬皮病
(注意:部分局限性硬皮病可以轉化為系統性硬皮病,兩者沒有絕對界限!)
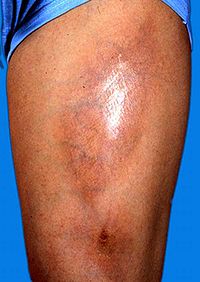
(1)硬斑病:多發生在腰、背部,其次為四肢及面頸部,表現為圓形、橢圓形或不規則形的水腫性斑片,初呈淡紅或紫紅,經數周或數月逐漸擴大硬化,顏色變為淡黃色或象牙色,局部無汗、毛髮脫落,數年後轉化為白色或淡褐色萎縮性疤痕。皮膚活檢符合硬皮病改變。
(2)帶狀硬皮病:好發於兒童和青年,女性多於男性,病變沿肋間和一側肢體呈帶狀分布,可為單條或數條,病變演變過程同硬斑病。
(3)點滴狀硬斑病:多發於頸、胸、肩背等處,約綠豆至五分硬幣大小,呈集簇性線狀排列,其演變過程似硬斑病。
2.肢端硬皮病與瀰漫性硬皮病
肢端硬皮病有雷諾氏現象,皮損從遠端向近端發展,軀幹、內臟累及少,病程進展慢,預後好;瀰漫性硬皮病病變由軀幹向遠端擴展,雷諾現象少,內臟受累多。病情重,病變進展快,予後差。
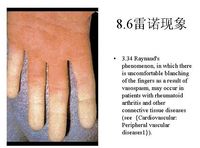
(1)雷諾氏現象:為多數患者的首發症状,表現為指(趾)端遇冷或情緒波動時出現發白→青紫→變紅三相改變,經保暖後可緩解;
(2)皮膚:病變過程可分為水腫,硬化和萎縮三期。
實驗室檢查
可表現為貧乏,血尿,蛋白尿,管型尿,血沉增高,血清白蛋白降低,球蛋白增高。
免設檢查:ANA陽性率>90%,主要為斑點型和核仁型,約20%抗RNP抗體陽性,約50%-90%CREST患者抗著絲點抗體(ACA)陽性,(標記性抗體),20%-40%系統硬化病患者血清SCL-70抗體陽性,(標記性抗體),30%病例RF的性,周圍血T細胞總數正常或稍低,其中T輔助細胞增多,T抑制細胞減少。
診斷標準
局限性硬皮病根據典型皮膚改變即可診斷。硬皮病的確診需要做皮膚活檢。
系統硬化症:美國風濕病學會(ARA)1998年標準:
A主要標準:掌指關節近端的硬皮變化,可累及整個肢體、面部、全身及驅干。
B次要標準:
①手指硬皮病:上述皮膚改變僅限於手指;
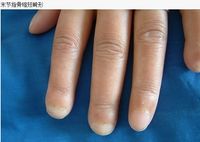
②手指尖有凹陷性瘢痕和指墊消失;
③雙肺基底纖維化。
凡是1項主要標準或2項次要標準可診斷,其他有助於診斷的表現:雷諾現象,多發性關節炎或關節痛,食管蠕動異常,皮膚病理學膠原纖維腫脹和纖維化,免疫檢查ANA,抗Scl-70抗體、和著絲點抗體(ACA)陽性。
CREST症候群,具體其中5條症状的3條,或3條以上加著絲點抗體陽性可診斷。
鑒別診斷
(一)局限性硬皮病 需與下列諸病鑒別。
1.斑萎縮 早期損害為大小不一,呈皮色或青白色,微凹或隆起,表面起皺,觸之不硬。
2.萎縮性硬化性苔蘚 皮損為淡紫色發亮的扁平丘疹,大小不一,常聚集分布,但不互相融合,表面有毛囊角質栓,有時發生水皰,逐漸出現皮膚萎縮。
(二)系統性硬化症 需與下列諸病鑒別。
1.成人硬腫病:皮損多從頭頸開始向肩背部發展,真皮深層腫脹和僵硬。局部無色素沉著,亦無萎縮及毛髮脫落表現,有自愈傾向。
2.混合結締組織病:患者具有系統性紅斑狼瘡、硬皮病、皮肌炎或多發性肌炎等病的混合表現,包括雷諾氏現象,面、手非凹陷性浮腫,手指呈臘腸狀腫脹,發熱,非破壞性多關節炎,肌無力或肌痛等症状。浸出性核抗原(ENA)和RNP的抗體均可呈高滴度陽性反應。
治療措施
本病目前尚無特效療法,部分病例治療後可停止發展或緩解。兩型在治療上無大的差別。
(一)一般治療:去除感染病灶,加強營養,注意保暖和避免劇烈精神刺激。
(二)血管活性劑:主要用於以擴張血管,降低血粘度,改善微循環。
1.丹參注射液:每毫升相當原生藥2g,8~16ml加入低分子右旋糖酐500ml內靜脈滴注,每日1次,10次為一療程,連續或間歇應用。對皮膚硬化、張口和吞咽困難、色素沉著、關節僵硬和疼痛以及雷諾現象等有一定效果,但有出血傾向或腎功能不良者不宜採用。
2.胍乙啶(guanethidine):開始量12.5mg/d,漸增加於25mg/d,3周後改為37.5mg/d。對雷諾現象有效(有效率約50%)。
3.甲基多巴:125mg,每日3次(或1~2g/d)。能抑制雷諾現象。
(三)結締組織形成抑制劑
1.青黴胺(D-penicillamine):能干擾膠原分子間連鎖的複合物,抑制新膠的生物合成。開始服250mg/d,逐漸增至全量1g/d,連服2~3年,對皮膚增厚和營養性改變療效顯著,對微循環和肺功能亦有改善,並能減少器官受累的發生率和提高存活率。在服藥過程中,本藥對腎可有刺激,並能抑制骨髓,可出現白細胞和血小板減少。若同時伴服左旋合醯胺(I-glutamine)0.2g,每日3次,其療效較單服青黴胺為佳。
2.秋水仙鹼(colchicine):能阻止原膠原轉化為膠原,抑制膠原的積貯。用量為每日~1.5mg,連服3個月至數年,對皮膚硬化、雷諾現象及食管改變均有一定療效。用藥期間如有腹瀉可減量或給於半乳糖甙酶(β-galactosidase)。
3.積雪甙(asiaticoside):為中藥積雪草中提取的一種有效成分,實驗證明能抑制成纖維細胞的活性,軟化結締組織。用法為:片劑(每片含積雪甙10mg)每日服3次,每次~4片;針劑(每支2ml含積雪甙20mg)肌肉注射,每周2~3次,每次支。對外國佬化硬皮、消除組織浮腫、緩解關節疼痛、癒合潰瘍等均有相當效果(有效率約80%),一般1個月左右開始見藥。
(四)抗炎劑:糖皮質激素對系統性硬皮病早期的炎症、水腫、關節等症状有效。一般常先用潑尼松30mg/d口服,以後漸減於5~10mg/d的維持量。如有蛋白尿、高血壓或氮質血症存在應避免應用。
(五)免疫抑制劑:如硫唑嘌呤(75~150mg/d)、苯丁酸氮芥(6mg/d)、環磷醯胺(50~200mg/d)等均可選用,對關節、皮膚和腎臟病變有一定療效。與糖皮質激素合併應用,常可提高療效和減少皮質激素用量。
(六)物理療法:包括音頻電療、按摩和熱浴等,其中音頻電療對本病有較好療效,局限型者可使之完全恢復,系統型亦有軟化肌膚、改善組織營養、癒合潰瘍之效。開始每日治療1~2次,每次持續20~30分鐘,待病情好轉後可隔日1次,治療時間較久。
(七)其他:如封閉療法、維生素E、複合磷酸酯酶片,以及丙酸睾丸素等均可酌情配合選用。
(八)中藥熏洗療法
1. 黃藥子250g,加水煎熬,趁熱熏洗患處,或用桑枝、桂枝、松節、赤芍各30g,煎水熱浸患處,每次浸泡20分鐘,每日二次,適用於皮膚變硬,病變較輕者。
2. 苦參湯 苦參、艾葉、蛇床子、地膚子、蒼耳子、商路加水煎洗或熱敷患處,適用於皮膚變硬而病變較輕者。
疾病護理
1.在心理上:應該充分認識到硬皮病是在治療上反應較差的病種之一,具有長期性,反覆性,預後及療效的不確定特點,常影響日常生活,使容貌改變,病情遷延難愈,從而產生了急於治療,又害怕治療效果不佳的矛盾心理,應該對疾病有正確認識,樹立戰勝疾病的信心,樂於接受治療及護理。嚴格掌握口服藥的時間及準確的劑量,並在醫生的指導下嚴格堅持服藥。
2.在飲食上:有些硬皮病患者對固體食物咽下困難,飲食不慎亦常打嗆,多間歇性,平臥位加重伴胸骨後疼痛。因此這些病人需嚴格飲食管理;應以高蛋白、高維生素流質飲食,多食新鮮水果汁、蔬菜,忌食辛辣及刺激性食物。進食時取頭高腳低20 度傾斜位以減少胃- 食管返流,必要時應用抗返流藥物治療。吞咽困難嚴重者予鼻飼流質或/ 和靜脈營養,保證基本能量供應。
3. 雷諾氏現象:手足以棉手套,厚襪子保護,戴帽和多穿衣以防因軀幹部位受寒冷刺激而引起的反射性效應。
4.預防皮膚感染:硬皮病患者由於末梢血液循環差,故肢端易並發感染,且感染不易控制。應注意患者個人衛生,常修減指甲,清潔皮膚,不要用手去摳鼻子,防止抓破皮膚。穿寬鬆棉製衣服。
5.硬化皮損的護理:按醫囑使用血管活化劑,結締組織形成抑制劑,吸煙能使血管痙攣,應戒煙。洗澡溫度要適宜,水溫過低易引起血管痙攣,過高組織充血水腫加重,而影響血液循環。禁止用熱水燙洗。對皮膚乾燥、瘙癢的患者,洗浴後用滋潤皮膚、溫和潤滑劑止癢,如3 %水楊酸軟膏、維生素B6軟膏等避免搔抓、擦破皮膚,保護好受損皮膚的完整性。防止皮損長期受壓。避免強陽光暴晒及冷熱刺激,如潰爛、感染及時治療。
6.呼吸道護理:肺部受累是導致硬皮病患者死亡的首要原因。大多數患者有肺紋理增多、增粗現象,有肺瀰漫性間質纖維化傾向,最終導致肺換氣功能障礙,重要措施之一是預防呼吸道感染,防止勞累。另外應密切觀察病情,特別是呼吸的頻率、節律、深淺度,呼吸異常時應做好氣管切開的準備工作。
預防
本病病因不明,多認為與遺傳、感染、免疫調節失常、結締組織代謝及血管異常相關。故沒有較好的預防方法。
預後
局限型無內臟損害,預後良好。系統型可伴多臟器損害,發病隱襲,疾病經過緩慢,常可遷延數年乃至數十年以上,加上食道胃腸損害,肺、心、腎均能累及,最後多因營養障礙、各重要器官功能衰竭及併發症而告終。目前治療方法雖多,但效果不一,但藥物可減輕症状,延緩疾病進展。使用中西醫結合療法,合理對症選用藥物,加強患者信心,堅持配合用藥當會有更好療效。
參看
健康問答網關於硬皮病的相關提問
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 關於「硬皮病」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |