蛋白尿
| A+醫學百科 >> 蛋白尿 |
當尿中蛋白質含量增加,普通尿常規檢查即可測出,稱蛋白尿。 如果尿蛋白含量≥3.5g/24h,則稱為大量蛋白尿。
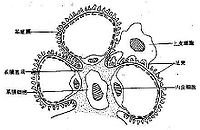
在正常情況下,由於腎小球濾過膜的濾過作用和腎小管的重吸收作用,健康人尿中蛋白質(多指分子量較小的蛋白質)的含量很少(每日排出量小於150 mg),蛋白質定性檢查時,呈陰性反應。
在病理情況下,如患有腎病時,濾過膜的濾過作用會發生改變。慢性腎炎、紫癜性腎炎、狼瘡性腎炎、糖尿病腎病等典型的診斷標準之一就是尿常規檢查時,蛋白尿和血尿同時出現異常,高度懷疑腎病。
正常尿液中蛋白質甚少,不超過7~10mg/24h,用普通尿常規檢查測不出。 斷裂,電荷屏障損傷,腎臟通透性增強,濾過膜上帶負電荷的糖蛋白減少或消失,都會導致帶負電荷的血漿蛋白濾過量比正常時明顯增加。故此期在臨床上形成蛋白尿。
目錄 |
病因
腎前性蛋白尿
腎前性蛋白尿,也就是說導致蛋白尿的病因不在腎臟,而是在血液達到腎臟之前就已經出現了能夠產生蛋白尿的病因,比如大量肌肉組織損傷、過量溶血、多發性骨髓瘤、單核細胞性白血病等。這些疾病所導致的蛋白尿,都不是因為腎臟的問題,腎臟功能是完好的。
腎性蛋白尿
- 腎小球性:鏈球菌感染後腎炎(也可由肺炎球菌、沙門菌、水痘或B型肝炎病者、原蟲感染以及肺感染性的甲狀腺疾病、系統性紅斑狼瘡、淋巴細胞白血病等引起)、急進性腎炎、糖尿病性腎病、腎病症候群、肺出血腎炎症候群、感染性心內膜炎腎炎、腎動脈硬化、腎澱粉樣變性、先天性腎炎等。
- 腎小管性:Fanconi症候群,重金屬中毒(汞中毒、鎘中毒、鉛中毒等)、wilson病、腎小管性酸中毒、腎盂腎炎、多發性骨髓瘤腎病、腎移植後排異反應等。
腎後性蛋白尿
見於輸尿管以下尿路組織壞死,化膿、缺血、炎症、腫瘤等。或尿內混入精液、尿路炎症、混入陰道分泌物等。
功能性蛋白尿
也就是腎臟等本身並無器質性的病變,見於劇烈運動、體味改變、發熱等情況,可出現蛋白尿。
發病機制
蛋白尿的形成原因與腎小球的屏障功能有著密不可分的關係。腎小球毛細血管有三層結構組成,由內到外分別為內皮細胞層、基膜層和上皮細胞層。由於這三層細胞都分布有大小不等的濾孔和負電荷,所以腎小球毛細血管的屏障功能可以分有兩種,即機械屏障——濾孔和電荷屏障——負電荷。
機械屏障——濾孔
腎小球濾過屏障從裡向外由三層構成:
①內層是毛細血管的內皮細胞。內皮細胞上有許多直徑50-100nm的小孔,稱為窗孔(fenestration)。水、各種溶質以及大分子蛋白質可以自由通過窗孔;但可以阻止血細胞通過,起到血細胞屏障的作用。
②中層是非細胞性的基膜,呈微纖維網狀結構。血漿中較大分子物質,如蛋白不能通過基膜。基膜是腎小球防止大分子蛋白質濾過的主要屏障。
③外層是腎小球的上皮細胞。上皮細胞具有足突,相互交錯的足突之間形成裂隙。裂隙上有一層濾過裂隙隔膜(filtration slit membrane),膜上有直徑4-14nm的孔,它可以阻止由內、中兩層濾出的大分子蛋白通過,是濾過的最後一道屏障。內皮細胞、基底膜和上皮細胞共同構成了腎小球濾過膜。濾過膜上大小不同的濾過孔道,只能使小分子物質容易通過,而有效半徑較大的物質只能通過較大的孔道,一般來說,有效半徑小於1.8nm的物質,都可以被完全濾過。有效半徑大於3.6nm的大分子物質,如血漿白蛋白(分子量約69000)則幾乎完全不能濾過。
電荷屏障——負電荷
濾過膜各層含有許多帶負電荷的物質,所以濾過膜的通透性還決定於被濾過物質所帶的電荷。這些帶負電荷的物質排斥帶負電荷的血漿蛋白,限制它們的濾過。雖然血漿白蛋白有效半徑為3.5nm,但由於其帶負電荷,因此難於通過濾過膜。當各種病理損傷(包括原發性與繼發性損傷)作用於腎臟時,會導致受損腎臟局部微循環障礙,促使腎臟組織(功能腎單位)缺血、缺氧。由於缺血、缺氧損傷了腎小球毛細血管內皮細胞。腎小球毛細血管內皮細胞一旦受損,就會吸引血循環中的炎性細胞浸潤,並釋放出致病的炎性介質(IL-1、TNF--α等),此時的病理損傷會造成受損腎臟的炎症反應。腎臟處於病理狀態,腎小球基底膜(GBM)會發生一系列改變:其濾過孔增大或閉鎖、GBM
診斷
病史
如水腫史,高血壓發生情況,糖尿病史,過敏性紫癜史,損傷腎臟藥物使用史,重金屬鹽類中毒史,以及結締組織疾病史,代謝疾病和痛風發作史。
體格檢查
注意水腫及漿膜腔積液情況,骨骼關節檢查,貧血程度及心、肝、腎體征檢查。眼底檢查,急性腎炎眼底正常或輕度血管痙攣,慢性腎炎眼底動脈硬化,出血、滲出等,糖尿病腎病常常出現糖尿病眼底。
實驗室檢查
尿蛋白檢查可分定性、定量檢查和特殊檢查。
1.定性檢查
最好是晨尿,晨尿最濃,且可排除體位性蛋白尿。定性檢查只是篩選檢查,不作為準確的尿蛋白含量指標。
2.尿蛋白定量檢查
3.尿蛋白特殊檢查
尿蛋白電泳檢查,可分辨出選擇性蛋白尿和非選擇性蛋白尿。多發性骨髓瘤的尿蛋白電泳檢查對分型有幫助。
放射免疫法測定對早期腎小管功能損害的診斷幫助較大。
鑒別診斷:蛋白尿的原因如何相互鑒別?
急性腎小球腎炎
鏈球菌感染後,出現水腫、高血壓、血尿、蛋白尿和管型尿。
慢性腎小球腎炎
水腫從下肢開始,從下向上蔓延,病程長,易複發,晚期常常有腎功能損害,以高血壓型出現最早。
腎盂腎炎
全身感染中毒症状,腰痛、膀胱刺激症状,實驗室檢查為膿尿菌尿是其特點。
系統性紅斑狼瘡
屬於自身免疫性疾病,脫髮,面部蝶形紅斑,口腔潰瘍,遊走性關節炎,光過敏,雷諾現象,多臟器損害尤以心、腎最多見,其中腎受損占第一位。
其蛋白尿一般較多,部分患者以腎病症候群形式出現。
多發性骨髓瘤
老年男性好發,貧血重且與腎臟受損不相稱。病情進展快,易損害腎功能,骨質破壞,骨骼疼痛,病理性骨折。其尿蛋白是溢出性蛋白尿。
其他
劇烈運動出現微量蛋白尿,發熱出現蛋白尿,心力衰竭腎淤血引起蛋白尿,藥物中毒引起蛋白尿,因有明確的病史和相應的體格檢查,一般診斷不困難。
治療
各種病因引起的蛋白尿,其治療並不完全相同。關鍵是找出導致蛋白尿的確切病因(系統性紅斑狼瘡、白血病、腎病症候群等疾病),再行病因治療,通常是治療的關鍵。若為腎臟的炎症,可能需要用到糖皮質激素、免疫抑制劑等,是否需要用激素還得看腎臟病理活檢的結果,並不是所有的腎臟疾病都需要激素,比如腎小球腎炎就不需要用激素。而腎病症候群則需要用。根據病理類型的不同,用激素的程度和緩急也不一樣。所以特彆強調行腎臟穿刺病理活檢的重要性,因為這個結果可以指導治療和判斷預後。
其他還包括一些對症支持治療,比如抗高血壓治療、治療低蛋白血症、減少尿蛋白滲出、利尿、防止血栓形成等。
具體治療詳見相關詞條。
假性蛋白尿可能的幾種情況
假性蛋白尿?,顧名思義即不是真正的蛋白尿。由於某些原因造成尿常規檢查蛋白質一項呈陽性反應。假性蛋白尿一般出現於下面幾種情況,如果是該項中其中任何一項導致出現蛋白尿,建議做深入檢查。
假性蛋白尿見於以下情況:
①尿中混入血液、膿液、炎症或腫瘤分泌物以及月經血、白帶等,常規蛋白尿定性檢查均可呈陽性反應。這種尿的沉渣中可見到多量紅細胞、白細胞和扁平上皮細胞,而無管型,將尿離心沉澱或過濾後,蛋白定性檢查會明顯減少甚至轉為陰性;
②尿液長時間放置或冷卻後,可析出鹽類結晶,使尿呈白色混濁,易誤認為蛋白尿,但加溫或加少許醋酸後能使混濁尿轉清,以助區別;
③尿中混入精液或前列腺液,或下尿道炎症分泌物等,尿蛋白反應可呈陽性。此情況,病人有下尿路或前列腺疾病的表現,尿沉渣可找到精子、較多扁平上皮細胞等,可作區別;
⑤有些藥物如利福平、山道年等從尿中排出時,可使尿色混濁類似蛋白尿,但蛋白定性反應陰性。
蛋白尿患者的康復治療
蛋白尿是腎病的一大典型症状,但尿蛋白漏出的多少並不能體現腎病病情輕重。輕度慢性腎病患者尿蛋白漏出少不一定說明腎臟病理損傷輕;大量蛋白尿也不能說明腎病病理損傷嚴重。如如微小病變型腎炎及輕度系膜增殖性腎炎,腎臟病變輕微,但每日尿蛋白量可達幾克甚至十幾克。
一般來說蛋白尿分為,選擇性蛋白尿、非選擇性蛋白尿。選擇性蛋白尿,指蛋白質電泳特點是以分子量較小的蛋白質為主,如白蛋白、α1球蛋白、轉鐵蛋白及γ球蛋白。分子量較大的蛋白質,如α2球蛋白、纖維蛋白原、β脂蛋白等含量較少。
在微小病變型腎病、輕度系膜增殖性腎炎、部分膜性腎病和早期病變的膜性增殖性腎炎及局灶節段性硬化性腎炎患者,多呈現選擇性蛋白尿,表明小網(腎小球濾過膜)的損害較輕。
非選擇性蛋白尿, 指蛋白質電泳特點是大分子和小分子蛋白質同時出現, 表明小網(腎小球濾過膜)的損害比較嚴重。
想問,尿蛋白大量丟失的病人康復困難嗎?
腎病專家分析,蛋白丟失的多少,與病情的輕重是不成正比的。腎小球病變輕的患者,尿蛋白不一定少,如微小病變型腎炎及輕度系膜增殖性腎炎,腎臟病變輕微,但每日尿蛋白量可達幾克甚至十幾克。
相反,一些局灶節段硬化性腎炎及新月體性腎炎,其病理損害嚴重,但每日尿蛋白量可能只有幾克。所以治療的好壞,主要取決於腎臟病理類型、損害的情況及腎功能情況。
另外,也要看病人能否與醫生合作,是否注意防止複發誘因的出現(如感冒、勞累、腹瀉等),是否能堅持治療,是否避免使用腎毒性藥物。
大量蛋白尿時,能否通過飲食補充蛋白?
腎炎病人出現大量蛋白尿,一般可以通過飲食來補充,認為腎炎病人不能吃含蛋白質的食物的觀點是錯誤的,片面的,即使對慢性腎炎發展到晚期——尿毒症期的病人,也主張給吃高質量的低蛋白飲食。
每天蛋白質的攝入量應控制在0.6~0.8克/公斤體重。尿毒症病人,在透析治療期間,尤其是進行腹膜透析時,每日進食蛋白質的量應增加,約1.2~1.5克/公斤體重。腎病症候群患者,尿中丟失大量蛋白質,如腎功能正常者,主張進食高蛋白質飲食,以糾正低蛋白血症,減輕水腫及改善或增強機體抵抗力。
如果腎炎患者出現氮質血症,或早期腎功能不全時,則應限制蛋白質的攝入量。否則會加速腎功能惡化。總之,不同的病情,應採用不同的飲食食譜。
當腎病患者出現大量蛋白尿時,也不必過分恐慌;當小量蛋白尿出現時,也不能過分忽視病情的嚴重性,最好及時確診病情,制定相應的治療蛋白尿的方案。從腎臟病理損傷角度徹底恢復腎臟功能,消除蛋白尿。
蛋白尿與疾病預後的關係
出現蛋白尿在排除其他如生理性因素、體位性因素等原因外,通過其他腎臟B超檢查、腎功能檢查、尿常規檢查等,基本上可以判斷是腎臟受損而導致的臨床症状。
蛋白尿的臨床意義非常複雜。臨床上見到持續性蛋白尿往往意味著腎臟的實質性損害。當蛋白尿由多變少時,既可反映腎臟病變有所改善,也可能是由於大部分腎小球纖維化,濾過的蛋白質減少,腎功能日趨惡化,病情加重的表現。因此判斷腎臟疾病損害的輕重,不能只憑蛋白尿來衡量,要綜合尿蛋白的量和持續時間來全面考慮,還要結合全身情況及腎功能檢查來確定。
大量臨床資料表明,腎病症候群和持續性蛋白尿患者預後不良。在局灶性腎小球硬化,膜增殖性腎小球腎炎,膜性腎病,IGA腎病,糖尿病腎病和慢性腎移植排異反應中,蛋白尿是腎臟病進展和病死率增加的顯著獨特的決定因素。事實上這些疾病的緩解,尿蛋白質排泄的減少,不論是自發的還是通過積極治療所致,都可改善存活率。概述:什麼是蛋白尿?
參看
參考文獻
- 《常見症状鑒別診斷學》朱豫川、鄭海軍、馮衛華主編
- 《診斷學》人民衛生出版社第七版醫學教材.陳文彬、潘祥林主編
健康問答網關於蛋白尿的相關提問
|
||||||||||||||||||||||||||||||||||||
| 關於「蛋白尿」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |