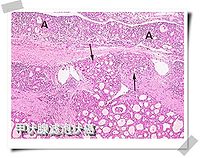
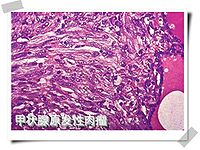
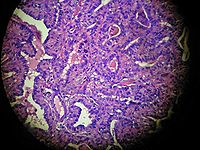
甲狀腺
| A+醫學百科 >> 甲狀腺 |
甲狀腺(拉丁語:Glandula thyr(e)oidea;英語:Thyroid)是脊椎動物非常重要的腺體,屬於內分泌器官。在哺乳動物它位於頸部甲狀軟骨下方,氣管兩旁。人類的甲狀腺形似蝴蝶,猶如盾甲,故名。
目錄 |
簡介
甲狀腺是人體最大的內分泌腺體,位於甲狀軟骨下緊貼在氣管第三,四軟骨環前面,由兩側葉和峽部組成,平均重量成大約20-25g,女性略大略重。甲狀腺後面有甲狀旁腺4枚及喉返神經。血液供應有上下左右四條動脈,所以甲狀腺血供較豐富,腺體受頸交感神經節的交感神經和迷走神經支配,甲狀腺的主要功能是合成甲狀腺激素,調節機體代謝,一般人每日食物中約有100-200μg 無機碘化合物,經胃腸道吸收入血循環,迅速為甲狀腺攝取濃縮,腺體中貯碘約為全身的1/5。碘化物進入細胞後,經過氧化酶的作用,產生活性碘迅速與膠質腔中的甲狀腺球蛋白分子上的酪氨酸基結合,形成一碘酪氨酸(MIT)和二碘酪氨酸(DIT),碘化酪氨
酸通過氧化酶的作用,使MIT和DIT偶聯結合成甲狀腺素(T4),MID和DIT偶聯結合成三碘甲狀腺原氨酸(T3),貯存於膠質腔內,合成的甲狀腺素(T4)和三碘甲狀腺原氨酸(T3)分泌至血液循環後,主要與血漿中甲狀腺素結合球蛋白(TBG)結合,以利轉運和調節血中甲狀腺素的濃度。甲狀腺素(T4)在外周組織經脫碘分別形成生物活性較強的T3和無生物活性的rT3。脫下的碘可被重新利用。所以,在甲狀腺功能亢進時,血 T4、T3及rT3均增高,而在甲狀腺功能減退時,則三者均低於正常值。甲狀腺素分泌量由垂體細胞分泌和TSH通過腺苷酸環化酶-cAMP系統調節。而TSH則由下丘腦分泌的TRH控制,從而形成下丘腦—垂體—甲狀腺軸,調節甲狀腺功能。
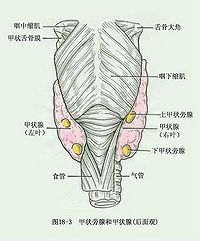
甲狀腺的被膜和毗鄰,甲狀腺有兩層被膜:氣管前筋膜包繞甲狀腺形成甲狀腺鞘,稱為甲狀腺假被膜;甲狀腺自身的外膜伸入腺實質內,將腺體分為若干小葉,即纖維囊,又稱甲狀腺真被膜.腺鞘與纖維囊之間的間隙內有疏鬆結締組織,血管,神經和甲狀旁腺等.手術分離甲狀腺時,應在此間隙內進行,並避免損傷不該損傷的結構.在甲狀腺左右葉的上端,假被膜增厚並連於甲狀軟骨,稱為甲狀腺懸韌帶;左右葉內側和甲狀腺峽後面的假被膜與環狀軟骨和氣管軟骨環的軟骨膜愈著,形成甲狀腺外側韌帶.上述韌帶將甲狀腺固定於喉及氣管壁上,因此,吞咽時甲狀腺可隨喉上,下移動,為判斷甲狀腺是否腫大的依據.喉返神經常在甲狀腺外側韌帶和懸韌帶後面經過,甲狀腺手術處理上述韌帶時注意避免損傷喉返神經.
甲狀腺前面由淺入深依次為皮膚,淺筋膜,頸筋膜淺層,舌骨下肌群和氣管前筋膜.甲狀腺葉的後內側與喉和氣管,咽和食管以及喉返神經等相毗鄰,其後外側與頸動脈鞘及鞘內的頸總動脈,頸內靜脈和迷走神經,以及位於椎前筋膜深面的頸交感干相鄰.當甲狀腺腫大時,如向內側壓迫,可出現呼吸與吞咽困難和聲音嘶啞等,如向後外壓迫交感干時,可出現HORNER症候群,基瞳孔縮小,上瞼下垂及眼球內陷等。
甲狀腺腫瘤
甲狀腺腫瘤可以分為良性腫瘤和惡性腫瘤。臨床上甲狀腺腫瘤往往僅
表現為甲狀腺結節,因此常把甲狀腺腫瘤與甲狀腺結節相互混用。實際上結節僅是形態的描述,它包括腫瘤、囊腫、正常組織構成的團塊以及其他疾病所引起的甲狀腺腫塊。臨床上難以確定甲狀腺結節的性質,即使病理活檢,有時甲狀腺腺瘤與結節性增生,良性腫瘤與惡性腫瘤也不易明確辨認。因此。甲狀腺腫瘤的發病率不易精確統計。
甲狀腺腫瘤是常見病,在不同地區其發病率有較大差別。一般甲狀腺腫流行地區的甲狀腺腫瘤發病率較非流行區高。甲狀腺腫瘤中,最多見的是甲狀腺良性腫瘤。甲狀腺癌並不常見,但近年來有逐年增高的趨勢。手術證明單個結節者80%為良性腫瘤,20%為惡性腫瘤。單個結節的腫瘤發生率為15.6%-28.7%,而多髮結節癌腫的發生率,一般不到10%.說明單個結節癌腫的可能性數倍於多髮結節.就性別而言,甲狀腺腫瘤多見於女性,其發病率女性較男性高4倍,但就甲狀腺癌和甲狀腺結節的比例看,男性高於女性,在每個年齡組中,甲狀腺良性腫塊和惡性腫塊的發病率相似,但是兒童時期的甲狀腺結節中,甲狀腺癌的發病率高,約佔50%-71%,因此,對兒童期的甲狀腺結節,應特別警惕癌的可能.
甲狀腺疾病
當你發現頸部增粗或有腫塊時,即使沒有什麼不適的症状,也應想到是否發生了甲狀腺腫大或其他甲狀腺疾病。此時應及時去醫院就診。一般醫生通過甲狀腺觸診就可以告訴你甲狀腺是否腫大、是否有腫物。甲狀腺疾病多種多樣,有甲狀腺腫大或甲狀腺腫物者,一般需要進一步做些檢查,才能確定甲狀腺疾病的性質,如抽血化驗檢查甲狀腺功能,必要時還需做甲狀腺的放射性核素和超聲波檢查,甚至做甲狀腺穿刺細胞學檢查。當你出現怕熱、多汗、心悸、性情急躁、食慾亢進、消瘦等症状時,應該想到是否有甲狀腺功能亢進的可能。當你發現有怕冷、浮腫、體重增加、皮膚乾燥、食慾減退等症状時,應該注意有無甲狀腺功能減退的可能。當你感覺頸部疼痛並有發熱,尤其可在甲狀腺部位摸到腫塊並有壓痛時,應想到有無急性或亞急性甲狀腺炎的可能。遇到以上這些情況,應及時到醫院內分泌科就診,以便做進一步檢查,這樣可以得到及時的診斷和合理的治療。
疾病分類
1.單純性甲狀腺腫
2.甲狀腺功能亢進(甲狀腺功能亢進的併發症)
3.甲狀腺功能減退
4.甲狀腺結節、甲狀腺瘤
6.亞急性甲狀腺炎
甲狀腺是多種原因造成的甲狀腺功能增強、減弱,合成和分泌甲狀腺激素過多、過少,所導致的一種常見內分泌疾病,主要包括:甲狀腺機能亢進(俗稱甲亢)、甲狀腺功能減退(俗稱甲減)、甲狀腺炎、甲狀腺腫、甲狀腺瘤、甲狀腺癌。
一、甲亢
指甲狀腺的呈高功能狀態,其特徵有甲狀腺腫大、突眼症、基礎代謝增加和自主神經系統的失常。本病多見於女性,男女之間比例為1:4~6,以20-40歲最多見,起病緩慢。臨床上最常見的甲亢是毒性瀰漫性甲狀腺腫。
主要病理表現及危害:
(1)高代謝症群:患者可表現為怕熱多汗,皮膚、手掌、面、頸、腋下皮膚紅潤多汗。常有低熱,嚴重時可出現高熱。患者常有心動過速、心悸、胃納明顯亢進,但體重下降,疲乏無力。
(2)甲狀腺腫大
(3)眼征:眼突出
(4)神經系統:神經過敏,易於激動,煩躁多慮,失眠緊張,多言多動,有時思想不集中,有時神情淡漠、寡言抑鬱者。
(5)心血管系統:心悸、胸悶、氣促,活動後加重,可出現各種早搏及房顫等.
(6)消化系統:食慾亢進,體重明顯減輕。
(7)生殖系統:女性患者常有月經減少,周期延長,甚至閉經,但少數患者仍能 妊娠、生育。男性多陽痿,影響乳房發育。
二、甲減
甲狀腺機能低減症,系甲狀腺激素合成與分泌不足或甲狀腺激素生理效應不好,生理效應不足而致的全身性疾病。
主要分為:呆小病、幼年甲低、成人甲低三種,多見於中年女性。成人的甲狀腺機能減退,不少由於手術切除、長期抗甲狀腺藥物治療或使用放射性131碘治療甲亢導致。
主要病理表現及危害:
(1)一般表現:怕冷、皮膚乾燥少汗、粗糙、泛黃、發涼、毛髮稀疏、乾枯、指甲脆、有裂紋、疲勞、瞌睡、記憶力差、智力減退、反應遲鈍、輕度貧血、體重增加。
(2)特殊表現:顏面蒼白而蠟黃、面部浮腫、目光獃滯、眼瞼浮腫、表情淡漠、少言寡語、言則聲嘶、吐詞含混。
(3)心血管系統:心慮緩慢、心音低弱、心臟呈普遍性擴大、常伴有心包積液、也有疾病後心肌纖維腫脹、粘液性糖蛋白(PAS染色陽性)沉積以及間質纖維化稱甲減性心肌病變。
(4)生殖系統:男性可出現性功能底下,性成熟推遲、副性徵落後,性慾減退、陽痿和睾丸萎縮。女性可有月經不調、經血過多或閉經,一般不孕。無論對男女病人的生育都會產生影響。
(5)肌肉與關節系統:肌肉收縮與鬆弛均緩慢延遲、常感肌肉疼痛、僵硬、骨質代謝緩慢、骨形成與吸收均減少、關節不靈、有強直感、受冷後加重、有如慢性關節炎、偶見關節腔積液。
(6)消化系統:患者食慾減退、便秘、腹脹、甚至出現麻痹性腸梗阻、半數左右的患者有完全性胃酸缺乏。
(7)內分泌系統:男性陽痿、女性月經過多、久病不治者亦餓閉經、腎上腺皮質功能偏低、血和尿皮質醇降低。
(8)精神神經系統:記憶力減退、智力低下、反應遲鈍、多瞌睡、精神抑鬱、有時多慮有精神質表現、嚴重者發展為猜疑性精神分裂症、後期多痴呆、環幻覺木僵或昏睡。
三、甲狀腺炎
按發病多少依次分為:橋本氏甲狀腺炎、亞急性甲狀腺炎、無痛性甲狀腺炎感染性甲狀腺炎及其他原因引起的甲狀腺,最常見的是慢性淋巴細胞性及亞急性甲狀腺炎。
1、橋本氏甲狀腺炎
橋本氏甲狀腺炎於1912年由日本人橋本策首先報告並描述,因而得名,又稱橋本氏病、慢性淋巴細胞性甲狀腺炎、自身免疫性甲狀腺炎。為甲狀腺炎中最常見的一種類型,約佔全部甲狀腺病的7.3%-20.5%。橋本氏病多見於30-50歲的婦女,也是兒童散發性甲狀腺腫的常見原因,男女比例約為1:6-10。
主要病理表現及危害:
起病緩慢,發病時多有甲狀腺腫大,質地硬韌,邊界清楚,部分患者可有壓迫症状。
初期時常無特殊感覺,甲狀腺機能可正常,少數病人早期可伴有短暫的甲亢表現,多數病例發現時以出現甲狀腺功能底下。
病患常表現怕冷、浮腫、乏力、皮膚乾燥、腹脹、便秘、月經不調、性慾減退等。
2、亞急性甲狀腺炎:
多在30~50歲發病,女性比男性發病率多3-6倍。大多數病人甲狀腺功能渝後可恢復正常,一些病人病情緩解後數月之內還可再次或多次複發。永久性甲狀腺功能低減的發病率不及10%,極少數病例可發展為橋本氏病或毒性瀰漫性甲狀腺腫。
主要病理表現及危害:
典型的表現為甲狀腺劇痛,通常疼痛開始於一側甲狀腺的一邊,很快向腺體其他部位和耳根及頜部放散,常常伴有全身不適、乏力、肌肉疼痛,也可有發熱,病後3-4天內達到高峰,1周內消退,也有不少病人起病緩慢,超過1-2周,病情起伏波動持續3-6周,好轉後,在數月內可有多次服發,甲狀腺可較正常時體積增大2-3倍或者更大,接觸時壓痛明顯病後1周內,約一半病人;伴有甲狀腺功能亢進的表現:包括興奮、怕熱、心慌、顫抖及多汗等;這些症状是由於急性炎症時從甲狀腺釋放出過量的甲狀腺激素引起的,在疾病消退過程中,少數病人可以出現腫脹、便秘、怕冷、瞌睡等甲狀腺功能減低表現,但這些表現持續時間不長最終甲狀腺功能恢復正常。
四、甲狀腺結節
一種常見的甲狀腺病,甲狀腺上的結節可能是甲狀腺癌,也可能是甲狀腺瘤,結節性甲狀腺腫等其他病因,在未明確其性質以前統稱為甲狀腺結節。
主要病理表現及危害:
臨床表現為甲狀腺腫大,並可見到觸及大小不等的多個結節,結節的質地多為中等硬度。臨床症状不多,僅為頸前區不適。甲狀腺功能多數正常。但部分患者會出現繼發性功能亢進或癌變。
甲狀腺結節多數是良性,其中只有甲狀腺癌是惡性疾病。但兒童期出現的結節50%為惡性,發病於青年男性的當個結節,也應警惕惡性的可能,如果新生結節或原有的結節在短期內迅速增大,應懷疑惡性病變。高速懷疑惡性疾病者宜儘早治療。
五、甲狀腺瘤
1、甲狀腺腺瘤:臨床常見的良性甲狀腺腫瘤,指發生於頸部正中或附近的半球腫塊,表現光滑,邊緣清楚,能隨吞咽動作而上下移動、質地堅實,按之不痛,生長緩慢。
2、甲狀腺囊腫:若甲狀腺腺瘤血液循環不足,在結節內發生退行性病變,引起囊腫形成時稱甲狀腺囊腺瘤,或稱甲狀腺腺瘤。
3、功能亢進性腺瘤:合併有功能亢進症状者,稱功能亢進性腺瘤,亦稱毒性腺瘤,此種腺瘤發生惡變的可能性較小。
4、乳狀腺瘤:腺瘤內出現乳頭狀改變者,稱乳狀腺瘤,其惡變可能性較大。
六、甲狀腺癌
甲狀腺癌是由數種不同生物學行為以及不同病理類型的癌腫組成,主要包括乳頭狀腺癌、濾泡狀癌、未分化癌、髓樣癌四種類型。它們的發病年齡、生長速度、轉移途徑、預後都明顯不同,如乳頭狀腺癌術後10年生存率將近90%,而未分化癌變程很短,一般僅生存幾月。
七、慢性淋巴細胞性甲狀腺炎
亦稱橋本甲狀腺炎(Hashimoto thyroiditis),是一種自體免疫性疾病。本病多見於中年女性,表現為甲狀腺腫,起病緩慢,常在無意中發現,體積約為正常甲狀腺的2~3倍,表面光滑,質地堅韌有彈性如橡皮,明顯結節則少見,無壓痛,與四周無粘連,可隨吞咽運動活動。晚期少數可出現輕度局部壓迫症状。
本病發展緩慢,有時甲狀腺腫在幾年內似無明顯變化。初期時甲狀腺功能正常。病程中有時也可出現甲亢,繼而功能正常,甲減,再正常,其過程類似於亞急性甲狀腺炎,但不伴疼痛,發熱等,故稱此狀態為無痛性甲狀腺炎,產後發病則稱為產後甲狀腺炎。但當甲狀腺破壞到一定程度,許多患者逐漸出現甲狀腺功能減退,少數呈粘液性水腫。本病有時可合併惡性貧血,此因患者體內存在胃壁細胞的自身抗體。
八、慢性纖維性甲狀腺炎
是甲狀腺慢性炎症性疾病中最少見的一種,其特徵為正常甲狀腺組織被侵入性纖維化所取代並穿破其被膜進入鄰近器官或組織的炎性疾病.臨床上命名眾多,如侵襲性纖維性甲狀腺炎(invasive fibrous thyroiditis,IFT)、慢性木樣甲狀腺炎(chronic woody thyroiditis)等,1896年由Bernhard Riedel首先報導,故國外多稱Riedel病(Riedel′s disease)、Riedel甲狀腺炎(Riedel′s thyroiditis)、Riedel甲狀腺腫(Riedel′s struma)等。男女比例為1:3,臨床上早期症状不明顯,功能正常,晚期甲狀腺功能低下,增生的瘢痕組織壓迫可以產生聲音嘶啞,吞咽困難等。肉眼觀甲狀腺中度大,病變呈結節狀,質硬如木樣,與周圍組織明顯粘連,切麵灰白。光鏡下,甲狀腺濾泡萎縮,小葉結構消失,而大量纖維組織增生,玻璃樣變,有淋巴細胞浸潤,但不形成淋巴濾泡。
甲狀腺的構造
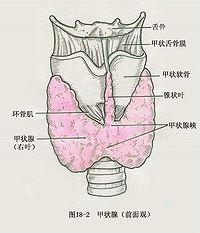
甲狀腺是人體最大的內分泌腺。棕紅色,分左右兩葉,中間相連(稱峽部),呈「H」形,約20~30克。甲狀腺位於喉下部氣管上部的前側,吞咽時可隨喉部上下移動。甲狀腺的基本構成單位是腺泡,對碘有很強的聚集作用,雖然通常腺體中的碘含量比血液中的含量高25~50倍,但每日飲食攝入的碘仍有1/3進入甲狀腺,全身含碘量的90%都集中在甲狀腺。甲狀腺激素是甲狀腺分泌的激素。
甲狀腺激素的生理功能主要為:(1)促進新陳代謝,使絕大多數組織耗氧量加大,並增加產熱。(2)促進生長發育,對長骨、腦和生殖器官的發育生長至關重要,尤其是嬰兒期。此時缺乏甲狀腺激素則會患呆小症。(3)提高中樞神經系統的興奮性。此外,還有加強和調控其它激素的作用及加快心率、加強心縮力和加大心輸出量等作用。
甲狀腺是內分泌系統的一個重要器官,它和人體其它系統(如呼吸系統等)有著明顯的區別,但和神經系統緊密聯繫,相互作用,相互配合,被稱為兩大生物信息系統,沒有它們的密切配合,機體的內環境就不能維持相對穩定。內分泌系統包括許多內分泌腺,這些內分泌腺受到適宜的神經刺激,可以使這些內分泌腺的某些細胞釋放出高效的化學物質,這種化學物質經血液循環被送到遠距離的相應器官,發揮其調節作用,這種高效的化學物質就是我們平常所說的激素。甲狀腺是人體內分泌系統中最大的內分泌腺,它受到神經刺激後分泌甲狀腺激素,作用於人體相應器官而發揮生理效應。
平常大多數人並不知道甲狀腺位於何處,但「粗脖子病」大多數人並不陌生,其實「粗脖子病」就是甲狀腺腫大,這就告訴我們甲狀腺位於頸部。再具體些,我們平常所說的「喉結」 ,我們自己都能觸到,甲狀腺就位於「喉結」的下方約2~3厘米處,在吞咽東西時可隨其上下移動。
甲狀腺形如「H」,棕紅色,分左右兩個側葉,中間以峽部相連。兩側葉貼附在喉下部和氣管上部的外側面,上達甲狀軟骨中部,下抵第六氣管軟骨處,峽部多位於第二至第四氣管軟骨的前方,有的人不發達。有時自峽部向上伸出一個錐狀葉,長短不一,長者可達舌骨,為胚胎髮育的遺迹,常隨年齡而逐漸退化,故兒童較成年人為多。
甲狀腺外覆有纖維囊,稱甲狀腺被囊,此囊伸入腺組織將腺體分成大小不等的小葉,囊外包有頸深筋膜(氣管前層),在甲狀腺側葉與環狀軟骨之間常有韌帶樣的結締組織相連接,故吞咽時,甲狀腺可隨吞咽而上下移動。
在青春期甲狀腺發育成熟,甲狀腺的重量為15~30克。兩個側葉各自的寬度為2厘米左右,高度為4~5厘米,峽部寬度為2厘米,高度為2厘米。女性的甲狀腺比男性的稍大一些。在正常情況下,由於甲狀腺很小很薄,因此在頸部既看不到,也摸不到。如果在頸部能摸到甲狀腺,即使看不到,也被認為甲狀腺發生了腫大。這種程度的腫大往往是生理性的,尤其是在女性青春發育期,一般不是疾病的結果,但有時也可以是病理性的。
人的甲狀腺重20~30g,是人體內最大的內分泌腺。它位於氣管上端兩側,甲狀軟骨的下方,分為左右兩葉,中間由較窄的峽部相聯,呈「H」形。
甲狀腺由許多濾泡組成。顯微鏡下所見:濾泡由單純的立方腺上皮細胞環繞而成,中心為濾泡腔。腺上皮細胞是甲狀腺激素合成和釋放的部位,濾泡腔內充滿均勻的膠性物質,是甲狀腺激素複合物,也是甲狀腺激素的貯存庫。濾泡形態學的改變可反映腺體功能狀態:腺體活動減弱時,腺上皮細胞呈扁平狀,濾泡腔內貯存物增加;如果活動亢進,腺泡上皮呈柱狀,濾泡腔內貯存物減少。
甲狀腺激素
甲狀腺分泌的有生物活性的激素有甲狀腺素(又名四碘甲腺原氨酸,T4)和三碘甲腺原氨酸(T3)兩種。它們是一組含碘的酪氨酸,它是以碘和酪氨酸為原料在甲狀腺腺細胞內合成。甲狀腺腺細胞有很強的攝取碘的能力。人體每天從飲食攝取100~200μg碘,其中約有1/3碘進入甲狀腺。甲狀腺含碘總量約8000μg,佔全身含碘量的90%,說明甲狀腺具有很強的泵碘能力。甲狀腺功能亢進,泵碘能力超過正常,攝入碘量增加;低下時則低於正常,攝入碘量減少。故臨床把甲狀腺攝取放射性碘(131I)的能力作為常規檢查甲狀腺功能的方法之一。
碘離子被攝入甲狀腺腺泡上皮細胞後,在過氧化酶的作用下,迅速氧化為活化碘,然後經碘化酶的作用使甲狀球蛋白中的酪氨酸殘基碘化,生成一碘酪氨酸(MIT)和二碘酪氨酸(DIT)。再在縮合酶的作用下,將它們縮合成T4或T3。這樣,含有四種酪氨酸殘基的甲狀球蛋白貯存在濾泡腔內(請參閱生物化學有關章節)。
甲狀腺受到TSH的作用,釋放甲狀腺激素時,腺上皮細胞先通過吞飲作用把濾泡腔內的甲狀球蛋白吞入腺細胞,在溶酶體蛋白水解酶的作用下,使甲狀球蛋白分解,解脫下來的T4和T3因能抗拒脫碘酶的作用,分子又小,可以透過毛細血管進入血液循環。甲狀球蛋白分子上的T4數量遠遠超過T3,所以分泌的激素中T4約佔總量的90%,T3分泌量較少,但其活性大,是T4的5倍。T4每日分泌總量約96μg,T3約30μg。T4釋放入血後,一部分與血漿蛋白結合,另一部分則呈游離狀態在血中運輸,兩者之間可以互相轉變,維持T4、T3在血液中的動態平衡,因為只有游離型,才能進入細胞發揮作用。T3釋放入血後,因為與血漿蛋白的親和力小,主要以游離型存在。每天約有50%的T4脫碘轉變為T3,故T3的作用不容忽視。
甲狀腺激素的生物學作用
甲狀腺激素的生物學作用主要有下列三方面:
(一)促進生長發育
甲狀腺激素促進生長發育作用最明顯是在嬰兒時期,在出生後頭四個月內影響最大。它主要促進骨骼、腦和生殖器官的生長發育。若沒有甲狀腺激素,垂體的GH也不能發揮作用。而且,甲狀腺激素缺乏時,垂體生成和分泌GH也減少。所以先天性或幼年時缺乏甲狀腺激素,引起呆小病。呆小病患者的骨生長停滯而身材矮小,上、下半身的長度比例失常,上半身所佔比例超過正常人。又因神經細胞樹突、軸突、髓鞘以及膠質細胞生長障礙,腦發育不全而智力低下,他們性器官也不能發育成熟。新生兒甲狀腺功能低下時,應在一歲內適量補充甲狀腺激素,這對中樞神經系統的發育和腦功能的恢復還有效。遲於此時期,以後即使補充大量T3或T4,也不能恢復正常功能,則治療往往無效。
(二)對代謝的影響
1.產熱效應甲狀腺激素可提高大多數組織的耗氧率,增加產熱效應。這種產熱效應可能由於甲狀腺激素能增加細胞膜上Na+-K+泵的合成,並能增加其活力,後者是一個耗能過程。甲狀腺素使基礎代謝率增高,1mg的甲狀腺素可增加產熱4000KJ。甲狀腺功能亢進患者的基礎代謝率可增高35%左右;而功能低下患者的基礎代謝率可降低15%左右。
2.對三大營養物質代謝的作用它對三大營養物質代謝的影響十分複雜。總的來說,在正常情況下甲狀腺激素主要是促進蛋白質合成,特別是使骨、骨骼肌、肝等蛋白質合成明顯增加,這對幼年時的生長、發育具有重要意義。然而甲狀腺激素分泌過多,反而使蛋白質,特別是骨骼肌的蛋白質大量分解,因而消瘦無力。在糖代謝方面,甲狀腺激素有促進糖的吸收,肝糖元分解的作用。同時它還能促進外周組織對糖的利用。總之,它加速了糖和脂肪代謝,特別是促進許多組織的糖、脂肪及蛋白質的分解氧化過程,從而增加機體的耗氧量和產熱量。
(三)其它方面
此外,甲狀腺激素對於一些器官的活動也有重要的作用。它對維持神經系統的興奮性有重要的意義。甲狀腺激素可直接作用於心肌,促進肌質網釋放Ca2+,使心肌收縮力增強,心率加快。
甲狀腺功能調節
(一)下丘腦-腺垂體-甲狀腺功能軸
下丘腦神經內分泌細胞分泌TRH,促進腺垂體分泌TSH。TSH是調節甲狀腺分泌的主要激素。動物去垂體後,其血中TSH迅速消失,甲狀腺吸收碘的速率下降,腺體逐漸萎縮,只靠自身調節(見後)維持最低水平的分泌。給這種動物注射TSH可以維持甲狀腺的正常分泌。切斷下丘腦與腦垂體門脈的聯繫,或損壞下丘腦促甲狀腺區,均能使血中TRH含量顯著下降,TSH、及甲狀腺激素含量也相應降低。這說明下丘腦-腺垂體- 甲狀腺間存在功能聯繫。
甲狀腺激素在血中的濃度,經常反饋調節腺垂體分泌TSH的活動。當血中游離的甲狀腺激素濃度增高時,將抑制腺垂體分泌TSH,是一種負反饋。這種反饋抑制是維持甲狀腺功能穩定的重要環節。甲狀腺激素分泌減少時,TSH分泌增加,促進甲狀腺濾泡代償性增大,以補充合成甲狀腺激素,以供給機體的需要。
(二)體內外的其它刺激
體內外各種刺激可以通過感受器,經傳入神經傳到中樞,促進或抑制下丘腦分泌TRH,進而再影響甲狀腺素的分泌。例如寒冷就是通過皮膚冷感受器經上述環節促進甲狀腺分泌。
(三)自身調節
甲狀腺功能的自身調節,這是指在完全缺少TSH或TSH濃度基本不變的情況下,甲狀腺自身對碘供應的多少而調節甲狀腺素的分泌。當食物中碘供應過多時,首先使甲狀腺激素合成過程中碘的轉運發生抑制,同時使合成過程也受到抑制,使甲狀腺激素合成明顯下降。如果碘量再增加時,它的抗甲狀腺合成激素的效應消失,使甲狀腺激素的合成增加。此外,過量的碘還有抑制甲狀腺激素釋放的作用。相反,外源碘供應不足時,碘轉運機制將加強,甲狀腺激素的合成和釋放也增加,使甲狀腺激素分泌不致過低。碘的這種作用原理尚不清楚。
(四)交感神經的作用
甲狀腺濾泡受交感神經支配,電刺激交感神經可使甲狀腺激素合成增加
甲狀腺的檢查方法
(一)視診 觀察甲狀腺的大小和對稱性,正常人甲狀腺外觀不突出,女性在青春發育期可略增大。檢查時囑咐被檢查者做吞咽動作,可見甲狀腺隨吞咽動作而向上移動,如不易辨認時,再囑咐被檢查者兩手放於枕後,頭向後仰,再進行觀察即較明顯。
(二)觸診 (1)甲狀腺峽部:甲狀腺峽部位於環狀軟骨下方第二至第四氣管環前面。站於受檢者前面用拇指或站於受檢者後面用示指從胸骨上切跡向上觸摸,可感到氣管前軟組織,判斷有無增厚,請受檢者吞咽,可感到此軟組織在手指下滑動,判斷有無長大和腫塊。(2)甲狀腺側葉:前面觸診:一手拇指施壓於一側甲狀軟骨,將氣管推向對側,另一手示指、中指在對側胸鎖乳突肌後緣向前推擠甲狀腺側葉,拇指在胸鎖乳突肌前緣觸診,配合吞咽動作,重複檢查,可觸及被推擠的甲狀腺。用同樣方法檢查另一側甲狀腺。後面觸診:類似前面觸診。一手示指、中指施壓於一側甲狀軟骨,將氣管推向對側,另一手拇指在對側胸鎖乳突肌後緣向前推擠甲狀腺,示、中指在其前緣觸診甲狀腺。配合吞咽動作,重複檢查。用同樣方法檢查另一側甲狀腺。
(三)聽診 當觸到甲狀腺腫大時,用鍾型聽診器直接放在腫大的甲狀腺上,如聽到低調的連續性靜脈「嗡鳴」音,對診斷甲狀腺功能亢進很有幫助。另外,在瀰漫性甲狀腺腫伴功能亢進者還可聽到收縮期動脈雜音。
(四)甲狀腺腫大可分三度:不能看出腫大但能觸及者為Ⅰ度;能看到腫大又能觸及,但在胸鎖乳突肌以內者為Ⅱ度;超過胸鎖乳突肌外緣者為Ⅲ度。
甲狀腺實驗
甲狀腺:55號切片,豬或貓甲狀腺和甲狀旁腺,H.E染色。
被膜:由結締組織構成,伸入實質內,將實質分成許多小葉。
腺泡:圓形或卵圓形,腺泡腔內含有粉紅色膠狀物質。腺泡上皮為單層立方上皮。有胞質清亮的細胞,夾在腺泡上皮和基膜之間,有一種體積較大的細胞稱為腺泡旁細胞。
甲狀腺偏方
祖國醫學稱甲狀腺腫為「癭」病。早在晉代藹洪《肘後方》中,就有用海藻等食物治療癭病的記載。近代科學研究證明,海產動植物如海帶、海藻、海蜇、海蜒、海龍以及海產貝殼類和魚類,含碘量均很高,因此古代醫學家用它們治療癭病是有科學道理的。
中醫認為這些食物具有軟堅、消痰、降火、滋陰、利水等功效,對甲狀腺腫大具有治療功能。
以下推薦幾例以含碘海產食物為主配製成的食療方供甲狀腺腫病人選用。
【綠豆海帶湯】
主治:青春期甲狀腺功能亢進、缺乏碘性甲狀腺腫大。
用料:海帶30克,綠豆60克,大米30克,陳皮6克,紅糖60克。
製法:將海帶泡軟洗淨切絲。沙鍋內加清水,放入大米、綠豆、海帶、陳皮,煮至綠豆開花為宜,加入紅糖溶勻服食。不喜甜食者可酌加食鹽調味。
【海星帶煲瘦肉】
功能:消腫軟堅,散結消痰。
主治:一般甲狀腺腫初起。
用料:海星1個,瘦肉60克,紅棗5枚。
製法:將海星洗淨斬塊,瘦肉切塊,紅棗去核,一起放進鍋內煲湯。至熱加鹽,飲湯吃肉,常服有效。
【紫菜煲貼貝】
功能:軟堅散結,消癭病。
主治:一般甲狀腺腫初起。
用料:干貼貝(淡菜)60克,紫菜15克。
製法:紫菜清水洗淨,貼貝清水浸透,入瓦鍋內清水同煲,調味後吃肉飲湯。
甲狀腺手術
甲狀腺手術是治療甲亢的有效方法,引起的併發症不多見,尤其在醫療水平較高的醫院進行手術則更為少見。因此,需用手術治療的甲亢患者千萬不能過分擔心那些不大可能山現的併發症,否則會因顧慮太多而影響手術治療的方法。從而失去治癒疾病的機會。
幾種主要手術的併發症如下:
(1)出血:術中結紮不緊而脫落可引起術後出血。動脈出血迅速且發展快,往往要再手術止血。靜脈山血發展較慢,不一定要再手術止血。
(2)喉返神經麻痹:手術損傷喉返神經可以引起喉返神經麻痹。單側損傷可引起聲音改變,兩側損傷可引起呼吸困難。
(3)喉上神經麻痹:損傷喉上神經可以引起聲帶鬆弛,音調改變。
(4)低血鈣抽搐:切除或損傷甲狀旁腺(長在甲狀腺背側,一般為4個甲狀旁腺),引起低血鈣抽搐,表現手足特徵性抽搐。
(5)甲亢危象:手術誘發甲亢危象。
(6)甲狀腺功能減退:少數患者在術後出現甲狀腺功能減退。發生甲狀腺功能減退的原因有兩種可能性。其一,甲狀腺切除過多,留下的甲狀腺組織不能合成和分泌足夠的甲狀腺激素。其二,原伴有慢性淋巴性甲狀腺炎,這種病例體內有破壞甲狀腺組織的抗體存在,因此,即使甲狀腺組織切除不過多,也可以引起甲狀腺功能減退。甲狀腺功能減退發生的時間可早可晚,一般來說,發生較早的,可能是甲狀腺切除過多所致;發生較晚的,可能與伴有慢性淋巴性甲狀腺炎有關。
甲狀腺疾病患者的飲食禁忌
甲亢
1、慎用含碘過高食物 甲亢並非因缺碘而致,使用碘治療應遵照醫師指導準確使用碘的劑量。否則飲食中大量攝碘,如海帶、海藻、昆布等,影響醫生對病情的判斷與分析,將干擾臨床治療。
2、甲亢患者多屬陰虛陽亢證型,應禁忌以下食物 忌辛辣食物,如辣椒、韭菜、生蔥、生薑、生蒜等,以及熱性和有壯陽升火作用之食物,如:桂皮、生薑、羊肉、狗肉、鹿肉、麻雀、海蝦、海馬、海參等。避免煎、炸、燒、烤食物,以免助熱昇陽,化燥耗陰。忌過食油膩厚味,以免助濕生痰化熱。
3、禁煙戒酒 煙酒均為辛燥火烈之物,久之傷陰,化燥,生熱。往往使病情加重,干擾治療。
甲減
1、甲狀腺功能減退症,中醫辨證陽虛為主要方面,陽虛則生內寒。因而飲食應以溫陽補虛食品為要,禁忌過食生冷,如冰激凌、冰棒、冰水、冰鎮食品等。
2、甲狀腺功能減退症,多合併血清膽固醇升高,應適當調控脂類物質的攝取。
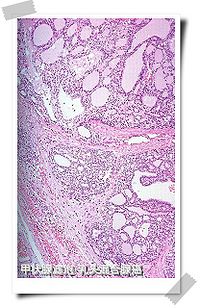
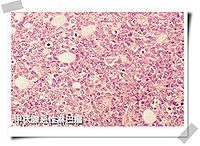
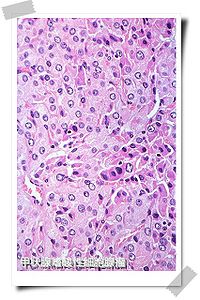
甲狀腺組織切片HE染色圖譜
參看
|
||||||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 關於「甲狀腺」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |