糖原
| A+醫學百科 >> 糖原 |
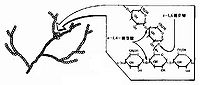
糖原(glycogen)(C6H10O5)n又稱肝糖,動物澱粉,由葡萄糖結合而成的支鏈多糖,其糖苷鏈為α型。動物的貯備多糖。哺乳動物體內,糖原主要存在於骨骼肌(約佔整個身體的糖原的2/3)和肝臟(約佔1/3)中,其他大部分組織中,如心肌、腎臟、腦等,也含有少量糖原。低等動物和某些微生物(如:真菌、酵母)中,也含有糖原或糖原類似物。
目錄 |
簡介
糖原貯藏於肝細胞及肌細胞漿中,其形狀為大小不等的顆粒,遇碘則變褐色,易溶於水,機體壞死後,糖原即受到破壞,因此須採取新鮮標本,並及時固定。糖原不等於糖類,只是糖類的一種。糖類從組織化學技術的角度分類與生物化學的分類並非一致。從組織化學的角度,糖類可略分為多糖、中性糖液物質和酸性粘液物質及粘蛋白和粘脂質。多糖主指糖原,是由許多葡萄糖分子以糖苷鍵組成的聚合體。當機體死亡,即很快分解為葡萄糖。
動物和細菌細胞內貯存的多糖,完全由葡萄糖組成。在動物體內以肝臟和骨骼肌中儲量最豐富,與澱粉在植物中的作用相當。糖原在體內酶促作用下的合成和分解可維持血糖正常水平,細菌中糖原用於供能和供碳。乾燥狀態下為白色無定形粉末,無臭,有甜味。與碘顯棕紅色,在430-490nm下呈現最大光吸收。部分溶於水而成膠體溶液,不溶於乙醇。結構與支鏈澱粉相似,主要是α-D-葡萄糖,按α(1→4)糖苷鍵縮合失水而成,另有一部分支鏈通過α(1→6)糖苷鍵連接。用細算後澱粉酶水解時生成麥芽糖和葡萄糖。可用30%氫氧化鈉處理動物肝臟,再加乙醇沉澱製備。
糖原,是動物的糖貯存庫,也可看做體內能源庫。糖原的結構與支鏈澱粉有基本相同的結構(葡萄糖單位的分支鏈),只是糖原的分支更多。糖原呈無定形無色粉末,較易溶於熱水,形成膠體溶液。糖在動物的肝臟和肌肉中含量最大,當動物血液中葡萄糖含量較高時,就會結合成糖原儲存於肝臟中。當葡萄糖含量降低時,糖原就可分解成葡萄糖而供給機體能量。Glycogen(糖原),不含DNase,不含RNase,可以用作沉澱DNA或RNA的輔助沉澱劑。
糖原是由葡萄糖殘基構成的含許多分支的大分子高聚物。分子量一般在106-107道爾頓,可高達108道爾頓,是體內糖的貯存形式,分子中葡萄糖主要以α-1,4-糖苷鍵相連形成直鏈,其中部分以α-1,6-糖苷鍵相連構成枝鏈,糖原主要貯存在肌肉和肝臟中,肌肉中糖原約佔肌肉總重量的1-2%,肝臟中糖原佔總量6-8%。肌糖原分解為肌肉自身收縮供給能量,肝糖原分解主要維持血糖濃度。
糖原是由多個葡萄糖組成的帶分枝的大分子多糖,分子量一般在106-107道爾頓,可高達108道爾頓,是體內糖的貯存形式,分子中葡萄糖主要以α-1,4-糖苷鍵相連形成直鏈,其中部分以α-1,6-糖苷鍵相連構成枝鏈,糖原主要貯存在肌肉和肝臟中,肌肉中糖原約佔肌肉總重量的1-2%約為400克,肝臟中糖原佔總量6-8%約為100克。肌糖原分解為肌肉自身收縮供給能量,肝糖原分解主要維持血糖濃度。
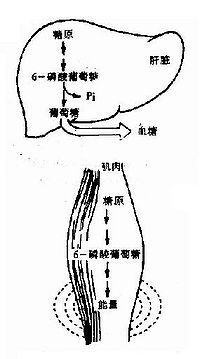
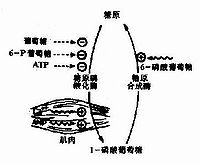
植物及動物(消化道中)的澱粉酶均能作用於糖原,產生麥芽糖及糊精。在活細胞內,糖原的降解是從非還原性末端開始,逐個切下葡萄糖基,生成D-葡萄糖-1-磷酸,再通過糖酵解等途徑進一步分解產生能量和提供合成其他生物分子所需要的碳架。由於高度的分支狀構造,使得糖原分子中約8~10%的葡萄糖處於可被利用的非還原末端,這就便於在需要時可短時間內快速大量動用,不需要時快速恢復貯存。例如:肌肉收縮運動時,所需要的以ATP形式提供的能量,為靜止時的幾千至幾萬倍,這些ATP主要依賴糖原的分解來提供。葡萄糖、乳酸、脂肪酸、甘油,某些胺基酸都可以通過適當的代謝途徑轉變為貯存的糖原;體內由葡萄糖合成糖原的過程稱為糖原生成作用,由非糖物質生成葡萄糖或糖原的過程稱為糖異生作用。
人體內糖原的貯存或消耗是一個受激素及底物控制的過程。通過調節參加合成及降解過程的酶的活性,機體的糖原代謝和血糖水準得到恰當的控制。糖原的不正常代謝,表現為糖原蓄積症,其原因常是由於缺乏有關的酶。例如,葡萄糖-6-磷酸酶缺乏的患者,肝及腎含有較多量結構正常的糖原,臨床症状為肝腫大、極度低血糖、高脂血、高尿酸血、酮中毒以及生長停滯等。
分子結構
糖原的分子結構與支鏈澱粉相似。主要由D-葡萄糖通過α-1,4聯接組成糖鏈,並通過α-1,6連接產生支鏈。糖原分子中分支比支鏈澱粉更多,平均每間隔12個α-1,4聯接的葡萄糖就是一個分支點(支鏈澱粉分子中平均間隔約為20~25個葡萄糖)。分子量範圍從幾百萬至幾千萬。提純的糖原為白色無定形顆粒,還原性極弱,易溶於水而產生乳白色膠體溶液,比旋約為+200°,對鹼耐受性比較強,與碘反應呈紅棕色,在醇中溶解度小,加乙醇於水溶液中可使糖原沉澱析出。
基本原理
糖原由D-葡萄糖的分支或直鏈組成,在肝和肌肉最豐富。過碘酸是一種強氧化劑,能將葡萄糖中乙二醇基(CHOH-CHOH)氧化成二個游離醛基(—CHO),游離醛基與Schiff's試劑反應生成紫紅色產物,顏色深淺與多糖含量成正比。由於單糖在固定、脫水和包埋等組織化學操作過程中被抽提掉,故一般組織標本上所能顯示的糖類主要是多糖,包括糖原、粘多糖、粘蛋白、糖蛋白和糖脂等。因此要確定此紅色物質是否糖原還需要同時進行對照實驗。糖原可被唾液澱粉酶水解,先用唾液澱粉酶作用再進行PAS顯色,若反應為陰性,則表明是糖原,反之則為其他多糖。
糖原的合成
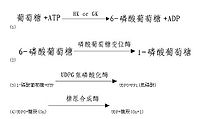
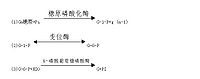
由葡萄糖(包括少量果糖和半乳糖)合成糖原的過程稱為糖原合成,反應在細胞質中進行,需要消耗ATP和UTP,合成反應包括以下幾個步驟:
糖原合成酶催化的糖原合成反應不能從頭開始合成第一個糖分子,需要至少含4個葡萄糖殘基的α-1,4-多聚葡萄糖作為引子(primer),在其非還原性末端與UDPG反應,UDPG上的葡萄糖基C1與糖原分子非還原末端C4形成α-1,4-糖苷鏈,使糖原增加一個葡萄糖單位,UDPG是活潑葡萄糖基的供體,其生成過程中消耗UTP,故糖原合成是耗能過程,糖原合成酶只能促成α-1,4-糖苷鍵,因此該酶催化反應生成為α-1,4-糖苷鍵相連構成的直鏈多糖分子如澱粉。
機體內存在一種特殊蛋白質稱為glycogenin,可做為葡萄糖基的受體,從頭開始如合成第一個糖原分子的葡萄糖,催化此反應的酶是糖原起始合成酶(glycogen initiaor synthase),進而合成一寡糖鏈作為引子,再繼續由糖原合成酶催化合成糖。同時糖原分枝鏈的生成需分枝酶(branching enzyme)催化,將5-8個葡萄糖殘基寡糖直鏈轉到另一糖原子上以α-1.6-糖苷鍵相連,生成分枝糖鏈,在其非還原性末端可繼續由糖原合成酶催化進行糖鏈的延長。多分枝增加糖原水溶性有利於其貯存,同時在糖原分解時可從多個非還原性末端同時開始,提高分解速度。
糖原的分解
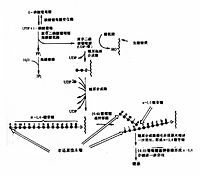
糖原分解不是糖原合成的逆反應,除磷酸葡萄糖變位酶外,其它酶均不一樣,反應包括:
這樣將糖原中1個糖基轉變為1分子葡萄糖,但是磷酸化酶只作用於糖原上的α(1→4)糖苷鍵,並且催化至距α(1→6)糖苷鍵4個葡萄糖殘基時就不再起作用,這時就要有脫枝酶(debranching enzyme)的參與才可將糖原完全分解。脫枝酶是一種雙功能酶,它催化糖原脫枝的兩個反應,第一種功能是4-α-葡聚糖基轉移酶(4-α-D-glucanotrnsferase)活性,即將糖原上四葡聚糖分枝鏈上的三葡聚糖基轉移到酶蛋白上,然後再交給同一糖原分子或相鄰糖原分子末端具自由4羥基的葡萄糖殘基上,生成α(1→4)糖苷鍵,結果直鏈延長3個葡萄糖(圖5-6),而α(1→6)分枝處只留下1個葡萄糖殘基,在脫枝酶的另一功能,即1,6-葡萄糖苷酶活性催化下,這個葡萄糖基被水解脫下,為游離的葡萄糖,在磷酸化酶與脫枝酶的協同和反覆的作用下,糖原可以完全磷酸化和水解。
糖原代謝的調節
糖原代謝的別構調節
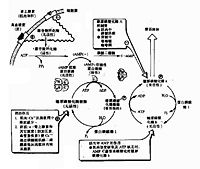
6-磷酸葡萄糖可激活糖原合成酶,刺激糖原合成,同時,抑製糖原磷酸化酶阻止糖原分解,ATP和葡萄糖也是糖原磷酸化酶抑制劑,高濃度AMP可激活無活性的糖原磷酸化酶b使之產生活性,加速糖原分解。Ca2+可激活磷酸化酶激酶進而激活磷酸化酶,促進糖原分解。
激素的調節
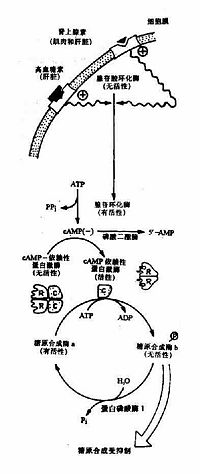
體內腎上腺素和胰高血糖素可通過cAMP連鎖酶促反應逐級放大,構成一個調節糖原合成與分解的控制系統。
當機體受到某些因素影響,如血糖濃度下降和劇烈活動時,促進腎上腺素和胰高血糖素分泌增加,這兩種激素與肝或肌肉等組織細胞膜受體結合,由G蛋白介導活化腺苷酸環化酶,使cAMP生成增加,cAMP又使cAMP依賴蛋白激酶(cAMp dependent protein kinase)活化,活化的蛋白激酶一方面使有活性的糖原合成酶a磷酸化為無活性的糖原合成酶b(圖4?9);另一面使無活性的磷酸化酶激酶磷酸化為有活性的磷酸化酶激酶,活化的磷酸化酶激酶進一步使無活性的糖原磷酸化酶b磷酸化轉變為有活性的糖原磷酸化酶a(圖4?0),最終結果是抑製糖原生成,促進糖原分解,使肝糖原分解為葡萄糖釋放入血,使血糖濃度升高,肌糖原分解用於肌肉收縮。
糖原生成作用
指生物體內由葡萄糖等單糖合成糖原的過程。為糖原分解的逆過程。將更普遍的用低分子的乳糖等通過糖酵解的逆過程而生成糖原的過程稱糖異生以資與之區別。動物主要在肝臟或肌肉中進行,為能源儲藏的一個主要過程。食物消化後由消化器官吸入血液中的葡萄糖,通過肝門脈而運到肝臟,在那裡在已糖激酶和ATP的作用下先磷酸化成6-磷酸葡萄糖,再經1-磷酸葡萄糖而成UDP葡萄糖,再在糖原合成酶的作用下生成糖原。此時形成α-1,4-糖苷鍵,但其α-1,6鍵由稱為脫支酶的一種轉糖苷酶的協同作用下而形成。另外為了引起這一反應需要有少量的多糖(如糖原本身)作引子。此反應在酵母菌等微生物中也進行,在高等植物中的澱粉儲藏和細菌的形成多糖等也與此類似。但因生物的不同,其酶及反應途徑有些不同。動物及植物分別以葡萄糖和蔗糖為組織的能源及體液的重要組成分,組織的正常機能是在這些物質濃度水平的良好調節狀態下進行的,而糖原合成在此調節作用中具有重要意義。
糖原的作用
糖類——碳水化合物,是人體最重要的供能物質,主要以葡萄糖的形式被吸收。葡萄糖迅速氧化,供應能量。糖類也是構成機體的重要原料,參予細胞的多種活動。例如糖類和蛋白質合成糖蛋白,是抗體、酶類和激素的成分。糖類與脂類合成糖脂。是細胞膜和神經組織的原料。糖類對維持功能有特別作用。糖類有解毒作用。肝糖原儲備充足時,可增強抵抗力,食物供應足量糖類,可減少蛋白質作為供能的消耗。
肝臟是調節血糖濃度衡定的重要器官。肝臟原有糖原約佔肝臟重量的5~6%,成人平均約有糖原100克左右。當長時間大量攝入糖類食物後,肝糖原可達150克左右,健康胖者甚至可達150~200克,當飢餓10餘小時後,大部分肝糖原被消耗。
血糖過低或食慾消失時,可口服或靜注葡萄糖。口服後葡萄糖經門脈吸收後直接入肝,較靜脈輸入更為有利。肝病患者若糖耐量降低,而血糖升高,有肝原性糖尿病時,則不宜靜注葡萄糖,也不必口服葡萄糖。
肝病患者應供給足量糖類,以確保蛋白質和熱量的需要,以促進肝細胞的修復和再生。肝內有足夠糖原儲存,可增強肝對感染和毒素的抵抗力,保護肝臟免遭進一步損傷,促進肝功能的恢復。但肝內糖原儲存有一定限度,過多供給葡萄糖,也不能合成過多糖原,因此,強調限制熱量過剩導致肥胖,對肝病是有著至關重要的作用。
強調食療的意義在於此,針對自身疾病和營養情況選擇補充食品,改善人體各器官的功能,各種食品都將對人體的某種器官發揮一定的作用。如果飲食得當則可維持生理平衡,一般認為,米、面、肉、蛋多屬酸性食物,蔬菜、水果以鹼性居多,適當調理有利於人體代謝的酸鹼平衡。
肝病患者或兼有高血壓、動脈硬化、肥胖的人應少食動物脂肪,食用肉類時宜用魚、蝦、瘦肉;平素兼有脾胃虛弱的人可多吃白扁豆和豆製品,因為這類食品區脾胃、除濕熱,且富含蛋白質,可調節並增強消化系統的功能。了解每種食品的基本營養成分和性味作用,實現自我療養的真正意義。
相關疾病
糖原累積病
簡介
糖原累積病是一類由於先天性酶缺陷所造成的糖原代謝障礙疾病,多數屬常染色體隱性遺傳,發病因種族而異。根據歐洲資料,其發病率為 1/(2萬~2.5萬)。糖原合成和分解代謝中所必需的各種酶至少有8種,由於這些酶缺陷所造成的臨床疾病有12型,其中Ⅰ、Ⅲ、Ⅳ、Ⅵ、Ⅸ型以肝臟病變為主;Ⅱ、Ⅴ、Ⅶ型以肌肉組織受損為主。這類疾病有一個共同的生化特徵,即是糖原貯存異常,絕大多數是糖原在肝臟、肌肉、腎臟等組織中貯積量增加。僅少數病種的糖原貯積量正常,而糖原的分子結構異常。
病因
糖原是由葡萄糖單位構成的高分子多糖,主要貯存在肝和肌肉中作為備用能量,正常肝和肌肉分別含有約4%和2%糖原。攝人體內的葡萄糖在葡萄糖激酶、葡糖磷酸變位酶和尿苷二磷酸葡糖焦磷酸化酶的催化下形成尿苷二磷酸葡萄糖(UDPG)。然後由糖原合成酶將UDPG提供的葡萄糖分子以α-1,4-糖苷鍵連接成一個長鏈;每隔3~5個葡萄糖殘基由分支酶將1,4位連接的葡萄糖轉移成1,6位連接,形成分支,如是擴展,最終構成樹狀結構的大分子。糖原的分子量高達數百萬以上,其最外層的葡萄糖直鏈較長,大多為10~15個葡萄糖單位。糖原的分解主要由磷酸化酶催化、從糖原分子中釋放1-磷酸葡萄糖。但磷酸化酶的作用僅限於1,4糖苷鍵,並且當分枝點前僅存4個葡萄糖殘基時就必須由脫枝酶(澱粉1,6-葡糖苷酶,amyol-1,6-glucosidase)將其中的三個殘基轉移至其他直鏈以保證磷酸化酶的作用繼續進行。與此同時,脫枝酶可以解除α-l,6-糖苷鍵連接的一個葡萄糖分子,這樣反覆進行便保證了機體對葡萄糖的需求。存在於溶酶體中的α-1,4葡糖苷酶(酸性麥芽糖酶)也能水解不同長度的葡萄糖直鏈,使之成為麥芽糖等低聚糖分子。GSD是由於患者缺乏上述糖原合成和分解過程中任一酶的缺陷使糖原合成或分解發生障礙,導致糖原沉積於組織中而致病。由於酶缺陷的種類不同,造成多種類型的糖原代謝病,常見類型見表。其中Ⅰ、Ⅲ、Ⅵ、Ⅸ型以肝臟病變為主,Ⅱ、Ⅴ、Ⅶ型以肌肉組織受損為主。
症状診斷
該病系遺傳性疾病,患兒出生時就有肝臟腫大。隨著年齡的增長,出現明顯低血糖症狀,如軟弱無力、出汗、嘔吐、驚厥和昏迷,並可以出現酮症酸中毒。
患兒生長發育遲緩 ,智力無障礙,體型矮小、肥胖,皮膚顏色淡黃,腹部膨隆,肝臟顯著增大,質地堅硬,肌肉發育差,無力,尤其以下肢最為顯著。多數患此病症者不能存活至成年,往往死於酸中毒昏迷。輕症病例在成年後可以獲得好轉。目前本病可區分為十多個亞型,其中以Ⅰ型最為常見。
該病需與糖尿病相鑒別:
糖尿病患者也有酸中毒,低血糖的症状,但糖尿病患者有典型的症状是「三多一少」,即多飲、多尿、多食及消瘦,根據次症状可鑒別。
治療
用高蛋白、高葡萄糖飲食,多次餵養,以維持血糖正常水平,尤應於午夜加餐1次,以避免次晨低血糖。其他治療包括防止感染,糾正酸中毒(可用NaHCO3,禁用乳酸鈉)。糾正低血糖後如果血脂仍繼續升高,可用安妥明50mg/(kg.d)。高尿酸血症如採用飲食療法不能控制時,可用別嘌呤醇5~10mg/(kg.d)。激素治療有益於維持正常血糖水平、提高食慾。胰高血糖素、各種類固醇激素、甲狀腺素對改善症状皆可有暫時的療效。外科方法如作門-腔靜脈吻合術,使腸吸收的葡萄糖越過肝,直接進入血循環,可能術後肝縮小,生長加速,但長期效果並不肯定。亦有報告作肝移植者,效果不明且不易推廣。其他有採用酶替代治療等,但效果並不佳。
糖原累積症Ⅳ型:糖原無特效療法,高蛋白低糖飲食,加食玉米油未能阻止肝硬化進程。用純化的葡萄糖素未能取得肯定效果。麴黴菌屬提取物可使肝糖原急劇減少,因而是一個有研究前途的治療方法。此外,可施行肝移植。
總之,對本症主要是飲食治療和對症處理,使患兒能渡過嬰幼兒期,因4歲後機體逐步適應其他代謝途徑,臨床症状可減輕。
1型糖原儲存疾病
疾病特徵:1型糖原儲存疾病(GSD1)的疾病特徵是肝臟腎臟糖原和脂肪的積聚,導致肝腫大和腎腫大。一些未接受治療的新生兒有嚴重的低血糖;未接受治療的新生兒更常見的症状是在3至4個月時出現的肝腫大、乳酸酸中毒、高尿酸血症、高脂血症和/或低血糖癲癇。患病兒童通常有兩頰肥胖的娃娃臉,四肢相對細,身材短小和小腹突起。也可能出現黃瘤和腹瀉。血小板功能障礙可能導致頻繁鼻衄的出血傾向。未經治療的GSDIb生命最初幾年伴有中性粒細胞和單核細胞的功能障礙和慢性中性粒細胞減少症,這些都會導致複發性的細菌感染和口腔及腸粘膜潰瘍。未經治療的GSD1的長期併發症包括生長遲緩及其導致的身材矮小、骨質疏鬆、青春期推遲、痛風、腎臟疾病、肺動脈高血壓、有惡化傾向的肝腺瘤、多囊卵巢、胰腺炎和腦功能變化。接受了治療的兒童應該有正常生長和青春期。許多患者存活到成人期。
診斷/檢測:GSD1的診斷是基於臨床表徵、異常的血液/血漿中葡萄糖、乳糖、尿酸、甘油三酯和脂類的濃度和分子遺傳血檢測的。G6PC基因(GSD1a)的突變導致了80%的GSD1;SLC37A4基因(GSD1b)的突變導致了20%的GSD1。對這兩個基因的分子遺傳學檢測臨床都有提供。
治療:症状的治療:醫療性的的營養療法來保持正常的葡萄糖濃度,防止低血糖,也為生長發育提供最優化的營養。當食療不能完全控制血中尿酸濃度,使用別嘌呤醇預防痛風;在有代謝控制情況下脂類水平仍升高應使用降低脂類藥物;補充檸檬酸鹽幫助預防發展出尿結石或改善腎鈣質沉著;用血管緊張素轉化酶(ACE)抑制劑治療微白蛋白尿;治療末期腎病採用腎移植;手術或其它干預,如皮下酒精注射和射頻消蝕治療肝腺瘤;對醫療措施不應的或同時有肝細胞癌的病人採取肝移植;用人類粒細胞集落刺激因子(G-CSF)治療GSD1b的複發性感染。對併發症的預防:改善高尿酸血症和高脂血症保持正常腎功能預防腎臟疾病。監控: 十歲以後每年對腎臟和肝臟進行超聲檢查;發現肝腺瘤後每3-6個月進行肝臟超聲檢查。應避免的藥劑/情況:飲食中果糖和蔗糖都應該是低量的;半乳糖和乳糖攝入量應該被限制在每天一劑量。高危血親的檢測:分子遺傳血檢測(如果家族特異突變已知)和/或出生後即由代謝醫生進行評估(如果家族特異突變未知)可以幫助對GSD1的高危兄弟姐妹的早期診斷和治療。
|
|||||||||||||||||||||||||||||||||||||||||||||||||||
| 關於「糖原」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |