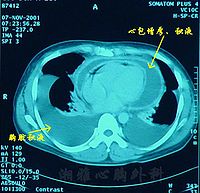
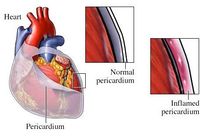
心包炎
| A+醫學百科 >> 疾病百科 >> 炎症 >> 心包炎 |
心臟外面有臟層和壁層兩層心包膜,如它們發生炎症改變即為心包炎,可使心臟受壓而舒張受限制。心包炎可分為急性和慢性兩類,慢性心包炎較嚴重的類型是縮窄性心包炎。
目錄 |
病因及分類
急性心包炎
急性心包炎可因感染,結締組織異常,代謝異常,損傷,心肌梗塞或某些藥物引起,或可為非特異性.
急性心包炎的最常見病因為病毒感染,病毒感染以埃可病毒,流感病毒和柯薩奇B病毒為常見.其他可由細菌,寄生蟲,原蟲,病毒或真菌引起.細菌感染以鏈球菌,葡萄球菌和革蘭氏陰性桿菌為多見.在小兒流感嗜血桿菌為常見原因.化膿性心包炎不多見,可發生於感染性心內膜炎,肺炎,敗血症以及貫穿性損傷;心臟手術後和免疫功能受損的病人.在某些城市通過超聲心動圖辨認愛滋病為心包積液的最常見原因.愛滋病可因鳥型結核分枝桿菌屬放線菌屬,真菌或病毒感染,淋巴瘤或卡波西肉瘤等引起心包炎.但心包積液常無明顯原因.結核性心包炎起病隱匿,可存在而無明顯肺部受累.在美國,結核性心包炎只佔急性和亞急性心包炎的5%,但在印度和非洲的某些地區則佔大多數.
急性或慢性心包炎亦可由結締組織(自身免疫)異常如類風濕,系統性紅斑狼瘡,硬皮病和代謝異常如尿毒症引起.它亦可由於損傷;即可發生於心包切開術後(心包切開後症候群),約佔心臟手術的5%~30%.胸腔穿透或非穿透損傷可致心包積血而導致心包炎(有時導致心包填塞,心導管偶可穿透心肌進入心包腔).囊狀主動脈瘤或夾層主動脈瘤可破裂入心包.
急性心肌梗死10%~15%早期可有急性心包炎.後期的梗死後症候群(Dressler症候群)通常發生於梗死後10天~2個月,發生率為1%~3%,其特徵為發熱,心包炎伴心包摩擦音,心包滲出,胸膜炎,胸膜滲出和關節痛.偶爾心肌梗死後心臟破裂,造成心包積血.這通常發生於梗死後1~10天,女性多於男性.
急性心包炎可並發於某些藥物治療時如普魯卡因醯胺,肼苯噠嗪,異煙肼,二甲麥角新鹼(methysergide),苯妥英鈉或抗凝劑.有時急性心包炎的原因不能肯定,稱非特異性心包炎,但有些病例日後證實為病毒引起.
慢性心包炎
其主要亞型為慢性縮窄性心包炎和慢性滲出性心包炎.
慢性縮窄性心包炎的病因以結核性最為常見,其次為急性非特異性心包炎、化膿性或由創傷性心包炎後演變而來.近年來放射性心包炎和心臟手術後引起者逐漸增多.其他少見的病因包括自身免疫性疾病、惡性腫瘤、尿毒症、藥物等.
慢性滲出性心包炎通常為非特異性的,但可因結核桿菌,真菌或新生物引起.在住院病人中大量心包滲出的最常見原因為轉移性腫瘤如癌腫(特別是肺癌或乳腺癌),肉瘤(特別是黑色素瘤),白血病,淋巴瘤.胸腔腫瘤直接擴散亦可發生;心包的原發性間皮瘤是少見的.腫瘤侵犯心包時可有漿液性或血性滲出,可為局限性或廣泛性;如為廣泛性可發生心包填塞而妨礙心臟功能.
病理學和病理生理學
急性心包炎:急性心包炎可為漿液性,纖維素性,出血性或化膿性.心外膜下心肌的表層可能受累.細胞反應的量和性質取決於病因.
慢性心包炎:慢性心包炎可為漿液性,乳糜性或血性(滲出),或纖維性,粘連或鈣化.可為縮窄性或不產生臨床症状.心包纖維化可隨感染,損傷或心包積血而產生,或伴結締組織疾病,包括風濕熱,但有時原因不明.纖維化可呈斑點狀或廣泛,帶有鈣質沉著.心包纖維化可無血流動力學效應.亦可逐漸產生慢性縮窄性心包炎,使體循環靜脈壓和肝靜脈壓慢性增高,導致心源性肝硬化.
在慢性滲出性心包炎,心包滲出液約50ml~1L(正常<25ml).心包滲液量少,但產生快,或產生慢而量多,或由於纖維化,鈣化或新生物使心包順應性減低,均可限制心室在擴張期的充盈.在此情況下,左室舒張末期壓決定於心包的滲出量和心包增厚的程度.心室,心房和靜脈床的舒張壓數值接近,通常為13~32mmHg.發生體循環靜脈鬱血,過多體液從毛細血管漏出,有體位性水腫,後期出現腹水.周圍組織鬱血的體征較肺鬱血明顯,而症状明顯的肺水腫不常見.但心包積液呈逐漸發展,即使>1L可不產生填塞症状,因為心包可伸展以適應之.
心包炎症状和體征
急性心包炎
急性心包炎可有胸痛,呼吸困難,發熱,心包摩擦音,心包填塞,ECG變化或X線改變,或在全身性疾病的病程中偶然發現.胸前或胸骨後疼痛可為鈍痛或尖銳痛,向頸部,斜方肌區(特別是左側)或肩部放射.疼痛程度輕重不等,通常在胸部活動,咳嗽和呼吸時加重;坐起和前傾位緩解.冠脈缺血疼痛則不隨胸部活動或臥位而加重,兩者可鑒別.急性心包炎時可有呼吸急促和乾咳;發熱,寒戰和乏力常見.
最重要的體征為三相或二相(收縮期和舒張期)心包摩擦音.但心包摩擦音常間歇出現並時間短暫,有時僅出現於收縮期,較少見的僅在舒張期聞及.心包積液量大時可使心音低沉,心濁音界增大,X線檢查心影增大形態亦有改變.
心包填塞
隨著心包積液迅速積聚,心室舒張壓以及心房和靜脈壓增加,心搏量,心排出量和體循環動脈壓下降.其臨床檢查結果與心源性休克相似(心排出量減少,動脈壓降低),病人出現心動過速,呼吸困難,端坐呼吸,體肺循環的靜脈壓增高.嚴重的心包填塞病人幾乎總有奇脈,即吸氣時收縮壓明顯降低.收縮壓降低超過10mmHg通常有顯著意義.在嚴重病例,吸氣時脈搏消失.奇脈亦可發生於慢性阻塞性肺部疾患,支氣管哮喘,肺栓塞,右室梗死及臨床休克.如起病急,少量滲出或出血,即可出現心包填塞,而心音正常,叩診心濁音界無明顯增大.
在心臟手術後,或因感染或新生物,滲出呈小腔性(包囊性)造成區域性填塞.臨床上很難辨認;如左房或左室僅部分受壓,體循環靜脈壓不升高.診斷需要二維超聲心動圖.
慢性心包炎
慢性心包炎(常為腫瘤,結核或尿毒症性病人)可能無胸痛.
心包纖維化或鈣化時病人無症状;發生慢性縮窄性心包炎後可出現周圍靜脈充血的症状和體征,聽診在舒張早期可聞及心包叩擊音,吸氣時最清楚,這是由於心包僵硬,舒張期心室充盈突然減慢所致,有時可出現奇脈.慢性縮窄性心包炎的體征與心包填塞不同:早期唯一的異常可能是心室舒張期,心房,肺動脈和體循環靜脈壓增高.心室的收縮功能(射血分數)通常保持不變.肺靜脈壓持久增高可導致呼吸困難和端坐呼吸;體循環靜脈壓增高導致高血容量,頸靜脈怒張,胸腔積液(右側常多於左側),肝大,腹水和周圍水腫.少數病人有奇脈,但較心包填塞為輕.有時吸氣時頸靜脈膨脹稱Kussmau征,此征不見於心包填塞.縮窄性心包炎病人≤50%發生心包鈣化,在左側位胸片最易見到.心影可能變小,正常或增大.心電圖變化為非特異性.常見QRS低電壓.T波變化.縮窄性心包炎病人25%左右存在心房顫動(心房撲動少見).
慢性縮窄性心包炎可導致滲出-縮窄性心包炎,此時心腔內壓力記錄類似心包填塞,但抽去心包積液,則與慢性縮窄性心包炎相同.
檢查
X線檢查:積液量超過300毫升時,心影向兩側增大,心隔角變成銳角。超過1000毫升時,心影呈燒瓶狀,並隨體位而異。心臟搏動減弱或消失。
心電圖:乾性心包炎時,各導聯(avR除外), ST段抬高,數日後回至等電位線上,T波平坦或倒置。心包有滲液時, QRS波群呈低電壓。
超聲心動圖:顯示心包腔內有液化暗區,為一準確、安全、簡便的診斷方法。
心包炎治療
治療原則為;治療原發病,改善症状,解除循環障礙。應該注意,急性心包炎與慢性心包炎的治療有所區別,詳見相關詞條。
一、一般治療:急性期應臥床休息,呼吸困難者取半臥位,吸氧,胸痛明顯者可給予鎮痛劑,必要時可使用可待因或杜冷丁。加強支持療法。
二、病因治療:結核性心包炎給予抗癆治療,用藥方法及療程與結核性胸膜炎相同,也可加用強的松每日-30mg,以促進滲液的吸收減少粘連。風濕性者應加強抗風濕治療。非特異性心包炎,一般對症治療,症状較重者可考慮給予皮質激素治療,化膿性心包炎除選用敏感抗菌藥物治療外,在治療過程中應反覆抽膿,或通過套管針向心包腔內安置細塑料導管引流,必要時還可向心包腔內注入抗菌藥物。如療效不佳,仍應儘早施行心包腔切開引流術,及時控制感染,防止發展為縮窄性心包炎。尿毒症性心包炎則應加強透析療法或腹膜透析改善尿毒症,同時可服用消炎痛25-50mg,每日-3次,放射損傷性心包炎可給予強的松10mg口服,每日-4次,停藥前應逐漸減量,以防複發。
三、解除心包填塞:大量滲液或有心包填塞症状者,可施行心包穿刺術抽搐液減壓。穿刺前應先作超聲波檢查,了解進針途徑及刺入心包處的積液層厚度,穿刺部位有:①常於左第五肋間,心濁音界內側約1-2厘米處,(或在尖搏動以外1-2cm處進針)穿刺針應向內、向後推進,指向脊柱,病人取坐位;②或於胸骨劍突與左肋緣形成的角度處刺入,針尖向上、略向後,緊貼胸骨後推進,病人取半坐位;③對疑有右側或後側包裹性積液者,可考慮選用右第4肋間胸骨緣處垂直刺入或於右背部第7或8肋間肩胛中線處穿刺,為避免刺入心肌,穿刺時可將心電圖機的胸前導聯連接在穿刺針上。在心電圖示波器及心臟B超監測下穿刺,如針尖觸及心室肌則ST段抬高但必須嚴密檢查絕緣是否可靠,以免病人觸電,另有使用「有孔超聲探頭」,穿刺針經由探頭孔刺入,在超聲波監測下進行穿刺、可觀察穿刺針尖在積液腔中的位置以及移動情況,使用完全可靠。
預後
風濕性及非特異性心包炎很少引起心包填塞及縮窄性心包炎,結核性、化膿性以及放射損傷性心包炎較易發展為縮窄性心包炎,故應早期診斷及時治療,防止發展為縮窄性心包炎。
參看
- 《醫學影像學》- 心包炎
- 《心臟病學》- 心包炎
- 《病理學》- 心包炎
- 急性心包炎
- 慢性心包炎
- 縮窄性心包炎
- 化膿性心包炎
- 病毒性心包炎
- 結核性心包炎
- 胸痛
- 呼吸困難
- 咳嗽
- 心包填塞
- 心包積液
- 頸靜脈怒張
- 奇脈
|
|||||||||||||||||||||||||||||||||||||||||||
| 關於「心包炎」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |