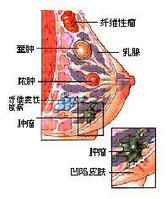
乳腺癌
| A+醫學百科 >> 腫瘤 >> 乳腺癌 |
乳腺癌是女性最常見的惡性腫瘤之一,據資料統計,發病率佔全身各種惡性腫瘤的7-10%。它的發病常與遺傳有關,以及40—60歲間、絕經期前後的婦女發病率較高。通常發生在乳房腺上皮組織。女性居多,男性乳癌佔全部乳癌患者的0.5%到1%。
全球每一年有135萬新增加的乳腺癌,其中有42萬死亡,每年遞增是2%。在西歐、北美等已開發國家,乳腺癌發病率居女性癌瘤的首位。美國是乳腺癌全球最高發的國家,乳腺癌已經是女性腫瘤的首位,是腫瘤死亡的第二位。一位女性終生患乳癌的危險性是七分之一,每七個人里有一個女性會患乳腺癌。而且這種發病的風險是隨著年齡的增加而上升的。中國,本來是低發國,但是最近20年,每年的遞增速度是4.6%。中國大、中城市(特別是沿海城市)比農村及內陸地區發病率高,在北京、上海等大城市已經是女性腫瘤的首位,在農村目前是第五位。據統計,中國每年有4萬多婦女死於本病,乳腺癌已成為嚴重威脅女性生命的嚴重疾病之一。
近年的臨床治療發現:乳腺癌的十年存活率平均達百分之六十,第一期乳腺癌治療後的存活率達百分之八十,零期乳腺癌治療後的存活率更接近百分之百,因此早期發現及治療非常重要。
目錄 |
乳腺癌發病原因
乳腺癌的病因尚不清楚。乳腺是多種內分泌激素的靶器官,比如雌激素、孕激素及泌乳素等,其中雌酮及雌二醇對乳腺癌的發病有直接關係。20歲前本病少見,20歲以後發病率迅速上升,45-50歲較高,絕經後發病率繼續上升,可能與年老者雌酮含量提高相關。月經初潮年齡早、絕經年齡晚、不孕及初次足月產的年齡與乳腺癌發病均有關。一級親屬中有乳腺癌病史者,發病危險性是普通人群的2-3倍。乳腺良性疾病與乳腺癌的關係尚有爭論,多數認為乳腺小葉有上皮高度增生或不典型增生者可能與乳腺癌發病有關。另外,營養過剩、肥胖、脂肪飲食,可加強或延長雌激素對乳腺上皮細胞的刺激,從而增加發病機會。此外,環境因素及生活方式與乳腺癌的發病也有一定的關係。
乳癌的高危人群
年齡增加、遺傳基因、生活形態等方面的不同,使得某些女性患乳腺癌的幾率較一般女性為高,她們的特徵是:
①本身即患有乳癌或卵巢癌、有乳癌家族史(第一代親屬(母親、姐妹等)中,如果有乳腺癌發病,這個家族就屬於高危人群。)
②未生育或35歲以後才生育、40歲以上未曾哺乳或生育
③初經在12歲以前、停經過晚(如:55歲以後才停經者)
④過於肥胖
⑤經常攝取高脂肪或高動物性脂肪、愛吃熟牛肉
⑥曾在乳部和盆腔做過手術
⑦過度暴露於放射線或致癌源(例如:經常施行X光透視或放射線治療)
⑧經由其他癌症轉移至乳房(例如:患子宮內膜腺癌者)
⑨有慢性精神壓迫
⑩不常運動
乳腺癌的組織類型
非浸潤性癌
是乳腺癌的早期階段,當癌瘤局限在乳腺導管或腺泡內,未見突破其基底膜時稱非浸潤性癌。
(1) 導管內癌:癌細胞局限於導管內,未突破管壁基底膜。多發生於中小導管,較大導管少見,一般為多中心散在性分布。
(2) 小葉原位癌:發生於小葉導管及末梢導管上皮細胞的癌,多見於絕經前婦女,發病年齡較一般乳腺癌早 5 - 10 年。小葉增大,管、泡增多,明顯變粗,充滿無極性的癌細胞。小葉原位癌發展緩慢,預後良好。
早期浸潤性癌
(1) 小葉癌早期浸潤:癌組織突破管壁基底膜,開始向小葉間質浸潤,但仍局限於小葉範圍內。
(2) 導管癌早期浸潤:導管內癌的癌細胞突破管壁基底膜,開始生芽、向間質浸潤。
浸潤性特殊型癌
(1) 乳頭狀癌:發生於大乳管的上皮細胞,癌實質以有纖維脈管束或無纖維脈管束的乳頭狀結構為主者,可為非浸潤性與浸潤性乳頭狀癌。其浸潤往往出現於乳頭增生的基底部。
(2) 髓樣癌伴有大量淋巴細胞浸潤:切面常有壞死和出血,鏡下可見大片癌細胞間質中有大量淋巴細胞及漿細胞浸潤。以癌周邊部更明顯,一般認為是機體對腫瘤產生的抵抗。
(3) 小管癌:發生於導管或小導管上皮細胞,是惡性度較低的一類型,預後良好。
(4) 腺樣囊性癌:由基底細胞樣細胞形成大小、形態不一的片塊或小染,內有數目不等,大小較一致的圓形腔隙。腔面及細胞片塊周邊可見肌上皮細胞。
(5) 大汗腺樣癌:癌細胞胞漿豐富,嗜酸,有時可見頂漿突起,胞核輕度到中度異型,形成腺管、腺泡或小乳頭結構。
(6) 粘液腺癌:發生於乳腺導管上皮粘液腺化生的基礎上,多見於近絕經期或絕經後的婦女,尤以 60 歲以上婦女多見。癌實質中,上皮粘液成分佔半量以上。粘液絕大部分在細胞外,形成粘液湖;偶見在細胞內,呈印戒樣細胞。
(7) 鱗狀細胞癌:來源於鱗狀上皮化生的乳腺導管上皮。癌實質全部為典型的鱗狀細胞癌,即可見細胞間橋和角化。若其他型癌發生部分鱗狀上皮化生,則不在此列。
(8) 乳頭派傑氏病:又稱乳頭濕疹樣癌, Paget(1874) 首先描述此病。經過多年的研究,目前認為其鏡下瘤細胞形態具有體積大,胞漿豐富淡染,常呈空泡狀,核較大,明顯不規則,偶見核分裂象。
浸潤性非特殊型癌
(1) 浸潤性小葉癌:小葉癌明顯向小葉外浸潤,包括小細胞型浸潤癌。
(2) 浸潤性導管癌:導管癌明顯浸潤間質,但浸潤部分不超過癌實質一半。若超過一半,則以浸潤性癌的主要形態命名。
(3) 硬癌:癌細胞排列成細條束或零散分布,很少形成腺樣結構,纖維間質成分佔三分以上,且緻密。
(4) 髓樣癌:癌巢呈片狀或團塊狀密集,可有腺樣結構,癌實質佔三分以上,間質可有少量淋巴細胞及漿細胞。
(5) 單純癌;介於硬癌與髓樣癌之間,即癌實質與纖維間質成分比例近似。癌細胞主要形成不規則的實性條束或小染,也可有腺樣結構。
(6) 腺癌:癌細胞大小尚一致,胞漿豐富,可有分泌,核深染,核分裂象多見,癌細胞呈腺管樣排列,層次多,極性紊亂,缺少基底膜,在間質中呈浸潤性生長,癌細胞亦可呈條索片塊排列,腺管樣排列需佔二分以上。
乳腺癌的擴散及發展和分期
乳腺癌的擴散及發展
乳腺癌細胞的倍增時間平均為90天,在臨床能發現腫塊前,腫瘤的隱匿階段平均為12年(6~20年)。腫瘤一旦發生,其發展可通過以下方式:局部擴展、淋巴道播散、血行播散。乳腺癌如不經治療,或者給藥無效,會逐漸侵犯以下一些區域:淋巴腺、骨、肺、肝、腦、胸膜腔、心包滲液、高血鈣、脊髓受壓。
乳腺癌的擴展可直接向周圍,可經淋巴道和血流。淋巴結按理應是防止癌細胞從原發腫瘤外逸的第一道屏障,癌細胞若能通過淋巴結屏障通常便累犯鎖骨上淋巴結,進而侵入靜脈入血。腫瘤除轉移腋下淋巴結之外,奇靜脈系統可通過椎間靜脈、椎外靜脈叢後組與椎內靜脈相連,椎靜脈系與腔靜脈的血流在腹內壓改變時可互相流動,因此,有些患者在未出現腔靜脈系(如肺)轉移前,先出現顱骨、脊柱、盆骨等轉移。
乳腺癌的分期
Ⅰ期 指原發腫瘤原發腫瘤小於2cm 淋巴結無轉移
Ⅱ期 原發腫瘤大於2cm 有腋淋巴結轉移,淋巴結活動
Ⅲ期 原發腫瘤大於5cm 有腋淋巴結轉移,淋巴結固定
Ⅳ指原發腫瘤期任何大小 鎖骨上或鎖骨下淋巴結轉移 遠處轉移
乳腺癌的症状
乳癌最早的表現是患乳出現單發的、無痛性並呈進行性生長的小腫塊。腫塊位於外上象限最多見,其次是乳頭、乳暈區和內上象限。因多無自覺症状,腫塊常是病人在無意中(如洗澡、更衣)發現的。少數病人可有不同程度的觸痛或刺激和乳頭溢液。腫塊的生長速度較快,侵及周圍組織可引起乳房外形的改變,出現一系列體征。如: 腫瘤表面皮膚凹陷;鄰近乳頭的癌腫可將乳頭牽向癌腫方向;乳頭內陷等。癌腫較大者,可使整個乳房組織收縮,腫塊明顯凸出。癌腫繼續增長,形成所謂「桔皮樣」改變。這些都是乳腺癌的重要體征。
乳癌發展至晚期,表面皮膚受侵犯,可出現皮膚硬結,甚者皮膚破潰形成潰瘍。癌腫向深層侵犯,可侵入胸筋膜、胸肌,致使腫塊固定於胸壁而不易推動。
乳癌的淋巴轉移多表現為同側腋窩淋巴結腫大,初為散在、無痛、質硬,數目較少,可被推動;以後腫大的淋巴結數目增多,互相粘連成團,與皮膚或腋窩深部組織粘連而固定。少數病人可出現對側腋窩淋巴結轉移。
乳癌的遠處轉移,至肺時,可出現胸痛、氣促、胸水等;椎骨轉移時,出現患處劇痛甚至截癱;肝轉移時,可出現黃疸、肝腫大等。
需要注意的是,某些特殊形式的乳癌(如炎性乳癌和乳頭濕疹樣癌),其發展規律和臨床表現與一般乳癌有所不同。
乳腺癌的檢查
乳腺癌的自我檢查
 方法一:用手碰觸時,感覺有硬塊,硬塊產生在乳頭附近時,乳頭可能會轉向或凹陷。 |
 在頭部以下右背下安放枕頭,然後用手指檢查乳房,同時檢查腋窩是否有硬塊產生在附近。 |
 用指端去抓時,發現硬塊與四周的柔軟部分界線分明,而且會移動。 |
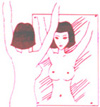 方法二:洗澡時,在鏡子前照出 |
 將食指、中指、無名指並排,以指腹輕按乳房,並以乳頭為中心,向外作螺旋狀畫圈,檢查是否有硬塊。 |
 以上檢查,每月至少一次;並用食指與中指交互彈動著檢查。自我檢查最宜在月經乾淨後一個星期進行。 |
醫院檢查
查體:首先由全面檢查開始,注意胸、腹、盆腔的轉移,而後檢查乳房。月經來潮後第9~11天是乳腺檢查的最佳時間,此時雌激素對乳腺的影響最小,乳腺處於相對靜止狀態,容易發現病變。檢查應先查健側,後查患側。視診:注意雙側乳房是否對稱,外形有否異常,皮膚有無炎症樣改變及橘皮樣水腫等。觸診:檢查時五指併攏用手指掌面及手掌前半部分放於乳房上觸摸,查左側時用右手,右側用左手,不要抓捏,觸摸順序是逆時針由內上開始依次內下、外下、外上、乳暈區,以免遺漏。壓迫乳暈,有否溢液排出及性質。檢查鎖骨上、下、腋窩淋巴結。
超聲顯像檢查:超聲顯像檢查可清晰了解乳腺組織形態、邊界、有無腫物、大小、形態、性質(囊性或實性)等情況,為腫瘤良惡性鑒別提供比較可靠的依據。超聲檢查對30歲乳腺癌診斷的準確率為80%~85%。癌腫向周圍組織浸潤而形成的強回聲帶,正常乳房結構破壞以及腫塊上方局部皮膚增厚或凹陷等圖像,均為診斷乳腺癌的重要參考指標。超聲檢查無損傷性,可以反覆應用。
熱圖像檢查:應用圖像顯示體表溫度分布,由於癌細胞增殖快,血管增多,腫塊表面溫度增高,即相應體表溫度較周圍組織高,用此差異可做出診斷。但是這種診斷方法缺乏確切的圖像標準,熱異常部位與腫瘤不相對應,診斷符合率差,所以近年來漸少應用。
CT檢查:可用於不能觸及的乳腺病變活檢前定位,確診乳腺癌的術前分期,檢查乳腺後區、腋部及內乳淋巴結有無腫大,有助於制訂治療計劃。
腫瘤標誌物檢查:在癌變過程中,由腫瘤細胞產生、分泌,直接釋放細胞組織成分,並以抗原、酶、激素或代謝產物的形式存在於腫瘤細胞內或宿主體液中,這類物質稱腫瘤標誌物。檢查方法有:癌胚抗原(CEA),鐵蛋白,單株抗體等。
活體組織檢查:乳腺癌必須確立診斷方可開始治療,目前檢查方法雖然很多,但至今只有活檢所得的病理結果方能做唯一肯定診斷的依據。①針吸活檢:其方法簡便、快速、安全,可代替部分組織冰凍切片,陽性率較高在80%~90%之間,且可用於防癌普查。若臨床診斷惡性而細胞學報告良性或可疑癌時,需選擇手術活檢以明確診斷。②切取活檢:由於本方法易促使癌瘤擴散,一般不主張用此法。只在晚期癌時,為確定病理類型時可考慮應用。③切除活檢:疑為惡性腫塊時切除腫塊及周圍一定範圍的組織即為切除活檢,一般要求從腫瘤邊緣至少1厘米左右儘可能完整切除。
臨床診斷
病史詢問:腫塊常是乳腺癌病人首發症状,須問明出現的時間、部位、大小、生長快慢,是否疼痛,乳頭糜爛、溢液的時間、性質,腋窩有無腫塊。詳細詢問病史及臨床檢查後,大多數乳房腫塊可得出診斷。但乳腺組織在不同年齡及月經周期中可出現多種變化,因為應注意體格檢查方法及檢查時距離月經期的時間,乳腺有明確的腫塊時診斷一般不困難,但不能忽視一些早期乳腺癌的體征,比如局部乳腺腺體增厚、乳頭溢液、乳頭糜爛、局部皮膚內陷等,以及對有高危因素的婦女,可用一些輔助檢查:
乳腺鉬靶攝片
乳腺鉬靶攝片是一種無創傷的方法。採用Siemens-ElemaAB 型乳腺X 線機, 操作簡便易行, 其乳腺平片圖像清晰,層次豐富, 信息量大, 對普查乳腺疾病特別是乳腺癌早期有著重要的意義。
活組織病理檢查方法
腫塊切除:將乳房中腫塊或可疑組織的整個切除,進行病理檢查。
切取活檢:從腫塊或可疑組織中切取部分組織進行檢查。
細針穿刺:用一根很細的針從腫塊、可疑組織或積液中抽取一些組織、細胞檢查。其他,如乳頭溢液者可做乳頭溢液塗片細胞學檢查,乳頭糜爛部刮片或印片細胞學檢查。
雌激素和孕激素受體測定
乳房腫瘤切除後,測定腫瘤中的雌激素和孕激素受體水平,如果受體水平較高,說明該腫瘤對內分泌治療如三苯氧胺等較敏感、有效。
超聲顯像
超聲顯像屬無損傷性,一般B超作為乳腺增生檢查的首先檢查方式,簡單、準確,可反覆使用。
乳腺導管內視鏡檢查
乳腺導管內視鏡可直視下觀察到乳頭溢液患者乳腺導管上皮及導管腔內的情況,極大地提高了觀察到乳頭溢液患者病因診斷的準確性,並對病變導管準確定位,給手術治療提供了極大幫助。乳腺導管內視鏡檢查有助於早期發現伴乳頭溢液的導管內癌,尤其在鉬靶X線檢查未見鈣化灶的導管內癌患者中顯示出獨特的優越性等。
乳腺癌的併發症
一、乳腺癌患者少數在早期可有不同程度的觸痛或乳頭溢液。乳腺癌腫塊生長速度比較迅速。乳房可有「桔皮樣」改變,腫瘤表面皮膚凹陷,乳頭偏向腫瘤所在的方向,乳頭內陷等。而到乳腺癌晚期通過淋巴轉移和遠處轉移可以並發其他一系列的症状。
二、乳腺癌患者到中晚期可出現「腫瘤食欲不振—惡病質症候群」。食欲不振既是惡病質的原因,又是惡病質的臨床表現。可出現食欲不振、厭食、消瘦、乏力、貧血及發熱等症状,嚴重者可引發生命危險。
三、乳腺癌後期可出現淋巴轉移,同側腋窩淋巴結腫大,而且腫大的淋巴結數目不斷增多,互相粘連成團,少數患者可以出現對側腋窩淋巴轉移。乳腺癌後期還可以出現遠處轉移,乳腺癌會轉移到肺部,出現胸痛、胸水、氣促等症状。脊椎轉移可以出現患處劇痛甚至截癱等,肝轉移可以出現黃疸、肝腫大等。
乳腺癌的併發症多數是癌症中晚期出現,患者身體狀況比較差,疾病比較嚴重。需要積極控制癌細胞的擴散。
乳癌的治療
乳癌的治療方法包括外科手術切除、放射治療、化學治療和激素治療等。治療乳癌或許只採用其中一種方法或幾種方法的組合,治療的方法視個別病情而定,因人而異,並受其它因素影響,包括患者是否絕經、健康狀況、腫瘤的種類、大小、顯微鏡下的形態及其是否擴散到乳房以外等。
外科手術
手術治療仍為乳腺癌的主要治療手段之一。術式有多種。選用何種術式都必須嚴格掌握以根治為主保留功能及外形為輔的原則。
乳房切除手術的範圍,取決於腫瘤的大小、性質和擴散的程度。手術是在持續硬外麻或全麻下進行的中等程度的手術。
術前要做好配合工作,如皮試、配血、備皮、全身檢查、練習在床上大小便,術前晚餐後禁食及服安眠藥等。術後麻醉藥力過後患者可恢復正常飲食。傷口將放有一條膠管連接引流瓶,以便排清傷口區積聚的淋巴液,有利於傷口癒合。乳房切除術後傷口癒合好,一般8-14天則可出院,2-3周後回院拆線。
放射治療
放射治療(放療) 是利用高能量射線來消滅癌細胞,在治療癌症的同時,希望能減低正常細胞的傷害,整個放射療程一般需5-6周時間。乳癌的放療通常會引起輕微的副作用,如:
- 短暫性皮膚紅腫,表皮脫落(類似太陽曬);
- 皮膚變厚及膚色加深;
- 噁心、嘔吐及疲倦;
- 少部分病人可能並發肺炎,應積極治療。
皮膚改變大多可於治療完成數月後至一年間好轉,疲倦則仍會持續數月之久。
化療
化療是利用抗癌藥物來破壞癌細胞的發生和分裂以達到殺死癌細胞的目的,患者接受手術或放射治療後,醫生可能使用此療法作為輔助治療,以減低癌症複發的機會。一般來說,整個療程為六個月,化療藥物可分為口服及靜脈注射兩種,化療每次的療程有幾天,隨後是幾個星期的休息,讓身體從化療的副作用中逐漸恢復。化療可能引起的副作用有:
激素治療
激素是人體自然產生的物質,能控制正常細胞的生長和活動,性激素包括雌激素和黃體酮,激素亦可影響乳癌細胞的生長,乳癌的激素治療包括了反激素治療,用來防止女性激素對乳癌細胞產生作用,現在最常使用的一種激素是三苯氧胺,此藥每天服食兩次,每次一片,療程為期二年。其副作用輕微,對絕經後婦女最常見的副作用為潮紅,輕度噁心及陰道分泌物增加等,絕經前婦女可有停經,月經不規則。但並不是所有乳腺癌的患者都適合激素治療。手術切除標本做病理檢查外,還應測定雌激素受體和孕激素受體,如果陽性的話,則可優先運用激素治療。受體陰性則優先化療。
分子靶向治療
近年來,分子靶向治療作為乳腺癌治療的一種新手段,在乳腺癌治療中顯示出一定的療效,日益受到學術界的重視。目前對於乳腺癌的治療主要有手術、放療、化療和內分泌治療等4種手段。近年來,隨著對惡性腫瘤發病的基因和分子機制研究的不斷深入,針對致癌基因的分子靶向治療技術被應用於醫學臨床。分子靶向治療是以腫瘤細胞中特有的基因片段為治療位點,通過調節或阻斷這些基因片段功能達到治療疾病的目的。靶向治療特異性強,效果顯著,基本上不損傷正常組織,因此腫瘤靶向治療是腫瘤治療中最有前景的方案。
乳腺癌分子靶向治療是指針對乳腺癌發生、發展有關的信號通路及其癌基因相關表達產物進行治療。分子靶向藥物通過阻斷腫瘤細胞或相關細胞的信號轉導,來控制細胞基因表達的改變,從而抑制或殺死腫瘤細胞。常用的藥物有:曲妥珠單抗、貝伐單抗等。
免疫治療
1、活化吞噬細胞、自然殺手細胞、傷害性T細胞等免疫細胞,誘導白細胞素,干擾素-γ,腫瘤壞死因子-α等細胞因子的分泌。
2、誘導癌細胞凋亡。
3、與傳統的化學治療藥物(絲裂黴素、卡莫斯丁等)合用,既增加藥效,又減輕化療過程中的毒副作用。
4、與免疫治療藥物(干擾素-α2b)有協同作用。
5、減緩晚期癌症患者的疼痛,增加食慾,改善患者的生活質量。
中醫與乳癌
乳癌,病名。癌之發於乳房部位者。東軒居士《衛濟寶書》:「乳癌……四十歲以上愈四五,若腐漏者三年死。」首次形象描寫了岩凹凸不平如岩之形狀特徵,並敘述了乳癌之證候與預後。《丹溪心法》又名石榴翻花發。《瘍科心得集》又名乳岩。書中謂「夫乳岩之起也,由於憂鬱思慮積想在心,所願不遂,肝脾氣逆,以致經絡痞塞,結聚成核。」《外科正宗》名乳岩。證見:聚結成核,初如豆大,漸若棋子,半年一年,兩載三載,不疼不癢,漸漸而大,始生疼痛,痛則無解,日後腫如堆栗,或如覆碗,紫色氣穢,漸漸潰爛,深者如岩穴,凸者如泛蓮,疼痛連心,出血則臭,其時五臟俱衰,四大不救,名曰乳岩。凡犯此者,百人百必死。如此症知覺若早,只可清肝解郁湯,或益氣養榮湯,患者再加清心靜養,無窐無礙,服藥調理,只可苟延歲月。若中年以後無夫之婦,得此死更尤速。」治宜早期手術切除。傳統治法:初宜舒肝解郁,可服神效栝樓散,或乳岩方,或犀黃丸,或犀黃丸與和乳東加味早晚交替服用。外用大蟾酥六隻,每日早晚取一隻剖腹去內臟,以皮貼於瘡口,拔其毒外出,一日換。均非能治癒之法。
乳腺癌的中醫治療
中藥治療乳腺癌有以下特點:
1、不影響勞動力。乳腺癌患者在局部狀況好轉的同時,全身狀況也得到改善。
2、副作用小。
3、具有較強的整體觀念。乳腺腫瘤雖然是生長在身體的某一局部,但實際上是一種全身性疾病。對多數的乳腺腫瘤病人來說,局部治療是不能解決根治問題的,而中醫由於從整體觀念出發,實施辨證論治,既考慮了局部的治療,又採取扶正培本的方法,對於改善患者的局部症状和全身狀況都具有重要的作用.
4、可以彌補手術治療、放射治療、化學治療的不足。手術固然能切除癌腫,但還有殘癌、或區域淋巴結轉移、或血管中癌栓存在等,運用中醫中藥術後長期治療,可以防止複發和轉移;放療、化療治療對消化道和造血系統有相當的副作用,運用中醫中藥治療既能減輕放、化療的副作用,又能加強放療、化療的效果,對於晚期乳腺癌患者或不能手術和放療、化療的可以採用中醫中藥治療。
乳腺癌的預防方法與保健
為避免患乳癌,女性應具備一些「預防乳癌」的基本知識,以下簡單說明:
1、多攝取含豐富纖維素的食品
肥胖和體重的增加都有可能導致乳癌發生。平時應少攝取動物性脂肪,多吸收纖維性的食物、蔬菜、水果、穀類和豆類,進而減少身體中可能導致乳癌的雌激素,降低乳癌的發生率。
2、養成運動好習慣
據醫學專家統計,經常運動的女性,患乳癌的幾率比不運動的女性低30%。多做運動不僅有益身體健康,還能預防乳癌的發生。
3、定期作乳房檢查
①年齡在20-40歲的女性,應於每月例假過後一周內做一次乳房自檢;每隔2年,由專業醫師做一次臨床檢查或乳房攝影術。
②年齡在40-49歲間的女性,除每月定期做乳房自檢外,每年做一次專業性的乳房檢查比較好。
③年齡在50歲以上的女性,每月應定期做乳房自檢,且每年須做一次臨床乳房檢查和乳房X光攝影。
雖說女性都有患乳癌的危險,只要您堅持做到了以上這些,必能遠離乳癌的威脅,達到早期發現、早期治療的功效。
乳腺癌飲食
乳腺癌病人飲食原則:
1、強調均衡營養,注重扶正補虛
乳腺癌病人「內虛」是疾病發生、發展過程中的主要矛盾。因虛而致癌,因癌而致虛,虛中夾實,以虛為本。食療的目的是保證乳腺癌病人有足夠的營養補充,提高機體的抗病能力,促進病人的康復,應以扶正補虛為總原則。故《內經》說:「谷肉果菜,食養盡之,無使過之,傷其正也。」在扶正補虛的總則指導下,對乳腺癌病人的食療應做到營養化、多樣化、均衡化。正如《內經》所云:「五穀為養,五果為助,五畜為益,五菜為充。」失之偏頗,則有害無益。
乳腺癌與其他疾病一樣,病人都有陰陽偏勝、寒熱虛實之不同。食物也有寒熱溫涼、辛甘苦酸咸四氣五味之別。熱證宜寒涼,寒證宜溫熱;五味入口,各有所歸,甘入脾,辛入肺,咸入腎,苦入心,酸入肝。辛味溫散,如生薑、蔥白;甘味和緩,如山藥、芡實、飴糖;淡味滲利,如冬瓜、薏苡仁;酸味收澀,如烏梅、山楂;鹹味軟堅,如海藻、昆布、牡蠣等。
3、選擇抗癌食品,力求有針對性
藥食同源,部分食品兼具食療抗癌作用,可有針對性地選擇應用。民間用其配丁香、柿蒂治療食管癌、乳腺癌、肝癌等,實驗已證實其對致癌病毒引起的小鼠移植性腫瘤有抑制作用。日常生活中的食物如大蒜、豆製品、綠茶等,也都是抗癌良藥。另外,根據《美國流行病學期刊》最新發現,有乳腺癌家族史的中年婦女,尤其是早期發現乳腺癌後,在醫生指導下適當服些人蔘,對防治和康復很有益。(參見《益壽文摘》2009年第4期)
宜
(1)宜多吃具有抗乳腺癌作用的食物,如海馬、鱟、眼鏡蛇肉、抹香鯨油、蟾蜍肉、蟹、赤、文蛤、牡蠣、玳瑁肉、海帶、蘆筍、石花菜。
(2)宜多吃具有增強免疫力、防止複發的食物,包括桑椹、獼猴桃、 蘆 筍、南瓜、薏米、菜豆、山藥、香菇、蝦皮、蟹、青魚、對蝦、蛇。
(3)腫脹宜吃薏米、絲瓜、赤豆、芋艿、葡萄、荔枝、荸薺、鯽魚、塘蝨、鮫魚、泥鰍、黃顙魚、田螺。
(4)脹痛、乳頭回縮宜吃茴香、蔥花、蝦、海龍、抹香油鯨、橘餅、柚子、鱟
忌
(1)忌煙、酒、咖啡、可可。
(2)忌辛椒、姜、桂皮等辛辣刺激性食物。
(3)忌肥膩、油煎、霉變、腌制食物。
(4)忌公雞等發物。
乳腺癌排查五法
近年來乳腺癌發病率有上升趨勢,醫師一直呼籲:早發現、早治療,約90%乳腺癌患者能生存。
第一種:每月自檢
每個女人要在每個月月經結束後的第五天做自我檢查。方法是手塗肥皂,用中指和食指的指腹以敲擊方式順時針搜索這個乳房,以及腋窩與鎖骨窩。
提示:不少病患早期的乳腺癌根本摸不出來,所以不能完全依賴自我檢查,上醫院定期檢查更為重要!
第二種:醫生觸診
專科醫生是很有經驗的,以觸摸的方式判斷有無腫塊也更為精確。這種簡單的觸摸可以篩選出相當一部分的患者。
第三種:B超檢查
當醫師懷疑乳腺有腫塊,得做B超檢查,能用來判斷腫塊性質和位置。
提示:它對直徑在1厘米以下的腫塊識別能力較差,可能會錯過較小的腫塊。
第四種:鉬靶x線檢查
這是目前初步判斷乳腺癌最準確的方法,可以得到清晰的圖像,檢查出一些手摸不出來的細小腫瘤萌芽,但費用比B超檢查高。
提示:建議女性在40歲以後,或有高危因素(如乳腺癌家族史、乳腺原位癌等)的女性,每年定期做鉬靶檢查。
第五種:細胞學穿刺檢查
對於這項檢查很多人都比較陌生,張磷介紹,鉬靶X線檢查時,乳房中的腫塊或囊腫可能與增生腺體相重疊而顯示不清;還有些其他類似乳腺癌的病變如囊腫、纖維腺瘤等,在乳腺鉬靶片上表現非常相似難以鑒別。得進行診斷性穿刺來明確病變性質。
方法是可以在直視下準確的進行細針穿刺(肌肉注射用的7號針頭),這種檢查方法對良惡性腫瘤的定性鑒別率可達90%以上。
提示:適用於B超檢查和鉬靶x線檢查後,發現問題進行確診。有人擔心穿刺是否會導致腫瘤轉移,目前尚無病例報導。
參看
- 人體使用手冊/乳癌
- 《常見中老年疾病防治》- 乳腺癌
- 《自我調養巧治病》- 乳腺癌
- 《家庭醫學百科·醫療康復篇》- 乳腺癌
- 《普通外科學》- 乳腺癌
- 《默克家庭診療手冊》- 乳腺癌
- 《病理學》- 乳腺癌
參考文獻
- 《外科學》人民衛生出版社第七版醫學教材.吳在德、吳肇漢主編
|
|||||||||||||||||||||||
| 關於「乳腺癌」的留言: | |
給乳腺癌條目的留言--放空 2016年4月22日 (五) 10:43 (CST) 留言: 可以用檢測基因,去深圳選最好健康智能管理比較權威。 | |
| 添加留言 | |