胰腺癌
| A+醫學百科 >> 腫瘤 >> 胰腺癌 |
胰腺癌(cancer of pancreas,pancreatic cancer)是消化道常見的惡性腫瘤之一,多發生於胰頭部,稱為胰頭癌,也有發生在胰體的癌,但較為少見。腹痛及無痛性黃疸為胰頭癌的常見症状。手術切除癌腫是胰頭癌的有效治療方法。90%的病人在診斷後一年內死亡,5年生存率僅有1%-3%。
目錄 |
解剖生理概要
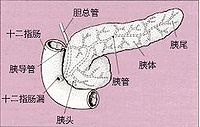
胰腺是人體第二大消化腺,位於胃的後方,在第1、2腰椎的高處橫貼於腹後壁,其位置較深。胰形態細長,可分為胰頭、胰體和胰尾三部分。胰頭部寬大被十二指腸包繞。胰體為胰的中間大部分,橫跨下腔靜脈和主動脈的前面。胰尾較細,伸向左上,至脾門後下方。胰管位於胰腺內與胰的長軸平行。它起自胰尾部,向右行過程中收集胰小葉的導管,最後胰管離開胰頭與膽總管合併,共同開口於十二指腸大乳頭。胰腺的功能包括外分泌和內分泌功能。胰腺的組織可產生胰液為外分泌功能,它的外分泌主要成分是胰液,內含鹼性的碳酸氫鹽和各種消化酶,其功能是中和胃酸,消化糖、蛋白質和脂肪;胰腺內的胰島細胞可產生內分泌主要成分是胰島素、胰高血糖素,其次是生長激素釋放抑制激素、腸血管活性肽、胃泌素等等物質屬內分泌功能。
胰腺癌最早由Mondiare及Battersdy敘述。1888年Bard和Pis在文獻上做了臨床報告。1935年,美國著名外科學家Whipple首先報告胰、十二指腸切除術成功,從而確立了手術治療胰、十二指腸和壺腹部惡性腫瘤的方式。1943年,Rockeg首先實行了全胰切除術。中國國內余文光於1954年首先報告胰頭十二指腸切除的病例。
胰腺癌的病因
1、飲酒 不同種族飲酒後其胰腺癌發病率亦有不同。據Silverman等觀察飲酒與美國黑人和白人胰腺癌發病率關係的研究顯示,與白人相比,黑人男性嗜酒者及女性中度飲酒者均有較高發生率。
2、糖尿病 實驗研究表明,胰島素在體外或體內能促使胰腺癌細胞生長;高濃度胰島素能使胰島素樣生長因子-1受體活化,產生包括細胞周期進程改變的生長促進效應。
3、吸煙 大量的研究支持胰腺癌與吸煙之間有密切聯繫。吸煙引起胰腺癌的可能機制:①吸煙促使致癌物質煙草特異性N-亞硝酸鹽分泌到膽管,隨後反流入胰管;②煙草特異性N-亞硝酸鹽對器官的特異性作用可隨血流入胰腺;③吸煙增加血脂水平,促發胰腺癌。吸煙者可能因細胞甲基化水平低而易致癌。Stolzenberg等的實驗證實,保持足夠的葉酸和吡哆醛濃度,可減少與吸煙相關的胰腺癌的危險性。
4、幽門螺旋桿菌(Hp) 研究顯示,胰腺癌患者中有Hp血清陽性結果,與對照組相比有顯著差異,提示Hp感染與胰腺癌有相關性。
5、慢性胰腺炎 流行病學和分子流行病學的研究大多支持慢性胰腺炎可以發展為胰腺癌。Friess的研究顯示,在5600個基因中,34個基因在胰腺癌和慢性胰腺炎患者中的表達減少,157個基因在慢性胰腺炎中表達增強,而其中的152個基因在胰腺癌中也表達增強。這項研究從分子水平證明了慢性胰腺炎與胰腺癌可能存在某些聯繫。
6、咖啡 調查發現,咖啡能使患胰腺癌的危險增加4倍。研究證明,咖啡可以抑制DNA修復並在DNA複製完成前誘導有絲分裂過程,是其致癌的主要原因。
基因與胰腺癌發病的關係 Notch、ras、p53、TGF-β、DPC4、凋亡相關等基因在胰腺癌中的作用非常複雜,但確切機制尚不清楚。腫瘤的發生和發展是一個複雜的多階段過程,是多種腫瘤相關基因表達失常或許多腫瘤抑制基因失活所致。DNA晶片技術可直接檢測mRNA的種類及豐富度,是研究基因表達的有力工具。
胰腺癌的病理分型
胰腺癌包括胰頭癌、胰體尾部癌。90%的胰腺癌為導管細胞腺癌,少見粘液性囊腺癌和腺泡細胞癌。近來有研究證明,胰腺癌存在染色體異常。
1.導管腺癌:導管腺癌占胰腺癌的80%~90%,主要由分化不同程度的導管樣結構的腺體構成,伴有豐富的纖維間質。高分化導管腺癌主要由分化較好的導管樣結構構成,內襯高柱狀上皮細胞,有的為粘液樣上皮,有的具有豐富的嗜酸性胞漿。此癌性腺管有時與慢性胰腺炎時殘留和增生的導管很難鑒別。中分化者由不同分化程度的導管樣結構組成,有的與高分化腺癌相似,有的可出現實性癌巢。低分化者則僅見少許不規則腺腔樣結構,大部分為實性癌巢,細胞異形性很大,可從未分化小細胞到瘤巨細胞,甚至多核瘤巨細胞,有時可見到梭形細胞;在有腺腔樣分化的少區域,可有少量粘液,腫瘤的間質含有豐富的Ⅰ和Ⅳ型膠原。
2.特殊類型的導管起源的癌
①多形性癌:亦稱巨細胞癌,可能為導管癌的一種亞型。由奇形怪狀的單核或多核瘤巨細胞,甚至梭形細胞構成,有時可類似於破骨細胞的巨細胞或絨癌樣細胞。瘤細胞排列成實性巢狀或呈肉瘤樣排列。
②腺鱗癌:偶見於胰腺,可能為胰管上皮鱗化惡變的結果。腫瘤由腺癌和鱗癌成分。純粹的鱗癌在胰腺相當罕見。
③粘液癌:切面可呈膠凍狀,極相似於結腸的膠樣癌。光鏡下,腫瘤含有大量粘液,形成粘液池。細胞可懸浮其中或散在於粘液池的邊緣。
⑤纖毛細胞癌:形態與一般導管癌相同,其特點是有些細胞有纖毛。
3.腺泡細胞癌:僅佔1%,腫瘤細胞呈多角形、圓形或矮柱形。核圓、常位於基底部。瘤細胞排成腺泡狀或條索狀,胞漿強嗜酸性顆粒狀。電鏡和免疫組織化學均顯示瘤細胞的腺泡細胞特徵,如豐富的粗面內質網和酶原顆粒。腺泡細胞癌主要轉移至局部淋巴結、肝、肺或脾。
4.小腺體癌:為少見類型的胰腺癌。胰頭部較為多見。鏡下,腫瘤由很多小腺體結構及實性癌巢組成,其間有纖細的纖維間隔。細胞可為立方或柱狀,核較為一致,常見小灶性壞死,在小腺體的腔緣可見少量粘液。近來研究表明,此型胰腺癌可能為腺泡細胞和內分泌細胞複合性腫瘤。
5.大嗜酸性顆粒細胞性癌:此型腫瘤罕見,其腫瘤細胞具有豐富的嗜酸性顆粒性胞漿,核圓形或卵圓形,排列成小巢狀。其間有纖維間隔分隔。電鏡瘤細胞胞漿內充滿肥大的粒線體。
6.小細胞癌:胰腺的小細胞癌形態上與肺小細胞癌相似,約佔胰腺癌的1%~3%。由一致的小圓細胞或燕麥樣細胞構成,胞漿很少,核分裂很多,常有出血壞死,NSE免疫組化染色陽性,此型預後很差。多在2月內死亡。其起源尚不清楚。
臨床表現
1、腹痛 為胰腺癌的早期症状,多見於胰體及胰尾癌,位於上腹部、臍周或右上腹,性質為絞痛,陣發性或持續性、進行性加重的鈍痛,大多向腰背部放射,臥位及晚間加重,坐、立、前傾位或走動時疼痛可減輕。
2、黃疸 在病程的某一階段可有黃疸,一般胰頭癌黃疸較多見,且出現較早,癌腫局限於體、尾部時多無黃疸。黃疸多屬阻塞性,呈進行性加深,伴有皮膚瘙癢,尿色如濃茶,糞便成陶土色。大多是因為胰頭癌壓迫膽總管引起,少數是由於胰體尾癌轉移至肝內或肝/膽總管淋巴結所致。
3、約90%患者有迅速而顯著發展的體重減輕,在胰腺癌晚期常伴有惡質。 消瘦原因包括癌的消耗,食欲不振,焦慮,失眠,消化和吸收障礙等。
4、乏力與食欲不振甚為常見,尚可伴有腹瀉便秘、腹脹、噁心等胃腸道症状。部分病例可出現脂肪瀉和高血糖、糖尿。 不喜歡脂肪性菜肴,也會出現脂肪性下痢,這是脂肪未被消化,而和糞便混合、排泄出來的下痢症状。
5、由於癌腫潰爛或感染,亦可因繼發膽管感染而出現發熱。
6、部分胰腺體、尾部癌腫可見肢體靜脈的血栓性靜脈炎,而造成局部肢體浮腫。
7、體格檢查早期一般無明顯體征。典型者可見消瘦、黃疸、上腹部壓痛。晚期可於上腹部觸及結節狀、質硬之腫塊。如黃疸伴有膽囊腫大,則為胰頭癌的重要依據。由於膽汁淤積,常可捫及肝臟腫大。如癌腫壓迫脾靜脈或脾靜脈血栓形成時,可捫及脾腫大。
8、晚期胰腺癌病例可出現腹水,並可在左鎖骨上或直腸前陷凹捫及堅硬及腫大的轉移淋巴結。
胰腺癌分期
西醫分期多指國際胰腺癌TNM分期與臨床分期:
1、國際胰腺癌TNM分期(UICC,1987),T指原發腫瘤情況,N指淋巴轉移情況,M指遠處轉移情況。
(1)原發腫瘤(T)分期:
Tx:不能判斷。
T0:無原發腫瘤證據。
T1:原發腫未超出胰腺。
T1a:腫瘤≤2cm。
T1b:腫瘤>2cm。
T2:腫瘤侵犯十二指腸、膽道或胰腺周圍組織。
(2)小區域淋巴結(N)分期
N x:不能判斷。
N 0:區域淋巴結無轉移。
N 1:有區域淋巴結轉移。
(3)遠處轉移(M)分期:
Mx:不能判斷。
M0:無遠處轉移。
M1:有遠處轉移。
2、臨床分期
Ⅰ期:T1 N0 M0;T1 NⅩ M0;TⅩ N0 M0;TⅩ NⅩ M0。
Ⅱ期:T2 N0 M0;T2 NⅩ M0;T3 N0 M0;T3 NⅩ M0。
Ⅲ期:任何T,N1,M0:。
Ⅳ期:任何T,任何N,M1。
胰腺癌的臨床分期對手術選擇及治療方法的優劣具有重要的意義。日本胰腺學會將其分為四期:①Ⅰ期:腫瘤直徑小於2cm,無區域淋巴結轉移,未浸潤胰腺包膜、後腹膜、門靜脈、腸系膜上靜脈及脾靜脈;②Ⅱ期:腫瘤直徑2.1~4.0cm,緊靠腫瘤的淋巴結有轉移,胰包膜、後腹膜和前述血管有可能轉移;③Ⅲ期:腫瘤直徑4.1~6cm,第1站和第3站之間的淋巴結有轉移,胰腺包膜和後腹膜有浸潤;④Ⅳ期:腫瘤直徑大於6.1cm,第3站淋巴結轉移,侵犯鄰近內臟、後腹膜及前述靜脈有廣泛浸潤。
胰腺癌的轉移
胰頭癌與胰體、尾癌的轉移途徑不完全一致,胰頭部癌常侵犯到膽總管、十二指腸、胃及腹腔動脈,其淋巴轉移途徑主要是經腸系膜上動脈周圍淋巴結向五動脈周圍淋巴結轉移。胰體、尾部癌常沿神經鞘向腹腔神經叢及脊髓方向轉移,或沿淋巴管轉移至胰上及肝門淋巴結等處。此外,胰腺癌的轉移還有以下特點:
1.出現轉移早 胰腺癌由於生長較快,加之胰腺血管、淋巴管豐富,而胰腺本身包膜又不完整,往往早期就發生轉移。
2.沿神經分布轉移 沿神經轉移是胰腺癌有別於其他消化道腫瘤的又一生物學特徵,Kayahara等(1988)系統分析了34例胰腺癌病人的腫瘤轉移途徑。發現有97%的病人癌腫沿神經分布轉移,高於沿淋巴道轉移者(76%)。
胰腺癌檢查
(1)最初應選擇的診斷性檢查是CT掃描。這種掃描器不依賴手術,不受病人體形和胃腸道氣體的限制,可確定肝臟轉移灶、淋巴病變和周圍血管侵犯,但對小於2cm 的損害或腹膜小結節的診斷不可靠。CT可判斷病人所處的病期,並對不能進行手術的病例提供信息。如發現有遠處轉移、鄰近器官的侵犯,血管被包裹或侵犯,以及淋巴病變則不能手術切除腫瘤。然而,CT對可以切除的腫瘤的診斷卻不夠精確。可在CT引導下進行經皮細針穿刺活檢,因為需確定組織學診斷,尤其對不能手術的病人更為重要。
(2)超聲檢查比CT費用低,易於得到,並可見到肝臟、肝內和肝外膽管腫瘤,其敏感性和特異性超過90%。超聲波診斷的準確性受到操作者的技術、病人肥大的體形和胃腸道氣體的限制。通常,超聲檢查作為CT的補充檢查來運用。
(3)核磁共振(MRI)在確診胰腺癌方面並非比CT更有用,它不能表現出比CT更有優勢,但是做為這一領域的專門技術,從發展的觀點看,將來可能會起作用。
(4)逆行胰膽管造影(ERCP)在確定膽管結石,對膽管損害進行診斷以及獲取十二指腸和壺腹部癌的組織活檢方面均特別有用。如發現有壓縮或堵塞的情況---稱為雙管症,可診斷小的胰頭損害。胰腺惡性腫瘤存在時,胰腺的圖象很少有正常的,不能切除的胰腺癌一般有膽管擴張,ERCP為十二指腸乳頭切除術的可能性提供依據,並為內修復術定位,這樣可避免手術減壓。在超聲的幫助下插入內窺鏡,為診斷胰腺腫瘤提供了新的方法,這一技術為早期診斷提供了可能性。
(5)在CT或超聲引導下的細針抽吸(FNA)細胞學檢查對胰腺癌診斷的準確性可達76%~90%,其特異性幾乎可達100%。當沒有手術指征或不願意接受手術時,無論對胰尾、胰體損害或轉移病灶,FNA都可能特別有用。
胰腺癌診斷
結合臨床表現及影像學檢查可作出診斷。有研究者認為40歲或40歲以上的有下列任何臨床表現的病人應該懷疑有胰腺癌:
- 梗阻性黃疸;
- 近期出現的無法解釋的體重下降超過10%;
- 近期出現的不能解釋的上腹或腰背部疼痛;
- 近期出現的模糊不清又不能解釋的消化不良而鋇餐檢查消化道正常;
- 突發糖尿病而又沒有使之發病的因素,如家庭史,或者是肥胖;
- 突發無法解釋的脂肪瀉;
- 自發性的胰腺炎的發作。如果病人是嗜煙者應加倍懷疑。
胰腺癌治療
外科治療
胰腺癌由於自身的生物學特性,目前以手術為主的綜合治療依然是提高療效的主要手段,對於胰腺癌患者不應輕言放棄手術治療,即使是姑息手術治療亦能顯著提高患者生存質量。胰腺癌的治療手術方式的選擇有賴於腫瘤的部位、有無遠處轉移及膽道消化道的梗阻、全身狀況及合併症、綜合醫療條件及手術者的經驗及能力。胰腺癌早期缺乏明顯症状,大多數病例確診時已是晚期,手術切除的機會少。外科治療需要針對不同病期和腫瘤病灶局部侵犯的範圍,採取不同的手術方式。
1.胰十二指腸切除術
腫瘤位於胰頭,無肝門、腹腔動脈干周圍、腸系膜根部及遠處的淋巴結轉移,無肝動脈、腸系膜上動脈或下腔靜脈的侵犯,未侵及或只是局部侵及門靜脈,無臟器的轉移,可以行胰
2.十二指腸切除術。
保留幽門的胰十二指腸切除術
胰頭癌實施保留幽門的胰十二指腸切除術的主要條件是:①病變尚未侵犯幽門及十二指腸球部。②無幽門淋巴結轉移。此外,惡性程度低的胰頭部腫瘤(囊腺癌、胰島細胞癌、腺泡細胞癌等)也可施行保留幽門的胰十二指腸切除術。
3.合併血管切除的胰腺癌手術
過去認為門靜脈和腸系膜上靜脈系統受腫瘤侵犯屬於手術切除禁忌症,因此,手術切除率比較低。近20年來,隨著術前、術後處理的加強和手術操作技術的提高,腫瘤侵犯門靜脈系統不再成為手術切除的禁忌症,這種方法明顯地提高了胰腺癌或壺腹周圍癌的手術切除率。
4.胰體尾部切除術
胰體尾部切除術是治療胰體尾部腫瘤的常用方法,適應於無遠處轉移的胰體尾部癌。
5.全胰切除術
胰頭癌患者、年齡在65歲以下、手術探查顯示病灶屬於第I或第II期(無淋巴結轉移),可行全胰切除術。
6.不能切除的胰腺癌的手術療法
(1)膽道引流術
①膽道阻塞性外引流術
對於年老、體弱、低蛋白血症、膽道感染者,或伴肝腎功能不良,難以耐受膽道內引流術者,可進行膽管或膽囊造瘺外引流術。手術操作簡單、併發症少。
②膽囊或膽管十二指腸吻合術
該手術有操作簡單、創傷小、手術併發症少的優點。但術後易發生上行感染,目前臨床少用。
③膽囊或膽管空腸吻合術
是目前臨床上經常採用的術式,只要患者身體情況良好,估計可以耐受時,即應將膽囊或膽管空腸吻合術列為首先術式。
(2)胃空腸吻合
適用於有十二指腸梗阻的病例。臨床上有以下情況應行胃空腸吻合術:①有十二指腸梗阻的症状或體征。②胃腸X線透視或內鏡檢查顯示十二指腸有狹窄、僵硬、腫瘤浸潤。③術中見十二指腸有狹窄、受壓。
(3)膽腸、胃腸吻合術
適用於胰腺癌合併梗阻性黃疸,同時有十二指腸梗阻者。
①膽腸、胃腸袢式吻合術
優點為操作很簡單,可一期行膽腸、胃腸襻式吻合術,亦適用於第一次行膽腸吻合,術後發生十二指腸梗阻而再次手術者。
②膽腸、胃腸Roux -Y吻合術
適用於胰腺癌合併梗阻性黃疸及任何部位的十二指腸梗阻。手術較袢式吻合稍複雜。
胰腺癌手術後護理
胰腺癌手術後短期內的複發率很高,因此,應隨時了解病人有無腹痛、消瘦、黃疸、腹水、腹塊等症状。絕大多數病人複發是在腹腔內。
手術後初期應檢測幾次血糖,了解有無因胰腺切除而引起的糖尿病。病人若有消化不良,可口服多酶片。
化療
手術後可以輔助化療,主要以吉西他濱為主,聯合其他的藥物,可以延長生存期。化療前須向患者解釋治療目的,接受化療的患者須密切隨訪,包括體檢、腹部、胸部影像學和血CA19-9檢查。
適應症:根治性手術切除後輔助化療;胰腺癌伴轉移;局部進展無法切除胰腺癌、手術或其他治療後複發轉移。
中藥
本病在中醫臨床多屬於「積聚」、「黃疸」範疇。祖國醫學認為肝氣鬱結,氣機不暢,故見腹痛、脘腹不適、脹滿;肝氣犯脾,脾氣虛弱,故見食欲不振,消瘦乏力,腹瀉;脾虛生濕,濕郁化熱,熱毒內蓄,則發為黃疸,病程遷延日久,氣滯血淤,熱毒內結,則見腹塊。胰腺癌大多數病例確診時已是晚期,手術切除的機會少,放化療副作用大,效果欠佳。目前多採用中西醫結合的治療方法,以減輕放化療副作用,提高療效,取得了較好的效果。
如何預防胰腺癌
A) 養成良好的生活習慣,戒煙限酒。吸煙,世界衛生組織預言,如果人們都不再吸煙,5年後,世界上的癌症將減少1/3;其次,不酗酒。煙和酒是極酸的酸性物質,長期吸煙喝酒的人,極易導致酸性體質。
B) 不要過多地吃咸而辣的食物,不吃過熱、過冷、過期及變質的食物;年老體弱或有某種疾病遺傳基因者酌情吃一些防癌食品和含鹼量高的鹼性食品,保持良好的精神狀態。
C) 有良好的心態應對壓力,勞逸結合,不要過度疲勞。可見壓力是重要的癌症誘因,中醫認為壓力導致過勞體虛從而引起免疫功能下降、內分泌失調,體內代謝紊亂,導致體內酸性物質的沉積;壓力也可導致精神緊張引起氣滯血淤、毒火內陷等。
D) 加強體育鍛煉,增強體質,多在陽光下運動,多出汗可將體內酸性物質隨汗液排出體外,避免形成酸性體質。
E) 生活要規律,生活習慣不規律的人,如徹夜唱卡拉OK、打麻將、夜不歸宿等生活無規律,都會加重體質酸化,容易患癌症。應當養成良好的生活習慣,從而保持弱鹼性體質,使各種癌症疾病遠離自己。
F) 不要食用被污染的食物,如被污染的水,農作物,家禽魚蛋,發霉的食品等,要吃一些綠色有機食品,要防止病從口入。
參看
參考文獻
- 第8版外科學.人民衛生出版社
|
|||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||
| 關於「胰腺癌」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |