尖銳濕疣
| A+醫學百科 >> 尖銳濕疣 |
本病又稱尖圭濕疣生殖器疣或性病疣。是由人類乳頭瘤病毒(HPV)感染引起的一種性傳播疾病。HPV有多種類型引起本病的主要類型為HPV1、2、611、16、1831、33及35型等,其中HPV16和18型長期感染可能與女性宮頸癌的發生有關
目錄 |
概 述
一、概述
人乳頭瘤病毒(human papilloma virus, HPV)是一種最小的DNA(脫氧核糖核酸)病毒。HPV呈球形,直徑約為45~55nm,主要感染上皮細胞,人是唯一宿主。到目前為止,已鑒定出HPV達70多個亞型,有資料報導為100種以上HPV亞型。
HPV在自然界中廣泛存在,人類感染HPV十分普遍,感染率也很高。綜合國外一些報導,在自然人群中HPV感染率從低於1%到高達50%,在性活躍人群中20%~80%以上的人有HPV感染史。
尖銳濕疣病毒HPV在體外存活最長能存活48小時.如果幹燥.陽光等環鏡5分鐘內就會死亡。
二、HPV的感染方式
2、非性直接接觸感染:通過接觸病變部位及病人分泌物感染;
3、間接接觸:通過病人的衣物和用品感染;
4、醫源性感染:通過為病人檢查、手術、上藥等治療時的接觸感染。
三、HPV與流行性病學
HPV具有嚴格嗜上皮細胞的特點,HPV侵入機體後,主要限定於皮膚和粘膜上皮細胞,不進入血液擴散到全身。
症 狀
潛伏期3周到8個月,平均3個月,多見於性活躍的青、中年男女,發病高峰年齡為20-25歲,病症過程
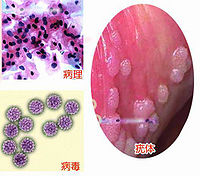
平均在3-5個月的男女患者傳染性最強,在性接觸後不久即發病,而病症過程平均12個月的男性患者,其性接觸者可不發病。由於尖銳濕疣初期時不痛不癢,皮疹也不明顯,多數患者一般無症状。損害大小及形狀不等。可僅為數個,亦可為多數針頭樣大的損害:在陰肛部可長成大的腫瘤樣物,有壓迫感;有惡臭味;有時小的濕疣可出現陰部痛癢不適,病人可出現尿血和排尿困難;直腸內尖銳濕疣可發生疼痛、便血,而直腸內大的濕疣則可引起里急後重感。
男性患者好發於包皮系帶、冠狀溝、包皮、尿道、陰莖、肛門周圍和陰囊。病症初期為淡紅或污紅色粟狀大小贅生物,性質柔軟,頂端稍尖,逐漸長大或增多。可發展成乳頭狀或囊狀,基底稍寬或有帶,表面有顆粒。在肛門部常增大,狀如菜花,表面濕潤或有出血,在顆粒間常積存有膿液,散發惡臭氣味,搔抓後可繼發感染。位於濕度較低乾燥部位的生殖器疣,損害常小而呈扁平疣狀。位於濕熱濕潤部位的疣常表現為絲狀或乳頭瘤狀,易融合成大的團塊。有嚴重肝病的患者濕疣可增大。妊娠可使濕疣複發或生長加快。臨床感染是指臨床上肉眼不能辨認的病變,但用3%-5%醋酸液局部外塗或濕敷5-10分鐘可在HPV感染區域發白,即所謂「醋酸白現象」。
女性尖銳濕疣
女性尖銳濕疣是由人乳狀瘤病毒感染引起的上皮增生性病變,為重要的性傳播疾病之一。溫暖潮濕的外陰皮膚粘膜利於其生長、繁殖,形成外陰或陰道尖銳濕疣。但是,並非所有的外陰贅生物全為尖銳濕疣,所以臨床的病理診斷均需嚴格掌握標準。
女性尖銳濕疣潛伏期平均為2-3個月,病變發展無自限性,症状為局部瘙癢、疼痛,少數病人無症状。生長部位:外陰、陰道、宮頸、肛周,常見兩個部位同時發生,局部表現為淡紅色或灰色小丘疹,呈疣狀突起,常融合形成菜花樣贅生物,有性亂史,用5%的醋酸塗後病變處變白。假性濕疣潛伏期3天-3周,有自限性,一般無症状,有的局部搔癢,多見兩側小陰唇對稱性分布,少見兩個部位同時發生,病變呈魚子樣或珍珠樣小丘疹,有的呈息肉樣、絨毛樣,不融合,無性亂史,5%醋酸塗後不變白。病因尚不清楚,有人認為多激素,真菌感染或其他慢性刺激有關,易被誤診為尖銳濕疣。
女性患尖銳濕疣的陰道鏡檢查
尖銳濕疣的陰道鏡檢查:有三種圖像類型:
1、指狀形,塗酸醋後顯示多指狀突起,基質呈透明黃色可見非常清晰的血管袢。
2、地毯型,呈白色片狀,略突出於正常皮膚粘膜表面散在點狀血管或螺旋狀血管,是典型的反鑲嵌陰道鏡圖象。
3、菜花型,明顯突起,基底較寬或有細蒂,表面布滿毛刺或珊瑚樣突起,3%-5%的醋酸塗布後表面組織水腫變白如雪塑狀。
根據陰道鏡的檢查會發現尖銳濕疣的具體情況,對於患尖銳濕疣的女性來說,需要做各方面的檢查,以便能夠全面治療。
女性尖銳濕疣患者私處護理:
1、上完廁所請記得由前往後擦,因為肛門可以帶來無數的細菌,所以入廁後請不要由肛門擦到陰部,才能減少感染的機會。
2、不要衝洗陰道,因為陰道有自清的功能,如果刻意沖洗反而不利。
3、內褲的洗滌最好以溫和的肥皂手洗,不要用強效的洗衣粉或洗衣機。
4、請穿棉質內褲,盡量不要穿尼龍、合成纖維的質料,才能保持通風、透氣。所以牛仔褲也要少穿,多穿裙子或是西裝褲。
5、飲食改變增強免疫力可避免常常感染黴菌,如少吃澱粉類、糖類以及刺激性的食物(例如酒、辛辣物、油炸類),多吃蔬菜水果類,水份要充足。
診 斷
1、典型皮損為生殖器或肛周等潮濕部位出現丘疹,乳頭狀、菜花狀或雞冠狀肉質贅生物,表面粗糙角化。
2、醋酸白試驗陽性,活體檢測可見類似糜爛圖樣,中間鮮紅至褐色,四周色澤逐漸減淡。
3、核酸雜交可檢出HPV-DNA相關序列,PCR檢測可見特異性HPV-DNA擴增區帶。
4、患者多有不潔性生活史或配偶感染史,少數尖銳濕疣通過接觸污染的用具感染,新生兒亦可通過產道受感染。 潛伏期1~8個月不等,平均為3個月。
5、尖銳濕疣HPV病毒不溶於血液,但可以通過檢測血液中血清抗體,來得到感染病毒的信息。通過先進病毒檢測系統,能迅速化驗血清,檢測三項,即「病毒抗體、病毒類型、病毒數量」。
自 查
人體感染了人類乳頭瘤病毒後大約經過半個月至8個月,平均為3個月的潛伏期後才發病,由於尖銳濕疣初起時常不痛不癢,皮疹也不明顯。多數患者一般無症状。尖銳濕疣如果能早發現,早治療,問題就簡單的多。疣體不大,用物理方法,直接將疣體去掉即可,這樣對患者來說也無多大痛苦。如發現太遲,或不及時進行治療,導致疣體長得較大或廣泛發展的時候,通常需要經過多次治療,才可以將疣體完全去除。這樣的話,治療起來就比較麻煩,病人也備受痛苦,並且也容易導致尖銳濕疣反覆發作,不利於早日康復。
男性尖銳濕疣通常好發於冠頭溝、包皮內、肛門周圍。起初為小淡紅色丘疹,以後逐漸增大增多,表面凹凸不平,濕潤柔軟,突起像菜花樣、暈樣或乳頭樣,污灰色或紅色,觸之易出血,常發生糜爛,滲液、自覺瘙癢,如有膿性分泌物會散發惡臭。這是一種可致癌的性病。
所以若有患上尖銳濕疣,一定要積極治療,徹底根治。找專科醫師治療是最佳的選擇,否則不適當的治療和刺激可加快惡變。
診療規範
1、診斷標準:接觸史,有非婚性接觸史、配偶感染史或間接感染史。
2、實驗室檢查:皮損活檢,有HPV感染的特徵性凹空細胞的組織病理學變化特點。
必要時在皮損活檢中用抗原或核酸檢測顯示有HPV。常見的是HPV6、11型,少見為HPV16、18型。
3 、病例分類:報告病例,具備1.1及1.2指標。確診病例,具備1.1,1.2及1.3中的任何一項指標。
4、治療原則:注意患者是否同時有淋球菌、衣原體、支原體、滴蟲、黴菌等病原體感染,如有,應同時治療。
患者配偶與性伴若有尖銳濕疣或其他性病,應同時治療。治療期間避免性生活。
5、判愈及預後:判愈標準是去除增生疣體,尖銳濕疣預後一般良好,但複發率較高。
6、管理及預防:尖銳濕疣每例患者只應報告一次。過去未曾診斷的患者首次診斷時應當報告。
尖銳濕疣患者應避免性生活,或使用保險套,以防傳染給配偶。患者應及早治療。嚴格遵守一夫一妻制是預防本病的最佳方法。
輔助檢查
一、醋酸白試驗 用3-5%醋酸外塗疣體2-5分鐘,病灶部位變白稍隆起,肛門病損可能需要15分鐘。本試驗的原理是蛋白質與酸凝固變白的結果,HPV感染細胞產生的角蛋白與正常的未感染上皮細胞產生的不同,只有前者才能被醋酸脫色。醋酸白試驗檢測HPV的敏感性很高,它比常規檢測觀察組織學變化還好。但偶爾在上皮增厚或外傷擦破病例中出現假陽性、假陽性變白跡象顯得界限不清和不規則。美國CDC提示,醋酸白試驗並不是特異試驗,且假陽性較常見。
二、免疫組織學檢查 常用過氧化物酶抗過氧化物酶方法(即PAP),顯示濕疣內的病毒蛋白,以證明疣損害中有病毒抗原。HPV蛋白陽性時,尖銳濕疣的淺表上皮細胞內可出現淡紅色的弱陽性反應。
三、組織化學檢查 取少量病損組織製成塗片,用特異抗人類乳頭瘤病毒的抗體作染色。如病損中有病毒抗原,則抗原抗體結合。在過氧化物酶抗過氧化物酶(PAP)方法中,核可被染成紅色。此法特異性強且較迅速,對診斷有幫助。
四、病理檢查 主要為角化不全,棘層高度肥厚,乳頭瘤樣增生,表皮突增厚,延長,其增生程度可似假性上皮瘤樣。刺細胞和基底細胞並有相當數量的核分裂、頗似癌變。但細胞排列規則,且增生上皮和真皮之間界限清楚。其特點為粒層和刺層上部細胞有明顯的空泡形成。此種空泡細胞較正常大,胞漿著色淡、中央有大而圓,深嗜鹼性的核。通常真皮水腫、毛細血管擴張以及周圍較緻密的慢性炎性浸潤。Bushke-loewenstein巨大型尖銳濕疣,表皮極度向下生長,代替了其下面的組織、易與鱗狀細胞相混,故須多次活檢。若有緩慢發展之傾向, 則為一種低度惡變的過程,即所謂疣狀癌。
五、基因診斷 迄今,HPV難於用傳統的病毒培養及血清學技術檢測,主要實驗診斷技術是核酸雜交。近年來發展的PCR方法具有特異、敏感、簡便、快速等優點,為HPV檢測開闢了新途徑。
(一)標本的採集及處理
1、標本的採集和預處理:用刮板或生理鹽水浸潤的棉棒從陰道和宮頸外口取分泌物和細胞。在作細胞學檢查的同時,將標本放入5ml含有0.05%硫柳汞的PBS中,用PBS離心(3000g,10min)洗滌2次,沉積細胞重懸於1mlPBS中,取0.5ml細胞懸液抽提DNA。
2、標本核酸的提取:按1體積細胞懸液加10倍體積的細胞裂解液(10mmol/L Tris-HCl,pH 7.4,10mmol/L EDTA,150mmol/L NaCl,0.4%SDS,1.0mg/ml蛋白酶K)37℃下處理過夜;且等體積酚/氯仿(1:1),氯仿/異戊醇(24:1)各抽提2次;加1/10體積3mol/L NaAc(pH 5.2)及2.5倍體積無水乙醇置-20℃ 2h或過,1.0mmol/L EDTA)溶解DNA,37℃溫育30min。
(二)PCR擴增
1、 引子設計和合成:HPV基因組可分為早期區(E)和晚期區(L),每區含一系列開放讀碼框架(ORF)。序列分析表明,各型HPV的非編碼區及E1、E6、E7和L1區均有保守序列。Manos等從HPVL1區中選擇保守序列設計合成引子MY11和MY09見表1,該引子與HPV 6、11、16、18及33型有互補序列,也可擴增其它型HPV。
2、PCR反應試劑:Taq DNA聚合酶(2U/ml)、10mmol/L dNTP貯備液(dATP、dCTP、dGTP、dTTP各10mmol/L),10×PCR緩衝液(500mmol KCl、40mmol/L MgCl2、100mmol/L Tris-HCl、pH 8.5),100μmol/L MY11和MY09貯備液,滅菌的玻璃蒸餾器製備的蒸餾水。
3、PCR擴增方法和程序:以100μl PCR反應液,用無菌0.5ml矽化塑料離心管為反應管進行擴增反應。
(1)實驗前配製預混反應試劑並分裝。預混反應試劑包括除標本DNA外的其它各種PCR反應試劑。
(2)各反應管依次加入10μl標本和90μl預混反應試劑。
(3)加入80-100μl石蠟油,在台式離心機上快速離心數秒鐘,使各反應試劑收集於油層下。目前,PCR試劑已商品化,反應體積為25μl。使用時只加入標本DNA即可。
(4)將反應管置PCR擴增儀上,循環參數為95℃ 30s,55℃ 40s,72℃ 50s循環35次,最後72℃延伸5min。
4、每次試驗應設陽性及陰性對照。以載有HPV的重組質體(每反應為100pg)或含有HPV的細胞系(如Caski、HeLa)DNA為陽性對照,以無HPV的人細胞系DNA為陰性對照。
(三)擴增產物的檢測和分析
1、凝膠電泳:擴增反應結束後,取出反應管,冷卻至室溫,取10μl擴增產物用5%-7%聚丙烯醯胺凝膠或1.5%瓊脂糖電泳,溴化乙錠染色,紫外分析儀下分析結果,分子量約為450bp處出現明顯的DNA帶。
2、核酸雜交:如果凝膠電泳無清楚的DNA或需確定DNA帶的特異性時,可用標記的公用混合探針和(或)型特異探針作Southern吸印雜交、斑點雜交驗證。
按照標準方法制32P ATP標記的寡核苷酸探針,需達到約107cpm/pmol特異活性。雜交液中需含有2×106-5×106cpm探針/ml。在55℃緩慢振蕩下雜交2-3h,隨後於30-55℃下用洗滌液(2×SSC、0.1%SDS)迅速沖洗雜交膜,除去多餘探針。然後進行洗膜,其條件依所用探針而異:公用混合探針,55℃洗膜10min;MY12、MY13及MY16探針,56-57℃下10 min,並換液重洗1次;MY14及WD74探針,58-59℃下10min,亦換液重洗1次。
用PCR方法檢測HPV比核酸雜交方法優越。其敏感性高,GP-PCR方法以凝膠電泳直接分析結果,可檢出標本中200個拷貝的HPV DNA,若以核酸雜交檢測PCR產物,敏感性提高,能檢出10個拷貝的HPV DNA。
鑒於PCR技術的高度敏感性,以生殖道脫落細胞為檢材足以滿足試驗要求,避免了活檢取材、研磨組織繁雜操作。一般情況下,PCR擴增產物經凝膠電泳,觀察產生的DNA可直接作出診斷。因此,PCR技術檢測HPV實驗周期短、簡便快速。
流行病學
一、流行情況
尖銳濕疣為人類乳頭瘤病毒所引起。目前一致認為此病在增多,成為STDS中的最常見疾病,在年輕成人中患病率可達0.5%-1%。英國尖銳濕疣發病率從1970年的30/10萬增到1988年的260/10萬,幾乎增加了8倍,美國此病發病率從1966年到1984年增加了6倍。和愛滋病相似,有症状的尖銳濕疣僅代表感染者的「冰山」之頂,所以如考慮亞臨床感染在內,人類乳頭瘤病毒感染可能是發病率占第一位的性病。此感染的傳播方式包括直接與間接傳播,但以性接觸最為常見,而且越是近期損害越有傳染性,一次性接觸估計有50%被傳染的可能性;其次為直接非性接觸,如自體傳染以及新生兒經產道受染;再其次為間接接觸,通過污染傳染、推測有可能,但因此病病毒尚不能培養,未能證實。
二、尖銳濕疣發生的危險因素
(一)性行為:性伴數及過早性交是造成發生HPV感染的因素。
(二)免疫抑制:HPV感染和與HPV有關的癌似乎是慢性免疫功能抑制的晚期併發症。腎異體移植者中患CA的危險性增加。
(三)HIV感染:HIV陽性發生HPV感染及HPV相關腫瘤的機率增加。
(四)年齡妊娠:在婦科塗片中檢測HPV高峰流行率的年齡為20-40歲,隨著年齡增加,流行率穩步下降;妊娠期間的HPV檢出率高,產後HPV檢出率下降。
病原學
HPV在皮膚上引起疣贅、在咽部、肛周、生殖器粘膜上形成增殖性病變,其病毒型為小型DNA病毒。感染HPV發生病變多數屬於良性,能自行消退,但也有惡化病例。如肛周、生殖器粘膜上形成扁平上皮癌的報導。還有罕見的遺傳性皮膚疾患、疣贅狀表皮發育異常症(EV)續發的皮膚癌等,在癌細胞中檢出HPV。所以在治療初期一定要選用可以殺滅致癌病毒的產品。
HPV為乳多空病毒科A屬成員,病毒顆粒直徑50-55nm無被膜的正20面體構成的病毒殼體,具有7900鹼基對的環狀雙鏈DNA組成,電鏡下病毒顆粒的大小、形態與口多瘤病毒極為相似。乳頭瘤病毒(PV)具有種屬特異性,HPV尚未能在組織培養或實驗動物模型中繁殖。
病毒的結構蛋白組成:84%的PV顆粒,經十二烷基硫酸鈉聚丙烯醯胺凝膠電泳(SDS——PAGE)可確定病毒有主要衣殼蛋白、分子量為56.000;次要衣殼蛋白,分子量遷移於76.000處,發現4種細胞組蛋白與病毒DNA相關。
所有HPV病毒的基因組結構相似,根據在嚴格條件下進行DNA雜交的程序可確定病毒的型和亞型,不同的HPV型DNA與其他類型病毒DNA僅50%出現交叉雜交,迄今已發現60多種HPV類型,隨著研究的深入,將會鑒定出更多HPV新的類型。
治 療
由於目前沒有特效的抗病毒藥物,尖銳濕疣的治療必須採用綜合治療。
(二)提高機體免疫力。
(三)應用抗病藥物。一般只要堅持規則的綜合治療可以達到臨床痊癒,但複發幾率95%以上。
1、手術療法 對於單發、面積小的濕疣,可手術切除;對巨大尖銳濕疣,可用Mohs氏手術切除,手術時用冷凍切片檢查損害是否切除乾淨,單一手術複發幾率很高。
2、冷凍療法 利用-196℃低溫的液體氮,採用壓凍法治療尖銳濕疣,促進疣組織壞死脫落,本法適用於數量少,面積小的濕疣,可行1-2次治療,間隔時間為一周,這種方法一般可以清除疣體,容易複發。
3、雷射治療 通常用CO2雷射,採用燒灼法治療尖銳濕疣,本療法最適用女陰、陰莖或肛周的濕疣。對單發或少量多發濕疣可行一次性治療,對多發或面積大的濕疣可2-3次治療,一般在複發周期20天-3個月。
4、 電灼治療 採用高頻電針或電刀切除濕疣。方法:局部麻醉,然後電灼,本療法適應數量少,面積小的濕疣,這種方法只是清除疣體。
5、微波治療 採用微波手術治療機,利多卡因局麻,將桿狀輻射探頭尖端插入尖銳濕直達疣體基底,當看到疣體變小、顏色變暗、由軟變硬時,則熱輻射凝固完成,即可抽出探頭。凝固的病灶可以用鑷子挾除。為防止複發,可對殘存的基底部重複凝固一次。
6、β-射線治療 我們應用β-射線治療尖銳濕疣取得了較為滿意的效果,該方法療效高,無痛苦、無損傷、副作用少,複發率在85%以上,在臨床上有一定推廣價值。
7、藥物療法
(1)足葉草酯(尤脫欣、鬼臼毒素、疣迪):本療法適用濕潤區域的濕疣,例如發生於包皮過長而未曾作包皮環切除手術的龜頭及會陰部的濕疣。但對宮頸尖銳濕疣不能用足葉草脂治療。用20%足葉草酯酊劑塗到皮損處或用藥前,先有油質抗菌藥膏保護皮損周圍的正常皮膚或粘膜 ,然後塗藥,用後4-6小時,用30%硼酸水或肥皂水清洗,必要時3天後重複用藥,該藥是國外用於本病治療的首先藥,一般用一次清除疣體。但有很多缺點,如對組織破壞性大,使用不當可引起局部潰瘍。毒性大,主要表現為噁心、腸梗阻、白細胞及血小板減少,心動過速、尿閉或少尿,故使用時必須謹慎,發現上述反應時,應立即停藥。
(2)抗病毒藥:可用5%酞丁胺霜劑,或用0.25%皰疹淨軟膏,每日2次,外塗。無環鳥苷口服,每日5次,每次mg,或用其軟膏外用,α-干擾素每日注射300萬單位,每周用藥五天。或干擾素300萬單位注入疣體基部,每周2次。連用2-3周,主要副作用為流感樣症候群,這種方法複發幾率很高.
(3)腐蝕劑或消毒劑:常用有30%-50%三氯醋酸或飽和二氯醋酸,或18%過氧乙酸。用10%水楊酸冰醋酸或40%甲醛、2%液化酚、75%乙醇蒸餾水100ml混合溶液,點塗局部,用於龜頭、肛周濕疣,每日或隔日一次,效果甚好。消毒劑可用20%碘酊外塗,或2.5-5%碘酊注射於疣體基部,每次-1.5ml,或用新潔爾滅外塗或以0.1-0.2%外敷,後者需配合全身療法,清除疣體還是不錯的。
(4)抗癌藥
① 5-氟脲嘧啶(5-F u):一般外用5%軟膏或霜劑,每日2次,3周為一療程。2.5%~5%氟脲嘧啶濕敷治療陰莖、肛周尖銳濕疣,每次敷20分鐘,每日一次,6次為一療程。也可用聚乙二醇作基質,加入占其干質5%的5- F u粉劑製成栓劑,治療男女尿道內尖銳濕疣,也可用5- F u基底注射,多者可分批註射。
② 噻替哌:主要用於5-F u治療失敗的尿道內尖銳濕疣,每日用栓劑(每個含15mg),連用8天,也可將本品60mg加入10-15ml消毒水中,每周向尿道內滴注,保持半小時,副作用有尿道炎。亦可用本品10mg加入10ml浸泡患處,每日3次,每次半小時,治療陰莖、龜頭冠狀溝濕疣,主要用於經其它方法治療後,尚有殘存疣體或複發者。也可將此溶液再稀釋兩倍浸泡局部,以預防複發。
③ 秋水仙鹼:可用2-8%的生理鹽水溶液外塗,塗兩次,間隔72小時治療陰莖濕疣,塗後可出現表淺糜爛。
尖銳濕疣藥物種類繁多,治療機理各不相同,使用不當反會加重肝臟負擔,因此應該選擇性應用。在應用抗病毒藥的同時,還應注意查明導致肝,腎功能不良的副作用,標本兼治,才能達到保護身體健康、清除體內病毒的目的。
8.免疫療法
① 自體活菌疫苗免疫療法:方法採用手術切取患者自身1~2粒新鮮疣,將病原疣體(HPV病毒)及其代謝產物,經過人工減毒、滅活或利用基因工程等方法製成的用於治療尖銳濕疣的自動免疫抗毒製劑。保留了病原菌刺激免疫系統抗病毒的特性。讓自身免疫系統便會產生一定的保護物質;產生主動清除病毒能力,達到臨床治療痊癒的目的,當再次接觸到這種病原菌時,人體的免疫系統便會依循其原有的記憶,製造更多的保護物質來阻止病原菌的傷害。結果臨床應用4605例,少則1~2周,疣體全部消失,不留痕迹。療效明顯而持久,術後6個月至3年隨訪,無1例複發。
② 干擾素誘導劑:可用聚肌胞及梯洛龍。聚肌胞每日注射2ml,連用10天,停藥1-2月後,再繼續用藥。梯洛龍每日3次,每次 mg,停藥4天,或隔日口服600mg。
③ 干擾素、白介Ⅱ,卡介素、靈桿菌素,利百聯合應用,療效較佳,一般複發幾率很高。
中醫治療尖銳濕疣
由於中醫治療取材方便,治療徹底,目前仍有很多尖銳濕疣患者接受中醫治療。中醫根據患者的體質和疣體的大小,結合全身症状,常劃分為3型論治。它們是濕熱下注證、外染毒邪證和氣血瘀滯證。濕熱下注證常發生於素體肥胖,陰部潮濕的患者;外染毒邪證常發生於不潔性交的患者;而氣血瘀滯證主要見於濕疣日久,疣體灰暗的患者。
1、濕熱下注證
濕熱下注證或有肛周皮損潮濕紅潤,或有包皮過長,或有白帶過多或其他皮膚病。常伴口苦、口粘、口渴不喜飲水,大便粘滯不暢,小便黃。舌紅苔黃膩,脈弦數。這是由於肝膽濕熱下注,循經流注陰部所致。治療宜清利濕熱,解毒消疣,方藥如下:
蒼朮10g 黃柏10g 生苡仁30g 土茯苓30g 丹皮10g 通草10g 澤瀉10g 馬齒莧30g 。方中蒼朮、黃柏清下焦濕熱;生苡仁健脾除濕,具有抗病毒的功能;配土茯苓、丹皮、通草、澤瀉、馬齒莧解毒除濕,活血化瘀。如濕熱重者,可加入龍膽草10g;大便不通者,可加入蘆薈10g。
2、外染毒邪證
常見疣體增大迅速,或合併梅毒、淋病,有明確的不潔性交史。自覺症状常較輕或無,舌脈亦可正常。這是由於外染毒邪,毒氣蘊滯,故疣體增大迅速。治療宜清熱解毒,常用方藥為去疣三號方加減:
馬齒莧60g 敗醬草15g 紫草15g 大青葉15g 木賊草15g 。方中馬齒莧為主藥,清熱解毒;配合敗醬草、紫草、大青葉、木賊草加強清熱解毒、活血散結之效。如皮損灰暗,或病程較長,酌加蜂房、丹參、紅花等活血化瘀之品。
3、血瘀滯證
見於皮損暗紅或暗褐色,增長緩慢,經久不消,或有疼痛的患者。舌暗淡,苔薄白,脈細澀。這是由於毒邪結聚日久,阻滯氣機,致氣血瘀阻所致。治療宜理氣活血、化瘀散結,常用方為桃紅四物湯加減:
桃仁10g 紅花10g 川芎10g 當歸10g 白芍10g 丹參10g 蜂房10g 柴胡10g 夏枯草30g 。方中取桃仁、紅花、川芎、當歸、丹參、蜂房活血化瘀;柴胡疏肝理氣,引藥直達病所;夏枯草清熱解毒,軟堅散結。如患者為氣虛者,可加入生黃芪30g,補氣解毒,提高機體免疫力;疣體堅硬者,可加入生龍牡各30g以軟堅散結。
穿山甲,川黃連,敗醬草,赤芍,鐵膽粉,海南沉,黃芪,板藍根,野菊花,生地,茵陳.水煎服或粉碎裝零號膠囊,一日三次。
西胡椒30g,薄荷水5g,五倍子20g,共研細末,過100目篩備用.用時取少許藥粉敷患處,用手揉搓片刻,局部有麻涼,蟄痛等感覺,其程度因人而異,一般持續15~60分鐘,每日用藥數次,這個幾種中藥治療複發率很高。
尖銳濕疣的流行情況
尖銳濕疣為人類乳頭瘤病毒所引起。目前一致認為此病在增多,成為STDS中的最常見疾病,在年輕成人中患病率可達0.5%-1%。 英國尖銳濕疣發病率從1970年的30/10萬增到1988年的260/10萬,幾乎增加了8倍,美國此病發病率從1966年到1984年增加了6倍。 此感染的傳播方式包括直接與間接傳播,但以性接觸最為常見,而且越是近期損害越有傳染性,一次性接觸估計有50%被傳染的可能性;其次為直接非性接觸,如自體傳染以及新生兒經產道受染;再其次為間接接觸,通過污染傳染、推測有可能,但因此病病毒尚不能培養,未能證實。
尖銳濕疣的細胞免疫學分析
人體細胞免疫狀態是影響CA發生、轉歸的重要基礎之一。細胞免疫比體液免疫更為重要。臨床上伴細胞免疫缺陷的尖銳濕疣患者皮疹常持續不退,其外周血中抑制性T細胞數增多NK細胞功能低下,r-干擾素和白細胞介素2產生減少,而消退疣皮損中常常出現活化T細胞和NK細胞的浸潤,部分角朊細胞HLA-DR陽性。
免疫抑制或免疫缺陷時,生殖器HPV感染和HPV相關疾病的發生率均增加。尖銳濕疣中輔助性T細胞耗竭,CD4/CD8比值倒置,其值<1。在CA病人的外周血中,發現抑制/細胞毒性T細胞百分率顯著增高,輔助/誘導性T細胞的比值和輔助/抑制T細胞比值均降低。宮頸CA和宮頸上皮內瘤樣病變(CIN)病損中朗格罕細胞明顯減少。CA中NK細胞 產生r-干擾素和白介素-2減少。鮑溫樣丘疹病和肛門生殖器癌者中NK細胞對含有HPV-16的角朊細胞的溶解活性下降,可能是對疾病特異性靶細胞的識別缺陷所致,宮頸CA的角朊細胞不表達MHCⅡ型抗原(HLA-DR),無此抗原提呈功能可以破壞免疫監視作用。
預 防
控制性病是預防CA的最好方法。發現治療患者及其性伴;進行衛生宣教和性行為的控制;陰莖套具有預防HPV感染的作用。
做到一下幾點可有效預防尖銳濕疣:
1、堅決杜絕性亂:尖銳濕疣患者中60%是通過性接觸染病地。家庭中一方從社會上染病,又通過性生活傳染配偶,還有可能通過密切地生活接觸傳給家中其他人,既帶來了生理上地痛苦,又造成家庭不和,背負精神壓力。因此提高性道德,不發生婚外性行為是預防尖銳濕疣發生地重要方面。
2、防止接觸傳染:不使用別人地內衣、泳裝及浴盆;在公共浴池不洗盆塘,提倡淋浴,沐浴後不直接坐在浴池地坐椅上;在公共廁所盡量使用蹲式馬桶;上廁所前用肥皂洗手;不在密度大、消毒不嚴格地游泳池游泳。
3、講究個人衛生:每日清洗外陰、換洗內褲,個人地內褲單獨清洗。即使家庭成員間也應該做到一人盆,毛巾分用。
4、配偶患病後要禁止性生活。如果配偶僅進行了物理治療,雖然外陰部可見地尖銳濕疣消失了,但患者仍帶有人乳頭瘤病毒,還應該接受口服藥及外洗藥地綜合治療,療後複查。在此期間如果發生性行為,可使用保險套進行防護。
5、孕婦患尖銳濕疣後為了避免分娩時感染胎兒,可選擇剖宮產。產後不要與嬰兒同盆而浴。
傳播途徑
(1)直接性接觸傳染:這是最主要的傳播途徑。與患有尖銳濕疣的病人性交時,生長在外生殖器部位的疣體,由於呈外生凸出而且質地比較脆,故表面容易擦破,疣體及表皮組織內的病毒隨之脫落接種到性交伴侶的生殖器上,導致人類乳頭瘤病毒的感染而發病。所以,尖銳濕疣在性關係比較混亂的人群中很容易發生。
(2)母嬰傳染:患有尖銳濕疣的孕婦,尤其是臨床症状不明顯而子宮頸部位有病毒感染的孕婦,生殖道內會有病毒,分娩時,胎兒經過產道,導致新生兒的病毒感染,引起嬰幼兒患尖銳濕疣。
(3)間接傳播:部分尖銳濕疣病人感染人乳頭瘤病毒是通過間接的途徑,最常見者為日常生活用品如內褲、浴巾、浴盆等。因此,外出、旅遊者對此途徑應引起高度重視。
男性好發於、龜頭、、包皮系帶、腹股溝、肛門和直腸等處。而陰莖疣通常發生於外傷的皮膚表面,尿道內也可發生尖銳濕疣,但多見於尿道口,偶可發生於膀胱內,尤其包皮過長的病人更易患病。多發生於青年人。病程進展緩慢,病人多在無意中發現生殖器處長一無痛性疣狀物,其潛伏期平均為3個月。尖銳濕疣患者皮損初期為小的淡紅色丘疹,後逐漸長大,表面呈凹凸不平的柔軟乳頭樣病變,有的呈菜花狀,根部可有蒂,表面濕潤呈污灰色,時間較久者表面可有糜爛滲液,時有癢感而搔抓,可繼發細菌性感染,表面出現膿性分泌物,有臭味和疼痛。
(4)尖銳濕疣的煙霧傳染 一些研究發現在用雷射治療尖銳濕疣時產生的煙霧中有HPV存在,這提示含HPV的煙霧可能成為HPV並引起尖銳濕疣的傳染途徑。
Garden等研究報導,尖銳濕疣患者在用雷射手術時,其煙霧中可以檢測到完整的HPV DNA,進一步用HPV DNA探針進行雜交實驗證實HPV DNA存在。這一結果說明在雷射治療尖銳濕疣時的氣化過程中可能有病毒由組織釋放到空氣中。Bersbrant等對用C02雷射術和電燒灼術治療外生殖器疣的手術者進行了治療前後HPV污染的監測,結果在治療後手術者的鼻腔、鼻唇溝和眼臉粘膜有HPV污染。
近幾年來,國內學者在這方面作了些研究,有不同結果的報導。吳原等用PGR方法檢測20例雷射治療尖銳濕疣煙霧中的HPVDNA,結果只有1份標本HPV6、11型DNA呈陽性。
(5)尖銳濕疣的自體接種傳染
在臨床上發現患有外生殖器或肛門尖銳濕疣的患者,因其手常接觸尖銳濕疣後在手部或通過手傳染到身體其他部位皮膚粘膜而引起尖銳濕疣。國外報導1例5歲男童患肛門尖銳濕疣,後其手指部發生疣狀損害,並在肛周和手指部疣組織中發現了相同亞型的HPV,認為其可能是自體接種而發病。Fairley等觀察進一步證明了生殖器尖銳濕疣可通過手與生殖器接觸而自體傳染。
為什麼尖銳濕疣通過皮損傳染?
尖銳濕疣的病毒HPV是一種明顯具有宿主和組織特異性的DNA病毒。因此,HPV只能感染人類,人類是HPV的惟一宿主。而且HPV具有嚴格嗜上皮細胞的特點,HPV侵入機體後,該病毒主要限定於皮膚和粘膜上皮細胞。HPV不進入血液擴散到全身,不產生毒血症等,也不會引起人體內臟器官尖銳濕疣損害。
在動物模型中,皮膚粘膜上皮的損傷是導致HPV感染必需的因素。因此,HPV進入皮膚粘膜上皮細胞之前首先要有皮膚粘膜的破損。這種破損可能是輕微的,往往用肉眼看不見,也可能是較明顯的損傷。在人體易受HPV感染的部位是外生殖器官,也是在性交過程中皮膚粘膜容易受損傷之處,如在女性的陰道口、後聯合、尿道口和陰道壁,在男性的包皮內側、冠狀溝、系帶等處。此外,肛門也是HPV感染的好發部位。
因此,在性交等過程中外生殖器官和/或肛門的皮膚粘膜只要有微小的損傷時,HPV就有機會進入機體。HPV進入機體皮膚粘膜後,主要潛伏於表皮內基底細胞間,也有個別報告少數病毒在真皮中存在。一旦時機成熟HPV則進人角朊細胞內進行增殖。
治療誤區
尖銳濕疣容易複發、不能治癒、無法生育,這些小廣告上宣傳的尖銳濕疣的「惡果」,會讓病人感到掉進無底深淵,背負巨大的壓力。其實,尖銳濕疣並非洪水猛獸,這些認識上的誤區反而會加重病情。
誤區一:容易複發
解答:一般來說,尖銳濕疣複發最常出現於治療後3個月內,隨著時間的延長,病人傳染性降低,複發的可能性亦降低。患者經治療後6個月不複發,就算臨床治癒了。如果治療後一年不複發,那麼以後複發的可能性極小,傳染的可能性也極小。因此,治療後的第3個月是道「坎」,在這期間患者要隨時去醫院檢測病情,合理用藥,不要盲目地換藥。
誤區二:不好去根
解答:尖銳濕疣的病原體為人乳頭瘤病毒,它們通常不進入血液,在進入人體後可潛伏於表皮基底層,然後隨著表皮複製進入細胞核內,引起細胞的分裂,同時形成臨床所見的皮損。治療後有些患者反覆發作,這可能與亞臨床感染、潛伏感染或再感染有關,經多次治療,大都可控制複發,也有少數長期帶病毒的患者,經一段時間後,病毒可隨機體免疫狀態的改善而被抑制乃至消失。
誤區三:不能生育
解答:尖銳濕疣徹底治癒後無傳染性,不影響懷孕和生育。患者經正規治療後,如果症状消失,一年後不複發,即可考慮結婚、生育。
誤區四:性伴是否一定會被傳染上尖銳混疣?
解答:大部分患者或性伴有冶遊史,研究證實大於40%的患者配偶同患尖銳濕疣,20%—30%患者合併有其他性病,這表明尖銳濕疣主要是通過性關係傳染的,但也有相當部分的病人的配偶或性伴並末發生皮損,這可能與受染者的免疫狀況有關。尖銳濕疣患者的1次性接觸感染率高達60%,好發於性生活易破損的部位。但是臨床上不是有的接觸者都發生尖銳濕疣,這可能與接觸的病毒數量和患者病期有關。
注意事項
據數據統計,國外有1/3初發的外生殖器疣在6個月內可以自行消退,2/3的疣則不會消退,並進一步病情加重。這意味著初發尖銳濕疣患者可以等待,若超過6個月疣體仍不消退時再進行治療。但從臨床所觀察的實際情況來看尖銳濕疣自發性消退者極少見,絕大多數尖銳濕疣會進一步病情加重。因此等待尖銳濕疣自行消退是一種消極的辦法。專家的觀點是儘管尖銳濕疣有自行消退的可能性,還是要儘早地積極治療。若要等待其自行消退首先應是單發性尖銳濕疣、損害較小,同時應在疣體未繼續增大,且無新發損害時方可等待。尖銳濕疣的治療既是一個簡單的過程、也是一個複雜的過程。簡單是因為單一去除可見疣體後不用其他特殊治療即可達到治癒後不再複發。複雜是因為儘管在去除可見疣體後加用一些全身性綜合治療方法等,尖銳濕疣仍反覆複發,長時間不愈。儘管如此,絕大多數尖銳濕疣還是可以徹底治癒的。在治療尖銳濕疣前和在治療尖銳濕疣的過程中,醫生要對患者各方面的情況有比較全面的了解,並要求患者注意有關事項以利尖銳濕疣的治療。
1、治療尖銳濕疣首先要消除尖銳濕疣患者的恐懼心理。目前,一些對性病的不正確宣傳,使許多尖銳濕疣患者恐懼、憂慮、精神負擔過重,擔心不能治癒、癌變等不良後果。這種心理機能失調,可擾亂機體正常免疫功能,使機體免疫功能和抗病毒能力降低,易於病毒繁殖,且常成為尖銳濕疣複發、治療困難的原因。因此,要耐心對患者講解,使患者對其病情有深入的了解,以利治療。
2、對確診為尖銳濕疣的患者要進行其他性病的檢查。對尖銳疣患者要進行有關性病的檢查,特別是要進行梅毒、淋病、非淋菌性尿道生殖道炎、生殖器皰疹、軟下疳、愛滋病等性病的檢查,若發現有相關疾病應進行治療。
3、檢查尖銳濕疣患者有無其他局部的感染。尖銳濕疣患者有可能伴有某些局部感染,如真菌感染、滴蟲感染、細菌感染等,尤其是女性要檢查有無真菌性陰道炎、滴蟲性陰道炎或細菌性陰道病等疾病,並進行相應治療。
4、了解尖銳濕疣患者性伴或夫(妻)有關情況。要進一步了解尖銳濕疣患者性伴或夫(妻)有無感染尖銳濕疣等性病,並進行全面檢查,若發現相關疾病應同時進行治療。
5、要了解尖銳濕疣患者全身狀況。進一步檢查尖銳濕疣患者有無全身性疾病,如有無免疫性疾病,病毒感染性疾病等,若有要同時積極治療。
6.尖銳濕疣患者在治療期間應禁止性生活。尖銳濕疣患者尤其是在疣體未完全消退時應禁止性交,以防加重病情、尖銳濕疣擴散或傳染給他(她)人。若經治療,尖銳濕疣損害消退後月余,尖銳濕疣無複發且無新發損害者性交時應使用保險套預防傳染,並控制性生活頻度。
7、治療期間患者要注意休息。特別是要注意精神放鬆,避免過度緊張、疲勞;避免勞累;注意加強營養,多食富含蛋白質和維生素類食物。
8、尖銳濕疣患者要勤洗病變局部,保持局部乾淨、乾燥。
9、尖銳濕疣患者的生活用品要單獨使用。尖銳濕疣患者的生活用品,特別是內衣褲、毛巾、盆等應單獨使用,並做好消毒處理,以防傳染。
鑒 別
尖銳濕疣與假性濕疣應當互相區別。假性濕疣是近年來新認識的一種疾病。假性濕疣多見於青年婦女,未婚或已婚均可發生;發病年齡主要為18~40歲,發病率為16%~18%。臨床表現為1~2毫米大小的丘疹,淡紅色,群集不融合;表現光滑,形似魚子狀或絨毛狀,觸之有顆粒樣感;分布在小陰唇內側面或陰道前庭。假性濕疣一般沒有什麼自覺症状或僅有輕度瘙癢感,臨床上容易與尖銳濕疣相混淆。
近年來隨著性病防治知識的普及,人們漸漸知道了性病的早期症状有陰部流膿、生瘡、長疹子等。但有些人由於對性病的恐懼和了解不多,誤以為凡是在陰部長疹子都是跟性病有關。其實 ,有許多疾病可引起女性陰部皮疹,其中最易於尖銳濕疣混淆的就是假性濕疣。此病是表皮細胞的一種良性增生,屬於人體生理髮育上的一種變異,只因疹形在臨床上與性病尖銳濕疣相似,尤其與初發者類似 (均為粟粒大、淡紅色小丘疹 ),再加上實驗室鑒別診斷技術又要求過高 (如需用免疫電鏡法等 ),故容易被誤診為性病。
假性濕疣好發於青春期女性,以 20~ 35歲已婚者居多。此病非傳染所得,更不是經性接觸傳播,臨床所見配偶多無感染,所以不是性病。此病主要症状是有小皮疹,女性長在兩小陰唇內側和陰道前庭,有少數長在陰道內及陰道口。男性則多長在陰莖龜頭冠狀溝處。這些小疹左右對稱,密集,1~ 2毫米大小,白色或淡紅色,有的呈絨毛狀突起,但其大小無變化,即使用藥物治療,疹子也不消退。這種疹子不融合,無根蒂,不會像尖銳濕疣的疹子那樣越長越多,可蔓延到外陰、肛門周圍及尿道等處,也不會像尖銳濕疣的疹子那樣能長成乳頭狀或菜花狀的贅生物。客觀上它常因無自覺症状或僅有輕度瘙癢而未被注意,或在體檢及無意中發現。
假性濕疣比尖銳濕疣發病率高,在健康人群有一定發病率。據國外資料介紹,在健康男子中有 10%的人,健康女子中有15%的人患有不同程度的假性濕疣。我國某地調查四千多名女工,查出患假性濕疣者五百多例 ,患病率為 12. 5%,而查出患尖銳濕疣者僅33例 ,患病率約為0. 75%。有人對部分性病門診的初疹為尖銳濕疣的病例進行調查,發現大約有 42%屬於這種假性濕疣。由於假性濕疣在顯微鏡下可見到組織有慢性炎症及增生,所以有人認為此病的發生與念珠菌感染、分泌物較多、處於性活躍期、長期慢性非特異性刺激等有關。因其不會引起任何功能障礙,亦不傳染,所以患此病症狀者不必有任何心理負擔,可以照常工作與生活,不需要用藥治療,平時只需注意保持生殖器清潔乾燥就可以了。
需要與尖銳濕疣相鑒別的病
需要與之相鑒別的病常見的有下述幾種:
(一) 扁平濕疣 為表現扁平的潮濕的丘疹,常常融合,基底不窄,可找到梅毒螺旋體,梅毒血清學陽性。
(二) 女陰假性濕疣 又稱女陰尖銳濕疣樣丘疹,多見於青壯年。皮疹位於兩側小陰唇內側面,為群集不融合的魚籽狀或息肉狀小丘疹,觸之有顆粒感或柔軟感,淡紅色,較潮濕,一般無自覺症状,有的有輕度癢感。
(三) 陰莖珠狀丘疹 多見於青壯年,為冠狀溝部珍珠狀半透明丘疹,白色、淡黃或紅色,呈圓錐狀、球狀或不規則狀,沿冠狀溝排列成一行或數行,甚或包繞一圈,無明顯覺症状。
(四) 鮑溫樣丘疹病 皮疹常由多個色素性丘疹組成,也可單個出現,散在分布或有群集傾向,排列成線狀或環形,嚴重可融合成斑塊,發展緩慢(數月或數年),本病為原位鱗癌,或由尖銳濕疣發展而來。本病女性稍多,分布部位主要在大小陰唇、肛周。
(五) 皮脂腺異位症 丘疹在粘膜內,無重疊生長,多為淡黃色。
(六) 皮脂腺增生 淡黃丘疹,無蒂,無棘刺,無重疊,無融合。
(七) 系帶旁腺增生 包皮系帶兩側成對排列的皮色或淡紅色丘疹,有的表面可見輕度棘刺狀。丘疹基底不窄,粟粒或針頭大,無明顯自覺症状。
(八) 傳染性軟疣 單個不融合的皮色半球形丘疹,周圍光滑,中央有臍凹,可擠出軟疣小體。
亞臨床型尖銳濕疣
過去認為生殖器等處的HPV感染,通常表現為疣,人們在長期的診治尖銳濕疣過程中,發疣體經治療消失後很容易複發,且總覺得治癒很困難。但後來由於病毒學和臨床方法學的改進和發展,揭示了這類疣體僅代表大冰山上的尖峰,而有大量的亞臨床型的尖銳濕疣未被發現。因為這些病人患處肉眼所見不到的疣體,可數年無症状而成為帶病毒者,通過性接觸更容易感染他人,因而應該引起足夠重視。
所謂亞臨床型者即肉眼未發現疣體,但在組織病理上有尖銳濕疣的改變,發白試驗陽性,有些與臨床型同時存在,經發白試驗後,可以一目了然,也有與宮頸原位癌或陰莖癌同時存在者,因此在診斷各種性病、尖銳濕疣或生於生殖器、肛門部位的皮膚腫瘤時,不要忽視亞臨床型尖銳濕疣的存在。
實驗室檢查
典型的尖銳濕疣一般不需作實驗室檢查即可作出診斷。當患者症状不典型,部位不典型,特別是婦女,其陰道口可有類似於尖銳濕疣的假性濕疣,需作實驗室檢查以明確診斷。常用的實驗室檢查有如下的方法:
(1)細胞學檢查 取陰道、子宮頸等部位的濕疣組織作成塗片,作帕氏染色。在塗片中可以見到兩種細胞,一種細胞的核周圍有暈環,它佔據了細胞漿的大部分,而將細胞漿壓縮到邊緣呈濃縮狀,此種細胞稱為空泡化細胞,它來源於淺層的鱗狀上皮細胞;另一種細胞稱為角化不良細胞,可單個或成堆分布,胞漿呈橙紅色至淡黃色,核小而緻密。在尖銳濕疣病的的塗片中這兩種細胞常可混合存在。
(2)組織病理變化 主要為角化不全,棘層高度肥厚,乳頭瘤樣增生。粒層和棘層上部細胞有明顯的空泡形成。棘細胞基底細胞有相當數量之核分裂,頗似癌變,但細胞排裂規則,且增生上皮和真皮之間境界清楚。
(3)組織化學檢查 取少量病損組織製成塗片,用特異性抗人類乳頭瘤病毒的抗體作染色。如果病損中有病毒抗原,則抗原抗體結合,在用過氧化物酶抗過氧化物酶方法中,核可被染成紅色。此法特異性強且較迅速,對診斷有幫助。對尖銳濕疣的實驗室檢查,目前還很不成熟,組織學檢查和組織病理檢查都有一定的誤診率,需在條件好的醫院檢查。
危 害
如果尖銳濕疣不及時治療,它會不斷生長,增大,數目增多,也可相互融合呈乳頭狀、雞冠狀、鵝卵石狀、菜花狀等外觀,大小不等,可長成巨大的尖銳濕疣疣體。常有瘙癢及壓迫感,若合併細菌感染可有惡臭。壓迫臨近的組織器官出現相應的壓迫病狀。在常見的幾種性傳播疾病中,要數尖銳濕疣最難治,而近年來尖銳濕疣的發病率又上升很快。 尖銳濕疣是由乳頭狀瘤病毒引起,易在溫暖潮濕環境中生長繁殖,故外生殖器是其最適宜的部位。少數人會因接觸被病毒顆粒污染的日常生活用品,如內褲、浴盆、浴巾等傳染。使機體免疫功能和抗病毒能力降低,所以要使用疣克搭檔進行全身抗病毒治療,再提高自身免疫能力。患尖銳濕疣疾病的病人,如果治療不積極、不徹底,尤其是有的帶有高危型病毒,傳染性強,可傳染給家人或其他人,造成傳染。傳染性越強,機體免疫系統受到抑制,疾病越不容易痊癒,可以長期反覆複發,最後,有導致癌變的可能。約15%的宮頸尖銳濕疣、10%的外陰及肛門周尖銳濕疣可以發展成惡性腫瘤;18%的陰莖癌和9%的女陰癌是由尖銳濕疣誘發的。當然幾率是很小的,時間可能為5~40年不等。但不是所有的hpv病毒感染都會變癌,也與hpv病毒的類型有關。所以患者不必恐慌,幾率是很低的。如果治療積極、徹底,完全可不發生以上病變。而且,有一些病毒內還可能經過一定時期後消失。
(一)HPV與皮膚腫瘤的發生有關:它在皮膚癌和其他解剖部位的腫瘤似乎起決定作用。口腔良性贅生物和癌前病變,皮膚鱗狀細胞癌組織中可發現HPV-11、16、18型DNA,曾報導喉部HPV-6乳頭瘤惡變成喉癌,皮膚疣狀表皮發育不良(EV)是HPV潛在致癌作用的證據,EV皮損中發現多種HPV型DNA,並在患者皮膚鱗狀細胞癌中檢出HPV-5、8、14、17及20型,皮膚鱗狀細胞癌似乎是由先已存在的病毒性損害惡變而來。
(二)尖銳濕疣與肛門生殖器癌:生殖器癌與HPV類型有一定的關係。利用DNA雜交技術發現生殖器癌組織中存在HPV-6、11、16、18型等。
1、宮頸癌:根據HPV與宮頸癌的關係,可將其分為兩大類型:低危型主要指HPV-6、11型,高危型是指HPV-16、18型,Gissmann等觀察到在侵襲性宮頸癌中,有57.4%患者存在著HPV-16、18型,其他學者也有相同發現。還有人從侵襲性宮頸癌中分離出HPV-33和35型。
2、皮膚鱗狀細胞癌(SCC):HPV感染而發生的CA也可能是癌前損害,並可發展成肛門生殖器SCC,這表明HPV是女陰、陰莖及肛門生殖器SCC的重要因素。CA,巨大CA和疣狀SCC組成一個生殖器癌前病變和癌的損害病譜,有些部位生殖器癌病例在其周圍皮膚有CA存在,有時肉眼見為典型的CA,但組織學檢查中發現SCC的孤立病灶。
3、鮑溫樣丘疹病:常見於陰莖、女陰或肛門周圍,曾在皮損內發現HPV-16型DNA。
尖銳濕疣常見併發症
1.細菌感染 尖銳濕疣局部治療後繼發細菌感染是尖銳濕疣治療過程中最常見的併發症之一,繼發細菌感染的臨床表現主要在治療的局部發生,輕者為局部紅腫、少量分泌物、輕微疼痛;重者局部紅腫、化膿、疼痛明顯;嚴重者可發生局部淋巴結腫大、疼痛以及發熱等全身不適。
(1)細菌感染的原因 並發細菌感染多發生冷凍療法、雷射療法、手術切除等治療尖銳濕疣之後,其原因有以下幾個方面:a.尖銳濕疣損害較大,治療瘡面較大、較深、b.治療後局部清潔衛生不夠;c.患者在治療後不注意休息,局部組織摩擦機會增加,進一步損傷創面;d.治療瘡面處理不正確;e.患者免疫功能下降,抵抗力低下。
(2)細菌感染的防治 a.在尖銳濕疣治療前要清潔局部皮膚,雷射和手術治療前要做好局部消毒、 b.冷凍、雷射和手術治療尖銳濕疣後患者要注意局部清潔衛生,保持乾燥,可用1:8000--1:10000高錳酸鉀溶液清洗局部。此外,可常規給予口服抗生素3天,以防細菌感染;c.患者要注意適當休息,減少活動;d患者要加強營養,提高自身免疫力和抵抗力;e.細菌感染髮生後要加強全身用抗生素治療和局部抗菌藥物治療。
2.瘡面出血、糜爛 在腐蝕藥物療法、冷凍療法和雷射療法等去除尖銳濕疣後,創面可發生輕重不等的糜爛和出血。
(1)糜爛表現為無正常表皮,露出濕潤面,基底和邊緣皮膚都為紅色,有多少不等的滲出液。出血可能比較明顯如較大血管損傷,或不十分明顯如少量滲血,包傷口的紗布、內褲及局部有血跡或血痂。
(2)糜爛或出血的原因 糜爛都發生在腐蝕藥物治療後,藥物在去除尖銳濕疣後都會發生輕重程度不等的糜爛,嚴重者可發生潰瘍,這是藥物本身的屬性引起的。但發生糜爛的程度可由人來控制,如有些醫生或病人對所用藥物了解不十分清楚,往往因為性急而用藥量過多、治療範圍過大、用藥次數增加等則可引起明顯的糜爛或潰瘍發生。出血多發生在雷射術或刮術等過程中或治療後。
其原因有:a.瘡面過大、過深,術中支付止血不徹底;b.清洗瘡面過程中結痂脫落;c.患者術後活動過多或劇烈活動,瘡面與瘡面、瘡面與正常皮膚摩擦或引起結痂脫落。
尖銳濕疣治癒標準
治癒標準為疣體消失,預後好,治癒率高,但易複發,治癒後反覆複發的尖銳濕疣,應及時取活組織檢查排除惡變。
防止尖銳濕疣複發的方法:
尖銳濕疣治療的方法雖然較多,且均有一定療效,但都有程度不等的複發率。因此重點應放在預防複發上。
1、及時徹底治療現有病症,醫生應區別情況地選用不同方法為患者進行精心治療。要掌握治療範圍廣度和深度,既保證減少或防止複發,又注意減少治療後感染及疤痕等後遺症;更應注意特殊部位(如陰道及肛門內病變)的治療。如果是夫妻雙方患病,一定要注意同時進行徹底治療。
2、治療期間應停止性生活,治癒後定期複查並注意性衛生,以保持清潔和乾燥,減少複發。
3、增強抵抗力,患者應解除思想顧慮,注意勞逸結合、飲食起居、寒暖暑濕等,以保持身心健康。
4、防止尖銳濕疣複發的根本問題是不要再接觸感染源。患者要潔身自好,杜絕性亂,避免再度感染。
隨著尖銳濕疣的發病率逐年增高,而且有癌變的可能,因此,發病後應及時去醫院檢查治療,千萬不可諱疾忌醫。
為什麼外用藥治療尖銳濕疣比較好?
目前治療尖銳濕疣的方法有很多,但是最為方便有效安全的方式是用中藥外用藥物治療。 大類而言治療尖銳濕疣無非兩種方式,物理治療方式和外用藥治療。物理治療有雷射手術等明顯傷害皮膚的治療方式。外用藥治療包括有西藥和中藥外用藥物治療。
通常用來去除疣體的外用藥物,一般分為含有腐蝕性成份的西藥製劑,和不含腐蝕性成份的中藥製劑兩種。含有腐蝕性成份的藥物,一般通過對局部疣體組織的腐蝕,使疣體自身發生溶解、潰爛,進而疣組織出現壞死,從而脫落達到去除疣體的目的,但是這種藥物通常可以傷及真皮組織,容易造成疤痕。不含腐蝕成份的外用藥,一般通過抑制病毒所寄生的細胞對外界氧的攝取,使帶有病毒的細胞因攝氧不足而死亡、最後脫落,在疣體脫落的同時,病毒細胞也隨之離開人體皮膚,沒有腐蝕性,不傷害真皮層,因而不會留下疤痕。
女性尖銳濕疣複發的原因
一、HPV的感染特點:原發損害周圍及陰部、肛門附近有HPV潛伏感染;目前大多數治療方法只是去除有症状疣體,但並不能完全清除體內的HPV感染,有些感染者可以沒有任何臨床表現,稱之為「亞臨床感染」 ;原發損害治療不夠徹底,如雷射燒灼過淺,使治療後的殘餘皮損中仍含HPV;部分病人尿道內(60%)或陰囊(22%)是HPV貯存庫,是外陰HPV的散布源。
二、局部環境:局部潮濕、有炎症及分泌物增多、妊娠、包皮過長、痔瘡、合併其它性病等情況下,尖銳濕疣均有可能複發。
三、免疫功能:據相關資料表明,免疫力低下的個體如腎移植、惡性腫瘤、糖尿病、愛滋病、免疫抑制性化療和應用糖皮質激素等病人,尖銳濕疣的發病率及複發率均顯著增加,且疣體體積也較大。
四、精神狀況和睡眠:神緊張、焦慮、勞累和經常熬夜也促進尖銳濕疣複發。
五、妊娠狀況:妊娠期婦女具有較高的尖銳濕疣發病率,且複發率相對較高,這與妊娠期的內分泌功能變化有關。
口腔尖銳濕疣病因分析
口腔尖銳濕疣治療越來越受關注了,因為尖銳濕疣的危害超出了人們的意料,只有引起人們的重視才行這樣才能更好的達到治療的效果。
1、通過PCR技術診斷出咽喉尖銳濕疣,很顯然咽喉尖銳濕疣都是由於不潔口交而感染的。他們當中或是自己,或是配偶有婚外性行為,而口交又是咽喉尖銳濕疣的直接傳染方式。這就需要提醒有口交習慣的夫妻,一要養成良好的性心理,杜絕婚外性行為;二要愛護自己和自己的配偶,體會配偶作為愛人的一種內涵。自己一旦感染了這種不該感染的病,應及時到正規醫院診治,沒有治癒之前,一定不要同房,不要和配偶做各種性接觸,自己的內褲也要單獨清洗和消毒。如果不加註意,不但傳染給愛人,也有可能傳染給無辜的孩子。
2、尖銳濕疣長在口腔里的情況是非常少見的,就算有口交行為也不大可能在這個部位長出尖銳濕疣。正常人的口腔中也有高低不平的突起,尤其是在舌頭部位。
3、口腔尖銳濕疣的臨床表現為:病變多位於舌系帶及其附近,皮疹隆起呈乳頭狀、菜花狀、雞冠狀或鵝卵石樣外觀,綠豆至蠶豆大小,邊界清楚,數目1~10個不等。
參看
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 關於「尖銳濕疣」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |