非淋菌性尿道炎
| A+醫學百科 >> 疾病百科 >> 炎症 >> 非淋菌性尿道炎 |
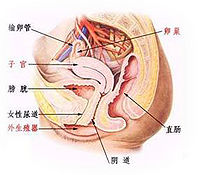
非淋茵性尿道炎(nongonococcal urethritis, NGU)是指由淋菌以外的其它病原體,主要是沙眼衣原體、尿素分解支原體所引起的尿道炎。本病目前在歐美國家已超過淋病而躍居性傳播疾病首位。我國病例亦日益增多,成為最常見的性傳播病之一。 非淋菌性尿道炎是由性接觸傳染的一種尿道炎,但在尿道分泌物中查不到淋球菌。女性還有子宮頸炎等生殖道的炎症。病原體多為衣原體,支原體、滴蟲、皰疹病毒、念球菌、而衣原體、支原體的感染佔80%以上。
目錄 |
基本概述
尿道炎可分為兩類,淋菌性尿道炎和非淋菌性尿道炎。
前者是指淋病雙球菌致成的尿道炎,也稱為特異性尿道炎。
而後者則指的是淋病雙球菌以外的其它微生物所致的尿道炎,也稱為非特異性尿道炎。這類尿道炎中,已知其病原體的,則稱為真菌性尿道炎和滴蟲性尿道炎等,而不再包括在非淋菌性或非特異性尿道炎之內。
目前,通常被稱為非淋菌性尿道的是指衣原體(佔40%-50%)、支原體(佔20%-30%)及一些尚不明致病病原體的尿道炎。
病原體
非特異性尿道炎與淋病一樣,也多發生於青年性旺盛期,25歲以下佔60%。60年代以來非特異性尿道炎發病率驟增,在歐美已超過淋病居性傳播疾患發病率的首位。80年代美國每年發生的病例達300-1000萬人。
(一)衣原體
根據許多國家報告,NGU中30%-50%,淋病病人中20%和性活動強但無尿道炎症状的人中0.5%,以目前常用的培養方法,尿道分泌物可培養出衣原體。女性病人因多數無症状或僅表現為白帶增多等婦科症状,難以確定其發病率,有人估計女性病人可能為男性的4倍。 衣原體是一種寄附於腺上皮細胞胞漿內的微生物。呈球型,有特殊的生長周期。每個生長周期有兩種發育型。 感染型為原體(elementary body)呈球形,大小介於細菌與病毒之間(300-400mm)。原體可在細胞外生存,有感染性。當其附著在易感細胞表面時,被細胞吞飲,在細胞內原體變成另一種繁殖型。 繁殖型即始體(initial body)始體呈圓形或橢圓形。始體按二分裂方式繁殖,最後始體重新組織成原體,從細胞內釋放出來,再感染其他健康易感細胞。整個生長周期為72h。 衣原體分類:1、鸚鵡熱衣原體。2、沙眼衣原體(Chlamydia trachomatis) 沙眼衣原體至少有15個血清型。D-K8種血清型與NGU有關。L1、L2、L33個型與性病性淋巴肉芽腫(第四性病)有關。
(二)支原體
1、分解尿素支原體(ureaplasma ure-alyticum)是一種原核微生物。能產生尿素分解酶分解尿素。呈球杆狀。因其缺乏堅硬的細胞膜,故不為青黴素所抑制,四環素、紅霉素、壯觀黴素對之有效。現已從人類泌尿生殖道分離出來7種支原體,其中分離率較高而與泌尿生殖道疾病有關,是分解尿素支原體,其次是人型支原體。嬰兒或無性交接觸的女性生殖道內找不到分解尿素支原體。而性生活越亂,這種支原體陽性率也越高。Mc Donald 1982年報告587例急性尿道炎症状病人中,209例(36%)中段尿中分離出分解尿素支原體。
2、人型支原體(mycoplasma hominis)支原體對外界環境抵抗力弱,45℃15min即可被殺死。對肥皂、酒精、四環素、紅霉素敏感。 衣原體除致成尿道炎、眼結膜炎外,還可致成其他生殖器官炎症,如附睾炎、前裂腺炎、宮頸炎、陰道炎、輸卵管炎及盆腔炎等。新生兒通過感染的產道可誘發眼結膜炎、肺炎。男性同性戀者,可患直腸炎及咽炎。
傳播
因為ngu發病緩慢,症状輕,不容易受到重視。引起非淋菌性尿道炎的病原體可持續存在數月之久,且治療需要較長時間。未正規用藥後有併發症者,可長期帶菌。性交時不用陰莖套,也造成了非淋菌尿道炎的不斷擴大流行。
臨床症状
1、非淋菌性尿道炎潛伏期為10-20天。
2、起病不如淋病急,症状拖延,時輕時重,但比淋病輕。約50%的病人有尿痛、尿道癢等症状。初診時很易被漏診。男性非淋菌性尿道炎表現為尿道不適、發癢、燒灼感或刺疼,尿道紅腫,尿道分泌物多為漿液狀、稀薄、晨起有「糊口」現象。女性非淋菌性尿道炎表現為宮頸的炎症和糜爛、分泌物增多,宮頸分泌物中有多數分葉型白細胞(高倍鏡下每視野超過10個),陰道及外陰瘙癢,下腹不適感。注意:有些病人可無症状或症状不典型,易被漏診。宮頸分泌物中有多數分葉型白細胞(高倍鏡下每視野超過10個)。
3、尿道分泌物少,稀薄,粘液性或粘膜膿性。較長時間不排尿(如晨起)尿道外口可溢出少量稀薄分泌物。有時僅表現為晨起痂膜封住尿道口或污染內褲。檢查時,需由後向前按擠前尿道才可能有少許分泌物由尿道口溢出。有時病人有症状無分泌物,也可無症状而有分泌物。
4、常與淋病同時感染。前者先出現淋病症狀,經抗淋病治療後,淋球菌被青黴素殺死,而衣原體、支原體依然存在。在感染1-3周後發病。臨床上很易被誤認為淋病未治癒或複發。
5、處理不當或治療不及時可引起併發症(1%)。如急性附睾炎、前列腺炎、結腸炎、咽炎。女性宮頸炎、宮頸糜爛、前庭大腺炎、陰道炎、輸卵管炎、盆腔炎、異位妊娠、不育等。
6、新生兒通過感染的產道、生後3-13d可發生眼結膜炎,眼部有粘液膿性分泌物,也可無分泌物。但多不侵犯角膜。下生後2-3周可發生肺炎。症状不斷加重,呼吸急促為其特點,但不發熱。其中半數患兒有眼結膜炎。
7、極少數病人可伴發Reifer症候群:尿道炎、關節炎、角膜炎、結合膜炎及皮疹。
診斷
1、1-3周內有不潔性交史,或配偶有感染史。不潔性交史、潛伏期及症状。
2、尿道分泌物塗片及培養排除淋球菌、念珠菌及其他細菌感染。塗片有大量白細胞,10-15個以上/400倍,5個以上/1000倍顯微鏡檢。
3、尿道分泌物或宮頸刮片,單克隆衣原體熒光抗體檢查或培養。標本取法:男性2h以上不排尿,棉拭子插入尿道2-4cm,輕輕旋轉5s,放置2-3s,然後取出培養。女性用窺陰器充分露暴宮頸,第一根拭子將宮頸表面分泌物擦掉,第二根拭子插入宮頸1-2cm,旋轉10s,停2-3s,取出拭子,不要碰陰道壁。
非淋菌性尿道炎診斷標準
(1)有不潔性接觸史。
(2)潛伏期1~3周。
(3)常見的臨床表現:男性患者常有漿液性或粘液膿性分泌物從尿道口流出或排尿疼痛。女性患者常有尿頻及排尿困難。如波及宮頸時,表現為炎症和糜爛,分泌物增多,陰道及外防瘙癢,但也有些病人無症状。
(4)分泌物塗片和培養無淋菌者,分泌物塗片,革蘭氏染色或展起首次(或尿後2~3小時)小便做離心沉澱,取沉澱物進行檢查,高倍鏡下每視野有10~15個以上多形核白細胞者,培養可檢出衣原體或支原體。
非淋菌性尿道炎(簡稱NGU)是由性行為傳播的由淋菌以外其他病原體引起的尿道炎的統稱。臨床上有不少由性接觸引起的尿道炎,其尿道分泌物土片和鏡檢到找不到淋球菌,用青黴素治療亦不生效,這些病變是由衣原體、支原體或真菌等引起的,都可統稱為非淋菌性尿道炎。由於NGU的病原體常與淋球菌交叉感染,且部分淋病患者經過一段抗淋治療後,淋病性尿道炎症状雖有所改善,但卻始終不能痊癒,檢查又找不到淋球菌,故被人們稱之為淋病後尿道炎。
近年來NGU發病例數不斷增加,並常與淋病合併存在,其發病率目前已居性傳播疾病之首位。本病亦好發於青年性旺盛期。
非淋菌性尿道炎診症状
1、潛伏期:1-4周。
2、起病不如淋病急,症状拖延,時輕時重,但比淋病輕。約50%的病人有尿痛、尿道癢等症状。初診時很易被漏診。女性非淋菌性尿道炎症更輕,無尿痛或輕微尿痛,可出現少量分泌物。有時宮頸也有炎症或糜爛,宮頸分泌物中有多數分葉型白細胞(高倍鏡下每視野超過10個)。
3、尿道分泌物少,稀薄,粘液性或粘膜膿性。較長時間不排尿(如晨起)尿道外口可溢出少量稀薄分泌物。有時僅表現為晨起痂膜封住尿道口或污染內褲。檢查時,需由後向前按擠前尿道才可能有少許分泌物由尿道口溢出。有時病人有症状無分泌物,也可無症状而有分泌物。
4、常與淋病同時感染。前者先出現淋病症狀,經抗淋病治療後,淋球菌被青黴素殺死,而衣原體、支原體依然存在。在感染1-3周後發病。臨床上很易被誤認為淋病未治癒或複發。
5、處理不當或治療不及時可引起併發症(1%)。如急性附睾炎、前列腺炎、結腸炎、咽炎。女性宮頸炎、宮頸糜爛、前庭大腺炎、陰道炎、輸卵管炎、盆腔炎、異位妊娠、不育等。
6、新生兒通過感染的產道、生後3-13d可發生眼結膜炎,眼部有粘液膿性分泌物,也可無分泌物。但多不侵犯角膜。出生後2-3周可發生肺炎。症状不斷加重,呼吸急促為其特點,但不發熱。其中半數患兒有眼結膜炎。
7、極少數病人可伴發Reifer症候群:尿道炎、關節炎、角膜炎、結合膜炎及皮疹。
檢查
1、分泌物塗片和培養淋球菌均為陰性而塗片鏡檢,在油鏡(1000倍)視野下多形核白細胞超過4個或者晨尿,前段尿15毫升沉澱在高倍(400倍)視野下,每視野多形核白細胞超過15個,有診斷意義
併發症
男性:附睾炎、前列腺炎、精囊炎。衣原體還可影響精子活力,造成性功能障礙。
治療原則
非淋菌性尿道炎確診後,採用廣譜抗生素療法,並且強調要連續不間斷用藥,要規則、定量、徹底治療。治療後10-20天複查再次均為陰性,並用臨床症状消失為治癒。本病治療時所需的療程較長。
西藥治療
1、目前對四環素、強力黴素、紅霉素已有不少菌株產生耐藥。新一代合成抗菌藥喹諾酮類,不但對衣原體、支原體有效,對淋球菌也高度敏感。
4、鏈黴素、壯觀黴素對衣原體無效,對支原體有效。
5、四環素0.5g,4/d,共用7d,改0.25g,4/d,共用14d。
6、強力黴素0.1g,2/d,共用7d。
7、紅霉素硬脂酸鹽0.5g,4/d,共有7d。
8、紅霉素琥珀酸乙酯0.8g,4/d,共用7d。
9、美滿黴素0.2g即刻,0.1g,2/d,共用14d。
中藥治療
針對非淋菌性尿道炎的病因、病機,中藥治療藥物應該以清熱解毒,利濕通淋為主,輔以補腎固本,活血化瘀,扶正祛邪,提高機體免疫力為組方之法,如選用道地優質中草藥精製而成的銀花泌炎靈片等。主治熱淋下焦濕熱證,對尿頻、尿急、尿澀痛、尿短赤、尿淋瀝,尿赤黃、腰痛、腹脹痛等療效顯著。非淋菌性尿道炎泌尿系感染常見致病菌有金葡菌,而由於金葡菌的耐藥率高達62%,使得西藥抗生素以及部分中藥對該菌引起感染的治療束手無策。純天然植物道地取材大復方中成藥,以「清熱解毒之冠」而著稱的道地藥材金銀花為君藥配伍,主要成份共計十味名貴藥材,利用金銀花、半枝蓮、扁蓄、瞿麥、石韋、川木通、車前子、淡竹葉、桑寄生、燈心草的多靶點協同作用,對金葡菌殺菌活性明顯提高,對金葡菌敏感度及抑菌效果更強。其臨床治療金葡菌引起的非淋菌性尿道炎療效更顯著,作用更穩定。
中藥配方
1、膀胱濕熱型:
組成: 生地、木通、滑石、甘草、萆薢、黃柏、澤瀉、梔子、路路通
主證:舌質紅,舌苔薄黃,脈滑,小便短赤而刺痛,排尿不利,尿道口紅,灼熱感,刺痛,刺癢,尿頻、尿急、尿痛、會陰、肛門、下腹部不適。
注意:尿痛劇加「石葦、蒲公英、紫花地丁」等,伴有小腹痛者加「川楝子、烏藥、白芍」等。
2、膀胱氣滯型:
組成:瞿麥、黃連、大黃、木通、桔梗、元胡、牽牛子、枳殼、羌活、麝干、腹皮、當歸、肉桂
主證:舌苔薄而白,脈沉而弦,尿痛,排尿困難,淋漓不淨,會陰墜脹,小腹不適,附睾及前列腺部位,間斷性的疼痛。
注意:下腹痛甚者加「烏藥、桔梗、川楝子」,伴腰痛者加「牛膝、川斷、狗脊」。
3、膀胱寒濕型:
組成:山藥、小茴香、當歸、白芍、椒花、豬苓、澤瀉、白朮、茯苓、桂枝
主證:舌苔薄白,脈沉而緩,體質虛弱,怕冷,尿頻,腰痛,排尿困難,淋漓不淨,尿痛、尿急、尿頻已不明顯,會陰墜脹,小腹不適等。
組成:党參、黃花、白朮、甘草、當歸、柴胡、升麻、陳皮、澤瀉、車前子、萆薢、烏藥、石菖蒲、益智仁
主證:舌體胖、舌苔淡白而膩,脈虛而遲,附睾及前列腺不適痛,尿濁遷延,點滴而出,白帶餘瀝,尿微痛,會陰墜脹加重,下腹脹痛加重,腰酸腿困,四肢無力。
組成:阿膠、滑石、生地、土茯苓、蚤休、銀花、紫花地丁、黃柏、知母、萆薢、豬苓、肉桂
主證:舌體裂紋,舌尖紅,舌苔少或剝,脈細而數。尿道口紅腫,小便刺痛,刺癢等時輕時重,會陰墜脹加重,輸精管增粗,並發慢性前列腺炎及附睾丸,腰酸腿困,小腹脹墜,消瘦,手、足、心發熱,口乾,小便無力,尿頻,大便干。
注意:疼痛甚者加:赤芍、元胡、桔梗、川楝子;輸精管增粗者加:海浮石、茜草;睾丸硬結者加:桔核、夏枯草、元參、澤蘭、紅花。
6、氣血雙虛型
組成:党參、黃花、蓮肉、天冬、麥冬、生地、熟地、懷中膝、地骨皮、茯苓、車前子、炙甘草
主證:舌體胖而少津,舌薄,脈細軟遲弱,尿頻,淋漓不盡,外陰灼熱、癢,白帶多,異味濃,下腹墜脹,腰酸,面無光澤,心神不寧,乏力,四肢酸痛,便秘或稀,而局部症状更加嚴重。
治癒標準
治療結束一周應隨訪複查。治癒標準:
1、臨床症状消失1周以上,尿道無分泌物,或分泌物中白紅胞≤4個/100倍顯微鏡。
2、尿液澄清,沉渣鏡檢陰性。
3、尿道(宮頸)標本衣原體、支原體檢查陰性(有條件時)。
注意事項
(1)治療期間不許飲酒。
(2)當完成一個療程後應進行隨訪。
(3)患者是否按時、按量治療。因為非淋菌性尿道炎的治療不同於淋病能做到短期足量治療,而且服藥次數多,持續時間長,患者容易因公因事而忘記服藥,或者1~2天後基本消失而停服,影響療效或複發。此時不要急於改換藥物。
(4)由於目前有多達45%的淋病患者在感染淋球菌的同時也感染衣原體和支原體,因此,在治療淋病時,可採取同時治療非淋菌性尿道炎聯合方案。
(5)性伴侶如有感染應同時治療。經治療,病人的症状持續存在,或症状消失後又複發,最可能的原因是性伴侶未經治療。未經治癒與性伴侶性交,病菌由未經治療的性伴侶再次傳給患者。須知有40%的非淋菌性尿道炎患者是沒有任何症状。所以不但患者本身要治療,其性伴侶也應接受預防性的藥物治療。方法與患者相同,如為孕婦,可用紅霉素或阿莫西林治療。
(6)對於已經多所醫院治療而未愈的患者。要詳細了解病情和療程,若按正規療法而無好轉或無效者,應改換另一種方法,甚至聯合治療。聯合治療時一般不要用同類抗生素。
(7)若證實為沙眼衣原體尿道炎患者,再次治療時把療程延長到4-6周可效。
(8)已有不少報告分解尿素支原體對四環素有耐藥性,若疑屬於這種情況,則及時用其他抗生素。
(9)如果患者反覆發作,應警惕併發症,如前列腺炎等,應做相應的細菌學查,並及時治療。
(10)有條件的醫療單位,應對每一患者尤其是複發者做詳細的臨床和細菌查,並進行針對性的治療,這樣才能徹底治癒。
(11)臨床表現與非淋菌性尿道炎的症状不相符合,且化驗沒有查出病原體,考慮是否為神經過敏症,此時要解釋、安慰並使用鎮靜藥物,經臨床應用博樂欣效果較好。
(12)若為滴蟲、黴菌或其他少見病,尤其是黴菌性尿道炎,不能一味加用素,否則對患者危害更大,應查清後對症治療。
(13)非淋菌性尿道炎治療時不應濫用抗生素,如絕大多數青黴素藥物對衣原體、支原體均無效,一般不應使用。磺胺對衣原體有效而對支原體均無效,鏈黴素大觀黴素對衣原體無效對支原體有效,慶大黴素、新黴素、多粘菌素對衣原體無效。
護理方法
非淋菌性尿道炎的護理——非淋菌性尿道炎治療專欄
非淋菌性尿道炎的潛伏期一般為1~3周,發病較緩慢,而且相當部分的患者症状不明顯,往往被忽略了,合併淋病時病情易被淋病的症状掩蓋,給診治上帶來了很大的困難。
男性患者自覺尿道口刺癢、有燒灼感,尿道口紅腫充血、尿頻、尿急、有時有輕度排尿困難,如在較長時間不排尿,或晨起時尿道口有水樣或稀薄粘液流出。有時尿道口有一層痂皮似的薄膜"封口",或者內褲上有污穢物,有些病人無尿道分泌物或者分泌量很少,需用力擠壓陰莖才有分泌物從尿道口溢出。
女性患者表現為白帶增多、陰道紅腫、子宮頸糜爛或有子宮頸炎並有少量分泌物,有的患者有輕微尿痛而無分泌物,還有些患者伴有腰疼但無任何其他症状。
非淋菌性尿道炎雖然症状較淋病淋病輕,但危害並不比淋病輕。由於症状較輕,很多患者失去了治療的最佳時期,從而使治療非常困難,本病尤其在女性中症状極其輕微,而女性感染者由於症状輕微往往不予治療,增加了本病傳播的機會。本病除引起尿道炎外,在女性約一半以上的患者有合併症,如子宮內膜炎、輸卵管炎、宮外孕、不育症和流產。
非淋菌性尿道炎的護理方法:
1、提倡潔身自愛,根除性混亂現象。
2、患者未治癒前不得與任何人發生性關係。
3、個人預防感染與淋病類似。
4、患者應專用浴盆、浴巾,連同內褲都要經常煮沸消毒。
5、性伴侶同治。
非淋菌性尿道炎和淋病有何不同
(1)病原體不同。非淋菌性尿道炎的病原體是沙眼衣原體和支原體、白色念珠菌、陰道毛滴蟲等,而淋病的病原體是淋病雙球菌。
(2)臨床症状不同。非淋菌性尿道炎的臨床症状是分泌物呈乳白色,以慢性尿道炎的形式表現出來;而淋病的開始症状是自尿道口流出大量黃色膿性分泌物,以急性尿道炎的形式表現出來。
危害
非淋菌性尿道炎雖然症状較淋病輕,但危害並不比淋病輕。由於症状較輕,很多患者失去了治療的最佳時期,從而使治療非常困難,本病尤其在女性中症状極其輕微,而女性感染者由於症状輕微往往不予治療,增加了本病傳播的機會。本病除引起尿道炎外,在女性約一半以上的患者有合併症,如子宮內膜炎、輸卵管炎、宮外孕、不育症和流產。起病初有尿痛、尿道不適、尿道發癢、燒灼感或刺疼、尿道紅腫、尿道分泌物、稀薄等。隨著病情的發展,上述症状將逐漸加重。處理不當或治療不及時輕則病情反覆,引起早泄、急性附睾炎、前列腺炎等疾病,重則直接導致男性不育。
患者必讀
除了淋球菌以外 ,由其他病原體引起的尿道炎統稱為非淋菌性尿道炎 (NGU )。是最常見的性傳播疾病之一 ,好發於青、中年性旺盛期 ,男性可合併附睾炎、睾丸炎、前列腺炎等。女性可並發宮頸炎症和糜爛、盆腔炎、輸卵管炎、月經異常、異位妊娠、流產及不育症等。
通常被稱為非淋菌性尿道炎的是指衣原體(占 40%- 50%)、支原體 (占 20%- 30%)及一些尚不明致病病原體 (占 10- 20%)的尿道炎。
非淋菌性尿道炎的臨床表現
男性非淋菌性尿道炎症状比較輕 ,症状拖延 ,時輕時重。尿道有刺癢感或灼熱感 ,偶有刺痛感 ,尿道口有分泌物 ,但分泌物稀薄 ,有時僅表現為晨起痂膜封住尿道口或褲襠污染 ,有分泌物附著。有時病人無任何自覺症状。初診時很易被漏診。
女性非淋菌性尿道炎的特點是症状不明顯或無任何症状。當被感染引起尿道炎時 ,約有5 0%有尿頻、尿道灼熱感或排尿困難 ,尿道口可發現有少許漿液樣或粘液膿性分泌物 ,但一般無尿痛或沒有輕微尿痛的症状。有時宮頸也有炎症或糜爛 ,經常造成外陰或陰道瘙癢 ,合併有輸卵管炎、子宮內膜炎、盆腔炎的病人 ,會出現相應的症状。
實驗室診斷非常重要
1.單株抗體熒光染色法 :用熒光素標記的抗衣原體單株抗體來檢查細胞塗片的衣原體 ,檢查原生小體主要外膜蛋白的抗原決定簇 ,在染紅的上皮細胞中或細胞外有蘋果綠色針尖大小的光點 ,可在 9 2- 9 5%沙眼衣原體培養陽性的男性病人中發現 ,但技術要求高。
2.衣原體酶染色法 :直接從標本中查衣原體抗原 ,已經製成反應盒 ,敏感性 67- 9 7%,特異性 9 2- 9 8%。
3.病原體培養 :對沙眼衣原體的分離成功是最好的確診方法。
4.酶鏈聚合反應 (PCR)。可對衣原體、支原體。原理上十分可靠 ,對實驗室條件要求很高。
為什麼非淋菌性尿道炎容易反覆 ?
一、由於非淋的潛伏期比較長 ,自覺症状不明顯 ,故常被忽視。
二、不規範用藥 ,影響療效。不少病人被確診後 ,經過數天用藥 ,症状有改善或消失 ,便以為是非淋已治癒而較早停藥 ,但事隔不久症状又出現。
三、混合感染 ,加大了非淋的治療難度。有資料表明 ,衣原體尿道炎混合感染者占 23.48%,支原體尿道炎混合感染者占 26. 9 6%,非淋合併淋病、合併白色念珠菌病或其他感染者大有人在 ,這些病都會引發尿道炎的症状。如果只注意治療非淋 ,而忽略其他感染的存在 ,則症状也不會完全消失。因此一旦發現有混合感染 ,則需同時施治 ,才會有滿意療效。
四、沒有夫妻同治 ,造成相互傳染或重複感染。一般來說 ,尿道炎男性患者症状明顯 ,易於發現 ;女性較輕 ,易於被忽視。為了避免這一情況的發生 ,最好是夫妻同檢查、同治療 ,以免形成桌球式傳播 ,久拖難愈。
專家解答在治癒非淋菌性尿道炎前能否有性生活 ?
由於非淋菌性尿道炎治療周期長 ,病情反反覆復 ,因此在治癒前不要有性生活。因為性生活使治療前功盡棄。在性生活中 ,由於泌尿生殖道的充血 ,使病原體加快繁殖 ,甚至於進一步感染內生殖器。
為什麼女性得了非淋菌性尿道炎症状不明顯 ?
這是由女性的生理特點決定的。當女性感染性病的病原體時 ,受感染的器官是宮頸 ,少數情況下才感染尿道。宮頸被感染後 ,呈現出陰道炎和宮頸炎 ,自我感覺白帶增多 ,變黃且有異味 ,這些症状也是婦科病的常見症状 ,大多不會引起注意。當病原體感染自身尿道時引起尿道炎的症状 ,出現尿頻、尿急、尿痛、尿道口有膿性分泌物等症状 ,這時才引起病人的注意。因此 ,女生一旦自覺症状異常或有過非婚性交史時 ,應當去醫院做婦科檢查和化驗。如發現有性病病原體感染 ,應立即治療。以免造成進一步感染或轉為慢性陰道炎和尿道炎。
如何確認非淋菌性尿道炎治癒 ?
由於非淋菌性尿道炎本來症状即輕 ,治療後症状就更不明顯了 ,但不能認為本病已經治癒。也有的患者經治療後 ,大夫告訴他已經治癒 ,但患者仍有一些不適症状。這兩種情況都令人迷惑 ,怎樣才能算治癒呢 ?判定治癒的標準既不能完全根據症状 ,也不能不考慮患者的自覺症状。沒有症状如化驗檢查證明仍有在原體或支原體 ,也說明病情未得到控制。而患者有不適的症状 ;經至少 3次化驗檢查證明均為陰性 ,可以說已經治癒。
怎樣預防非淋菌性尿道炎 ?
(1)預防的關鍵是杜絕不潔性交。此外 ,公共浴堂的衛生也很重要 ,不提倡洗盆浴 ,衣服要單獨存放。
(2)淋病加大了本病發病的機會 ,故患淋病後要積極治療 ,徹底治癒。淋病治癒後要化驗檢查是否患有非淋菌性尿道炎。
(3)配偶一方患病後 ,另一方要作化驗檢查 ,發現患病後要積極治療。
預防
(1)預防的關鍵是杜絕不潔性交。此外,公共浴堂的衛生也很重要,不提倡洗盆塘,衣服要單獨存放。
(2)淋病加大了本病發病的機會,故患淋病後要積極治療,徹底治癒。淋病治癒後要化驗檢查是否患有非淋菌性尿道炎。
(3)配偶一方患病後,另一方要作化驗檢查,發現患病後要積極治療。
潛伏期症状
非淋菌性尿道炎的潛伏期較難確定,尤其是性伴侶較多或無症状病原體攜帶者。典型的症状是尿道刺癢、輕重不一的尿頻、尿急、尿痛和排尿困難。尿道口有粘液性或膿性分泌物,症状較淋病為輕。少量的分泌物,易見於較長時間不排尿或夜間沒有排尿至晨起排尿前,有的表現為痂膜封口或見內褲有淡黃色污穢。自覺症状不明顯或排尿時間間隔較短者,尿道分泌物易被尿液沖失。檢查見尿道口輕度水腫或潮紅、輕度外翻,有粘液或膿性分泌物。沿陰莖根部至尿道口方向擠壓尿道,可擠出粘液或膿性分泌物,偶有輕微觸痛。患者自覺排尿頻繁、尿痛劇烈或排尿終末燒灼性疼痛。
淋病後尿道炎常見,表現為淋病經系統規則治療後,尿道炎症状和體征仍持續不退,或治癒後一段時間因酗酒、勞累、性生活過度等誘因出現上述症状和體征。
本病與淋病同屬於醫「淋濁」的範疇。NGV的臨床症状以尿頻、尿急、尿痛、尿道刺癢並有分泌物為主,如清代顧靖遠著《顧松園》醫鏡所云:「淋者,欲尿而不能出,脹則痛甚,不欲尿而點滴淋瀝。」由此可見,其臨床表現與淋病大致相同,其尿道症状及全身症均略輕於淋病,與淋病同屬「淋濁」的範疇。歷代中醫文獻中許多病證查當於NGU。如《素問.宣明五氣篇》中的「癃」,《金匱要略.消渴小便不利淋病》中的「淋」,《景岳》全書中的「淋濁」,《諸病候論.虛勞小便白濁候》中的「白濁」,《赤水玄珠》中的「淋濁」,《證治要訣》中的「精濁」等。
非淋菌性尿道炎有什麼影響
非淋菌性尿道炎雖然症状較淋病輕,但危害並不比淋病輕。由於症状較輕,很多患者失去了治療的最佳時期,從而使治療非常困難,本病尤其在女性中症状極其輕微,而女性感染者由於症状輕微往往不予治療,增加了本病傳播的機會。本病除引起尿道炎外,在女性約一半以上的患者有合併症,如子宮內膜炎、輸卵管炎、宮外孕、不育症和流產。起病初有尿痛、尿道不適、尿道發癢、燒灼感或刺疼、尿道紅腫、尿道分泌物、稀薄等。隨著病情的發展,上述症状將逐漸加重。處理不當或治療不及時輕則病情反覆,引起早泄、急性附睾炎、前列腺炎等疾病,重則直接導致男性不育。
非淋菌性尿道炎的食療法
1、用枸杞子50克,茯苓100克,紅茶100克。將枸杞子與茯苓共研為粗末,每次取5--10克,加紅茶6克,用開水沖泡10分鐘即可。每日2次,代茶飲用。
2、取赤小豆50克,玉米須50克。煮湯飲之,每日1次,連服20天。
3、用淡竹葉10克,鮮蘆根50克,野菊花10克。水煎服,20天為1療程。
5、用黃連10克,白花蛇舌草、馬齒莧各30克,土茯苓、苦參、白鮮皮、瞿麥、萆薢、石菖蒲、川牛膝各l5克,木通、甘草各6克。每日劑,水煎分2次服用。
6、取冬莧菜子或根、生甘草各10克。水煎服用。
7、用木棉花30--50克,白砂糖適量。用清水兩碗半煎至一碗服用。
8、取豬膀胱200克,鮮車前草60--100克(干品用20-30克)。同煮湯,加少許食鹽調味食用。
9、用土茯苓、苦參各30克,黃柏、地膚子各20克。每日劑,水煎外洗。
參看
健康問答網關於非淋菌性尿道炎的相關提問
|
|||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 關於「非淋菌性尿道炎」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |