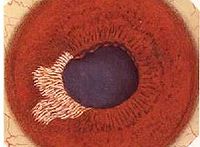
虹膜睫狀體炎
| A+醫學百科 >> 疾病百科 >> 炎症 >> 虹膜睫狀體炎 |
前葡萄膜炎(anterior uveitis)又名虹膜睫狀體炎(iridocyclitis),虹膜發生炎症後常影響睫狀體,故臨床上單獨的虹膜炎或睫狀體為是很少見的。常同時發病。前葡萄膜炎又稱虹膜睫狀體炎,包括虹膜炎、睫狀體炎及虹膜睫狀體炎。因為虹膜和睫狀體在解剖上互相連接,關係密切,且同為虹膜大環供血,因此虹膜和睫狀體往往同時發炎。 虹膜睫狀體炎是常見的致盲眼病之一,是最常見的一種葡萄膜炎。
目錄 |
臨床表現
自覺症状
虹膜睫狀體的三叉神經末梢受到毒性刺激,睫狀肌的收縮和腫脹組織的壓迫產生的疼痛,可反射到眉弓及頰部,睫狀體部有明顯的壓痛,夜間疼痛加劇。急性期常伴有角膜炎症反應而有羞明、流淚視力可突然下降,此因角膜內水腫,角膜後沉著物以及炎性滲出影響光線的進入,睫狀體受炎症刺激發生反射痙攣而造成假性近視。晚期可合併黃斑水腫及視神經視網膜炎。
體征
1.睫狀充血:有明顯的睫狀充血,嚴重病例還可形成混合性充血和結膜水腫。
2.角膜後沉著物(kerato-precipitates,KP):房水腫炎性細胞及色素由於角膜後面和虹膜表面的溫差,隨著前房房水對流的離心力和重力影響粘著炎症後粗糙的角膜內皮上,即角膜後沉著物。沉著物多沉積在角膜中心偏下部呈三角形分布,尖端朝瞳孔區,大顆粒在下,小顆粒在上。
根據炎症的性質,滲出物的輕重、時間的長短,大小形態、數量不同而表現各異。大的灰白色羊脂樣KP是慢性炎症的特點;細小灰色塵埃狀KP多見於急性或過敏性肉芽腫性疾患。個別正常人亦可見到白色KP,而無虹膜炎的表現,為生理性KP,故應結合臨床其他體征進行鑒別確診。
3.房水混濁:由於炎症使房水中蛋白含量增加,房水變混,在裂隙燈下房水中呈淡恢色反射性反光帶,名為Tyndall征。表示為活性炎症體征。重者可出現纖維素性及膿性滲出物,因重力關係沉積在前房下部顯示一液平面即為前房積膿(hypopion)。如果血管破裂,紅細胞外溢,即產生前房積血(hyphema)。
前房水內滲出物是虹膜睫狀體炎的重要體征,但需在裂隙燈顯微鏡下熟練的眼科醫師方可辨認。有三種表現,一般同時出現,但不盡然。
(1)房水內浮游物:炎症時,房內水有遊動的微細顆粒,為滲出的炎症細胞。
(2)房水閃光陽性:房水閃光即丁道爾氏現象。正常情況下,丁道爾氏現象陰性。由於炎症,房水內蛋白質及細胞數增加,當將裂隙燈點狀光源照射到角膜上時,房水中即出現一道光束,將角膜和晶體連成一條光帶,正有如飛塵滿空間的房間射進一道光束之所見。
(3)角膜後壁沉著物:簡稱KP,由淋巴細胞及漿細胞組成,小點狀,新鮮炎症時呈色灰白,隨著炎症的消退而色變深。無數個小點在角膜後壁排列成三角形狀,三角形之基底朝下。
4.虹膜紋理不清:虹膜炎時,虹膜血管擴張隨之水腫浸潤,色澤變暗,虹膜表面紋理不清,在肉芽腫性虹膜睫狀體炎時,可望見虹膜結節,有深層和淺層兩種。深層者位於瞳孔緣呈半透明小灰色團者稱koeppew結節,多見於亞急性或慢性炎症早期,數目多少不一,可在數天內消失。淺層結節多在虹膜捲縮輪的附近,故為Busacca結節。此結節可很快消失,偶爾可形成老化和新生血管。炎症反覆發作時,虹膜發生萎縮,其表面形成機化膜和新生血管,是為虹膜修復狀態。
5.瞳孔縮小:在虹膜炎症早期,由於虹膜充血水腫,細胞浸潤,以及滲出物毒素刺激瞳孔括約肌及開大肌同時收縮,而表現出瞳孔縮小,無對光反射或劉光反應不敏感。如後粘連廣泛成一周,則稱為瞳孔閉鎖,因房水不能從後房流人前房,可發生繼發性青光眼。大量炎症滲出物覆蓋在瞳孔區,機化後稱為瞳孔膜閉。
6.玻璃體混濁:睫狀體和玻璃體相鄰,虹膜睫狀全炎的細小塵埃及絮狀滲出物可以侵入晶體後腔及玻璃體前部,使其混濁.
7.睫狀壓痛,指睫狀體部位的壓痛。檢查時囑患者下視,壓者以手指於上瞼觸壓眼球,有疼痛時為睫狀壓痛陽性,為睫狀體部炎症的表現。
此外本病應與急性充血性青光眼、急性結膜炎(特別是流行季節易忽略)鑒別(見青光眼)。
治療措施
治療原則
1.散瞳:一旦診斷明確,立即進行散瞳,使瞳孔擴大,這是治療的首要關鍵性措施。若一拖延,必然造成難以挽回的後果。
散瞳藥主要用阿托品類藥物,即1%阿托品眼藥水,每日~6次,待瞳孔擴大,炎症稍解後,每日~2次,以保持擴大瞳孔至炎症消退後半月至1月。以資鞏固。
阿托品的作用主要是睫狀機鬆弛減輕對動脈的壓力,以增強色素膜的血液循環,減低毛細血管的滲透性,使滲出減少,起到消炎作用,促使炎症吸收。此外,散大瞳孔,防止虹膜後粘連或使已形成的消除、解除或減輕瞳孔括約肌和睫狀肌的痙攣。使眼很好休息,達到止痛目的。
滴用阿托品時,必須壓迫淚囊部,以免淚囊和鼻腔膜吸收後中毒,特別對小兒使用要慎重,對老年人尤其是前房狹窄伴有青光眼素質者也要慎之又慎。
如阿托品不能擴大瞳孔時,可加用1%古柯鹼和0.1%腎上腺等量混合液0.3ml,在粘連附近的結膜下注射,即所謂強力擴瞳。
2.皮質激素的應用:使用皮質類固醇可以減輕和控制炎症,起到抗炎抗過敏作用,降低毛細血管通透性,減少組織水腫和滲出,減輕纖維組織增生和膠原沉積。抑制過敏反應。在用藥2周以上者不要突然停藥。酌情減量。
給藥方法
有口服藥,滴眼劑或結膜下注射等方式:口服藥開始時要給足量,以便迅速控制炎症,最後用最小最維持到炎症活動完全消退為主。
前葡萄膜炎局部滴用0.5%的松或0.05%地塞米松,每日~5次,或每小時點一次,恢復期減少。有時亦可球結膜下注射即可。
對全葡萄膜炎或脈絡膜炎患者,可用0.025%地塞米松0.3ml與結膜下或眼球筋膜下注射,或結合全身給藥,病重者氫化可的松200~250mg或地塞米松5~10mg靜脈滴注每日一次,這樣足量可以到達眼內組織。
3.非激素性消炎劑:水楊酸鈉保泰松及消炎痛有鎮痛及消炎作用。主要抑制葡萄膜炎時前房中前列腺素的增高,以達到抗炎或降壓的作用,常用的阿斯匹林0.5g,每日3次,消炎痛25mg,每日三次。
4.抗生素:若系化膿性前葡萄膜炎可局部或全身應用廣譜抗生素。
5.免疫治療:對嚴重的葡萄膜炎和交感性眼炎,使用激素無效時可考慮使用免疫抑制劑或免疫增強劑。以調整異常的免疫功能,常用的免疫抑制劑有:
⑴環磷醯胺(cyclophosphamide):可以單獨使用或配合類固醇治療,常用口服量50~100mg,每日二次分服,連服2周為一療程。靜脈注射將100~200mg溶於20ml的生理鹵水中,每日或隔日一次。應檢查血象,防止副作用發作。
⑵乙雙嗎啉(AT-1727),每次g,每日三次,連服2~3周,停藥1周,再用1~2個療程。
⑶痛可寧(chlocambucil,Leukeuan,苯丁酸氨芥):一般開始每日mg,加重每日~10mg,最大劑量每日不能超過20mg。
7.對症治療
⑴對繼發青光眼者可口服醋氨醯胺使眼壓下降。
⑵對虹膜膨隆者可行虹膜穿刺或虹膜切除。
⑶對虹膜周邊粘連引起繼發青光眼者可行虹膜周邊切除。
併發症
1.角膜混濁:後彈力層皺褶和角膜上皮水泡樣角膜炎病變,晚期發生角膜帶狀皰前。
2虹膜後粘連:虹膜炎時,由於纖維素性滲出,使虹膜的瞳孔緣與晶體前囊之間產生粘連。早期粘連可用擴瞳劑拉開。如果滲出物已機化,粘連牢固,用擴瞳劑不易拉開,或拉開部分粘連瞳孔呈花瓣狀邊緣不整。
3.瞳孔閉鎖(seclusion of the pupil)虹膜後粘連全部纖維化後永遠拉不開,且瞳孔一周的虹膜,後面與晶體前表面完全粘連,前後房水循環中斷。
4.虹膜周邊前粘連(peripheral anterior synechia of iris)或房角粘連(goniosynechia)。由於後房壓增加或滲出物蓄積使周邊虹膜或虹膜根部與角膜後面粘連。
5.瞳也膜閉(occlusion of pupil):瞳孔區內沉積大量滲出物形成薄膜覆蓋在晶體前表面。
6.虹膜膨隆(iris bombe):由於房水不能從後房向前流通,受阻在後房,使後房壓力增加,房水蓄積使虹膜向前推移而呈膨隆狀態。
7.並發白內障:虹膜炎症時,房水性質改變,房水中的炎症毒改變了晶體外在環境,從而也變了晶體正常的生理代謝,導致晶體前後皮質都混濁,並很快形成完全性白內障。
8.繼發性青光眼:由於房角粘連,瞳孔閉鎖,加上急性炎症期血管擴張、血漿漏出,前房水粘稠度增高導致眼壓升高,繼發青光眼。
9.眼底病變:病變後期或嚴重病例可並發有黃斑水腫或囊樣變性,或伴有視盤血管炎。
10.眼球萎縮:睫狀體附近滲出性機化組織形成纖維膜牽引視網膜脫離,破壞睫狀體使房水分泌減少,眼壓減低。加上睫狀體本身反覆發炎變成壞死組織,導致眼球縮小而萎縮。
診斷要點
現象判斷
二、視力下降伴眼痛畏光流淚。
三、睫狀或混合性充血、睫狀區可有壓痛。
四、角膜後灰白色或棕灰色沉著物,下方為多。
五、前房混濁,絮狀滲出或前房積膿。
六、虹膜紋理不清,可有結節或萎縮紋,瞳孔縮小,對光反應遲鈍,瞳孔緣後粘連,或虹膜周邊前粘連。
八、急性炎症時與急性閉角性青光眼,急性結膜炎鑒別。
疑像診斷
如發現睫狀充血、瞳孔縮小<排除藥物所致)、睫狀壓痛,應高度懷疑本病。如能用裂隙燈顯微鏡觀察到前房水內的滲出現象,即可確診。
治療要點
一、病因治療
二、散瞳阿托品,混合散瞳劑滴眼或結膜下注射。最重要常用1%阿托品眼藥水
三、皮質類固醇局部使用為主,滴眼或結膜下注射,酌情全身使用。常用地塞米松眼藥水
四、抗前列腺素藥:常用消炎痛
五、抗生素有病灶感染者全身使用。
六、中藥治療。
七、理療。
八、減少光線刺激,可戴有色眼鏡。
治療措施
西醫藥治療
(1)散瞳:對於抑制炎症、減少滲出和防止後粘連都極為有利。常用藥為阿托品液或膏,如用阿托品液,應注意壓迫淚囊,以防中毒(因用1%—2%阿托晶液濃度較高)。
(2)皮質類固醇
①輕者可只滴可的松或地塞米松眼藥水,每日滴4-8次。
②較重者可配合球結膜下注射地塞米松,每次.5-3mg,每日或隔日1次。
③嚴重者還應配合全身用藥,靜脈或口服激素。如強的松每日可用30—60mg,早8點頓服,病情好轉後逐漸減量。
(3)濕熱敷,每日—3次,每次-30分鐘。
中醫藥治療
本病中醫稱為瞳神剿、症,辨症治療效果較好,可採用中西醫結合。
(1)肝經風熱:眼痛、頭痛、畏光流淚,抱輪紅赤,睫狀壓痛,角膜後壁沉著物,房水混濁,或口乾,舌紅苔薄,脈弦數。
方藥:見匐行性角膜炎。患眼赤痛甚,選加生地、丹皮、丹參、茺蔚子。
(2)肝膽火熾:瞳神甚小,珠痛拒按,痛連眉梭,房水混濁,兼口苦咽干;煩躁易怒,舌虹苔黃,脈弦數。
治法:清瀉肝膽。
(3)風濕夾熱:眼部症状加頭重胸悶,肢節酸痛,舌苔黃膩,脈弦數或濡數。
治法:祛風除濕清熱。
方藥:防風、蔓荊子、前胡、羌活、白芷、防已、黃連各10克,黃柏、知母、黃芩、梔於各12克,生地15克,寒水石45克,生甘草6克。
(4)虛火上炎:病之後期巳成慢性,紅赤較輕或不紅而時痛,瞳神幹缺,眼內乾澀不舒,兼見虛煩不眠,手足心熱,舌燥咽干,舌質紅,脈細數。
方藥:知母、黃柏、山萸肉、澤瀉、山藥、茯苓各12克,熟地20克,丹皮10克,丹參20克,決明子15克。
預防與調養
1.嚴格遵循醫囑用藥治療。
2.心情舒暢.防止急躁,充分睡眠有利疾病痊癒。
3.飲食宜清淡、富含維生素食品。
療效評價
1.治癒:眼痛消除,睫狀充血消失,房水Tydakk氏現象陰性,視力提高;
2.好轉:眼痛消除,睫狀充血消失,房水混濁減輕,角膜後沈著物減少;
3.未愈:症状體征未改善,出現併發症。
專家提示
本病早期有些病人只是表現為眼紅,無明顯眼痛及視力下降,因此,往往會不加重視,不及時去醫院診治,或者自己去藥店購買眼藥水點眼;也有一些人去一些專科設備條件較差的醫療單位診治,因為沒有必要的眼科設備如裂隙燈等檢查設備,使得病人的輕微的前房混濁或角膜後沈著物等改變不能發現,容易誤診為「紅眼病」,因為未能得到及時的散瞳等治療而發生青光眼等併發症的情況在臨床上並非罕見。
當然,有些病人即使去到較大的醫療單位就診,因為未給以仔細檢查或未作裂隙燈檢查而誤診為「紅眼病」也時有發生。因此,對於「紅眼」不要只是考慮到「紅眼病」。 本病的治療最重要的一點就是散瞳治療,但是在點阿托品散瞳時,尤其對於兒童,一定要注意壓迫淚囊區,以免因藥物吸收而引起中毒。另外,本病「治癒」後,有些病人可以出現反覆發作,要注意避免一些誘因如「感冒,扁桃體炎,風濕病」等,平時起居要有規律,避免過度勞累及精神緊張,一旦出現眼紅痛要及時就診和治療。
如何治療
1.散瞳:散瞳為治療虹膜睫狀體炎的首要措施,對預後至關重要。
2.皮質類固醇:具有較強的抗炎作用,輕症者多局部用藥。注意胃腸道刺激等副作用。
4.免疫抑制劑:重症或炎症向後部葡萄膜蔓延時,用環磷醯胺能較強的抑制抗體產生。轉移因子、干擾素、左旋咪唑、環胞黴素A亦較常用。
5.抗生素:常用0.25%氯黴素、0.4%慶大黴素、復方新黴素點眼,每日-6次,針對致病菌選藥,亦可口服或肌注。
6.理療:熱敷,每日二次;1%狄奧寧點眼,超短波考地松離子導入均可改善局部血運,減輕疼痛。
7.遮光:戴有色眼鏡,避免強光刺激瞳孔,減少疼痛。
8.選擇性使用安妥碘、碘化鉀、糜蛋白酶、透明質酸酶,可能促進炎症吸收。
|
|||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 關於「虹膜睫狀體炎」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |