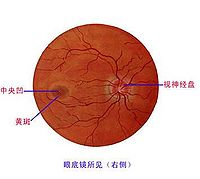
視神經萎縮
| A+醫學百科 >> 視神經萎縮 |
視神經萎縮(optic atrophy)不是一個疾病的名稱,而是指任何疾病引起視網膜神經節細胞和其軸突發生病
變,致使視神經全部變細的一種形成學改變,為病理學通用的名詞,一般發生於視網膜至外側膝狀體之間的神經節細胞軸突變性。
視神經萎縮是視神經病損的最終結果。表現為視神經纖維的變性和消失,傳導功能障礙,出現視野變化,視力減退並喪失。一般分為原發性和繼發性兩類,針灸主要治療原發性和炎症引起的繼發性視神經萎縮。除上述症状外,眼底檢查尚可見視乳頭顏色為淡黃或蒼白色,境界模糊,生理凹陷消失,血管變細等。現代西醫學對本病尚缺乏特效療法。
目錄 |
病因學
由多種原因均可引起,常見有缺血、炎症、壓迫、外傷和脫髓鞘疾病等如下:
1.顱內高壓致繼發性視神經萎縮
3.視網膜病變
⑴血管性,視網膜中央動脈或靜脈阻塞,視神經本身的動脈硬化,正常營養血管紊亂、出血(消化道及子宮等)
⑵炎症
⑶青光眼後。
⑸Refsum病
⑹黑蒙性家族性痴呆
⑴血管性,如缺血性視神經病變
⑵脫髓鞘病
⑶維生素缺乏
⑷由於鉛或其他金屬類等中毒
⑸帶狀皰疹
⑹梅毒性
5.壓迫性所致
腫瘤,包括腦膜瘤、顱咽管瘤、垂體腺瘤、動脈瘤(前交通動脈瘤)
眶部腫瘤
6.外傷
8.遺傳性疾病
Leber病,小腦性共濟失調,周圍神經病變如Chareot-Marie-Tooth病
9.營養性視神經萎縮
10.雜類
在兒童其原因更複雜如下:
1.染色體異常
2.脂性疾病
Tay-sachs病,Sandhoffs病,乳糖基醯基(神經)鞘氨醇中毒症,NIEMANN-Pieck病,α-β-脂蛋白血症(Bassen-kornzwig症候群)
3.粘多糖病
Hurlers粘多糖病,同胱氨酸尿病
4.礦物代謝缺陷及其代謝
Menkes病、幼年性糖尿病,胰腺囊性纖維變性,全身性神經節甙脂症、Zellwage氏病、Albers-Schönberg病
5.遺傳性視網膜色素變性
Ushers症候群、Kesrns-Sayer症候群、Alstrom症候群
6.灰質病
Battens病、嬰兒神經軸索營養不良症,Hallervorden-Spatz病
7.小腦性共濟失調
Behr視神經萎縮,Marie共濟失調,遺傳性運動或感覺性多神經病變,Charcot-Marie-Tooth病,橄欖體-橋腦小腦變性
8.原發性白質病變
異常性腦白質變性,Krabbers病,海綿質白質變性(Canaran),啫蘇丹白質變性,Merzbacher-pelizaeus病,Cockayne症候群
9.脫髓鞘疾病
10.家族性視神經萎縮
Leber病,嬰兒型視神經萎縮(隱性、顯性)
11.顱內壓增高
診斷
僅根據眼度視盤灰白或蒼白是無法確診的,必須結合視功能檢查才能診斷。由於該病可有多種原因引起,必須儘可能同時作出病因診斷。首先應排除顱內佔位性病變的可能性,輔以頭顱X線等檢查,一般可列入常規,其他頭顱CT及MRI等亦選擇性應用。
臨床表現
主要表現視力減退和視盤呈灰白色或蒼白。正常視盤色調是有多種因素決定的。正常情況下,視盤顳側顏色大多數較其鼻側為淡,而顳側色淡的程度又與生理杯的大小有關。
嬰兒視盤色常淡,或是檢查時壓迫眼球引起視盤缺血所致。因此不能僅憑視盤的結構和顏色是否正常診斷視神經萎縮,必須觀察視網膜血管和視盤周圍神經纖維層有無改變,特別是視野色覺等檢查,綜合分析,才能明確視盤顏色蒼白的程度。
視盤周圍神經纖維層病損時可出現裂隙狀或楔形缺損,前者變成較黑色,為視網膜色素層暴露;後者呈較紅色,為脈絡膜暴露。如果損害發生於視盤上下緣區,則更易識別,因該區神經纖維層特別增厚,如果病損遠離視盤區,由於這些區域神經纖維導變薄,則不易發現。視盤周圍伴有局灶性萎縮常提示神經纖維層有病變,乃神經纖維層在該區變薄所致。
雖然常用眼底鏡檢查即可發現,但用無赤光檢眼鏡和眼底照像較易檢查。視盤小血管通常為9~10根,如果視神經萎縮,這些小血管數目將減少。同時尚可見視網膜動脈變細和狹窄、閉塞,但該現象不是所有視神經萎縮皆有,一般球後視神經萎縮無影響,如果視神經萎縮伴有視網膜血管改變,則必須直接影響視網膜血管,才能發生視網膜血管的改變。
常用的視神經萎縮分原發性和繼發性二種:前者視盤境界清晰,生理凹陷及篩板可見;後者境界模糊,生理凹陷及篩板不可見。視野檢查應注意適用小的紅色視標,可見中心暗點,鼻側缺損、顳側島狀視野、向心性視野縮小至管狀視野雙顳側偏盲等。色覺障礙多為後天獲得性,紅綠色障礙多見,色相排列檢查法優於一般檢查法。眼底熒光血管造影早期意義不大,晚期可見視盤熒光減弱和後期強熒光。視覺電生理檢測包括視網膜電圖(ERG)、眼電圖(EOG)和視誘發電位(VEP)等對診斷病情及預後等均有一定的輔助意義。
治療措施
病因治療為首要的。一旦視神經萎縮,要使之痊癒幾乎不可能,但是其殘餘的神經纖維恢復或維持其功能是完全可能的。因此應使患者充滿信心及堅持治療。由於各種藥物的應用未能採取嚴格的雙盲試驗(有時也不允許),因此很難說明何種藥物及方法一定有效。
藥物中常用的包括神經營養藥物如維生素B1、B12、ATP及輔酶A等,血管擴張藥及活血化淤藥類如菸酸、地巴唑、維生素E、維腦路通、復方丹參等。近年來通過高壓氧、體外反搏穴位注射654-2等均已取得一定效果。中藥補中益氣湯類及針刺治療早已證明有效,可繼續應用發掘整理。尚應提及的是,禁止吸煙及飲烈性酒,增強機體體質,做保健操、氣功等在某些病例均有一定效果。
學位治療法:
頭針
(一)取穴
主穴:視區。
(二)治法
用28號2寸針,快速刺入並推進至所需深度。兩側均刺,然後接通電針儀,連續波,頻率為240次/分,強度以可耐受為度,通電20~30分鐘。每日1次,10次為一療程。間隔3~4天,再進行下一療程。
(三)療效評價
以上法治療87例共136隻眼,包括原發性、繼發性及外傷性視神經萎縮。顯效20隻(14.4%),有效56隻(40.6%),無效62隻(45.0%),總有效率為55.0%。其中以外傷性視神經萎縮效果最差。多在第一、二療程見效,於第三、四療程效果最佳。本法有一定遠期療效。
體針(之一)
(一)取穴
主穴:新明Ⅰ、球後、風池。
配穴:新明Ⅱ、內睛明、瞳子髎、翳明、攢竹、光明、百會、肝俞。
(二)治法
主穴,每次僅取1穴。可始終用1穴,亦可交替輪用。配穴每次取1~2穴,其中新明Ⅱ,一般與新明Ⅰ相配。
操作方法為:新明Ⅰ進針時,應先將耳垂向前上推拉,針尖向前上方呈45度角,快速刺入,緩慢送針至下頜骨髁突後側面,深度約1~1.5寸左右,耐心尋找滿意針感。當針感出現後,即應用熱補手法,緊插慢提結合捻轉,誘導針感至眼區,以眼球出現熱脹閃電感者為佳,施手法1~2分鐘,出針,不留針。球後穴選30號2~2.5寸長毫針,速破皮刺入皮下,針尖沿眶下緣略右後上方刺入1.5~2寸左右,待患者覺眼部有酸脹感或有眼球突出感,不加捻轉提插,留針10分鐘。風池穴以左手按准穴位,右手將針速刺或捻轉進穴,針尖宜朝同側瞳孔直視方向,進針1~1.5寸左右,用提插捻轉手法,使針感逐步向眼區或前額放射,然後向下插針1~2分深,拇指向前捻轉3~9次,即可產生熱感,如無熱感向眼區放射,可反覆進行3~5遍。留針15分鐘。新明Ⅱ針尖向額部垂直刺入深度約5~8分深,當出現酸、麻、沉脹感後,應用快速捻轉結合提插手法,先以緊插慢提結合捻轉之補法運針1分鐘,再以均勻提插結合捻轉之平補平瀉法運針半分鐘,最後用緊提慢插結合捻轉之瀉法運針半分鐘,即予出針。內睛明穴用30號毫針沿眶內側壁直刺,用壓針法,輕刺緩壓,徐徐進針,至出現針感留針。其餘眼區穴,用類似手法。肢體穴進針得氣後,施平補平瀉手法。上述穴位,除已標明的,均留針15~30分鐘。每日或隔日1次,15次為一療程,停針5天,再繼續下一療程。
(三)療效評價
療效判別標準:基本治癒:視力恢復1.0以上,或在原視力基礎上提高5行以上,或者0.01以下,提高到0.2以上,視野擴大25度以上;顯效:視力提高3行以上,或由原視力提高10倍以上,視野擴大15度以上;有效:視力稍有提高,但不及顯效;無效:治療前後未見變化。
以上法治936例,共1 680隻眼。其總有效率在64.0~88.8%之間[4,5,6,7]。其中698例共1 252隻眼按上述標準評定,基本痊癒103隻(8.2%),顯效112隻(9,0%),有效586隻(46.98%),無效451隻(36.0%),總有效率為64.0%。發現採用熱補手法促進氣至病所者,療效較為滿意。
穴位雷射照射
(一)取穴
主穴:球後、翳明。
(二)治法
每次取1主穴,1~2個配穴。用氦氖雷射針灸儀行刺入式照射,將輸出功率為2毫瓦的光針和針尖調整至紅光集中一點,放入75%酒精內消毒10分鐘,再刺入所選穴位,得氣後照射10分鐘。每日治療1次,10次為一療程,療程間隔3日。
(三)療效評價
以上法共治25例共39隻眼,結果:顯效11眼,有效19眼,無效9眼,總有效率為76.9%。
體針(之二)
(一)取穴
主穴:眶上穴、接力穴、前額中點透印堂。
眶上穴位置:眶上內1/3和外2/3交點處。
(二)治法
主穴均取,據症配配穴。眶上穴用2寸針,針彎30度左右沿眶上壁向視神經孔方向刺入1.5寸或1.7寸深,不作手法;接力穴以2.5~3寸針向風池方向刺入,進針2.5寸左右,用捻轉法,20分鐘後再捻轉1次;前額中點透印堂用2寸針,進針1.5寸左右,手法同接力穴。配穴常規針法,留針30分鐘,每日1次,10次療程。
(三)療效評價
共治110例164隻眼,結果,痊癒12隻眼,顯效71隻眼,有效39隻眼,無效42隻眼,總有效率74.4%。並發現年齡小,病程短者療效好穴位注射
(一)取穴
主穴:承泣、球後。
(二)治法:
藥液:維生素B12(100毫克/毫升),乙醯谷醯胺(100毫克/2毫升)。
每次選主穴和配穴各1穴。穴位可輪流應用。主穴每穴注入維生素B12 0.5毫升,配穴注入乙醯谷醯胺1~2毫升。注射方法:均用5號齒科針頭承泣或球後穴,應先用左手食指將眼球推向上方固定,然後沿眼眶下緣慢慢刺入0.7~1.5寸深,有得氣感後,緩緩推入藥液。風池穴直刺,略斜向下,深1~1.5寸;大椎直刺,針尖微斜向上;啞門,患者頭部微向前傾,針尖對準下頜骨方向,均徐徐刺入1~1.5寸,推入藥液。隔日1次,10次為一療程,療程間隔7~10天。
(三)療效評價
共治48例,均為5~7歲兒童,結果基本痊癒18例(37.5%),有效24例(50.0%),無效6例(12.5%),總有效率為87.5%。其中以腦炎後遺本病者療效較差。
電離子透入技術,治療視神經萎縮
玻璃體、視網膜、脈絡膜和視神經疾病的治療,最為棘手的問題是難以在病變部位達到較高的藥物濃度,並保持較長的藥物作用時間,這涉及到了一個藥物傳輸的問題。
電離子透入法就是解決這一問題的有效方法。
電離子透入法就是利用穩定低電壓小電流的直流電,使用帶有電荷的藥物離子不經血液循環直接透入眼內,藥物可以再眼球內保持較高的濃度和較久的時間,從而達到治療眼底疾病的目的。
據測定,採用電離子透入法,眼淺層組織中的藥物濃度可比其他用藥法高4-20倍,起效快速,藥物的作用持續時間由於離子堆的作用而顯著延長。
另外,該方法不損傷皮膚,病人無痛苦,亦無口服藥物時引起的胃腸道刺激作用,其直流電效應引起的神經反射效應也會對病灶起到治療作用。
主要參考文獻
[1]鄭毓佳。針灸治癒小兒早期視神經萎縮四例初步經驗介紹。山東醫刊 1958;(1):29。
[2]哈醫大眼科。針灸對各型視神經萎縮的療效觀察。黑龍江醫刊 1959;(1):11。
[3]袁善堂,等。針治視神經萎縮的療效及經絡測定的初步觀察。廣東中醫 1960;(9):428。
[4]李聘卿。針刺新明穴治療視神經萎縮698例療效觀察。中國針灸 1989;9(2):1。
[5]葛書翰,等。針刺球後穴治療視神經萎縮38例報告。中醫雜誌 1988;29(5):48。
[6]李志明,等。針刺風池等穴治療視神經萎縮氣至病所的療效觀察。針灸論文摘要選編(中國針灸學會)1987:44,北京。
[7]焦國瑞。針灸臨床經驗輯要。北京:人民衛生出版社,1981:307。
[8]施炳培。穴位注射治療視神經萎縮48例。陝西中醫 1986;7(4):170。
[9]天津市眼科醫院新醫療法組。頭針治療視神經萎縮的療效觀察。新醫藥學雜 1977,(9):28。
[10]李桂森,等。刺入式氦氖雷射針灸治療視神經萎縮:附25例眼報告。吉林中醫藥 1990;(4):15。
[11]王雪峰,等。針刺治療視神經萎縮110例臨床觀察。中國針灸 1993;13(6):9。
手術治療視神經萎縮
視神經萎縮是一種視神經纖維在各種病因影響下發生變性和傳導功能障礙而致視力減退或喪失的一種嚴重眼病。病因十分複雜,治療十分困難。
視神經萎縮的臨床表現為:視乳頭顏色變淡或蒼白,視力不同程度、不同速度的下降,視野向心性縮小、缺損、偏盲,甚至視神經功能完全喪失。
視神經萎縮的病因很多,一般常見的病因有視網膜、脈絡膜的變性、炎症及萎縮均可引起視神經萎縮,如視網膜色素變性、高度近視等;視神經的脫髓鞘疾病:如多發性硬化症、視神經脊髓炎等;炎症:如視神經炎、球後視神經炎、腦膜炎、敗血症等;缺血性疾病:如視網膜中央動脈阻塞、顱內動脈供血不足或阻塞、動脈硬化、高血壓、紅瘢狼瘡、大量出血、低壓性青光眼等;長期的視乳頭水腫;中毒及營養不良:如鉛、砷、苯、甲醇、乙醇、煙草、CO、二氧化硫、奎寧、有機磷、乙胺丁醇等,營養不良如B族維生素缺乏造成的惡性貧血等;壓迫:如顱內、眶內腫瘤壓迫,先天性顱縫早期閉合,視神經管骨折碎片壓迫等;遺傳性疾病,最多見為lede氏先天性視神經萎縮;腫瘤:視神經原發性腫瘤及視神經轉移瘤;梅毒;外傷、視神經直接的挫傷;各類青光眼。
視神經萎縮病因複雜治療困難,過去人們應用「針灸」、「中藥」、及「高氧壓」等辦法治療,但效果不明顯,也不持久。特別是遺傳性視神經萎縮,根本治療方法是基因治療。近年來遺傳病的治療取得了相當程度的進展,但這些研究仍存在很多問題需要解決,所以仍處在臨床觀察階段,沒有廣泛應用臨床。
視神經萎縮是由多種疾病引起的視神經纖維退變、神經膠質增生、視神經內毛細血管閉塞所致。基於此病理特點我院從1995年開始採用國內外領先手術辦法,即血管分流術、網膜血管再植術治療視神經萎縮,可使供應視神經及視網膜的眼動脈、視網膜中央動脈和睫狀後短動脈的血流量增加,改善了視神經及視網膜的缺血狀態,豐富了視神經及視網膜的營養,使病人的視力得到了進一步的提高和視野的擴大。
上網過久小心視神經萎縮
視力明顯減退,看東西不清楚或者視野縮小了,瞳孔散大,怕光,如果有以上症状,要趕快就診。專家提醒,在青年人群中,因用眼不當發生視神經炎者有增多趨勢。這種視神經萎縮症,將導致失明。
據眼科專家介紹,引起視神經萎縮的病因,有先天遺傳性視神經病、外傷、炎症(大多眼睛伴有疼痛)、中毒(如乙胺丁醇等藥物及煙、酒中毒)、腫瘤(長在頭顱或眼眶內)等等,小孩、成人、老人都可能發生。而現在青年中以視神經炎繼發為多見,這同長期上網,看電視,用眼不當密切相關。
專家提醒,當發生眼睛劇痛,或伴有頭痛、嘔吐,病人需趕快就診。另外也可能沒有任何徵兆,這就需要定期進行眼部檢查,尤其是有遺傳病史的,或近期視力明顯減退、視野縮小的。
參看
|
|||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 關於「視神經萎縮」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |