傳染性非典型肺炎
| A+醫學百科 >> 疾病百科 >> 炎症 >> 傳染性非典型肺炎 |
傳染性非典型肺炎是由SARS冠狀病毒(SARS-COV)引起的一種具有明顯傳染性、可累及多個器官系統的特殊肺炎,世界衛生組織(WHO)於2003年3月將其命名為嚴重急性呼吸症候群(Severe acute respiratory Syndrome, SARS)。其主要臨床特徵為發生瀰漫性肺炎及呼吸衰竭,較過去所知的病毒、衣原體、支原體和肺炎軍團病菌引起的非典型肺炎遠為嚴重。主要為急性起病、發熱、乾咳、呼吸困難,白細胞不高或降低、肺部浸潤和抗菌藥物治療無效。人群普遍易感,呈家庭和醫院聚集性發病,多見於青壯年,兒童感染率較低。
目錄 |
「非典」歷史
2002年11月開始,中國廣東等地區陸續有「傳染性非典型肺炎」病例報導,並且逐漸波及中國其他省市,截止到2003年7月10日,中國共有26個省市報告。累及報告SARS病例5327例,死亡349例,平均死亡率為6.5%。全球共有32個國家和地區發現了SARS病例,包括中國香港、東南亞國家及加拿大、美國、澳大利亞等國家和地區,截止到2003年8月7日,全球共報告病例數8422例,死亡916人,平均死亡率10.9%。當時SARS對人類而言是一種全新的傳染病,即便是目前,對SARS也尚存在很多未完全清楚的問題。
病原體
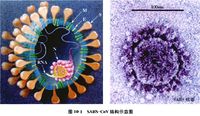
WHO把從SARS患者分離出來的病原體命名為SARS冠狀病毒(SARS-associated coronavirus, SARS-CoV),簡稱SARS病毒(SARS virus)。SARS病毒和其他人類及動物已知的冠狀病毒相比較,基因序列分析數據顯示SARS病毒並非為已知的冠狀病毒之間新近發生的基因重組所產生,是一種全新的冠狀病毒,與目前已知的三群冠狀病毒均有區別,可被歸為第四群。SARS病毒在環境中較其他已知的人類冠狀病毒穩定,室溫24℃下病毒在尿液里至少可存活10天,在痰液中和腹瀉患者的糞便中能存活5天以上,在血液中可存活15 天。但病毒暴露在常用的消毒劑和固定劑中即可失去感染性,56℃以上9O分鐘可以殺死病毒。
發病機制和病理
SARS病毒通過短距離飛沫、氣溶膠或接觸污染的物品傳播。發病機制未明,推測SARS病毒通過其表面蛋白與肺泡上皮等細胞上的相應受體結合,導致肺炎的發生。病理改變主要顯示瀰漫性肺泡損傷和炎症細胞浸潤,早期的特徵是肺水腫、纖維素滲出、透明膜形成、脫屑性肺炎及灶性肺出血等病變;機化期可見到肺泡內含細胞性的纖維黏液樣滲出物及肺泡間隔的成纖維細胞增生,僅部分病例出現明顯的纖維增生,導致肺纖維化甚至硬化。
臨床表現
SARS的臨床表現輕重不一,存在很大差別,部分病人在感染後可能無任何症状,兒童臨床表現較為輕微,而成人往往較重,這與一般思維慣性剛好相反(成人免疫力較高,按理說症状應該較為輕微,可結果相反,提示本病可能與免疫力正相關),大部分成人患者在感染後短期內即發展為肺炎,甚至出現ARDS和多器官功能衰竭。大部分SARS患者均為成年人,平均年齡38歲,有流行病學史,常常有密切接觸史或有明確的傳染過程。臨床潛伏期為1-12天。前驅症状不很明顯,起病急驟,發熱、寒戰、伴全身和呼吸道症状。抗菌藥物無明顯效果。
發熱
發熱為多數SARS患者的首發而最為常見的症状,少數患者體溫正常,多數為持續性高熱,體溫常在38°C以上,最高可達40°C。病人體質虛弱可不發熱,伴白細胞數少。
全身症状
通常為流感樣症状,常見為全身肌肉疼痛,關節酸痛,疲乏、多汗、頭痛、眩暈,不常見的有咳痰、咽痛、鼻炎、噁心、嘔吐、腹瀉。部分患者病情嚴重,可出現神志模糊,煩躁。
呼吸道症状
多數患者無上呼吸道卡他症状,可有咳嗽,多為乾咳、少痰,偶有血絲痰,可有胸悶、胸痛,嚴重時出現呼吸加速,氣促、呼吸窘迫,部分患者出現低氧血症,少數患者迅速進展為急性呼吸衰竭。
體征
主要為肺部體征,常與胸部X線片病變表現不平行。大部分患者體溫升高,氣促、呼吸音粗,呼吸頻率快,雙肺底可聞及吸氣期濕羅音。肺實變時叩診濁音,觸覺語顫增強。未見皮疹和淋巴結腫大和紫癜。這一陰性症状很重要,如果發現有皮疹、淋巴結腫大等,可能要重新考慮診斷。
實驗室和其他檢查
(一)外周血象和生化檢查
外周血白細胞計數一般不升高,或降低,常有淋巴細胞減少,文獻報導,診斷淋巴細胞減低的臨界值為1.2x10 9/L,淋巴細胞絕對值<0.9x10 9/L可作為診斷SARS的輔助診斷指標,(0.9-1.2)x10 9/L為可疑,>1.2x10 9/L不支持SARS診斷。可有血小板降低。部分患者血清轉氨酶、乳酸脫氫酶等升高。少數患者伴凝血功能異常。
(二)胸部影像學
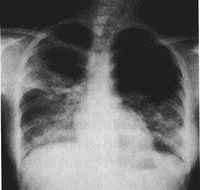
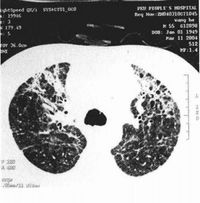
胸部X線檢查早期可無異常,一般1周內逐漸出現肺紋理粗亂的間質性改變、斑片狀或片狀滲出影,典型的改變為磨玻璃影及肺實變影。可在2-3天內波及一側肺野或兩肺,約半數波及雙肺。病灶多在中下葉並呈外周分布。少數出現氣胸和縱隔氣腫。CT還可見小葉內間隔和小葉間隔增厚(碎石路樣改變)、細支氣管擴張和少量胸腔積液。病變後期部分患者肺部有纖維化改變。
(三)病原學檢查
病原診斷早期可用鼻咽部沖洗/吸引子、血、尿、便等標本行病毒分離和聚合酶鏈反應(PCR)。平行檢測進展期和恢復期雙份血清SARS病毒特異性IgM、IgG抗體,抗體陽轉或出現4倍或以上升高,有助於診斷和鑒別診斷。常用免疫熒光抗體法(IFA)和酶聯免疫吸附法(ELISA)檢測。
診斷與鑒別診斷
產有與SARS患者接觸或傳染給他人的病史,起病急、高熱、有呼吸道和全身症状,血白細胞正常或降低,有胸部影像學變化,配合SARS病原學檢測陽性,排除其他表現類似的疾病,可以作出SARS的診斷。但需和其他感染性和非感染性肺部病變鑒別,如下列所示:
- 人感染高致病性禽流感:確診同SARS一樣,主要靠病原學檢查或抗體微量中和試驗證實感染病原為H5N1亞型流感病毒。與SARS相比,人其流感兒童患者的預後較差,死亡率較高。
- 巨細胞病毒性肺炎(CMV肺炎):此病在機體免疫功能正常時發生較少,而器官移植後的患者由於長期使用免疫抑制劑,常發生CMV肺炎。其進程兇險,85%患者在2-4周內死亡。確診主要靠檢測CMV抗原、CMV IgM抗體增高或IgG 4倍增高等。目前無人群機體發病的報導,綜合臨床資料,不難與SARS鑒別。
此外,尚需與普通典型肺炎、普通非典型肺炎、流感、嗜肺軍團桿菌肺炎、肺孢子菌肺炎等鑒別。
治療
目前對於SARS的治療仍以對症支持和針對併發症的治療為主,尚缺乏針對病因SARS-CoV的特異性治療。
一般治療
臥床休息、早期給予鼻導管吸氧,維持穩定的動脈血氧飽和度>93%。對發熱、咳嗽等症状予對症治療。維持水電解質平衡,加強營養支持。
糖皮質激素的應用
目的在於抑制異常的免疫病理反應,減輕全身炎症反應狀態,從而改善機體的一般狀況,減輕肺的滲出、損傷,防止或減輕後期的肺纖維化。主要用於有嚴重中毒症状、明顯呼吸困難、休克、ARDS等患者。可使用40-240mg/d甲基潑尼松龍,具體劑量根據病情調整。長期大劑量激素的副作用也很明顯,很多SARS病人因為大量用激素,命保住了,卻在數年後出現了股骨頭壞死的副作用。
呼吸支持治療
對重症SARS患者出現呼吸衰竭時應及時給予呼吸支持治療,包括經鼻管或面罩吸氧、無創或有創正壓通氣治療。
抗感染治療
預後
SARS屬於自限性疾病,需要機械通氣的患者約佔7%,故大多數預後良好。部分患者出院後肺部仍有條索狀斑片影或間質纖維化,但隨著時間推移肺部病變可逐步吸收消失。死亡病例中多為有基礎疾病或年齡大於55歲的患者。
部分患者治癒後存在嚴重的後遺症,比如肺纖維化、憂鬱症和骨壞死等。
診斷學、內科學-SARS前線培訓教程
參看
健康問答網關於非典的相關提問
| Error: It's not possible to get http://www.wenda120.com/tags/2847/rss... |
站外連結
參考文獻
- 《呼吸內科學》鍾南山主編
- 《內科學》人民衛生出版社第七版醫學教材.陸再英、鍾南山主編
- 《協和呼吸病學》蔡柏薔主編
|
|
傳染性非典型肺炎為中華人民共和國乙類法定傳染病。 |
|
|
嚴重急性呼吸道症候群為台灣第一類法定傳染病。 |
|
|||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||
| 關於「傳染性非典型肺炎」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |