宮頸癌
| A+醫學百科 >> 腫瘤 >> 宮頸癌 |
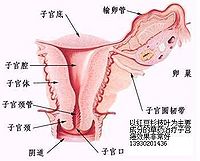
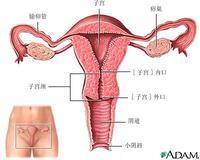
宮頸癌也稱子宮頸癌,指發生在子宮陰道部及宮頸管的惡性腫瘤,是女性常見惡性腫瘤之一,發病率位於女性腫瘤的第二位。全世界每年大約有20萬婦女死於這種疾病。 發病原因目前尚不清楚,早婚、早育、多產及性生活紊亂的婦女有較高的患病率。初期沒有任何症状,後期可出現異常陰道流血。目前治療方案以手術和放射治療為主,亦可採用中西醫綜合治療,但中晚期患者治癒率很低。
經臨床追蹤觀察顯示,從一般的宮頸癌前病變發展為宮頸癌大約需要10年時間。從這個角度看,宮頸癌並不可怕,它是一種可預防、可治癒的疾病。防治的關鍵在於:定期進行婦科檢查,及時發現和治療宮頸癌前病變,終止其向宮頸癌的發展。如能落實防治措施,宮頸癌的治癒率很高。
宮頸癌發病率有明顯的地區差異。全球發病率最高的是南非,其次在亞洲,中國發病率每年增發病數超過13萬,占女性生殖系統惡性腫瘤發病率的73-93%。死亡率最高的地區是山西,最低的是西藏。總的趨勢是農村高於城市、山區高於平原。根據29個省、市、自治區回顧調查我國宮頸癌死亡率佔總癌症死亡率的第四位,占女性癌的第二位。宮頸癌患者的平均發病年齡,各國、各地報導也有差異,中國發病年齡以40~50歲為最多,60~70歲又有一高峰出現,20歲以前少見。
在已開發國家,其發生率明顯下降,在很大程度上歸因於對宮頸癌前病變的早期診斷和治療。在發展中國家,由於宮頸篩查工作不完善,女性對宮頸疾病的忽視,致使中國宮頸癌的發生率是已開發國家的6倍。
目錄 |
宮頸癌的臨床症状
當宮頸癌的症状出現三個月後就診者已有2/3為癌症晚期。
宮頸癌早期沒有任何症状,隨著病情進展,患者可出現異常陰道流血。易以性交出血為首發症状。此外,白帶增多也為宮頸癌常見症状,約80%的宮頸癌患者有此症状。
早期多無症状,與慢性宮頸炎無明顯區別,有時甚至見宮頸光滑,尤其老年婦女宮頸已萎縮者。症状主要表現為:
陰道流血:年輕患者常表現為接觸性出血,發生在性生活、婦科檢查及便後出血。出血量可多可少,一般根據病灶大小、侵及間質內血管的情況而定。早期出血量少,晚期病灶較大表現為大量出血,一旦侵蝕較大血管可能引起致命性大出血。年輕患者也可表現為經期延長、周期縮短、經量增多等。老年患者常主訴絕經後不規則陰道流血。
陰道排液:患者常訴陰道排液增多,白色或血性,稀薄如水樣或米湯樣,有腥臭味。晚期因癌組織破潰,組織壞死,繼發感染等,有大量膿性或米湯樣惡臭白帶排出。
晚期癌的症状:根據病灶侵犯範圍出現繼發性症状。病灶波及盆腔結締組織、骨盆壁、壓迫輸尿管或直腸、坐骨神經時,常訴尿頻、尿急、肛門墜脹、大便秘結、里急後重、下肢腫痛等,嚴重時導致輸尿管梗阻、腎盂積水,最後引起尿毒症。到了疾病末期,患者可出現消瘦、貧血、發熱及全身衰竭。
宮頸癌的診斷主要根據病史和臨床表現,尤其有接觸性出血者,需做詳細的全身檢查及婦科三合診檢查,並採用宮頸刮片細胞學檢查,碘試驗、氮雷射腫瘤固有熒光診斷法、陰道鏡檢查、宮頸和宮頸管活組織檢查、宮頸錐切術等檢查。確診宮頸癌後,應根據具體情況,做胸部X線攝片、淋巴造影、膀胱鏡、直腸鏡檢查等,以確定其臨床分期。
宮頸癌的發病原因
關於宮頸癌(即子宮頸癌)的發病原因尚不清楚,國內外大量資料證實,早婚、早育、多產及性生活紊亂的婦女有較高的患病率。目前也有認為包皮垢中的膽固醇經細菌作用後可轉變為致癌物質。也是導致宮頸癌的重要誘因。
( 1)與性生活、婚姻的關係 性生活過早(指18歲前即有性生活)的婦女,其宮頸癌的發病率較18歲以後開始性生活的要高4倍。婦女性生活開始早且患有梅毒、淋病等性傳播性疾病,則宮頸癌發病就緒較正常婦女高6倍,現已證實若婦女與多個男子發生性關係,其發生宮頸癌的機會較多,處女則很少患宮頸癌。
未婚及未產婦女患宮頸癌的機會極少,多次結婚宮頸癌的發病率也較高。多次分娩且圍產期保持及分娩過程不好,也會增加宮頸癌的發生率。但多次分娩不至於增加宮頸癌的發生。
(2)與配偶的關係 有人認為丈夫包皮過長或包莖者其妻發生宮頸癌的相對危險度較大。患有陰莖癌或前列腺癌或其前妻患宮頸癌,以及男子有個多性對象,其妻子患宮頸癌的機會增多。
(3)病毒或真菌感染 單純皰疹病毒Ⅱ型、人乳頭瘤病毒、人巨細胞病毒以及真菌感染可能與宮頸癌的發生有關。但究竟以哪一種病毒為主誘發或在哪幾種病毒協同下易發生宮頸癌等問題都尚未解決。
(4)宮頸糜爛、裂傷與外翻 由於子宮頸的生理和解剖上的緣故,容易遭受各種物理、化學和生物等因素刺激,包括創傷、激素和病毒等。
子宮頸癌的分期
第零期:指癌細胞仍局限在子宮頸上皮區內。
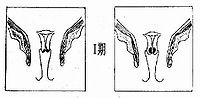
第一期:癌細胞只局限在子宮頸部位。而從第一期開始,癌症已經開始有了侵犯的現象。
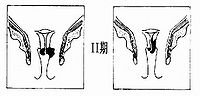
第二期:癌細胞已經侵犯到陰道的上三分或是子宮旁的結締組織。
第三期:癌細胞已經侵犯到陰道的下三分,或是已經侵犯到了骨盆腔。
第四期:癌細胞已經突破生殖器官部份,或是已經超過了骨盆腔的範圍而直接侵犯了直腸或膀胱,甚至發生了遠程的轉移。
宮頸癌的病理類型
宮頸癌(即子宮頸癌)在子宮頸唇和頸管部皆可發生。但好發於子宮頸外口兩種上皮交接處,後唇較多,頸管次之,前唇又次之。
最初,癌變僅局限於子宮頸粘膜上皮層內,沒有浸潤,稱為原位癌。
當癌侵入粘膜下間質時,稱為浸潤癌。原位癌的子宮頸大致正常,早期浸潤性癌的病變常限於子宮頸某一處,稍隆起,橫徑多在1cm以下,發紅、發硬、觸之易出血。若發生在頸管內,一般不易發現。
病理改變-目觀
在發展為浸潤癌前,肉眼觀察無特殊異常,或類似一般宮頸糜爛。隨著浸潤癌的出現,宮頸可表現以下四種類型:
1.糜爛型:環繞宮頸外口表面有粗糙的顆粒狀糜爛區,或有不規則的潰破面、觸及易出血。
2.外生型:又稱增生型或菜花型。由息肉樣或乳頭狀隆起,繼而發展向陰道內突出的大小不等的菜花狀贅生物,質脆易出血。
3.內生型:又稱浸潤型。癌組織宮頸深部組織浸潤、宮頸肥大而硬,但表面仍光滑或僅有淺表潰瘍。
4.潰瘍型:不論外生型或內生型進一步發展後,癌組織壞死脫落,形成潰瘍,甚至整個子宮頸為一大空洞所替代,因常有繼發性感染,故有惡臭的分泌物排出。子宮頸癌尤其是腺癌也可向頸管內生長,使子宮頸成桶狀增大,這也是內生型的一種。
病理改變-鏡查
1.不典型增生:不典型增生表現為底層細胞增生,底層細胞不但增生,而且有細胞排列紊亂及細胞核增大、濃染、染色質分布不均等核異質改變。
不典型增生可分為輕、中及重度。①輕度不典型增生(間變I級):上皮細胞排列稍紊亂,細胞輕度異型性,異型上皮佔據上皮層的下三分。②中度不典型增生(間變Ⅱ級):上皮細胞排列紊亂,異型性明顯,異型上皮佔據上皮層的下三分。③重度非典型增生(間變Ⅲ級):幾乎全部上皮極性紊亂或極性消失,細胞顯著異型性和原位癌已不易區別。
2.原位癌:原位癌(CIS)又稱上皮內癌。上皮全層極性消失,細胞顯著異型,核大,深染,染色質分布不均,有核分裂相。但病變仍限於上皮層內,未穿透基底膜,無間質浸潤。異型細胞還可沿著宮頸腺腔開口進入移行帶區的宮頸腺體,致使腺體原有的柱狀細胞為多層異型鱗狀細胞所替代,但腺體基底膜仍保持完整,這種情況稱為宮頸原位癌累及腺體。
3.鏡下早期浸潤癌:鏡下早期浸潤癌在原位癌基礎上,偶然可發現有癌細胞小團已穿破基底膜,似淚滴狀侵入基底膜附近的間質中,浸潤的深度不超過5mm,寬不超過7mm,也無癌灶互相融合現象,也無侵犯間質內脈管跡象時,臨床上無特徵。
4.鱗狀上皮浸潤癌:當癌細胞穿透上皮基底膜,侵犯間質深度超過5mm,稱為鱗狀上皮浸潤癌。在間質內可出現樹枝狀、條索狀,瀰漫狀或團塊狀癌巢。
根據病理切片,癌細胞分化程度可以分為三級:①I級:分化好。癌巢中有相當數量的角化現象,可見明顯的癌珠。②Ⅱ級:中等分化(達宮頸中層細胞的分化程度),癌巢中無明顯角化現象。③Ⅲ級:未分化的小細胞(相當於宮頸底層的未分化細胞)。
5.腺癌:腺癌來源於被覆宮頸管表面和頸管內腺體的柱狀上皮。鏡檢時,可見到腺體結構,甚至腺腔內有乳頭狀突起。腺上皮增生為多層,細胞低矮,異型性明顯,可見核分裂相。如癌細胞充滿腺腔,以致找不到原有腺體結構時,往往很難將腺癌與分化不良的鱗癌區別。如腺癌與鱗癌並存時稱為宮頸腺、鱗癌。腺、鱗癌惡性程度高,轉移早、預後差。
宮頸癌的轉移
宮頸癌可向鄰近組織和器官直接蔓延,向下至陰道穹窿及陰道壁,向上可侵犯子宮體,向兩側可侵犯盆腔組織,向前可侵犯膀胱,向後可侵犯直腸。也可通過淋巴管轉移至宮頸旁、髂內、髂外、腹股溝淋巴結,晚期甚至可轉移到鎖骨上及全身其他淋巴結。血行轉移比較少見,常見的轉移部位是肺、肝及骨。
轉移途徑
1、直接蔓延 最常見。癌灶向下蔓延至陰道,向上可累及宮體,向兩側蔓延至宮旁組織、主韌帶、陰道旁組織甚至達盆腔壁,癌灶向前後蔓延侵犯膀胱或直腸。
2、淋巴轉移 是侵潤癌的主要轉移途徑。癌瘤可經淋巴管轉移到閉孔,髂內、外淋巴結,稱一級組淋巴結轉移;進而達髂總,腹股溝深、淺淋巴結及腹主動脈旁淋巴結,稱二級組淋巴結轉移。
3、血性轉移 很少見。晚期可經血行轉移至肺、肝、腎和腦。
宮頸癌的檢查
(1)子宮頸刮片細胞學檢查 是發現宮頸癌前期病變和早期宮頸癌的主要方法。宮頸暴露在陰道頂端,易於觀察和取材,所以目前在臨床對凡已婚婦女,婦科檢查或防癌普查時,都常規進行宮頸細胞刮片檢查,作為篩查手段。使宮頸早期癌的診斷陽性率大大提高,可達90%以上。為了提高塗片診斷的準確率,特別注意要從宮頸癌好發部位即鱗狀上皮與柱狀上皮交界處取材。由於老年婦女鱗、柱狀上皮交界區向頸管內上移,取材時除了從宮頸陰道處刮取塗片外,還應從宮頸管處取材塗片,以免漏診。但是要注意取材部位正確及鏡檢仔細,可有5%~l0%的假陰性率,因此,均應結合臨床情況,並定期檢查,以此方法作篩選。
宮頸刮片在中國多數醫院仍採用分級診斷,臨床常用巴氏分級分類法:
巴氏Ⅰ級:正常;
巴氏Ⅱ級:炎症,指個別細胞核異質明顯,但不支持惡性,余均為ⅡA;
巴氏Ⅲ級:可疑癌;
巴氏Ⅳ級:重度可疑癌。
巴氏Ⅳ級:癌。
由於巴氏5級分類法,主觀因素較多,各級之間無嚴格的客觀標準,故目前正逐漸為TBS分類法替代,而後者需專業醫師方可讀懂。故目前國內許多醫院常利用電子陰道鏡局部放大10~40倍的功能,進行宮頸可疑部位的染色,從而重點取材,以提高病變的檢出率。
(2)碘試驗 正常宮頸或陰道鱗狀上皮含有豐富的糖原,可被碘液染為棕色,而宮頸管柱狀上皮,宮頸糜爛及異常鱗狀上皮區(包括鱗狀上皮化生,不典型增生,原位癌及浸潤癌區)均無糖原存在,故不著色。臨床上用陰道窺器暴露宮頸後,擦去表面粘液將濃度為2%的碘溶液直接塗在子宮頸和陰道粘膜上,不著色處為陽性,如發現不正常碘陰性區即可在此區處取活檢送病理檢查。
(3)宮頸和宮頸管活體組織檢查 宮頸在臨床所進行的各項檢查都是診斷的重要環節,但是活檢是診斷宮頸癌最可靠的依據。在宮頸刮片細胞學檢查為Ⅲ~Ⅳ級以上塗片,但宮頸活檢為陰性時,應在宮頸鱗一柱交界部的6、9、12和3點處取四點活檢,或在碘試驗不著色區及可疑癌變部位,取多處組織,並進行切片檢查,或應用小刮匙搔刮宮頸管,將刮出物送病理檢查。
(4)陰道鏡檢查 陰道鏡不能直接診斷癌瘤,但可協助選擇活檢的部位進行宮頸活檢。據統計,如能在陰道鏡檢查的協助下取活檢,早期宮頸癌的診斷準確率可達到98%左右。陰道顯微鏡檢查 能放大100~300倍,宮頸塗以1%甲苯胺藍染色,可以觀察細胞結構,根據細胞的形態、排列、大小和核的大小、形態、著色深淺及毛細血管圖象等進行分類診斷.但陰道鏡檢查不能代替刮片細胞學檢查及活體組織檢查,因為不能發現鱗柱交界或延伸宮頸管內病變。
(5)宮頸錐形切除術 在活體組織檢查不能肯定有無浸潤癌時,可進行宮頸錐形切除術。當宮頸細胞刮片檢查多次為陽性,而多點活檢及頸管刮術陰性,或已證明為原位癌,不能排除浸潤癌者,可進行宮頸錐切術並送病理。因錐切術後有不同程度的併發症,目前在臨床多不採用,如果作為治療手術可以全子宮切除術取代。
(6)宮頸攝影 用10mm顯微鏡附加35mm相機及50mm延伸圈組成攝影儀,將所獲圖像投射在寬3.3m螢幕上,1m遠處觀察;鱗柱交界處全部顯示,無異常為陰性,發現異常為可疑,未見鱗柱交界為不滿意。據觀察其診斷準確率為93.1%,故為一種準確性高,成本低,便於應用的新方法。
(7)熒光檢查法 利用癌組織與正常組織吸收熒光素多少不同而顯示不同顏色的機理診斷有無癌變。癌組織吸收熒光素多,產生的熒光比正常組織強而呈深黃色,正常組織為紫藍色。
(8)腫瘤生化診斷 通過學者臨床研究發現,在宮頸癌病人體內,乳酸脫氫酶、已糖激酶明顯增高,尤其有浸潤者更明顯,有助於臨床診斷。
宮頸癌鑒別診斷
宮頸癌的鑒別診斷在臨床上主要是將宮頸癌與以下疾病相鑒別:
1、子宮頸糜爛 可有月經間期出血,或接觸性出血,陰道分泌物增多,檢查時宮頸外口周圍有鮮紅色小顆粒,擦拭後也可以出血,故難以與早期宮頸癌鑒別。可作陰道脫落細胞學檢查或活體組織檢查以明確診斷。
2、子宮頸外翻 外翻的粘膜過度增生,表現也可呈現高低不平,容易出血。但外翻的宮頸粘膜彈性好,邊緣較整齊。陰道脫落細胞學檢查或活檢可鑒別。
3、宮頸濕疣 現現為宮頸贅生物,表面多凹凸不平,有時融合成菜花狀,可進行活檢以鑒別。
4、子宮內膜癌 有陰道不規則出血,陰道分泌物增多。子宮內膜癌累及宮頸時,檢查時頸管內可見到有癌組織堵塞,確診須作分段刮宮送病理檢查。
5、子宮粘膜下骨瘤或內膜息肉 多表現月經過多或經期延長,或出血同時可伴有陰道排液或血性分泌物,通過探宮腔,分段刮宮,子宮碘油造影,或宮腔鏡檢查可做出鑒別診斷。
6、原發性輸卵管癌 陰道排液、陰道流血和下腹痛,陰道塗片可能找到癌細胞而。而輸卵管癌宮內膜活檢陰性,宮旁可捫及腫物。如包塊小而觸診不表者,可通過腹腔鏡檢查確診。
7、老年性子宮內膜炎合併宮腔積膿 常表現陰道排液增多,漿液性、膿性或膿血性。子宮正常大或增大變軟,擴張宮頸管及診刮即可明確診斷。擴張宮頸管後即見膿液流出,刮出物見炎性細胞,無癌細胞.病理檢查即能證實。但也要注意兩者並存的可能。
8、功能失調性子宮出血 更年期常發生月經紊亂,尤其子宮出血較頻發者,不論子宮大小是否正常,必須首先做診刮,明確性質後再進行治療。
9、其他宮頸良性病變 、子宮頸結核、阿米巴性宮頸炎等,可藉助活檢與宮頸癌鑒別。
早期診斷宮頸癌的五要素
1、積極參加宮頸篩查
已有性生活的女性定期進行婦科檢查,在醫生的指導下應用有效的篩查手段,完全有可能早期發現宮頸病變。
2、通過病理檢查確診
當醫生懷疑宮頸有病變,且細胞學檢查有異常時,需在直視下或陰道鏡下用活檢鉗對宮頸病灶進行咬取活檢,可取一點或多點組織進行病理學檢查。病理組織學診斷是確診宮頸癌的標準。
3、熟悉宮頸癌早期徵兆
接觸性陰道出血、不規則陰道流血、絕經後陰道流血、月經淋漓不淨、白帶增多伴異味等都可能是宮頸癌的早期徵兆,一旦出現此類症状應儘快到醫院就診,接受婦檢、細胞學、陰道鏡、宮頸活檢等相關檢查。
4、不可對「宮頸炎」掉以輕心
宮頸炎是是女性的常見病。患者常有陰道分泌物增多伴異味、陰道外陰搔癢等,一些患者還會出現同房後、婦檢後少量接觸性陰道流血。出現上述症状就診時,如從未進行過宮頸篩查或已超過再次篩查時間,應先做宮頸細胞學檢查、HPV檢測等排除宮頸癌或癌前病變後,才能考慮為宮頸炎。否則容易錯過早期診斷宮頸癌的機會。
5、妊娠期間不要拒絕宮頸檢查
妊娠期婦女合併宮頸癌或癌前病變的情況也時有發生,患者或醫生往往會把妊娠期陰道流血都歸結為先兆流產、流產或前置胎盤等原因,並擔心行陰道窺器檢查對妊娠造成不良影響,而未對妊娠期出現陰道流血者進行必要的檢查,以致延誤診斷。
宮頸癌的治療
一般的子宮頸癌惡性程度高,70%的患者在確診時已屬晚期。子宮頸癌治療的方式包括外科手術切除、中醫藥、放射線治療及化學治療等方法。對Ⅱ、Ⅲ、Ⅳ期的患者均不宜手術治療。手術後也容易轉移或複發.
治療方案的制訂與病人的年齡、一般情況、病灶的範圍、有無合併症狀存在及其性質有關。因此治療前必須對病人時行全身檢查,並結合各臟器及系統功能檢查結果以及臨床分期綜合考慮後制訂治療方案。
宮頸癌的治療主要是手術及放射治療。尤其是鱗癌對放射治療較敏感。近年來抗癌化學藥物的迅猛發展,過去認為對宮頸癌無效的化療,現已成為輔助治療的常用方法,尤其在晚期或複發者。在手術或放療前先用化療,化療後待癌灶萎縮或部分萎縮後再行手術或放療,或者手術或化療後再加用化療,便可提高療效。根據我們的經驗,一、二期宮頸癌術前10-14天進行介入手術——雙側子宮動脈造影栓塞化療術,可以減少術中出血,提高遠期生存率。
治療原則
1.不典型增生:活檢如為輕度非典型增生者,暫按炎症處理,半年隨訪刮片和必要時再作活檢。病變持續不變者可繼續觀察。診斷為中度不典型增生者,應適用雷射、冷凍、電熨。對重度不典型增生,一般多主張行全子宮切除術。如迫切要求生育,也可在錐形切除後定期密切隨訪。
2.原位癌:一般多主張行全子宮切除術,保留雙側卵巢;也有主張同時切除陰道1~2cm者。近年來國內外有用雷射治療,但治療後必須密切隨訪。
3.鏡下早期浸潤癌:一般多主張作擴大全子宮切除術,及l~2cm的陰道組織。因鏡下早期浸潤癌淋巴轉移的可能性極小,不需消除盆腔淋巴組織。
4.浸潤癌:治療方法應根據臨床期別,年齡和全身情況,以及設備條件。常用的治療方法有放射、手術及化學藥物治療。一般而言,放療可適用於各期患者;Ⅰb至Ⅱa期的手術療效與放療相近;宮頸腺癌對放療敏感度稍差,應採取手術切除加放療綜合治療。
手術治療
採用廣泛性子宮切除術和盆腔淋巴結消除。切除範圍包括全子宮、雙側附件、陰道上段和陰道旁組織以及盆腔內備組淋巴結(子宮頸旁、閉孔、髂內、髂外、髂總下段淋巴結)。手術要求徹底、安全、嚴格掌握適應徵、防止併發症。
手術併發症及處理
1.手術併發症有術中出血、術後盆腔感染、淋巴囊腫、瀦潞留、泌尿系統感染及輸尿管陰道瘺等。
2.手術併發症的處理,近年來,由於手術方法和麻醉技術的改進,預防性抗生素的應用,以及術後採用腹膜外負壓引流等措施,上述併發症的發生率已顯著減少。
放射治療
放射治療為宮頸癌的首選療法,可應用於各期宮頸癌,放射範圍包括子宮頸及受累的陰道、子宮體、宮旁組織及盆腔淋巴結。照射方法一般都採取用內外照射結合,內照射主要針對宮頸原發灶及其鄰近部位,包括子宮體、陰道上部及其鄰近的宮旁組織(「A」)點。外照射則主要針對盆腔淋巴結分布的區域(「B」)點。內放射源採用腔內鐳(Ra)或137銫(137Cs),主要針對宮頸原發病灶。外放射源採用60鑽(60Co),主要針對原發病灶以外的轉移灶,包括盆腔淋巴結引流區。劑量一般為60Gy。目前對早期宮頸癌多主張先行內照射。而對晚期癌,特別是局部瘤體巨大,出血活躍,或伴感染者則以先行外照射為宜。
化學治療
到目前為止子宮頸癌對大多數抗癌藥物不敏感,化療的有效率不超過15%,晚期患者可採用化療、放療等綜合治療。化療藥物可採用5-氟脲嘧啶,阿黴素等進行靜脈或局部注射。
中醫中藥治療
中醫學認為子宮頸癌的發病由脾濕、肝鬱、腎虛,臟腑功能虧損,致沖任失調,督帶失約而成。《內經》中提到:「任脈為病,女子帶下瘕聚」;「蓋沖任失調,督脈失司,帶脈不固,因而帶下」。
因肝鬱氣滯,或脾虛濕盛,或腎虛不固,皆可導致本病的發生。因沖任之脈系於肝腎,沖為血海,故臨證時,應明辨虛實,分清臟腑,或疏肝理氣,或健脾祛濕,或補腎固澀,與肝、脾、腎三臟密切相關。
中醫藥對子宮頸癌,早期以局部用藥為主,陰道給藥,使子宮頸癌病灶發生凝固、壞死、脫落;而晚期癌,需辨證論治進行治療,扶正祛邪、攻補兼施、標本合治,能使子宮頸癌患者症状減輕,延年益壽,常用藥有莪術、天南星、鴉膽子、紫草根等。
而放射治療是子宮頸癌主要治療方法,在進行放療時,應用中藥配合治療,減輕副反應,如養陰清熱法治療放療所致帶下黃白、腥臭,陰部疼痛,口乾、口渴,大便硬結的症状,可用生地黃、沙參、麥門冬、天花粉、苦參、金銀花、蒲公英等,水煎服。
患者的飲食
1、宮頸癌(即子宮頸癌)早期對消化道功能一般影響較小,以增強患者抗病能力,提高免疫功能為主,應儘可能的補給營養物質,蛋白質、糖、脂肪、維生素等均可合理食用。 當患者陰道出血多時,應服用些補血、止血、抗癌的食品,如藕、薏苡仁、山楂、黑木耳、烏梅等。當患者白帶多水樣時,宜滋補,如甲魚、鴿蛋、雞肉等。當患者帶下多粘稠,氣味臭時,宜食清淡利濕之品,如薏苡仁,赤小豆,白茅根等。
2、手術後,飲食調養以補氣養血,生精填精之膳食,如山藥、桂圓、桑椹、枸杞、豬肝、甲魚、芝麻、驢皮膠等。
3、放療時,飲食調養以養血滋陰為主,可食用牛肉、豬肝、蓮藕、木耳、菠菜、芹菜、石榴、菱角等;若因放療而出現放射性膀胱炎和放射性直腸炎時,則應給予清熱利濕,滋陰解毒作用的膳食,如西瓜、薏苡仁、赤小豆、荸薺、蓮藕、菠菜等。
4、化療時,飲食調養以健脾補腎為主,可用山藥粉、苡米粥、動物肝、胎盤、阿膠、甲魚、木耳、枸杞、蓮藕,香蕉等。出現消化道反應,噁心、嘔吐、食欲不振時,應以健脾和胃的膳食調治,如蔗汁、薑汁、烏梅、香蕉、金橘等。
5、宮頸癌晚期,應選高蛋白、高熱量的食品,如牛奶、雞蛋、牛肉、甲魚、赤小豆、綠豆、鮮藕、菠菜、冬瓜、蘋果等。
6、飲食禁忌(1)宮頸癌由氣血瘀滯,痰濕凝聚,毒熱蘊結而致。用膳應禁忌肥膩甘醇、辛辣香竄,油煎烤炸等生濕、生痰、燥熱,易致出血的食品。(2)患者白帶多水樣時,忌食生冷、瓜果、冷食以及堅硬難消化的食物;帶下多粘稠,氣味臭時,忌食滋膩之品。
子宮癌合併妊娠
子宮癌合併妊娠較為少見,國內報導占宮頸癌總數0.92%~7.05%,國外文獻報導佔1.01%。病人可因先兆流產或產前出血而就診,陰道塗片及活體組織檢查可確定診斷,早孕婦女如有陰道流血應常規窺器檢查宮頸,以及作宮頸刮片細胞學檢查。
妊娠對子宮頸癌的影響,妊娠時由於盆腔內血液供應及淋巴流速增加,可能促進癌瘤的轉移;且在分娩時會發生癌瘤擴散,嚴重出血及產後感染。妊娠時由於受雌激素影響、宮頸移行帶細胞增生活躍,可類似原位癌病變,但還有定向分化,極性還保持,這些變化產後均能恢復。妊娠期也可能合併原位癌,產後不能恢復。應仔細區別。
治療方法需根據癌腫發展情況和妊娠月數而定。I期及Ⅱa期而合併早期妊娠者,可用根治術;或先放射治療,待胎兒死亡自然排除後,再行根治術,或繼續放射治療。早孕者可行剖宮取胎,同時行根治術。各期子宮頸癌合併晚期或已臨產者,均應行剖宮產術,以後再作手術或放射治療。
宮頸癌的預後
癌瘤患者經治療後臨床症状與體征均消失,但經過6個月以上又出現癌征者謂之複發。治療後3~6個月內仍查有癌存在者應列為未愈。
(一)複發癌病人的預後 放射治療後複發的病人死於治療後1年內的數量最多,約佔死亡病人的1/2,即複發病人的一半以上在治療後1年內出現症状。約有88%的複發病例在治療後3年內出現複發症状。以後死亡率逐漸下降並無規律性,一般在5年內死亡占死亡總數的93%,在治療後5~10年複發死亡的佔5%。
(二)宮頸癌複發後病人生存時間,隨複發部位不同而異,如陰道斷端或局部複發者,其生存時間可能早些,據國外一個醫院分析200例複發病人生存時間,半月至一年者50%,1年至2年者32%,超過2年者18%。
(三)複發部位 頑固未愈病例複發者總是在原發部位。複發癌的位置則較難決定。關於放射治療後宮頸癌複發部位,據統計426例,在子宮或陰道上1/3者l12例(26%);陰道下2/3者54例(6%);宮旁和盆壁者18例(43%);遠處68例(14%);不明34例(8%)。
(四)臨床表現 複發癌的主要症状為一例下肢疼痛,腹和盆部酸痛,陰道出血和惡臭白帶。另外隨複發部位而有不同表現,如咳嗽、胸痛、血尿、直腸出血等。伴有:除原發部位病變外,大多數可在下腹部或盆壁捫到腫塊,下肢水腫等。
(五)診斷 上述症状,體征可作為一般複發癌的診斷依據。凡宮頸癌治療後有一側下肢疼痛或下肢水腫,都標誌著盆腔內有複發癌壓迫神經及淋巴或靜脈迴流受阻所致。手術後複發病例較易診斷。但有時未吸收的淋巴囊腫或盆腔炎塊易與混淆,儘早爭取局部穿刺做細胞學塗片及送病理作檢查,以明確診斷。其他身體各部位檢查也很重要。應注意鎖骨上或腹股溝淋巴結是否轉移,如發現淋巴結腫大發硬應切取作病理檢查。必要時尚應作胸部x線攝片及胃腸道鋇餐檢查。
(六)治療 診斷確定後對複發病例的治療仍是手術、化療或放射治療。首先分析以往治療是否合理、恰當、徹底,再根據複發者全身與局部情況,選擇適宜的某一療法或綜合療法,對晚期病例應對症處理。手術後複發病例可選擇放射治療。
(七)預防 首次治療前應明確診斷,制定合理而切實可行的治療方案,並嚴格執行。治療後應定期隨診。這樣,即使有複發病變亦能早期查出,及早治療。
宮頸癌的預防
(1) 提倡晚婚和少生、優生。推遲性生活的開始年齡 , 減少生育次數 , 均可降低宮頸癌的發病機會。
(2) 積極預防並治療宮頸康爛和慢性子宮頸炎等症。分娩時注意避免宮頸裂傷如有裂傷 , 應及時修補。
(3) 注意性衛生和經期衛生。適當節制性生活 , 月經期和產 褥期不宜性交 , 注意雙方生殖器官的清潔衛生 , 性交時最好配戴 安全套 , 減少並杜絕多個性伴侶。
(4) 男方有包莖或包皮過長者 , 應注意局部清洗 , 最好做包 皮環切術 c 這樣不僅能減少妻子患子宮頸癌的危險 , 也能預防自 身陰莖癌的發生。
(5) 對宮頸癌高危人群 , 包括性生活過早、過多 , 及生育過早、過多、過密的婦女 , 有亂交、濫交 , 多個 ' 性伴侶和不潔性生 活史的婦女 , 衛生條件落後 , 性保健知識缺乏地區的婦女 , 有宮 頸康爛、撕裂、慢性炎症及陰道感染等症的婦女 , 配偶有包皮過 長或包莖的婦女應特別重視定期普查。有條件者可試用宮頸癌栓 進行預防性治療。
參看
健康問答網關於宮頸癌的相關提問
| Error: It's not possible to get http://www.wenda120.com/tags/115/rss... |
|
|||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||
| 關於「宮頸癌」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |