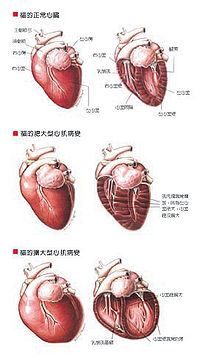
充血性心力衰竭
| A+醫學百科 >> 充血性心力衰竭 |
充血性心力衰竭是指心臟當時不能搏出同靜脈迴流及身體組織代謝所需相稱的血液供應。又稱泵衰竭,往往由各種疾病引起心肌收縮能力減弱,從而使心臟的血液輸出量減少,不足以滿足機體的需要,並由此產生一系列症状和體征。心瓣膜疾病、冠狀動脈硬化、高血壓、內分泌疾患、細菌毒素、急性肺梗塞、肺氣腫或其他慢性肺臟疾患等均可引起心臟病而產生心力衰竭的表現。妊娠、勞累、靜脈內迅速大量補液等均可加重有病心臟的負擔,而誘發心肌衰竭。
目錄 |
流行病學
關於慢性心衰的發病率,最可靠的資料應首推佛明漢心臟研究(Framingham Heart Stady,FHS)的結果。FHS從1948年9月至1988年6月在美國佛明漢鎮進行,其結果表明,慢性心衰在男性的年發病率為
2.3‰,女性為1.4‰。經年齡校正後的年發病率女性比男性低1/3(女性年發病率與男性年發病率之比為0.6);對於年齡在45歲以上者,慢性心衰的發病率明顯升高,男性為7.2‰,女性為4.7‰。慢性心衰在世界其他地區的發病率與FHS的結果基本相似。在過去的40年間慢性心衰的發病率呈上升趨勢。Gibson等在美國北卡羅來納和佛蒙特州部分地區的調查表明1960,19701980,1983年慢性心衰的發病率分別是1.4‰1.7‰、1.9‰和2.3‰呈上升趨勢。所有的調查結果均顯示,隨著年齡的增大慢性心衰的發病率增加在男性,50~59歲的發病率為3‰,而80~89歲則上升到27‰;在女性,50~59歲的發病率為2‰,而80~86歲的發病率為22‰。
1996年,美國心臟學會(AHA)統計報告全美約有慢性心衰患者490萬,每年有40萬增患者。佛明漢心臟研究結果表明慢性心衰的患病率與年齡、性別有關。在20世紀80年代,年齡校正後的患病率男性為7.4‰,女性為7.7‰。45歲以上的人群中,男性的患病率為2.4‰,女性患病率為2.5‰;50~59歲的年齡組,男女患病率均為8‰;80~89歲年齡組男性患病率66‰,女性患病率79‰。世界其他地區的慢性心衰患病率與佛明漢心臟研究的結果相似。目前由中國醫學科學院心血管病研究所顧東風教授主持的中國心血管健康多中心合作研究顯示:中國慢性心衰患病率為0.9%其中男性為0.7%,女性為1.0%;北方為1.4%,南方為0.5%;城市為1.1%,農村為0.8%。中國現有慢性心衰患者400萬。隨著人群年齡的增長慢性心衰患病率顯著上升。這是中國第一份全國人群慢性心衰的流行病學資料,將為中國慢性心衰的防治工作提供科學依據。
病因、誘因
慢性心衰的病因
- 心肌舒縮功能障礙:這是引起心衰最常見原因,包括各種原因所致心肌炎、心肌病、心肌梗死、缺血性心臟病、心肌代謝障礙(如缺氧、缺血,水、電解質和酸鹼失衡等)。其中以舒張功能不全為主見於高血壓左室肥厚肥厚型心肌病、主動脈和(或)肺動脈口狹窄、限制型心肌病等。
- 心室前負荷過重:包括各種原因所致的瓣膜關閉不全,心內或大血管內分流性疾病如房室間隔缺損、動脈導管未閉、主動脈竇瘤破裂、動靜脈瘺等。
- 心室後負荷過重:包括各種原因所致肺動脈高壓,體循環高壓(原發性和繼發性高血壓),左、右心室流出道狹窄以及主肺動脈口狹窄等
- 心室前負荷不足:導致左和(或)右心房、體循環和(或)肺循環淤血,這類疾病包括二、三尖瓣狹窄、心房黏液瘤、心包炎、心臟壓塞和限制型心肌病等
- 高動力循環狀態:包括甲狀腺功能亢進、貧血、維生素B1缺乏、體循環動靜脈瘺等
慢性心衰誘因
- 感染:尤其呼吸道感染是心衰最常見的誘因,其次是風濕活動、泌尿系統感染及消化系統感染。感染性心內膜炎是導致心臟病病情迅速惡化的重要原因。
- 過度體力活動疲勞、情緒激動和緊張。
- 妊娠和分娩。
- 心律失常:特別是快速心律失常,如:陣發性房顫、陣發性室性或室上性心動過速嚴重心動過緩,如完全性房室傳導阻滯等。
- 輸血或輸液(尤其含鈉液體)過多、過快。
- 電解質紊亂和酸鹼失衡
- 藥物作用:如使用負性肌力藥或抑制心肌收縮力藥、瀦留水鈉製劑以及洋地黃類正性肌力藥用量不足或應用不當等。
發病機制
心排血量的因素
(1)前負荷:心臟前負荷即收縮之前遇到的負荷,是指回心血量,或心室舒張末期容量,或心室舒張末期心肌纖維周邊長度(初長度)。前負荷 (亦稱容量負荷、先加負荷、容積負荷或舒張期負荷)主要受靜脈回心血量和室壁順應性的影響,是影響和調節心臟功能的第一重要因素。一般用左心室舒張末期壓作為前負荷的指標。Frank-Starling心臟定律說明了前負荷與心排血量的關係即在心肌收縮性允許的範圍內,心搏量主要由回心血量所決定,心搏量與回心血量成正比回心血量愈多,左心室心肌纖維就愈伸長(左室舒張期容
積增大),於是心肌收縮力加強,心搏量增多。反之心搏量則降低。Frank-Starling心臟定律進一步闡明了心排血量與左室舒張末壓之間的關係。以左室舒張末壓為橫坐標,反映前負荷;以每次心搏量或心搏做功或心臟指數為縱坐標,反映心室做功。根據左心室在不同前負荷下心排血量的變化關係畫出一曲線,即為左心室功能曲線,可定量表示左室功能。
(2)後負荷:後負荷繫心室射血時所面對的阻抗 (亦稱噴血阻抗)即心室肌開始收縮後才遇到的負荷,故稱後負荷,也稱壓力負荷或收縮期負荷。後負荷是指單位心肌在等張收縮狀態下縮短時所承擔總力
(3)心肌收縮性:心肌收縮性用心肌收縮力表示之,後者是指與心室負荷無關的心肌本身的收縮力。收縮性的強弱可用既定負荷下,等張收縮期心肌纖維縮短的最大速度表示之。換言之心肌纖維初長度相同收縮力較大者表示其收縮性較強。收縮性減弱是發生心衰的最常見原因從分子生物學角度來講,心肌收縮性的強弱即心肌收縮力的大小,取決於心肌內收縮蛋白滑行而縮短程度的影響,而肌節的縮短程度主要受兩個因素影響:①肌球蛋白橫橋與肌動蛋白結合點結合的速度和數量;②收縮蛋白相互作用部位化學能轉化的速率,即肌球蛋白頭部(橫橋)的ATP酶水解ATP的速度。這些變化,最終又決定於從肌漿網釋放出來Ca2+的數量。
(4)心率:心率的變化可影響每搏輸出量(搏出量或心搏量)及每分鐘輸出量(心排血量)。在一定限度範圍內,心率增快可增加心排血量,因為心排血量=心搏量×心率,但如果心率過快,心室舒張期明顯縮短,使心室的充盈不足,雖然每分鐘心臟搏動次數增加但搏出量卻減少,故心排血量降低。反之,如心率太慢,心排血量亦減少,因為心臟舒張期過長,心室的充盈早已接近最大限度,再增加心臟舒張時間,也不能相應提高搏出量因此,心率過快或過緩均影響心排血量此時糾正心律失常是改善心功能的關鍵。
(5)心室收縮與舒張的協調性:心室收縮時,室壁運動的協調一致是獲得最大心搏量的重要保證。心肌缺血或心肌梗死時心室壁運動失調使心搏量降低從而使心排血量減少。
(6)心臟結構的完整性:心臟結構有異常,如急性心肌梗死時室間隔穿孔,或乳頭肌及腱索斷裂所致的二尖瓣關閉不全以及風心病引起的瓣膜損害等,均可使心排血量減少。
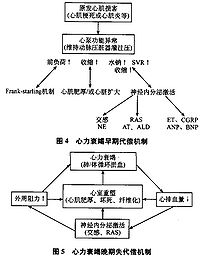
心臟的代償功能
心衰時心搏量和心排血量不足以維持機體組織所需要的能量,這時就要動用心臟儲備以彌補心搏量的減少。心臟的代償功能按其奏效的快慢可分為急性(如心率加快、收縮加強等)、亞急性(心臟擴張、血容量增加等)和慢性(如心肌肥大)三種。其主要代償機制有以下5個面。
(1)增加前負荷以提高心搏量:按照Frank-Starling定律,心室肌纖維伸展越長,心肌收縮時的縮短也增量心搏量亦增加。根據電鏡研究心肌肌節的最佳長度為2.2µm在這個長度以內,心腔內體積和壓力的增加都不致使粗細肌纖維的脫節。這種代償也可稱為心臟舒張期的儲備。
(2)腎上腺素能心臟神經和腎上腺髓質增加兒茶酚胺的釋放以增強心肌收縮力,增加心率也能使靜脈收縮以增加回心血量。這種代償主要是利用心臟的收縮期儲備。
(3)激活腎素-血管緊張素系統(Renin-angiotensin systemRAS):增加水、鈉瀦留,以增加血容量和前負荷。
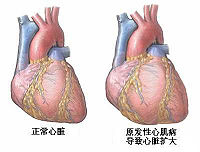
(4)出現心肌肥厚以減少室壁張力和改善心肌收縮力:壓力負荷增加的結果使心室壁張力升高,並刺激心肌蛋白和肌節的平行複製,形成向心性心肌肥厚。按照Laplace定律室壁張力和室壁厚度呈反比。心肌肥厚的出現在起初足以使室壁的張力恢復正常心臟雖有心肌肥厚而不擴大。但若壓力負荷持續升高若干年後,肥厚的心肌也不能維持室壁張力時心功能就進一步惡化。
(5)心肌喪失和構型重建(重塑):所謂構型重建(又稱重塑,remodeling)就廣義而言即包括心肌細胞大小、數量和分布的改建,又包括膠原間質的多少、類型和分布的改建,同時還包括心肌實質和間質兩者的比例改建任何形式的改建,都會引起心臟舒縮障礙乃至心衰的發生。
(6)增加周圍組織對氧的提取能力以提高單位心排血量的供氧能力:其結果是動靜脈內氧含量差加大。
心鈉素
近年來,對心衰病人的心鈉素(cardionatrin)研究較多,心鈉素又稱心房利鈉因子(atrial natriuretic factor,ANF)或心房肽(atrial polypeptide,ANP),它主要是由心房合成、儲存和分泌的一種具有強大的利尿利鈉作用的活性肽。一般而言在心衰的早期,由於心房壓力升高和心房肌被牽張,心房代償性分泌ANF加強,血液中ANF升高,ANF可直接地對抗和抵消心衰時縮血管保鈉系統給機體所造成的鈉水瀦留和心臟前後負荷的過度,這是心衰的一個重要代償反應。如心衰持續時間過長又發展比較嚴重時,心房對ANF的釋放由代償轉入失代償性「耗竭」狀態,此時血漿中的ANF可能降低。另外,心衰時,擴血管前列腺素和緩激肽等分泌增加,可拮抗或降低縮血管保鈉系統激活給機體和心臟造成的不良後果。
臨床表現
根據心衰發生的基本機制可分為收縮功能障礙性心衰和舒張功能障礙性心衰。臨床上根據病變的心臟和淤血部位,可分為左心、右心和全心心衰,其中以左心衰開始較多見,以後繼發肺動脈高壓,導致右心衰,單純的右心衰較少見。現將收縮功能障礙性心衰和舒張功能障礙性心衰的表現,分別予以討論
左心衰竭症状
左心衰竭的症状,主要表現為肺循環淤血。
(1)疲勞、乏力:平時四肢無力一般體力活動即感疲勞乏力,是左心衰竭的早期症状。
(2)呼吸困難:是左心衰竭時較早出現和最常見的症状,為肺淤血和肺順性降低而致肺活量減少的結果。呼吸困難最初僅發生在重體力勞動時休息後可自行緩解,稱為「勞力性呼吸困難」。隨著病情的進展,呼吸困難可出現在較輕的體力活動時,勞動力逐漸下降。有的則表現為陣發性夜間呼吸困難,通常入睡並無困難,但在夜間熟睡後,突然胸悶氣急而需被迫坐起。輕者坐起後數分鐘可緩解,但有的伴陣咳咳泡沫痰,若伴有哮喘,可稱為心源性哮喘重者可發展為肺水腫。夜間陣發性呼吸困難的發生機制,可能與平臥時靜脈迴流增加,膈肌上升,肺活量減少和夜間迷走神經張力增高有關。左心衰竭嚴重時,患者即使平臥休息也感呼吸困難,被迫取半臥位或坐位,稱為端坐呼吸,由於坐位時重力作用使部分血液轉移到身體下垂部位,可減輕肺淤血,且橫膈下降又可增加肺活量
(3)急性肺水腫:急性肺水腫是指血漿滲入到肺間質,隨後滲入到肺泡內,影響到氣體交換,而引起的呼吸困難、咳嗽、泡沫痰等症候群。由心臟病所致的急性肺水腫稱為「心源性肺水腫」,它是肺水腫中最常見最重要的類型,此處所討論的均指心源性肺水腫而言。心源性肺水腫的常見病因為急性左心衰竭可因急性心肌梗死、乳頭肌斷裂、風濕性心瓣膜病、惡性高血壓、急性心肌炎、肥厚型心肌病伴左室流出道梗阻先天性主動脈瓣下狹窄及嚴重的快速性心律失常等引起。
右心衰竭症状
(1)胃腸道症状:長期胃腸道淤血,可引起食欲不振噁心、嘔吐、腹脹便秘及上腹疼痛症状。個別嚴重右心衰竭病例,可能發生失蛋白性腸病。
(2)腎臟症状:腎臟淤血引起腎功能減退,可有夜尿增多。多數病人的尿含有少量蛋白、少數透明或顆粒管型和少數紅細胞。血漿尿素氮可升高,心衰糾正後,上述改變可恢復正常。
(3)肝區疼痛:肝臟淤血腫大後,右上腹飽脹不適,肝區疼痛,重者可發生劇痛而誤診為急腹症等疾患長期肝淤血的慢性心衰患者,可造成心源性肝硬化。
(4)呼吸困難:在左心衰竭的基礎上,可發生右心衰竭後,因肺淤血減輕,故呼吸困難較左心衰竭時有所減輕。但開始即為右心衰竭者,仍可有不同程度的呼吸困難。
(5)體征:除原有心臟病體征外,右心衰竭後引起的變化,主要有以下幾方面。
①心臟體征:因右心衰竭多由左心衰竭引起,故右心衰竭時心臟增大較單純左心衰竭更為明顯,呈全心擴大。單純右心衰竭患者,一般都可發現右心室和(或)右心房肥大。當右心室肥厚顯著時,可在胸骨下部左緣,有收縮期強而有力的搏動。劍突下常可見到明顯的搏動,亦為右室增大的表現。可聞及右室舒張期奔馬律。右心室顯著擴大,可引起相對性三尖瓣關閉不全,在三尖瓣聽診區可聞及收縮期吹風樣雜音。若有相對性三尖瓣狹窄時,在三尖瓣聽診區可聽到舒張早期雜音。
②頸靜脈充盈與搏動:右心衰竭時,因上、下腔靜脈壓升高,使頸外靜脈、手背靜脈及舌下靜脈等淺表靜脈異常充盈,並可出現頸靜脈明顯搏動。頸外靜脈充盈較肝臟腫大或皮下水腫出現早,故為右心衰竭的早期徵象。
③肝大與壓痛:肝臟腫大和壓痛常發生在皮下水腫之前,且每一右心衰竭患者均無例外因此它是右心衰竭最重要和較早出現的體征之一。肝頸靜脈迴流征陽性是右心衰竭的重要徵象之一,但亦可見於滲出性或縮窄性心包炎,右心衰竭在短時間內迅速加重者,肝臟急劇增大,可伸至臍部,疼痛明顯,並出現黃疸,轉氨酶升高。長期慢性右心衰竭患者發生心源性肝硬化時,肝臟質地較硬、邊緣較銳利,壓痛不明顯。
④下垂性水腫:下垂性皮下水腫,發生於頸靜脈充盈及肝臟腫大之後,是右心衰竭的典型體征皮下水腫先見於身體的下垂部位。起床活動者水腫在足、踝及脛骨前較明顯尤以下午為著隨著病情的加重而呈上行性發展。臥床(仰臥)患者,則以骶部和大腿內側水腫較顯著。嚴重右心衰竭患者,呈全身持續性水腫。晚期全心衰竭患者因營養不良或肝功能損害,血漿蛋白過低,出現面部水腫時,預後惡劣。
⑤大多數胸腔積液出現於全心衰竭的患者:主要與體靜脈壓和肺靜脈壓同時升高及胸膜毛細血管通透性增加有關。多同時發生在左右兩側胸腔,往往以右側胸腔液量較多,單側的胸腔積液者亦多見於右側少數患者胸腔積液由單純左心衰竭或右心衰竭引起。胸腔積液可誘發或加重呼吸困難。胸腔積液局限於右側較多的原因有多種解釋,較合理的解釋為:右肺的平均靜脈壓較左側高,同時右肺的容量較左肺大,右肺的表面濾出面積也就比左肺大。因此,心衰時常以右側胸腔積液多見。或右側胸腔積液量較左側為多。
⑥腹水:腹水可見於慢性右心衰竭或全心衰竭的晚期患者此類病人常合併有心源性肝硬化。
⑦發紺:右心衰竭患者的發紺,較左心衰竭顯著,但呼吸困難較之為輕。單純右心衰竭所致者,發紺多為周圍性,出現在肢體的下垂部分及身體的周圍部位。全心衰竭患者,發紺呈混合性,即中心性與周圍性發紺並存。
⑧心包積液:嚴重而持久的右心衰竭病例,心包腔內可有異常數量的液體漏出,發生心包積液。
⑨其他表現:某些心衰患者可出現奇脈。個別嚴重右心衰竭病例,可出現神經興奮、焦慮不安等症状。可有顯著營養不良、消瘦甚至惡病質
全心衰竭症状
充血性心力衰竭常並發心律失常肺部感染、肝功能不全、腎功能不全、水與電解質紊亂等。
1.心律失常:充血性心力衰竭患者經常並發室上性和室性心律失常,嚴重的心律失常如室顫可導致死亡,猝死占死亡總數的40%~50%,隨充血性心衰的進展其相對比例略有所下降。各種疾病致心衰的心律失常發生率中冠心病、風心病最高。注意有相當數量的心律失常不是由原發病所致,要尋找致心律失常的各種誘發因素,如缺血、電解質紊亂、與泵功能和電穩定性相互作用的某些藥物如鈣通道阻滯藥和一些抗心律失常藥物,洋地黃中毒和繼發性疾病等。許多情況下心功能不全的心律失常是一過性的,一旦誘因解除,心律失常也隨之好轉。
2.肺部感染: 充血性心力衰竭患者多伴有肺循環淤血這增加了肺部感染的機會,同時心衰是決定肺部感染病情嚴重性和預後的重要因子。
3.肝功能不全: 心功能不全尤其是右心功能不全的患者均存在不同程度的淤血性肝臟改變。早期表現為可逆性肝淤血,慢性肝淤血可以導致心源性肝硬化
4.腎功能不全 :正常情況下,休息狀態下血液主要分布在肝臟(17%~24%)、腎臟(15%~19%)及腦循環(10%~15%);而運動狀態時,高達70%的血液轉移到肌肉群。心衰患者。無論休息或運動時,由於外周阻力的增加及心排出量的減少,腎臟可出現血流量減少腎小球濾過率減低和腎血流重新分布的變化。
5.水與電解質紊亂 :心衰可出現頑固性水腫是由於神經體液調節紊亂和利尿抵抗等原因,同時腎臟的損害亦加重水鈉瀦留最終形成心-腎之間的惡性循環。心力衰竭時常並發各種電解質紊亂,常見低鈉血症、低鉀血症、高鉀血症和低鎂血症等。
診斷
亞臨床型診斷
亞臨床型心衰或稱早期心衰,或稱隱性心衰。通常指無明顯的症状和明確的體征,常不被患者本人感知,也常被醫師漏診,而實際上患者的血流動力學檢測能證明已有心衰存在。一般認為如右心室舒張末壓≥10mmHg,左心室舒張末壓≥18mmHg,肺毛細血管楔壓≥16mmHg,分別是右心衰竭和左心衰竭的指標。在臨床工作中,詳細詢問病史和體檢能夠早期發現心衰的存在,及時進行防治,可避免其發展為嚴重心衰。診斷早期心衰有以下10條線索。
(1)心悸、氣短:冠心病、心肌炎或高血壓病患者,在一般體力活動時出現心悸、氣短症状,無心外原因可解釋時,提示患者有心衰存在。
(2)夜間睡眠呼吸困難:任何心臟病患者出現夜間睡眠氣短憋醒,頭部有時須墊高,無心外原因可解釋時則是由心衰引起。
(3)尿少:心臟病患者一旦有尿量減少或體重增加,是心衰的早期徵象。
(4)肺底呼吸音減低:為肺淤血的早期徵象,但特異性較小,如能和其他心衰表現結合起來則具有重要診斷意義。
(5)交替脈:在有心肌受損和(或)有左心衰竭可能的病人,如出現無其他原因可解釋的交替脈,可視為心衰的早期徵象。
(6)肝頸靜脈迴流征陽性:為右心衰竭的早期徵象
(7)第三心音奔馬律:在有左心衰竭因素的患者出現第三心音奔馬律往往是左心隱性衰竭的一個重要徵象。
(8)肝臟早期淤血腫大:為右心衰竭的早期靈敏指標,尤其是嬰幼兒的心衰。
(9)心電圖PV1,終末向量陽性:心電圖V1導聯P波終末向量(PTF-V1)陽性是診斷左心衰竭的常見重要指標(二尖瓣狹窄例外)。
(10)肺中上野紋理增粗:胸片上顯示兩肺中上野肺靜脈紋理增粗和(或)看到Kerleyβ線對心衰的早期診斷有重要意義。
臨床型診斷
(1)充血性心力衰竭:
A.主要條件: a.夜間陣發性呼吸困難和(或)睡眠時憋醒。 b.頸靜脈怒張或搏動增強。 c.肺部囉音和(或)呼吸音減弱,尤其是雙肺底 d.心臟擴大。 e.急性肺水腫。 f.非洋地黃所致交替脈。 g.第三心音奔馬律 h.頸靜脈壓升高>15cmH2O。 i.循環時間>25s。 j.X線胸片中、上肺野紋理增粗,或見到Kerley線,尤其是β線。 k.肝頸靜脈逆流徵陽性。
B.次要條件: a.踝部水腫和(或)尿量減少而體重增加。 b.無上呼吸道感染夜間咳嗽 c.勞力性呼吸困難。 d.淤血性肝大,有時表現為肝區疼痛或不適。 e.胸腔積液。 f.潮氣量降低最大量的1/3。 g.心動過速(心率≥120次/min)
C.判斷方法:具有2項主要條件或1項主要條件及2項次要條件可確診。
這一標準主要是依據流行病學調查結果得出的,沒有血流動力學檢測數據。因此使用該標準有一部分心力衰竭將被漏診。
②Boston心力衰竭診斷標準:1985年Carlson等以肺毛細血管楔壓>12mmHg作為心力衰竭的診斷依據,提出了診斷充血性心衰的Boston診斷標準(表1,2)。這一標準採用積分的方法綜合了病史、體格檢查及胸部X線結果,上述三大項每一項的最高積分是4分。如果總積分達8分以上,可以診斷為充血性心力衰竭;總積分為5~7分時可疑心衰;少於4分無心衰。這一標準將病史體征及胸部X線檢查進行綜合,以血流動力學檢測作為依據,故該標準較為可靠。
③左室舒張功能障礙性心衰的診斷:上述心力衰竭的診斷標準系指收縮功能障礙性心衰,而左室舒張功能障礙性心衰有其不同特點,國內外尚無統一診斷標準為了臨床診治的需要,中國心力衰竭協會(CFHA)召開的第二屆全國心力衰竭學術會(1993年10月天津)制訂了左室舒張功能障礙性心衰診斷參考標準,試行2年,經第三屆全國心力衰竭學術會(1995年5月大連)修訂,現收錄於下:
A.診斷依據: a.有肯定的左室充血性心力衰竭的臨床表現,伴有易引起舒張功能障礙的心臟病,如高血壓病、冠心病、肥厚型心肌病、主動脈瓣狹窄、心肌澱粉樣變等;但無瓣膜反流及心內異常分流存在。 b.體檢無心界擴大或僅輕度增大。
(2)泵衰竭的診斷:Framingham及Boston標準都是用於慢性充血性心衰的診斷。通常來說,這些標準對於診斷並發於急性心肌梗死的泵衰竭是不適用的。Forrester等按血流動力學改變和臨床表現將急性心肌梗死分為4型
鑒別診斷
1.左心衰竭的鑒別診斷 左心衰竭需與其他疾病所致的呼吸困難相鑒別
(1)支氣管哮喘:支氣管哮喘與心臟性哮喘的鑒別。
(2)氣管與支氣管肺癌:癌腫患者的病史多較短,氣急無明顯的發作性,哮鳴音多局限於某一部位,呼氣時較明顯。無心臟病的病史和體征。X線可發現肺部癌腫徵象。
(3)慢性支氣管炎並肺氣腫:患者一般病程較長,氣急呈進行性加重,而無夜間陣發性發作的特點。有典型的肺氣腫體征。雖可有右室增大,但無左室增大及病理性雜音。X線檢查有肺氣腫徵象及肺紋理粗亂等
(4)神經性呼吸困難:多為神經症患者,以女性多見,呈嘆氣樣呼吸。自覺吸氣不夠胸悶,但做一次深呼吸後,胸部暫時感到舒適,呼吸頻率不增加。無心臟疾病史及體征
(5)代謝性酸中毒呼吸:呼吸深大但患者無呼吸困難感覺,能平臥,有引起代謝性酸中毒的原發病(尿毒症、糖尿病等),呼出氣體有特殊氣味,無心臟病的證據。血化驗示二氧化碳結合力明顯降低,血氣分析示pH降低,二氧化碳分壓升高。
(6)老年、衰弱、肥胖及嚴重貧血等可產生勞力性呼吸困難,但無左心衰竭的其他徵象。
(7)大量腹水、胃腸道疾病引起的嚴重腹脹、妊娠後期、巨大卵巢囊腫等可產生端坐呼吸但並非心臟病所致,不可混淆。
2.右心衰竭的鑒別診斷 右心衰竭需與一些具有頸靜脈怒張、靜脈壓升高、肝大水腫、腹水及胸腔積液等表現的疾病相鑒別。
(1)心包積液或縮窄性心包炎:有靜脈壓增高頸靜脈充盈或怒張、肝大、水腫和腹水等表現與右心衰竭相似。但既往無心臟病史心臟搏動弱,心音遙遠。心包積液者,心濁音界向兩側明顯擴大,心尖搏動在心濁音界之內側心影隨體位改變而改變如站立或坐位時心影呈燒瓶狀,臥位時心底部增寬,並有奇脈,靜脈壓顯著升高。胸部透視時,肺野清晰,無淤血現象。心電圖示低電壓及ST-T改變超聲心動圖可顯示心包積液的液性暗區。如為縮窄性心包炎,X線攝片可見蛋殼樣鈣化影計波攝影亦有助於鑒別診斷。
(2)心源性水腫與腎源性水腫的鑒別:腎源性水腫發生迅速,從眼瞼、顏面開始而遍及全身,有的開始即可有全身水腫。水腫性質軟而易移動,伴有其他腎病的徵象如高血壓蛋白尿、血尿、管型尿等改變,可與心源性水腫鑒別。
(3)門脈性肝硬化:雖可有腹水、水腫,但無心臟病史無心臟病體征,肺內無濕囉音,無頸靜脈怒張,肝頸靜脈迴流征陰性。可見腹壁靜脈曲張及蜘蛛痣腹水量較多,常有明顯脾大外周水腫不如心臟病顯著,肝功能多有明顯改變。但右心衰竭晚期,亦可發生心源性肝硬化。
(4)極度肥胖症候群(pickwickian syndrome):患者有嗜睡、發紺、周期性發紺加重低血氧、繼發性紅細胞增多、右心室肥大及心力衰竭,但無心、肺疾病的既往史。
(5)腔靜脈症候群:當上、下腔靜脈受腫瘤、腫大淋巴結壓迫或血栓阻塞時,可使血液迴流受阻,出現頸靜脈怒張、上肢或下肢水腫、肝大等表現,與心力衰竭相似,易致誤診但患者心界不大,心臟無病理性雜音,亦無肺淤血的症状與體征。X線檢查有助於鑒別
3.收縮與舒張功能障礙性心衰的鑒別診斷 不論收縮和舒張功能障礙引起的心衰均表現為體循環和(或)肺循環淤血從症状和體征上難以區別二者。但舒張功能障礙性心衰射血分數不降低,心臟不擴大,兩者可通過特殊儀器檢查進行鑒別,在治療上亦有明顯差異,兩者的鑒別見表4。
輔助檢查
- 水、電解質紊亂及酸鹼平衡失調;低鉀血症或缺鉀;低鎂血症、低鈉血症。
- 心鈉素(ANF)的血漿濃度增高但在心衰晚期其濃度可降低。
- 尿常規檢查 有少量蛋白、紅細胞、透明管型或顆粒管型等。
- 血清膽紅素、丙氨酸轉氨酶(谷丙轉氨酶)及穀草轉氨酶可略有增高。顯著增高者多見於急性右心衰竭,偶見於慢性右心衰竭。
- 可有輕度氮質血症,低氯性代謝性鹼中毒及代謝性酸中毒等。
- X線檢查:左心衰竭時X線檢查可發現左室或左房擴大。可出現肺淤血、間質性肺水腫、肺泡性肺水腫等肺靜脈壓增高的改變慢性左心衰竭時,可見肺葉間胸膜增厚,或有少量胸腔積液右心衰竭繼發於左心衰竭者,X線檢查顯示心臟向兩側擴大。單純右心衰竭者,可見右房及右室擴大,肺野清晰此外,上腔靜脈陰影增寬,可伴有兩側或單側胸腔積液由慢性肺心病引起的右心衰竭,有肺氣腫、肺紋理粗亂及支氣管感染徵象。
- 血循環時間測定:左心衰竭患者臂至舌循環時間延長,多在20~30s(正常值為9~16s)右心衰竭患者其臂至肺時間延長,可達8s以上(正常4~8s);同時有左心衰竭者,臂至舌時間亦可明顯延長;而單純右心衰竭者,臂至舌循環時間應在正常範圍。
- 心電圖檢查:心電圖檢查可發現心房、心室肥大、心律失常、心肌梗死等基礎心臟病變。心電圖上V1導聯P波終末向量(PTF-V1)是反映左心功能減退的良好指標。研究表明,PTF-V1與肺動脈楔壓有一定關係,可間接反映左房及左心室的負荷及功能狀態在無二尖瓣狹窄時,若PTF-V1小於-0.03mm/s,提示早期左心衰竭的存在。
- 心功能檢查及血流動力學監測:心功能檢查及血流動力學監測既往主要用於急性心肌梗死所致的泵功能衰竭,近來還用於心肌病、瓣膜性心臟病伴發的心衰。尤其無創傷性血流動力學監測技術的發展,已廣泛地用於各種心臟病變在心力衰竭診治、監護中具有重要價值。
治療
目的和原則
治療心衰之目的是糾正血流動力學異常,緩解臨床症状,提高運動耐量,改善生活質量,防止心肌損害進一步加重,降低病死率。為達此目的,治療心衰必須遵循以下幾項基本原則:
(1)必須重視心衰病因和誘因的治療,這是治療心衰關鍵之一
(2)盡量減輕心臟負荷:包括休息、低鹽飲食適當應用鎮靜藥、限制活動等。落實這些簡單的治療措施,對於輕度心衰病人,甚至可以不必應用利尿藥和強心藥就可以獲得糾正;對於重度心衰者採取嚴格的低鹽飲食和控制入水量,同樣是減少心臟負荷、水鈉瀦留的重要措施,決不能因為現在有了各種利尿藥、血管擴張藥、正性肌力藥物等,而忽視這些一般性處理方法。
(3)儘管目前有許多新型正性肌力藥物,對於心功能屬於Ⅱ~Ⅲ級的患者仍首選利尿藥,視病情口服或注射;無效再根據適應證選用ACEI和洋地黃類製劑。非洋地黃類正性肌力藥僅用於上述藥物治療無效時作為短期應用,不能作為一線藥物長期使用。洋地黃類仍是目前最主要正性肌力藥物。但對於單純舒張功能不全性心衰洋地黃治療不但無效甚至有害。
(4)對於Ⅳ級心功能不全或急性肺水腫患者:目前治療趨勢是將血管擴張藥、利尿藥、ACEI和強心藥聯用,這樣既能降低心臟前、後負荷,又能增強心肌收縮力,最大限度提高心輸出量。
(5)在使用藥物前後:特別是經靜脈給予血管擴張藥,應密切觀察病情,監測心率、脈搏、血壓呼吸、尿量,對危重病人有條件單位應建立血流動力學監測,以指導臨床用藥。
病因的防治
針對病因的治療可視為治療心衰的基本措施,若能獲得徹底治療,則心衰可因此而解除,心功能甚至可以完全恢復正常因此,在心衰處理過程中,應千方百計尋找病因,對於可完全或部分矯正的病因,必須採取各種措施予以治療。如先心病或心瓣膜病可通過手術或介入治療予以糾正;甲亢性心臟病可用抗甲亢藥、131I或甲狀腺手術,使心衰消除或預防其發生;貧血性心臟病可通過少量多次輸血、給予鐵劑及糾正貧血的病因而治癒;對於高血壓患者,應積極採用非藥物治療(如限鹽、運動、減肥、戒煙酒等)和有效降壓治療,至於繼發性高血壓應尋找原因並予以去除,這樣就可以防止高血壓性心衰的發生;感染性心內膜炎應及時應用足量、有效長療程抗生素以防止瓣膜損毀,防止心功能減退等,余依此類推。
心衰的惡化往往與某些誘因有關臨床上最常見的誘因包括感染(特別是呼吸道感染、感染性心內膜炎)、嚴重心律失常、過度勞累、風濕活動、情緒激動或憂慮、妊娠或分娩、水電解質紊亂和酸鹼失衡等必須進行相應處理。
心衰本身治療
(1)休息和限制活動:休息是減輕心臟負荷和能量消耗的重要措施之一,但休息的程度應視心衰輕重而定。心功能輕度降低者,可允許做一些輕度活動或從事一些輕便工作;反之,若心功能不全屬於Ⅲ~Ⅳ級者,則應限制活動,甚至臥床休息急性左心衰宜採取半坐臥位。但長期臥床休息易發生靜脈血栓、肢體失用性萎縮食慾減退等症状。因此待病情改善後應鼓勵病人作輕度活動,做到動靜結合才有利於康復。必須指出,休息不僅僅是肉體上休息更重要的是精神和腦力上休息,對焦慮不安、失眠者可給予鎮靜藥,
(2)限制水、鈉攝入:心衰病人的飲食宜清淡和少吃多餐,食物應富含維生素和易消化,並注意熱量平衡。對於肥胖冠心病者宜低熱量低脂飲食,適當減肥。長期營養不良的慢性病者,則要保證營養增強體質適當限制鈉鹽攝入對消除水腫有效輕度心衰每天氯化鈉攝入應控制在5g左右中度心衰者為2.5g,重度者為1.5g,必要時採取戒鹽飲食但嚴格戒鹽往往會影響病人食慾,必須全面考慮利弊。若能每周測體重1次對發現隱性水腫和調節鈉鹽攝入量頗有幫助。在限鈉情況下,一般水分可不加限制,但重度心衰、明顯水腫者,每天水分攝入應控制在2000ml左右。
(3)利尿藥的應用:經適當限制水、鈉攝入仍有水腫者可應用利尿藥,它不僅可以消腫,且可減少血容量和改善血流動力學,降低肺動脈阻力和肺毛細血管楔壓,擴張靜脈,降低心臟前負荷;利尿藥還能降低動脈血壓而減輕心臟前負荷從而增加心輸出量,改善體肺循環的淤血症状和心功能。此外,醛固酮拮抗藥通過腎素-血管緊張素-醛固酮系統,尚能抑制心肌肥厚,改善心臟重塑作用。目前常用利尿藥包括以下幾類:
①噻嗪類:大多數噻嗪類利尿藥口服後吸收迅速,2h左右達血濃度峰值,作用持續15h以上,多數以原形從尿中排出,屬中效利尿藥。常用製劑有:A.氫氯噻嗪12.5~25mg,1~3次/d口服;B.苄氟噻嗪2.5~5mg,1~2次/d;C.環戊噻嗪0.25mg,1~2次/d。本類藥適用於輕、中度心衰治療,對於重度或頑固性心衰則需與其他利尿藥合用或改用強利尿藥。服用期間要補充鉀鹽或與瀦鉀利尿藥合用合併有糖尿病、痛風者慎用。
②髓襻利尿藥:該類藥主要作用於髓襻升支的髓質部及皮質部,抑制其對鈉、氯的再吸收促進鈉氯、鉀的排出和影響腎髓襻高滲透壓的形成,從而干擾尿的濃縮過程;此外對增加近曲小管、腎小球濾過率也有作用。本類藥屬強利尿藥,視病情可口服肌注或靜脈給藥主要用於急性左心衰和重度心衰病人。
③瀦鉀利尿藥:主要作用於遠曲小管的遠端,有排鈉、氯作用,對鉀有相對瀦留,屬弱利尿藥,常與排鉀利尿藥合用。
(4)血管擴張藥:本類藥物通過降低外周血管阻力和心室排血阻力,減輕心臟後負荷,或是通過降低靜脈張力,擴張容量血管使回心血量減少,從而降低心室舒張末壓和容量,減輕心臟前負荷,減少心肌耗氧量,改善心室功能。血管擴張藥根據作用部位和血流動力學反應不同大致分為以下幾類:
①擴張靜脈為主:代表藥物有硝酸酯類,對於急重心衰者可選用靜脈製劑,一般病例可口服或舌下含服,最理想的使用對象是經洋地黃、利尿藥治療後仍有呼吸困難和端坐呼吸左室充盈壓增高>20mmHg(2.7kPa),低心輸出量和外周阻力增高的病人。
②擴張小動脈為主:主要降低心臟後負荷,對外周血管阻力增高為主、心排血量降低的心衰者最為理想。
③動靜脈擴張劑:臨床上最常用是硝普鈉,但在急性心衰時其突出作用是擴張靜脈,儘管它也明顯擴張動脈,尤適用於急性心肌梗死、高血壓合併左心衰。本藥需靜脈滴注,並用黑紙或黑布包裹輸液瓶避光使用。
用藥原則
若以肺充血、肺水腫為主,心室充盈壓明顯增高而明顯外周灌注不足,宜選用靜脈擴張劑;如心排出量降低外周灌注不足心臟指數<2.5L/(min.m2)而肺充血不嚴重者用小動脈擴張劑;若兩者兼有宜用動靜脈擴張劑應用血管擴張藥最好能進行血流動力學監測,尤其是靜脈內給藥,若用藥後肺毛細血管楔壓<15mmHg(2kPa),動脈收縮壓<90mmHg (12kPa) ,舒張壓<50mmHg(6.67kPa),或用藥後血壓下降超過20mmHg (2.67 kPa)者應減量或停藥。
(1)洋地黃類強心苷:迄今仍是治療心衰主藥,傳統認為洋地黃的作用是直接增加心肌收縮力,通過迷走神經張力增高和心功能改善而減慢心率;此外尚可減慢房室傳導、縮短心肌細胞的復極過程使外周血管收縮,抑制腎小管對鈉的重吸收而產生直接利尿作用等。目前認為洋地黃改善心功能主要與下列作用機制有關:
①具有抑制腎素-血管緊張素-醛固酮系統(RAAS)作用:系通過作用於腎臟降低血漿腎素活性,使腎素釋放減少,從而降低交感神經緊張度。②直接降低交感神經的緊張度。③改善壓力感受器的敏感性:心衰時心肺血管壓力感受器的壓力反射功能降低,洋地黃通過抑制 Na+ -K+ -ATP 酶的活性和對壓力感受器的直接刺激從而使其敏感性得以改善。④增加心房利鈉激素分泌:洋地黃類藥物可刺激心房肌分泌利鈉激素,後者有直接擴張血管產生利尿作用,且能抑制腎素合成。
(2)適應證:
①心功能Ⅲ、Ⅳ級收縮性心衰。②心衰伴快速性房顫(肥厚型心肌病、預激症候群所致者禁用或慎用)。③對於竇性心律的慢性心衰應先用利尿藥、血管擴張藥(包括 ACEI 和 AngⅡ受體拮抗藥),只有上述藥物治療無效且無低鉀血症情況下才給予洋地黃。④非洋地黃引起的心律失常,包括快速心率性心房撲動或顫動陣發性室上性心動過速(預激症候群所致者應慎用)。⑤曾有心衰史患者或疑有潛在心功能低下者,在施行手術、妊娠、分娩或並發其他嚴重疾病時,可預防性酌情應用洋地黃,以防心衰發生。
(3)禁忌證:①預激症候群合併房顫;②Ⅱ、Ⅲ 度房室傳導阻滯;③病態竇房結症候群(無起搏器保護者),特別是老年人;④單純舒張功能性心衰,如肥厚型心肌病,尤其伴流出道梗阻者。對於急性心肌梗死早期(頭24小時內)、心肌炎、肺源性心臟病、巨大心臟等情況下合併心衰洋地黃應慎用或不用,即使應用劑量宜小,並密切觀察病情和作相應處理;對於二尖瓣狹窄(房顫或合併右心衰除外),除能減慢心率外,往往作用不大;對大量心包積液或縮窄性心包炎,洋地黃療效欠佳。洋地黃中毒所致心肌收縮力減低或引起心律失常,是洋地黃絕對禁忌證。此外,對室性心動過速洋地黃也屬禁忌。
(4)洋地黃類製劑及用法:根據給藥後奏效的快慢,大致可分為速效、中效和慢效三種製劑。
(5)洋地黃治療心衰時劑量與心肌收縮效應呈線性關係(並非全或無):即使小劑量也可使心肌收縮力增強隨劑量增加收縮力也隨之增強,但劑量超過一定限度後,收縮力不僅不再增加甚至下降,因此盲目增加洋地黃劑量不僅易引起中毒反應,且可能加重心衰。傳統的先給予飽和量(負荷量)繼以維持量療法,易致洋地黃中毒,現已少用除非屬於較急重病人一般情況下可採用每天維持量療法。
(6)治療終點:①伴有房顫的心衰,宜將心室率控制在60~70次/min,輕度活動後心室率增加不超過10次/min;②竇性心衰患者,可參考臨床充血症状消失和血清地高辛濃度(適宜範圍1.5~2mg/ml),大於上述範圍正性肌力作用不再增強因此達到上述治療終點後即以維持量長期應用。洋地黃對心衰死亡率的影響尚不明確。
(7)洋地黃的毒性反應:洋地黃治療量與中毒量十分接近,使用不當易產生中毒。
(8)洋地黃中毒的治療:一旦發現中毒應立即停用。一般情況下,若屬快速性心律失常(無論室上性或室性),即使血鉀不低也可補鉀只要血鉀不高就可以了。心律失常輕者可口服10%氯化鉀10~15ml,3次/d,也可服用控釋氯化鉀片(如補達秀)500mg,2~3次/d,直到心律失常糾正。較重者應靜脈滴注,一般用量為10%氯化鉀10~20ml加於5%葡萄糖液250~500ml內靜滴,滴速為0.5g/h左右,並用心電監護,直至控制異位心律。
(1)β-腎上腺素能受體激動藥(簡稱β激動藥):本類藥通過與心肌細胞膜β 受體結合,通過G蛋白耦聯,激活腺苷酸環化酶(AC)催化ATP生成環核苷酸(cAMP)。cAMP使L型鈣通道的鈣內流增加細胞內Ca2+水平上升而具正性肌力作用此外,肌漿網對鈣離子攝取增加,細胞內Ca2+水平迅速下降而具正性鬆弛作用;另外還有外周血管擴張作用。
受體阻滯藥在心衰中的應用 實踐證明,β受體阻滯藥對某些類型擴張型心肌病可改善症状、心功能和預後,尤其是心率較快、心功能Ⅱ~Ⅲ級的患者,可在洋地黃基礎上酌用β受體阻滯藥。宜從小劑量開始,如美托洛爾6.25mg/次,若無不良反應,可給予6.25mg,2次/d;視病情增減劑量最大劑量可達100mg/d,若有效可長期服用。最近心功能不全應用比索洛爾的研究(CIBS):對NYHA心功能ⅢⅣ級的心臟病患者,病種包括擴張型心肌病缺血性心臟病高血壓和心瓣膜病等,應用比索洛爾(bisoprolol),最初劑量為1.25mg/d,若無不良反應48h後增至2.5mg/d1個月後增至5mg/d,若能謹慎給藥,逐漸加量,患者多能耐受並使心功能提高,對心功能不全嚴重者和某些擴張型心肌病有可能提高生存率。對於血壓低 [收縮壓<90mmHg(<12kPa)]、心率慢或房室傳導阻滯的病人不宜使用β受體阻滯藥對於缺血性心臟病急性心肌梗死,在嚴密監測下可按上述方法應用。二尖瓣狹窄和(或)二尖瓣關閉不全,應用洋地黃後心率仍快者,可酌用β受體阻滯藥,如美托洛爾6.25~12.5mg,1次/d;如無不良反應可漸增加劑量,直至心率減慢心功能改善。此外,β受體阻滯藥對舒張功能不全心衰有效。應用β受體阻滯藥必須掌握小量、緩慢增加劑量和長療程的原則β受體阻滯藥改善心功能的可能機制包括:①β受體阻滯藥可減慢心率,延長心室舒張期充盈時間增加冠脈血流灌注且可改善心肌弛緩性和順應性。②抑制交感神經過度興奮以及由此引起的血管收縮作用,可降低心臟後負荷。③能阻止過量兒茶酚胺引起的心臟損害和灶性壞死。④有證據證明,心衰患者有β受體調節異常,心肌內兒茶酚胺耗竭,使用β受體阻滯藥後心肌內去甲腎上腺素儲備增加,對兒茶酚胺的敏感性恢復正常。⑤負性肌力作用可降低心肌耗氧量,改善心肌缺血和心活動的非均一性。
其他治療措施 包括吸氧,支持療法口服或靜注氨茶鹼,對症治療和加強護理等均不容忽視。
預後預防
預後
慢性心衰一直是預後不良的嚴重狀態雖經早期診斷和積極治療,4年病死率為50%,研究資料表明病死率與心功能不全的程度呈正相關,如心功能Ⅳ級者1年病死率即達50%。對於較重的慢性心衰,37%的男性及38%的女性在2年內死亡又80%男性及67%女性在6年內死亡。
1993年,Bourassa等在SOLVD中報導了慢性心衰的自然病程。來自美國加拿大和比利時醫學中心的6273例患者左室射血分數(LVEF)≤45%,其中60歲以上佔59%;男性74%女性26%;80%心功能NYHAⅠ~Ⅱ級,20% Ⅲ~Ⅳ級。結果隨訪1年時總病死率為18%,除男性病死率高於女性外,種族對總病死率並無影響。
慢性心衰的死亡方式主要是進行性慢性心衰和猝死,也有的死於非心臟病如腦血管意外。Bourassa等報告SOLVD的結果,80%的慢性心衰患者死於心臟病其中50%以上因慢性心衰惡化死亡,而且女性比男性多,黑人比白人多。Anderson等報導缺血性心臟病和瓣膜性心臟病因慢性心衰惡化而死亡分別為61%和70%,擴張型心肌病患者的猝死率為70%,全身性疾病引起的慢性心衰患者約62%因非心臟病如腦血管意外死亡瓣膜性心臟病伴慢性心衰者約21%死於非心臟病。1993年,Coldman等報告第Ⅰ和Ⅱ期血管擴張藥試驗中慢性心衰患者的死亡方式,冠心病慢性心衰患者89%死於心臟病,其中44%猝死,37%死於進行性慢性心衰;非冠心病慢性心衰患者84%死於心臟病,其中48%猝死,5%死於進行性慢性心衰。
預防
1.慢性心衰的預防目標
(1)防止初始的心肌損傷:冠狀動脈疾病和高血壓已逐漸上升為慢性心衰的主要病因積極控制血壓、血糖、調脂治療和戒煙等,可減少發生慢性心衰的危險性。除積極控制上述心血管危險因素外,在國內控制A組β溶血性鏈球菌感染。預防風濕熱和瓣膜性心臟病,戒除酗酒以防止酒精中毒性心肌病亦是重要的措施。
(2)防止心肌進一步損傷:急性心肌梗死期間,溶栓治療或冠狀動脈血管成形術,使有效再灌注的心肌節段得以防止缺血性損傷。對近期從心肌梗死恢復的患者,應用神經內分泌拮抗劑(ACE抑制劑或β受體阻滯藥),可降低再梗死或死亡的危險性,特別是心肌梗死時伴有慢性心衰的患者。ACE抑制劑和β受體阻滯藥合併應用可有互補效益。急性心肌梗死無慢性心衰的患者,應用阿司匹林可降低再梗死的危險而有利於防止慢性心衰。
(3)防止心肌損傷後的惡化:已有左室功能不全不論是否伴有症状,應用ACE抑制劑均可防止發展成嚴重慢性心衰的危險。
2.預防措施
(1)祛除誘發因素:控制感染治療心律失常特別是心房顫動並快速心室率;糾正貧血電解質紊亂;注意是否並發肺栓塞等。
(2)改善生活方式,降低新的心臟損害的危險性:如戒煙、戒酒,肥胖患者應減輕體重。控制高血壓高血脂、糖尿病。飲食宜低脂、低鹽,重度慢性心衰患者應限制入水量,應每天稱體重以早期發現液體瀦留。應鼓勵慢性心衰患者作動態運動以免去適應狀態。
(3)密切觀察病情演變及定期隨訪:應特別了解患者對飲食及藥物治療的順從性、藥物的不良反應等,及時發現病情惡化並採取措施。
| 關於「充血性心力衰竭」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |