脊髓型頸椎病
| A+醫學百科 >> 脊髓型頸椎病 |
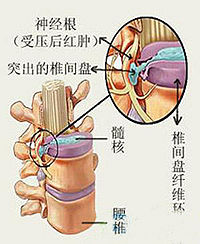
本型頸椎病雖較為少見但症状嚴重,且多以隱性侵襲的形式發展,易誤診為其他疾患而延誤治療時機因此其在諸型頸椎病中處於重要地位。由於其主要壓迫或刺激脊髓及伴行血管而出現脊髓神經的感覺、運動、反射與排便功能障礙故稱之為脊髓型頸椎病。
目錄 |
簡介
脊髓型頸椎病是由於頸椎椎體退化及相鄰軟組織(如椎間盤突出、椎體後緣骨刺、後縱韌帶骨化、黃韌帶肥厚或鈣化、椎管狹窄等)的退變造成了對脊髓的直接壓迫,加上劇烈的運動或長期的不良姿勢等動態因素的影響,導致脊髓受壓或脊髓缺血,繼而出現脊髓的功能障礙,臨床表現如四肢麻木無力、活動不靈、走路時有踩棉花的感覺等。
脊髓型頸椎病多發生於40歲以上的患者,平均年齡50-55歲。由於脊髓型頸椎病起病隱匿,不同個體間差異較大,脊髓受損表現多種多樣,其發展速度、趨勢和轉歸也各有差異, 因此患者如有上述症状出現,應當立即去醫院就診,以免錯失最佳治療時機。
檢查
1.X線平片及動力性側位片
主要表現為:
(1)椎管矢狀徑大多小於正常:按比值計算椎體與椎管矢狀徑比值大多在1∶0.75以下;絕對值也多小於14mm約半數病例在12mm以下。
(2)梯形變:病程較短的病例,大多系因突出或脫出的髓核及椎節不穩所致。因此,在動力性側位片上患節椎體間關節可顯示明顯的梯形變其出現時間較MRI技術檢查陽性所見的時間為早同樣在已有骨刺形成的病例,其鄰節在出現骨刺之前亦先從梯形變(椎節不穩)開始。
(3)骨刺形成:約80%左右的病例於患節椎體後緣有較明顯的骨刺形成,其矢狀徑可為1~6mm或更長,一般以3~5mm者居多。
(4)其他改變:某些病例可伴有後縱韌帶鈣化、先天性椎體融合(以頸3~4為多)及前縱韌帶鈣化等異常所見此種異常與本型症状的發生與發展亦有密切關係。
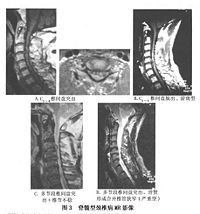
2.MRI技術
MRI圖像如一幅脊髓及其周圍組織的縱向剖面解剖圖可使局部的病變一目了然,所以每個病例均應爭取選用,這不僅對頸椎病的診斷分型至關重要,且為手術的決定手術部位的判定及術式的選擇等都具有重要意義。
3.其他
包括CT檢查、脊髓造影等對本型的診斷均有作用可酌情選擇。
分型
脊髓型
脊髓單側受壓
當脊髓單側受壓時,可以出現典型或非典型的Brown_Sequard症候群。表現為病變水平以下同側肢體肌張力增加、肌力減弱、腱反射亢進、淺反射減弱,並出現病理反射;重者可以引出髕痙攣或踝痙攣。另外還有觸覺及深感覺的障礙。對側以感覺障礙為主,即有溫度覺及痛覺障礙。而障礙的分布與病變水平不相符合。由於對側的運動束及本體感覺束尚屬正常,所以,該側的運動機能正常。
脊髓雙側受壓
早期的症状以感覺障礙為主或以運動障礙為主;晚期表現為不同程度的上運動神經元或神經束損害的不全痙攣性癱瘓,如活動不利,步行不穩,臥床不起,呼吸困難,四肢肌張力增加,肌力減弱,腱反射亢進,淺反射減弱或消失,病理反射陽性。病人有胸、腰部束帶感,感覺改變平面與病變水平往往不相符合。有時左右兩側感覺障礙的平面與程度不相符合。有的感覺障礙平面呈多節段性分布。嚴重的病例可有括約肌功能障礙。
脊髓與神經根混合型
除脊髓束受累的症状和體征以外,尚有頸神經根的症状,如肩、頸痛,上肢麻木或跳痛,肌肉萎縮,肱二頭肌或肱三頭肌反射減弱,手指感覺減退。
交感神經脊髓混合型
有脊髓束症状,同時有交感神經受刺激的症状。
椎動脈脊髓混合型
有脊髓束症状合併有椎動脈受刺激的症状。
病因病機
引起脊髓型頸椎病的原因很多,歸納起來有以下幾點。
(-)外傷
頸椎位於頭顱和胸椎之間,是人體脊柱活動範圍最大的部位,受傷的機會也較多,青少年時頸部外傷是導致中年後發病的重要因素。據報導5%~15%的頸椎病人有急性外傷史。特別是頸椎骨折、脫位後出血、水腫波及椎間孔,骨折碎片移位直接壓迫脊髓或血管神經而引起的病理變化,或骨折後局部形成的骨痂刺激脊神經根、脊髓,椎體脫位或半脫位,使椎管變窄等均可產生脊髓的壓迫而引起臨床症状。
(二)頸部的慢性勞損
長期低頭工作或姿勢不良,引起頸部的肌肉、韌帶與關節的勞損,患椎骨關節增生炎性退變,頸椎生理曲度後凸,頸椎失穩、錯縫,與相應患椎後方骨贅突入椎管內,均可導致脊髓受壓發病。
(三)頸椎退行性變
年老體弱,肝腎不足,筋骨懈惰,可引起頸部韌帶鈣化。頸椎間盤、椎體、椎間小關節等的退行性改變,是頸椎病發生的主要原因。若頸椎間盤突出物突向椎體後方,則壓迫脊髓,造成脊髓型頸椎病。
(四)椎管狹窄
由於頸椎間盤退變,纖維環向椎管內膨出,椎體後緣骨質增生突向椎管內,導致椎管狹窄。同時,椎間隙發生變窄時,黃韌帶鬆弛、頸椎骨關節錯位、失穩,可發生代償性韌帶增厚及骨質增生,加重頸椎狹窄的發生。有的由於先天胚胎髮育過程中椎孔本身狹窄,加之移位,可造成相鄰椎孔間狹窄,而使脊髓受壓發生病理變化。這是脊髓型頸椎病發病的重要原因之一。當脊髓受壓時間長,病變繼續發展時,可出現脊髓變性、軟化,甚至出現脊髓空洞,病變區神經根也因受壓而使神經根袖纖維化,嚴重壓迫可發生瓦勒變性。
(五)髓內血循環受阻
脊髓型頸椎病在病理變化中,如果引起的椎管狹窄改變到一定程度時,脊髓可受到壓迫性損害,壓迫應力耐受較弱的髓中心部灰質及側索等部位,使髓內血循受阻,受壓部位發生血管擴張,甚至斷裂。局部病變組織因血瘀氣滯,組織血氧供應減少,可出現神經細胞萎縮壞死,空胞變性及出血等。說明脊髓由於受壓、缺血可引起組織病理性改變。
根據文獻報導,病變部在頸椎5~7的13具屍體標本,經病理解剖學研究,發現受累部相當於頸6髓節平面;由於頸髓缺血,引起受損的神經組織依次為灰質、錐體側束、脊髓丘腦束和後索。
(六)生物運動力學的影響
頸椎椎管狹窄而導致的脊髓型頸椎病,在不明確診斷之前,若頸椎伸屈過度時,可引起其繼發性的病理變化。由於頸椎上部和延髓及顱內腦幹相連,當頸前屈度較大,頸髓受到較大的牽扯應力從偏後椎管內拉向前移,使頸髓變細,椎體後緣突入椎管內,骨贅或椎間盤組織就可壓迫磨擦頸髓致傷。頸後伸度較大時,頸髓增粗並貼向後方,椎管內前方的後縱韌帶變性增厚,後方黃韌帶向椎管內隆起皺褶,使椎管前後徑減小0.5~1.0毫米。在椎管狹窄壓迫頸髓時,反覆作頸椎的前屈、後伸,範圍較大時,頸髓隨之向上向下移動,可導致頸髓運動性摩擦創傷。所以說,頸椎在前屈後伸生物運動力學的影響下,常促使頸髓病損加重。
臨床表現
一般來說,臨床表現為早期雙側或單側下肢麻木、疼痛、僵硬發抖、無力、顫抖,行走困難,繼而雙側上肢發麻,握力減弱,容易失落物品。上述症状加重時,可有便秘、排尿困難與尿瀦留或尿失禁症状,或臥床不起,也可並發頭昏、眼花、吞咽困難,面部出汗異常等交感神經症状。

1.錐體束征
為脊髓型頸椎病的主要特點其產生機制是由於致壓物對錐體束(皮質脊髓束)的直接壓迫或局部血供減少所致臨床上多先從下肢無力雙腿發緊(如縛綁腿)及抬步沉重感等開始漸而出現足踏棉花抬步打漂、跛行、易跪倒(或跌倒)、足尖不能離地步態拙笨及束胸感等症状。檢查時可發現反射亢進、踝陣攣、髕陣攣及肌肉萎縮等典型的錐體束症状腹壁反射及提睾反射大多減退或消失手部持物易墜落(表示錐體束深部已受累)最後呈現為痙攣性癱瘓。 錐體束在髓內的排列順序從內及外依序為頸上肢胸、腰下肢及骶部的神經纖維,視其受累的部位不同可分為以下三種類型:
(1)中央型(上肢型):是錐體束深部先被累及,因該神經纖維束靠近中央管處故又稱為中央型症状先從上肢開始,之後方波及下肢其病理改變主要是由於溝動脈受壓或遭受刺激所致,如一側受壓表現為一側症状;雙側受壓則出現雙側症状。
(2)周圍型(下肢型):指壓力先作用於錐體束表面使下肢先出現症状當壓力持續增加波及深部纖維時,則症状延及上肢,但其程度仍以下肢為重。其發生機制主要是椎管前方骨贅或脫出的髓核對硬膜囊前壁直接壓迫的結果。
(3)前中央血管型(四肢型):即上、下肢同時發病者主要是由於脊髓前中央動脈受累所引起,通過影響該血管的支配區造成脊髓前部缺血而產生症状本型的特點是患病快經治療痊癒亦快;非手術療法有效。
以上三種類型又可根據症状的輕重不同而分為輕、中、重三度輕度指症状出現早期雖有症状但尚可堅持工作;中度指已失去工作能力但個人生活仍可自理;如已臥床休息不能下地及失去生活自理能力則屬重度一般重度者如能及早除去致壓物仍有恢復的希望。但如繼續發展至脊髓出現變性甚至空洞形成時,則脊髓功能難以獲得逆轉。
2.肢體麻木
主要是由於脊髓丘腦束同時受累所致該束纖維排列順序與前者相似自內向外為頸上肢胸、腰下肢和骶部的神經纖維。因此其出現症状的部位及分型與前者相一致。 在脊髓丘腦束內的痛、溫覺纖維與觸覺纖維分布不同因而受壓迫的程度亦有所差異,即痛、溫覺障礙明顯,而觸覺可能完全正常。此種分離性感覺障礙易與脊髓空洞症相混淆,臨床上應注意鑒別。
3.反射障礙
(1)生理反射異常:視病變波及脊髓的節段不同,各生理反射出現相應的改變包括上肢的肱二頭肌反射、肱三頭肌反射和橈骨骨膜反射以及下肢的膝跳反射和跟腱反射多為亢進或活躍此外,腹壁反射提睾反射和肛門反射可減弱或消失。
(2)出現病理反射:以Hoffmann征及掌頦反射出現的陽性率為最高;病程後期,踝陣攣、髕陣攣及Babinski征等均可出現。
4.自主神經症状
臨床上並非少見可涉及全身各系統,其中以胃腸道心血管及泌尿系統為多見且許多患者是在減壓術後症状獲得改善時,才追憶可能系頸椎病所致可見術前如不詳細詢問常常難以發現。
5.排便、排尿功能障礙
多在後期出現起初以尿急膀胱排空不良尿頻及便秘為多見漸而引起尿瀦留或大小便失禁。
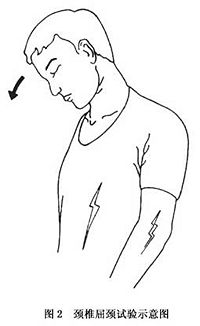
6.屈頸試驗
此種類型最怕屈頸動作如突然將頭頸前屈由於椎管內有效間隙突然減小致使脊髓處於容易遭受激惹的敏感狀態,在患有脊髓型頸椎病者,其雙下肢或四肢可有觸電樣感覺(圖2)。此主要是由於,在前屈情況下不僅椎管容積縮小且椎管前方的骨性或軟骨性致壓物可直接撞擊脊髓及其血管,與此同時,硬膜囊後壁向前方形成的張壓力亦加重了對脊髓的壓應力。 併發症: 可並發痙攣性癱瘓及排尿、排便功能障礙。
診斷依據
脊髓型頸椎病有部分病人的症状容易和神經根型頸椎病、神經科或內科疾病相混淆。臨床上應結合主訴、症状、體征及頸椎X線片等進行分析,以作出早期診斷:
①40歲以上,有外傷史,結合上述症状及體征,可考慮為本病。
②病變節段不如神經根型明確,亦可多節段性,多為慢性發病,多數病人的症状逐漸加重,部分病人病情發展較快。
③病情發展到錐體側束病變時,下肢發軟、力弱或行走費力等;病變累及脊髓丘腦束時,患者多有胸背部以下感覺差或有麻木感;頸髓灰質前、后角發生病變時,局限於上肢有力減弱和肌肉萎縮,後者以上肢遠側手部小肌肉較明顯;橫貫型病變的病例可出現軀幹部傳導性痛覺損害區,需作胸背部詳細檢查。
④腰穿行腦脊液動力檢查。可見有不同程度的梗阻表現。
⑤肌張力可能增高,腱反射(肱二頭肌和肱三頭肌、髕腱、跟腱反射)可亢進。常可引出病理反射,如霍夫曼征(Hoffmann征)、巴彬斯基征(BAbinski征)等陽性,甚至可出現踝陣攣和髕陣攣。
頸椎X線片檢查,頸椎生理曲度變直或向後成角或椎體後移,頸椎骨質增生或椎體後緣有明顯的骨質增生突向椎管內,椎間隙狹窄,椎間孔縮小。脊髓造影、造影劑在頸椎間隙部分、完全受阻,可確定病變部位和受壓情況)
⑦CT和MRI在脊髓型頸椎病診斷及鑒別診斷,CT掃描與MRI兩者都能準確測量椎管蛛網膜下腔狹窄程度,但在鑒別骨和軟組織擠壓方面CT更為準確。對於脊髓受壓,CT更有助於分辨是單純椎間盤突出壓迫脊髓,還是突出物與椎體後緣骨贅混合壓迫。後縱韌帶骨化之擠壓脊髓,並能直接顯示出骨化區之形態、厚度等。MRI克服了CT掃描視野局限和範圍小的不足,能夠直接顯示出脊髓的全貌及受壓情況,並能從矢狀面和軸面上顯示早期椎間盤變性的表現和晚期脊髓全長變性的病理徵象,如變性、萎縮、壞死和空洞形成等。
⑧肌電圖檢查對本病有一定幫助。
鑒別診斷
(1)脊髓腫瘤
病人有頸、肩、臂、手指的疼痛或麻木,同側上肢為下運動神經元的損傷,下肢為上運動神經元的損傷。症状逐漸發展到對側下肢,最後到達對側上肢。壓迫平面以下感覺減退及運動障礙的情況開始為Brown_Sequard症候群,最後發展為脊髓橫貫性損害現象。其特點是:①X線平片顯示椎間孔增大、椎體或椎弓破壞。②脊髓碘油造影,梗阻部位造影呈倒杯狀,脊椎穿刺Queckenstedt試驗陰性。③在完全梗阻病例,腦脊液呈黃色,易凝固,蛋白含量增高。
(2)後縱韌帶骨化症
因為後縱韌帶的骨化使椎管狹窄,影響脊髓血液循環。嚴重者可以壓迫脊髓引起癱瘓。脊髓造影和CT及核磁共振對其診斷有很大的幫助。
(3)枕骨大孔區腫瘤
其症状是枕後痛,同側上肢痙攣性麻痹,並發展到下肢、同側下肢和對側上肢。手和前臂肌肉有萎縮現象。有時可出現感覺改變。其特點是:①脊髓造影,梗阻的位置較高,碘油難以到達顱腔。②可出現顱凹腦神經的症状。③晚期可引起腦壓升高,有眼底水腫、腦膜刺激征。
(4)脊髓粘連性蛛網膜炎
其表現為脊神經感覺根(前根)和運動根(後根)的神經症狀,或有脊髓的傳導束症状。Queeckenstedt試驗有不全梗阻或完全梗阻。細胞數及蛋白的增加無一定數值。其特點是:脊髓造影時,碘油通過蛛網膜下腔時困難,呈蠟淚狀變化。
(5)合併硬化症
這是一種亞急性或慢性進行性脊髓病。病變部位在脊髓後索及側索,以下頸段、上胸段為多。多見於中年患者。①有深淺感覺障礙及痙攣性癱瘓。其特點是:有胃酸缺乏或貧血。②Queckenstedt試驗通暢。③脊髓碘油造影無梗阻。
(6)脊髓空洞症
(1)概述:本病與延髓空洞症均屬慢性退行性病變,以髓內空洞形成及膠質增生為特點其病程進展緩慢,早期影響上肢呈節段性分布當空洞逐漸擴大時由於壓力或膠質增生不斷加重可使脊髓白質內的長傳導束也被累及本病臨床上易與脊髓型頸椎病混淆。好發於頸胸段,有時感到臂部疼痛。其特點是:①發生於年輕人,多為20~30歲。②痛覺與其它深淺感覺分離。以溫度覺減退或消失為明顯。
(2)鑒別要點:
①感覺障礙:本病早期為一側性痛覺及溫度感覺障礙當病變波及前連合時則可有雙側手部、前臂尺側及部分頸、胸部的痛溫覺喪失,而觸覺及深感覺則基本正常此現象稱為感覺分離性障礙。頸椎病患者則無此種現象。
②營養性障礙:由於痛覺障礙不僅可在局部引起潰瘍燙傷皮下組織增厚及排汗功能障礙等病變且可在關節處引起過度的增生及磨損性改變甚至出現超限活動而無痛感,此稱為夏科關節。應注意與因脊髓癆所致者鑒別(主要根據冶遊史病史及血清梅毒反應等)。
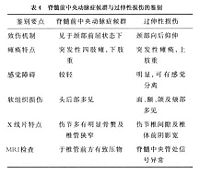
③其他:尚可參考其他體征年齡頸椎X線平片頸椎椎管矢狀徑測量及腰椎穿刺等檢查。歸納上述內容,列表2,供參考MRI、CT或脊髓造影等檢查,有助於對本病的確診。
以往對本病不主張手術,但近年來發現:採取脊髓後正中切開減壓及矽膠管植入引流術可以減輕髓內壓力約半數病例的遠期療效可維持多年。作者曾遇到療效持續10年以上的病例本病發展較慢預後較前者為好。
(7)原發性側索硬化症
這是一種原因不明的神經系統疾病,當侵犯皮層脊髓運動束時,表現為雙側錐體束損傷,肌張力增高,淺反射消失,肌肉萎縮。其特點是:①無感覺障礙。②Queckenstedt試驗通暢。③脊髓造影無阻塞現象。其運動神經元變性僅限於上運動神經元而不波及下運動神經元較前者為少見主要表現為進行性、強直性截癱或四肢癱無感覺及膀胱症状如病變波及皮質延髓束時則可出現假性延髓性麻痹(假性球麻痹)徵象。
(8)肌萎縮性側索硬化症
(1)概述:本病屬於運動神經元疾患中的一種類型,是一種原因不明的腦幹運動核、皮層脊髓束和脊髓前角細胞損害的疾病。其病因至今尚不明了。發病緩慢,好發於中年人的頸膨大部。在臨床上主要引起以上肢症状重於下肢的四肢性癱瘓,因此易與脊髓型頸椎病相混淆本病目前尚無有效的(甚至在術中即可發生)療法,預後差手術可加重病情或引起死亡;而脊髓型頸椎病患者則需及早施術故兩者必須加以鑒別,以明確診斷及選擇相應的治療方法:①上肢肌肉萎縮性癱瘓,小肌肉明顯,手呈鷹爪形。②下肢痙攣性癱瘓,腱反射活躍或亢進。③病變發展到腦幹時,可發生延髓麻痹而死亡。
(2)鑒別要點:
①年齡特點:脊髓型頸椎病患者多在45~50歲以上,而本病發病年齡較早,常在40歲前後起病年輕者甚至30歲左右。
②感覺障礙:本病一般均無感覺障礙,僅部分病例可有感覺異常主訴;而在頸椎病患者當引起脊髓受壓出現運動障礙時,則均伴有感覺障礙症状與體征。
③起病速度:頸椎病發病較慢且多伴有一定誘因;而本病則多無任何原因突然發病,常先從肌無力開始,且病情發展快
④肌萎縮情況:本病雖可發生於身體任何部位,但以上肢先發者為多尤以手部小肌肉明顯。大小魚際肌和蚓狀肌萎縮,掌骨間隙凹陷雙手可呈鷹爪狀並迅速向前臂肘部及肩部發展甚至引起頸部肌肉無力與萎縮故對此類病例應常規檢查胸鎖乳突肌肩胛提肌及頸部肌群以判定有無萎縮征。而頸椎病由於以頸5~6、頸6~7及頸4~5處多見,故肌肉受累水平罕有超過肩部以上者。
⑤自主神經症状:本病少有出現此症状者而在脊髓型頸椎病患者常可遇到。
⑥發音障礙:當側索硬化波及延髓時(可在起病時出現但多見於本病的後期)可出現發音含糊漸而影響咀嚼肌及吞咽動作而脊髓型頸椎病患者則無此症状只有當病變波及椎動脈時方有輕度發音障礙。
⑦椎管矢狀徑:本病時多屬正常,而脊髓型頸椎病患者則顯示較明顯的狹窄征。
⑧腦脊液檢查:頸椎病患者多有不完全性阻塞及腦脊液生化檢查異常等,而本病時則多屬正常。
⑨脊髓造影:本病均屬陰性,而頸椎病患者則有陽性所見。
⑩其他:包括本病各期所特有的肌電圖征、肌肉活組織檢查以及CT和MRI檢查等均有助於本病與脊髓型頸椎病的鑒別診斷見表1。
本病的預後較差,目前尚無有效措施阻止本病的進展,多在起病後數年至十餘年死於各種併發症或呼吸障礙。
(9)共濟失調症
本病多有明顯的遺傳性,視其病變特點不同而分為少年脊髓型共濟失調(又名Friedreich共濟失調症)、脊小腦型共濟失調、小腦型共濟失調及周圍型共濟失調等數種且亞型較多。
本病不難與脊髓型頸椎病鑒別,關鍵是對本病要有一個明確認識在對患者查體時應注意有無肢體共濟失調、眼球震顫及肢體肌張力低下等症状陽性結果有助於對本病的判定。
(10)顱底凹陷症
(1)概述:近年來發現本病並非罕見因無特效療法,病員常求治於各醫院門診之間。由於其可引起脊髓壓迫症狀,因此應與脊髓型頸椎病加以鑒別。
(2)鑒別要點:主要依據:本病屬先天畸形,具有其固有的臨床特點:
①短頸外觀:主要因上頸椎凹入顱內所致。
②標誌測量異常:臨床常採用的為以下兩種:
A.顱底角:指蝶鞍和斜坡所形成的角度取顱骨側位片測量之正常為132°,如超過145°則屬扁平顱底。
B.硬齶-枕大孔線:又名Chamberlain線,即硬齶後緣至枕大孔後上緣的連線在正常情況下,樞椎的齒突頂端低於此線如高於此線則屬扁平顱底。
③其他:本病患者發病年齡多較早,可在20~30歲開始發病;臨床上多表現為四肢痙攣性癱瘓,且其部位較脊髓型頸椎病患者為高程度較重;多伴有疼痛性斜頸畸形及頸椎骨骼其他畸形;病程後期如引起顱內壓增高,則可出現顱內症状。
(11).多發性硬化症
(1)概述:本病為一種病因尚不十分明了的中樞神經脫髓鞘疾患因可出現錐體束症状及感覺障礙而易與脊髓型頸椎病相混淆。
本病雖在國內少見但也非罕見其可引起與脊髓型頸椎病相類同的感覺障礙及肢體痙攣性癱瘓,故在診斷上應想及此病。本病尚無特效療法手術可加劇病情甚至引起意外,因此切忌誤診。
(2)鑒別要點:主要依據以下五點進行鑒別:
①好發年齡:多在20~40歲間,女性多於男性。
②精神症状:多有程度不同的精神症状常呈欣快狀情緒易衝動。
④腦神經症状:以視神經受累為多,其他腦神經亦可波及。
⑤共濟失調症状:當病變波及小腦時可出現。
(12).脊髓癆
(1)概述:脊髓癆為梅毒後期病症其病理改變主要位於脊髓後根與後束,尤以腰骶部為多發多於初次感染後10~30年發病。目前較少見,但某些地區仍可遇到。
(2)鑒別要點:
①有冶遊史:應詳細反覆詢問。
②閃電樣疼痛:以下肢多見,呈灼痛或撕裂痛,疼痛消失後該處出現感覺過敏這是由於後根軀體神經受刺激所致。
③共濟失調:因深感覺障礙所致主要表現為步態蹣跚並呈跨越狀;患者常主訴步行時有踩棉花樣感覺。
④視力障礙:由於視神經萎縮而引起早期視力減退,視野呈向心性縮小最後可致盲
⑤阿.羅(Argyll-Robertson)瞳孔:即瞳孔的調節反射正常而對光反射消失或延遲。
⑥肌力低下:尤以下肢為明顯,膝跳反射甚至可消失。
⑦康華反應:血清康華反應陽性率約為70%;腦脊液的華氏反應陽性率約為60%。
根據以上幾點易與頸椎病相鑒別此外尚可參考其他檢查結果包括X線平片、MRI及CT檢查等,一般勿需脊髓造影。
(13).周圍神經炎
(1)概述:本病系由於中毒感染及感染後的變態反應等所引起的周圍神經病變主要表現為對稱性或非對稱性(少見)的肢體運動、感覺及自主神經功能障礙。可單發或多發其中因病毒感染或自體免疫功能低下而急性發病者,稱為急性多發性神經根炎(Guillain-Barre症候群)。
(2)鑒別要點:主要依據本病的對稱性症状特點,包括:
①對稱性運動障礙:通常表現為以四肢遠端為重的對稱性弛緩性、不完全性癱瘓,此不同於頸椎病時的不對稱性痙攣性癱瘓。
②對稱性感覺障礙:可出現上肢或下肢雙側對稱性似手套-襪子型感覺減退,頸椎病患者亦罕有此種改變。
③對稱性自主神經功能障礙:主要表現為手足血管舒縮出汗和營養性改變。
根據以上三點不難與脊髓型頸椎病區別此外,尚可參考病史X線片、MRI及CT等其他有關檢查。非病情特別需要一般勿需脊髓造影。
(14).繼發性粘連性脊蛛網膜炎
(1)概述:近年來發現本病日漸增多除由於外傷、脊髓與脊神經根長期遭受壓迫所致外,大多系因椎管穿刺、椎管內或椎管外注藥、蛛網膜下隙阻滯及脊髓造影等所引起,因此,大多屬於醫源性因素本病可與頸椎病伴發亦可單獨存在
(2)鑒別要點:
①病史:既往多有椎管穿刺、注藥或脊髓造影等病史,尤其是某些刺激性較大的造影劑(目前已不再為大家所選用)更易引起。
②根性刺激症状:多較明顯,尤其是病程較長者常表現為根性痛其範圍多較廣泛,且呈持續性可有緩解期,但在增加腹壓時加劇。
③影像學改變:既往曾行碘油造影者在X線平片上顯示椎管內有燭淚狀陰影,多散佈於兩側根袖處。此外,MRI技術可以較清晰地顯示蛛網膜下隙粘連的範圍與程度有助於與脊髓型頸椎病者的鑒別,但有不少病例兩者同時伴發。
(15).頸髓過伸性損傷
(1)概述:頸髓過伸性損傷又名脊髓中央管症候群屬於頸部外傷中的一種類型,臨床易與在頸椎病基礎上遭受過屈損傷所造成的脊髓前中央動脈症候群相混淆前者大多需要先採用保守療法,後者則需及早施術,故對兩者的鑒別具有現實意義。
(2)鑒別要點:
①損傷機制:兩者均發病於頭頸部外傷後過伸性損傷者大多因高速行駛的車輛急剎車所引起,由於慣性的作用,乘客面頜、頦部遭受正前方的撞擊,使頭頸向後過度仰伸;此時已被拉長的脊髓(椎管亦變得相對狹窄)易突然被嵌夾於前突內陷的黃韌帶與前方骨纖維性管壁之中引起脊髓中央管周圍損害而脊髓前中央動脈症候群患者則多系在椎體後緣骨刺或髓核突出的基礎上,突然遭受使頭頸前屈的暴力所致以致脊髓前方被撞擊到骨性或軟骨性致壓物上引起脊髓前中央動脈的痙攣與狹窄,並出現供血不全症状。
②運動障礙:由於過伸性損傷的病理改變位於脊髓中央管周圍因此最先累及上肢的神經傳導束而先出現上肢癱瘓,或是上肢重下肢輕尤以手部最為明顯而脊髓前中央動脈症候群患者則完全相反,其癱瘓是以下肢重而上肢輕。
③感覺障礙:脊髓前中央動脈症候群患者感覺功能受累較輕。而過伸性損傷患者不僅症状明顯,且可出現感覺分離現象即溫痛覺消失,而位置覺、深感覺存在,此主要是由於病變位於中央管附近所致。
④影像學改變:X線平片上兩者有明顯差異過伸性損傷者在側位觀察可以發現患節椎間隙前方呈增寬狀且椎體前陰影明顯增寬多超過正常值1倍以上而脊髓前中央動脈症候群患者由於多在骨刺形成的基礎上發病因此不僅多有骨贅存在,且椎管一般較狹窄(寬椎管者不易發病)。
⑤其他:尚可參考面頜部或頭後部有無軟組織損傷,以及患者年齡及病史等加以區別。一般勿需脊髓造影。
(16).其他疾患
對頸椎椎間盤炎頸椎椎體骨髓炎或其他引起脊髓症状的病變均應注意鑒別。
治療方法
1.非手術療法
為本型的基本療法,尤其是在早期的中央型(上肢型)及前中央血管型(四肢型)患者約近半數病例可獲得較明顯的療效。但在進行中應密切觀察病情切忌任何粗暴的操作及手法一旦病情加劇應及早施術,以防引起脊髓變性。
中醫療法
痿證是脊髓型頸椎病的主症,為突出或脫出的髓核或者骨贅壓迫脊髓所致,亦可與神經根型頸椎病混合出現。
1、濕熱浸淫
(1)邪熱伏於筋骨
(方藥)當歸拈痛湯化裁
當歸9克 生黃柏9克 知母9克 茵陳9克 薏苡仁24克 木瓜12克 蒼朮6克 羌活9克 防己9克 赤芍9克 牡丹皮9克 銀花藤15克 薑黃9克 杜仲12克 懷牛膝12克。若口乾舌燥,疼痛劇烈,夜晚尤甚,可酌加生地15克 玄參9克 麥冬15克 黃連6克 秦艽9克
(功效和適應證)治頸椎病四肢萎軟無力,甚則功能喪失;或頸、肩、背及上肢腫痛,肢體沉重,口乾但不想飲水。
(2)濕熱蘊結
黃柏9克 蒼朮9克 萆薢12克 防己12克 木瓜12克 薏苡仁24克 當歸9克 懷牛膝12克 晚蠶沙12克 木通9克。若下肢無力腫脹者,可加茯苓12克、澤瀉9克;若心煩口乾、舌紅少津,可去蒼朮,加生地12克、麥冬12克、龜甲9-12克。
(功效和適應證)治脊髓型頸椎病四肢萎軟無力,甚則功能喪失,肢體沉重、麻木及發熱等。
2、脾胃虛弱
党參10克 黃芪12克 懷山藥9克 歸身9克 白朮9克 茯苓12克 白芍9克 澤瀉12克 小香6克 陳皮6克。
(功效與主治)治頸椎損傷後期頸項、背、肩及上肢隱隱作痛,或時有眩暈,四肢無力,動則加重,腹痛腹瀉等。
3、肝腎不足
(方藥)虎潛丸化裁
黃柏9克 知母9克 龜甲12-18克 熟地24克 白芍9-12克 鎖陽12克 狗骨24-36克 陳皮6克 牛膝12克 當歸9克。熱甚者,可去鎖陽、乾薑;氣血不足者可加黃芪12-30克、党參12克、雞血藤12-18克,以補益氣血。
(功效和適應證)見於頸、背、肩及四肢萎軟無力,甚至功能喪失,疼痛隱隱,肌肉萎縮等。
(製法與用法)共研為末,和蜜為丸,每丸重10克,早晚各1丸,淡鹽水送服。
2.手術療法
(1)手術病例選擇:
①急性進行性頸脊髓受壓症状明顯、經臨床檢查或其他特種檢查(MRI、CT檢查等)證實者,應儘快手術。
②病程較長症状持續加重而又診斷明確者。
③脊髓受壓症状雖為中度或輕度但經非手術療法治療1~2個療程以上無改善而又影響工作者
(2)手術入路及術式:視病情、患者全身狀態術者技術情況及手術操作習慣不同等選擇最為有效的手術入路及術式
①手術入路:對以錐體束受壓症状為主者,原則上採取前方入路而對以感覺障礙為主伴有頸椎椎管狹窄者,則以頸後路手術為主。對兩種症状均較明顯者視術者習慣先選擇前路或後路1~3個月後再根據恢復情況決定需否另一入路減壓術
②手術術式:對因髓核突出或脫出所致者,先行髓核摘除術,之後酌情選擇界面內固定術植骨融合術或人工椎間盤植入術對因骨刺壓迫脊髓所致者。可酌情選擇相應的術式切除骨贅。施術椎節的範圍視臨床症状及MRI檢查結果而定原則上應局限於受壓的椎節。後路手術目前以半椎板切除椎管成形術為理想,操作時應注意減壓範圍要充分盡量減少對椎節穩定性的破壞。
康復治療
脊髓型頸椎病康復治療適應症:病程短,症状較輕,或病情較重,椎管前後徑在11毫米以上,頸椎後移,骨關節錯位,棘突偏歪,生理弧度後凸,頸椎失穩,或年齡較大,病情久而症状重,病人 健康 狀況差,估計手術治療效果不理想者。
(-)手法康復治療 :手法按摩推拿治療對頸椎病有良好的效果。其治療作用有:①疏通脈絡,促進患部血液循環及新陳代謝;②增大頸椎間隙及椎間孔,糾正患椎移位,解除神經根的壓迫及刺激;③松解神經根及軟組織粘連,緩解症状⑤對癱瘓患者,可減輕肌肉僵縮,防止關節僵直及畸形,調節機體內外平衡,有利於功能康復。如行頸部痛點按摩,運用分筋、彈撥、推壓、理筋、鎮定等手法,充分松解斜方肌、肩胛提肌、胸鎖乳突肌、頸椎棘突兩側軟組織;點按風池、大椎、肩井、項強、頸中、膻中、後頂、前頂、百會、上星、手三里、合谷穴等;並結合主動或被動頸部功能活動。每次手法治療15~20分鐘。
(二)頸椎牽引康復治療: 脊髓型頸椎病,部分病人可行坐位頸椎牽引治療,如果頸椎生理弧度後凸或患推後移者,或老年體弱者,應行仰臥藥頸枕式布兜頸椎輕度屈曲牽引治療。輕症者採用間斷牽引,每日l~3次,每次30分鐘至1小時,重者可行持續牽引,每日牽引6~8小時。牽引重量按患者體質而定,常以5~10千克為宜。一般30次為1療程,如果有效,可繼續牽引1~2個療程。
(三)物理康復治療: 常用的方法有:超聲療法、電腦中頻療法激能電療法(心臟血壓特殊者禁做)、半導體雷射療法、微波治療機、電腦多功能熏蒸機、奈米波治療機、腦生理治療儀、根據下肢症状嚴重性可適當做康復治療/手法按摩。
(四)功能康復治療 :脊髓型頸椎病一經診斷,應根據病情建議病人參加輕體力勞動,或免重體力勞動,或休息治療,預防繼發性損傷加重病情。
1、脊髓型頸椎病多有椎管狹窄,應注意防止頭、頸部外傷,行走時防止摔倒,乘車時防止急剎車造成頸部損傷。
2、該病多有頸肌緊張或頸活動受限,部分患者用力作頸部功能 鍛煉 ,常會影響病情發展,特別對頸椎失穩、椎管前後徑狹窄患者,作過度頸部後伸或後旋活動或旋轉活動,可引起頸髓在椎管內的磨損性病損,影響康復治療,應作適當的動靜結合的功能康復。
3、根據病情,進行適當的康復體操鍛煉,以提高患者體質。早晚做,具體次數活動適度適量,動作緩慢,,防止頸部受潮、受涼、過度勞累,頸枕高度約8-15cm約一拳頭高軟硬適當。嚴重患者適當限制頸部活動,應用頸圍保護頸椎失穩。 脊髓型頸椎病患者需要適當休息,但不能絕對化。在醫師的指導下需積極地進行功能活動,以調整頸椎和周圍組織的關係,緩解脊髓及神經根的病理刺激,改善血液循環,松解肌肉痙攣,增強肌力和頸椎的穩定性,減輕頸椎病的症状。在急性期應以靜為主,動為輔;在慢性期以動為主,可作頭頸運動、 醫療體操,打太極拳,在椅子上及床上運動 。
(五) 西藥治療:舒筋活血片、維生素B1、鉀鈷胺等用於增強療效,布絡芬或散列痛等用於止痛。
(六)穴位注射治療:根據患者病證辨證選擇穴位進行注射治療,可很快緩解臨床症状,常用的有當歸注射液、丹參注射液、維生素B1注射液、維生素Bl2注射液等,一般用於穴位是足三里、陽陵泉、合谷、屈池、內外關、等,每穴注射2毫升,7-10次為一療程,根據情況一天或隔天注射。
(七)針灸與松解治療 :針灸可促進下肢功能恢復,舒經活絡一般針灸的穴位是血海、內關、外關、合谷、足三里、屈池、陽陵泉等。
(八)手術康復治療:經手法與綜合性治療的脊髓型頸椎病,症状無改變或加重者,可根據患者病情需要及身體健康狀況進行手術治療。
預後
因椎間盤突出或脫出所致者預後較佳痊癒後如能注意防護則少有複發者;脊髓型頸椎病中央型者對各種療法反應收效較快預後亦多較滿意;椎管矢狀徑明顯狹小伴有較大骨刺或後縱韌帶鈣化者預後較差;病程超過1年且病情嚴重者,尤其是脊髓已有變性者,預後最差;高齡患者,特別是伴有全身嚴重疾患或主要器官(肝、心、腎等)功能不佳者,預後亦差。對後兩者選擇手術療法時應持慎重態度操作時更需特別小心。
健康問答網關於脊髓型頸椎病的相關提問
| 關於「脊髓型頸椎病」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |