骨髓瘤
| A+醫學百科 >> 腫瘤 >> 骨髓瘤 |
骨髓瘤(又稱漿細胞瘤)是起源於骨髓中漿細胞的惡性腫瘤,是一種較常見的惡性腫瘤。有單發性和多發性之分,以後者多見。多發性骨髓瘤又稱細胞骨髓瘤(Multiple myeloma,簡稱MM),是由具有合成和分泌免疫球蛋白的漿細胞發生惡變,大量單克隆的惡性漿細胞增生引起易累及軟組織,晚期可有廣泛性轉移,但少有肺轉移。較多見於脊,占脊柱原發腫瘤的10%,以腰椎部多見。好發年齡多在40歲以上男性與女性之比約2∶1。多發於40歲以上男性,好發部位依次為脊椎、肋骨、顱骨、胸骨等。
目錄 |
臨床症状
骨髓瘤是中年和晚年(40~60歲) 發生的多發惡性骨髓內腫瘤。椎體、肋骨、胸骨、顱骨和骨盆為其好發部位。晚期,股骨和肱骨亦可被累,但膝和肘以下的骨質極少發生。其主要症状為疼痛,初期為間歇性,繼為持續性,疼痛十分劇烈。神經可能被壓迫,造成放射性疼痛或截癱。腫瘤一旦發現後,多數患者逐漸發生進行性貧血和惡病質變化。但很少產生轉移瘤,肺部極少被累。
骨髓瘤主要症状是持續的脊柱疼痛,呈進行性加重。多發者其痛範圍很廣。約40%~50%的患者伴有病理性骨折。易出現截癱和神經根受壓症状。
一般有進行性貧血,血沉明顯增快。部分患者血清鈣增高,常伴有繼發甲狀旁腺機能亢進。血清總蛋白量增高。球蛋白增多,白蛋白減少或正常。血清蛋白電泳大部分有異常免疫球蛋白峰。尿蛋白常呈陽性,但本-周蛋白陽性率不高,約30%~60%。同時尿中草酸鈣結晶與鹼性磷酸鹽增多。骨髓塗片呈現增生性骨髓象,漿細胞數目至少佔有核細胞的8%。
骨髓瘤有一個長短不定的無症状期,少數病人以背痛為首發症状,並伴有貧血和惡病質。還有病人因病理骨折來就診。
老年人可見的的症状體征
1.神經系統症状僅見於少數患者 如脊髓壓迫所致的癱瘓、神經根疼痛及排便障礙;澱粉樣變浸潤周圍神經引起腕管症候群(carpal tunnel syndrome);高黏滯度導致頭痛、無力、視力障礙及視網膜病變。
2.其他 若M-蛋白形成冷球蛋白,則可出現雷諾現象、循環障礙及壞疽。澱粉樣變的發生率我國僅佔7%左右,表現為巨舌、心臟擴大心功能不全、心律失常、腎功能不全。淋巴結或肝脾腫大均不多見。
3.臨床分期 目前均採用Durie&Salmon 於1975 年提出的分期法,根據治療前與預後有關的各種因素(血紅蛋白、鈣、M-蛋白量以及骨骼受累程度)估計全身腫瘤負荷程度:低度負荷(Ⅰ期):<0.6×1012 細胞/m2;中度負荷(Ⅱ期):(0.6~1.2)×1012 細胞/m2;高度負荷(Ⅲ期):>1.2×1012 細胞/m2。每期根據腎功能區分為:「A」血清肌酐<177μmol/L(2mg/dl);「B」血清肌酐>177μmol/L(2mg/dl)。Ⅰ期的中位生存期>60 個月,Ⅱ、Ⅲ期的中位生存期分別為43 個月及23 個月,ⅠA 的患者一般不需治療,應密切觀察,判定是否為進展性骨髓瘤,可根據明顯的臨床症状和漸進性M-蛋白升高和本周蛋白尿的出現或增多。
孤立性骨髓瘤的表現
孤立性骨髓瘤約佔骨髓瘤的3%。病變僅侵犯骨骼的某個局部部位,產生局部疼痛。多數患者無貧血、高血鈣及腎功能不全。約1/4患者血清或尿中的M蛋白含量較一般低(<15g/L)。正常的免疫球蛋白不受抑制。骨髓未侵及的部位漿細胞數不增多。診斷依靠局部的組織學診斷證實,X線檢查可有局部骨骼變化,但無全身性骨骼破壞。局部病變治療後,血清及尿M蛋白消失。
臨床診斷
影像學檢查
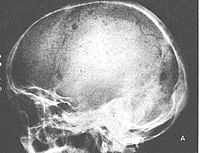
x線骨骼檢查:受累骨骼示圓形穿鑿樣缺損,以顱骨為典型。也可見瀰漫性骨質疏鬆及脫鈣。
X線主要表現為多個溶骨性破壞和廣泛的骨質疏鬆。
x線檢查時,在被累的骨質中,可以發現多數溶骨性穿鑿形缺損,周圍無反應性新骨增生,此為骨髓瘤的特點。所以病理性骨折較多。椎體發病時,則產生壓縮骨折。四肢發生病理性骨折時,可以引起小量骨膜反應性新骨增生。在顱頂骨中骨髓瘤的典型x線徵象為分布不規則的多發穿鑿形缺損,一見即可識別。但長骨骨幹發病時,骨質的破壞有時與此不同,根據x線照片無法與溶骨性骨肉瘤或轉移瘤區別。
醫學檢驗
一般實驗室檢查
一般有進行性貧血,血沉明顯增快,部分患者血清鈣增高,常伴有繼發甲狀旁腺機能亢進。血清總蛋白量增高。球蛋白增多,白蛋白減少或正常。血清蛋白電泳大部分有異常免疫球蛋白峰。尿蛋白常呈陽性,但本-周蛋白陽性率不高,約30
%~60%。同時尿中草酸鈣結晶與鹼性磷酸鹽增多。
實驗室檢查可發現以下數種變化:
(1)約50%病例的血清球蛋白增高;
(2)約50%病例的血清鈣增高,有高至18毫克%者;此種病例的甲狀旁腺有繼發性增生;
(3)進行性貧血,系因造血機構被腫瘤破壞所致;
(4)少數晚期病例的周圍血液中可能發生假性漿細胞白血病現象,
(5)75%病例屎中有凝溶蛋白,
(6)約有70%病例在晚期發生腎病。
(7)血清蛋白電泳:丁或日球蛋白顯著增高,或p及7球蛋白之間出現呈單株峰型M球蛋白。
(8)免疫電泳:增高的M球蛋白經免疫電泳分析,大多為。IgG(約佔50%—60%)、IgA(約佔20%-25%),其他為IgD、輕鏈,極少數為IgE。
(9)尿本周氏蛋白:約60%-70%的病例可陽性。
細胞學檢查
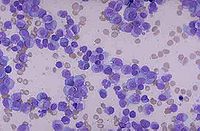
腫瘤血運豐富呈暗紅色或深紅色,較脆軟。骨髓穿刺找到大量異常漿細胞可確診。血清蛋白增高,A/G倒置,蛋白電泳異常,顯示β和r球蛋白升高。並可出現白血病血象。40%以上的病人尿中Bence-Jones蛋白陽性。另外有血鈣增高,尿蛋白電泳異常等。
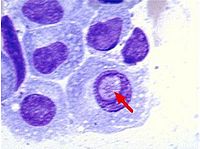
鏡下可見瘤體主要由大量密集的瘤細胞組成,間質極少。瘤細胞多呈圓形或卵圓形,但具有不同程度的幼稚性。按分化程度的差異,可分為高分化型(小細胞型)及低分化型(大細胞型)兩種。前者分化較成熟,體積小,具有圓形而偏心性的核,染色質呈車輪狀,亦稱漿細胞型骨髓瘤;後者分化差,體積大,有時有雙核,核仁明顯,核分裂較多見,亦稱網狀細胞型骨髓瘤。
骨髓塗片呈現增生性骨髓象,漿細胞數目至少佔有核細胞的8%。 骨髓瘤患者X線檢查:可表現為正常,約佔10%。主要表現為廣泛骨質疏鬆和多發性骨質破壞。可見方法性骨質密度減低,骨小梁變細變稀,骨皮質變薄。局限性骨質破壞,可表現為卵圓形或不規則形骨質缺損,少數亦可呈皂泡樣膨脹或硬化性改變。腫瘤一般不侵入椎間盤,故椎間隙正常。因為該腫瘤可見於枕骨大孔處,所以凡神經學檢查提示受累節段較高者,應行MRI檢查。
骨髓象:骨髓瘤細胞佔有核細胞的10%以上。因骨髓內病灶分布不均,故一次陰性不能排除本病。
鑒別診斷
典型的多發性骨髓瘤病例診斷並不困難。主要依據骨髓穿刺活檢發現異常漿細胞浸潤,X光片發現骨質破壞性改變,血清電泳檢出M蛋白或/和尿中存在輕鏈。診斷的同時還應做好鑒別診斷。
1、骨髓穿刺活檢發現大量骨髓瘤細胞 此為最主要的診斷依據。但漿細胞增多也可見於類風濕關節炎,骨髓內腫瘤轉移、慢性炎症等諸多疾病,但在上述疾病中,漿細胞一般不超過10%,且無形態異常。
2、骨質破壞性改變 此需和腫瘤骨轉移、老年性骨質疏鬆、甲狀旁腺機能亢進等相鑒別。
3、高球蛋白血症 主要為M蛋白和/或蛋白尿(尿中可檢出本一周蛋白),但M蛋白及本一周蛋白尚可見於其它疾病如轉移癌、巨球蛋白血症、多發性肉瘤等。
表現
骨髓瘤髓外浸潤
⑴ 脊髓或神經根受壓
⑵ 骨髓瘤性腦膜炎
⑶ 周圍神經性損害
⑷ 腦部損害
骨髓瘤單克隆球蛋白增高所致的
⑴ 反覆感染:體內抗體形成障礙及細胞免疫缺陷,故易發生細菌與病毒感染,細菌尤以肺炎球菌性肺炎多見,其次與泌尿系統感染及敗血症,病毒的帶狀疫疹為多見。感染是常見的初發症状,又是治療中重要併發症,也是主要的死亡原因。
⑵ 高粘滯症候群:約2-5%患者發生此征。表現為頭暈、頭痛、視力障礙、肢體麻木、眼底檢查可見視網膜靜脈擴張,伴滲血、出血。
⑶ 腎臟病變:腎臟病變是本病比較常見而又具特徵的臨床表現,50%患者早期即出現蛋白尿、血尿、管型尿。因而誤診為腎臟疾病。與感染一樣,腎功能衰竭既可以 是本病的初發表現,也是主要死亡原因之一。在大多數情況下,腎功能衰竭呈慢性、漸進性的,但少數情況下可發生急性腎功能衰竭,主要誘因是高鈣血症和脫水, 若處理及時得當,是可運轉的。
治療
治療方案
以化療和放療為主,對長管狀骨病理骨折地可作髓內釘固定,嚴重者可作截肢,若因脊柱骨針所引起脊髓壓迫,可作椎板切除減壓,預後差。
一般採用綜合治療,以放療和化療為主,手術治療為輔。
放射治療 骨髓瘤對放射線中度敏感,姑息性治療和根治性治療的照射劑量有所不同。 化療 病變較廣泛者,宜選用化療。一般多選用左旋苯丙氨酸氮芥或環磷醯胺,還有甲基苄肼、雙氯已亞硝脲及長春新鹼等。
手術治療 若有脊髓或神經根受壓,應行減壓術,同時應用化療。 術病預後較差,一般多在1年內死亡。經綜合治療後可延長生命。
預防保健
飲食起居
骨髓瘤的發生與環境、飲食等因素有關,故預防本病發生,增強病人的體質,積極治療慢性疾患,避免射線及化學毒物的接觸,對於疾病的防治具有重要的意義。
中醫方法宜注意調理情志,防止七情太過,從而保持氣血和暢,陰陽平衡,預防疾病的發生。
患病之後,保持樂觀情緒,性情勿大怒、勿大悲傷,樹立戰勝疾病的信心,是戰勝疾病的重要一環。注意身體鍛煉,順四時而調形體,可採取氣功、太極拳等方法,以增強體質,預防疾病發生,或配合本病治療。注意起居有常,勞逸有度,適寒溫,避虛邪,尤宜節房事,以防腎精暗耗。宜禁煙酒,注意飲食調養,忌暴飲暴食,飲食偏嗜。避免辛辣肥甘厚味之品。既病之後,可對症選用補血、壯骨和減輕脾腫大的食品。
家庭護理
1.休息 一般病人可適當活動,過度限制身體能促進病人繼發感染和骨質疏鬆,但絕不可劇烈活動,應避免負載過重,防止跌、碰傷,視具體情況使用腰圍、夾板,但要防止由此引起血液循環不良。如病人因久病消耗,機體免疫功能降低,易發生合併症時,應臥床休息,減少活動。有骨質破壞時,應絕對臥床休息,以防止引起病理性骨折。
2.為防止病理性骨折 應給病人睡硬板床,忌用彈性床。保持病人有舒適的臥位,避免受傷,特別是墜床受傷。
3.飲食護理 給予高熱量、高蛋白、富含維生素、易消化的飲食。腎功能不全的患者,應給予低鈉、低蛋白或麥澱粉飲食,以減輕腎臟負擔。如有高尿酸血症及高鈣血症時,應鼓勵病人多飲水,每日尿量保持在2000ml以上,以預防或減輕高鈣血症和高尿酸血症。
4.對肢體活動不便的老年臥床病人,應定時協助翻身,動作要輕柔,以免造成骨折。受壓處皮膚應給予溫熱毛巾按摩或理療,保持床鋪乾燥平整,防止褥瘡發生。
5.口腔護理 腎功能損害的病人,因代謝物積累過多,部分廢物進呼吸道排出而產生口臭,影響病人食慾,應做好口腔護理,並給予0.05%洗必泰液和4%碳酸氫鈉液交替漱口,預防細菌和真菌感染。
6.疼痛護理 隨著病情進展,骨痛症状難以緩解,骨痛程度輕重不一,主要發生於富含紅骨髓的骨骼,如肋骨、胸骨等。神經根可因受壓而出現神經痛。要關心體貼病人,盡量減輕病人痛苦。尤其對病人因身體活動時引起的疼痛,應密切觀察,細心護理。按醫囑給予適量的鎮靜止痛藥,必要時可給予杜冷丁、嗎啡等鎮痛藥。也可進行局部放射治療,以減輕症状。神經性疼痛的病人可給予相應的局部封閉或理療。
7.貧血護理 觀察貧血的症状和判斷貧血程度,給予相應的護理。
8.預防感染 本病以呼吸道感染和肺炎為多見,其次是泌尿道感染,故應保持病室清潔空氣,溫濕度適宜,避免受涼和防止交叉感染,協助病人經常更換體位,及時排痰;鼓勵水化利尿。
9.化療護理 化療期間病人應多飲水,每日入液量不少於3000ml,並鹼化尿液,準確記錄液量,維持水電解質平衡。
10.心理護理 疏導病人說出自已的憂慮,加倍地給予關愛和照顧,儘力緩和病人的精神壓力,幫助病人正視現實,擺脫恐懼,情緒平穩。
參看
| 血液 |
|---|
| 白血病 和 白血球 |
| 淋巴系統: 淋巴性白血病 (急性, 慢性) | 淋巴瘤 (霍奇金淋巴瘤, 非霍奇金淋巴瘤) | 淋巴增生 | 骨髓癌 (多發性骨髓癌, 質漿細胞瘤) |
| 骨髓: 骨髓性白血病 (急性, 慢性) | 骨髓增殖性疾病 (原發性血小板增多症, 紅血球增多症) | 骨髓成形不良症候群 | 骨髓纖維化 | 嗜中性白血球過低症 |
| 紅血球 |
| 貧血 | 血色病 | 鐮狀細胞貧血 | 地中海貧血 | 溶血性貧血 | 再生不良性貧血 | 蠶豆症 | 遺傳性球形紅細胞增多症 | 遺傳性橢圓形紅血球增多症 | 其他血紅蛋白病 |
| 凝血因子和血小板 |
| 血栓形成 | 深靜脈血栓形成 | 肺栓塞 | 血友病 | 自發性血小板缺乏紫斑症 | 血栓性血小板缺乏紫斑症 | 彌散性血管內凝血 |
|
|||||||||||||||||||||||
|
||||||||
| 關於「骨髓瘤」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |