急診醫學/肺栓塞
| 醫學電子書 >> 《急診醫學》 >> 呼吸系統疾病急診 >> 肺栓塞 |
| 急診醫學 |
|
|
肺栓塞(pulmonary embolism,PE)是由於肺動脈的某一支被栓子堵塞而引起的嚴重併發症,最常見的栓子是來自靜脈系統中的血栓。當栓塞後產生嚴重血供障礙時,肺組織可發生壞死,即稱肺梗死。
PE是急性肺部疾病的常見原因。目前美國每年發病率約60萬人以上,死亡於PE的達20萬,在臨床死亡原因中居第三位。值得注意的是凡及時作出診斷及治療的PE病人中,只有7%死亡,而沒有被考慮PE診斷的病人中60%死亡,其中33%在第1h內迅速死亡。鑒於上述結果,目前出現過多地診斷PE及抗凝治療,從而又增加了病死率。據報告生前能被確診者僅10%~50%,因此早期正確診斷PE是內科醫生極為重要和困難的問題。在我國本病發病率較低,據我院病理資料,PE的屍檢檢出率為3%。近年來PE發病率在我國也有逐漸增多的趨勢。
一、病因
(一)栓子來源
1.血栓 最常見的肺栓子為血栓,由血栓引起的PE也稱肺血栓栓塞(pulmonary/thromboembolism,PTE)。約70%~95%是由於深靜脈血栓(deepvenous thrombi,DVT)脫落後隨血循環進入肺動脈及其分支的。原發部位以下肢深靜脈為主,文獻報告達90%~95%,如膕、股、深股及髂外靜脈。行胸、腹及髖部手術時,患腦血管意外及急性心肌梗死的患者中DVT發生率很高。於手術中或手術後24~48h內,小腿腓靜脈內可形成血栓,但活動後大部分可消失,該處5%~20%的血栓可向高位的深靜脈延伸,並有3%~10%於術後4~20天內引起PTE。腋下、鎖骨下靜脈也常有血栓形成,但來自該處的血栓僅1%。盆腔靜脈血栓是婦女PTE的重要來源,多發生於婦科手術、盆腔疾患等。極少數血栓來自右心室或右心房。另應注意,下肢淺靜脈炎雖不能直接產生PTE,但其中20%與DVT有密切關係。
2.其他栓子 如有脂肪栓、空氣栓、羊水、骨髓、寄生蟲、胎盤滋養層、轉移性癌、細菌栓、心臟贅生物等均可引起PE。
(二)靜脈血栓形成的條件
1.血流淤滯 為最重要條件,使已激活的凝血因子不易被循環中的抗凝物質所抑制,有利於纖維蛋白的形成,促使血栓發生。常見於老年、久病臥床、下肢靜脈曲張、肥胖、休克、充血性心力衰竭等患者或妊娠的婦女。據北京協和醫院病例資料,40%PE有各種性質的心臟病,其中以風濕性心臟病最為常見。
2.靜脈血管壁損傷 如外科手術、腫瘤、燒傷、糖尿病等。因組織損傷後,易產生內源性和外源性的活性凝血活酶。
3.高凝狀態 見於腫瘤、真性紅細胞增多、嚴重的溶血性貧血、脾切除術後伴血小板溶解、高胱氨酸尿症(homocystinuria)、口服避孕藥物等。我院100例PE中,35%患者有各種惡性腫瘤史,其中以肺癌多見。國外文獻報告胰腺癌具有最高的DVT的發生率。因此DVT可能成為惡性腫瘤的預兆。實驗室檢查報告在反覆發作DVT的患者中有凝血機制的異常,如血小板粘著性增加及壽命降低、第Ⅴ及Ⅶ因子增加、抗凝血酶第Ⅲ因子(antithrombinⅢ)缺乏、纖維蛋白原異常、靜脈壁內皮細胞內纖維蛋白溶酶原激活劑降低、纖維蛋白溶酶原及纖維蛋白溶酶的抑制劑增高等。
凡能產生上述條件的疾病和病理狀態,即孕育著血栓形成的危險,並成為血栓栓子的發源地。
二、病理
PTE常見為多發及雙側性,下肺多於上肺,特別好發於右下葉肺,約達85%,這無疑是與血流及引力有關。屍檢中僅5%~10%的PTE患者發現肺梗死。這主要因肺組織的供氧來自三方面:肺動脈、支氣管動脈及局部肺野的氣道。只有上述兩個以上的來源受嚴重影響時才發生梗死。但當患有慢性肺疾患、左心衰竭時,即使小的栓子也易發生肺梗死。通常情況下決定於血管栓塞的程度及速度。
栓子的大小可以分:①騎跨型栓塞:栓子完全阻塞肺動脈及其主要分支;②巨大栓塞:40%以上肺動脈被栓塞,相當於兩個或兩個以上的肺葉動脈;③次巨大栓塞:不到兩個肺葉動脈受阻塞;④中等栓塞:即主肺段和亞肺段動脈栓塞;⑤微栓塞:纖維蛋白凝塊、聚集的血小板等進入深部的肺組織。
當肺動脈主要分支受阻時,肺動脈主幹即擴張,右心室急劇擴大,靜脈迴流受阻,產生右心衰竭的病理表現。若能及時去除肺動脈的阻塞,仍可恢復正常。如沒有得到正確治療,並反覆發生PTE,肺血管進行性堵塞,以致形成肺動脈高壓,繼而出現慢性肺原性心臟病。
肺梗死時,顯微鏡下可見肺泡壁有凝固性壞死,肺泡腔內充滿紅細胞及輕微的炎性反應。一般1周後胸部X片可顯示出上述浸潤性梗死陰影。不完全性梗死時,肺泡腔內有滲出的紅細胞,便沒有肺泡壁壞死,因此胸片上顯示的浸潤陰影約2~4天即可消失,也不留疤痕。肺梗死時約30%病人可產生血性胸膜腔滲出。
三、病理生理
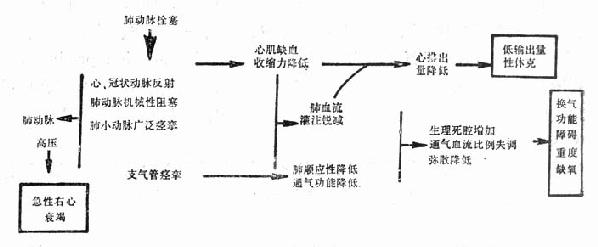
圖26-1 肺動脈栓塞的病理生理
PTE發生後,肺血管被阻塞,隨之而來的神經反射、神經體液的作用,可引起明顯的呼吸生理及血流動力學的改變(圖26-1)。
(一)呼吸系統的病理生理
1.肺泡死腔增加 被栓塞的區域出現無血流灌注,使通氣-灌註失常,不能進行有效的氣體交換,故肺泡死腔增大。
2.通氣受限 栓子釋放的5-羥色胺、組胺、緩激肽等,均可引起支氣管痙攣,通氣降低。表現為中心氣道的直徑減小,氣道阻力明顯增高。
3.肺泡表面活性物質喪失 表面活性物質主要是維持肺泡的穩定性。當肺毛細血管血流中斷2~3h,表面活性物質即減少;12~15h,損傷已非常嚴重;血流完全中斷24~48h,肺泡可變形及塌陷,出現充血性肺不張,臨床表現有咯血。
4.低氧血症 由於上述原因,低氧血症常見。當肺動脈壓明顯增高時,原正常低通氣帶的血流充盈增加,通氣-灌註明顯失常,嚴重時可出現分流。心功能衰竭時,由於混合靜脈血氧分壓的低下均可加重缺氧。
5.低碳酸血症 為了補償通氣-灌註失常產生的無效通氣,產生過度通氣,使動脈血PaCO2下降。
(二)血流動力學改變 發生PTE後,即引起肺血管床的減少,使肺毛細血管阻力增加,肺動脈壓增高,急性右心室衰竭,心率加快,心輸出量猝然降低,血壓下降等。70%病人平均肺動脈壓高於2.67kPa(20mmHg),一般為3.33~4.0kPa(25~30mmHg)。血流動力學改變程度主要由如下條件決定。
1.血管阻塞程度 肺毛細血管床的儲備能力非常大,只有50%以上的血管床被阻塞時,才出現肺動脈高壓。實際上肺血管阻塞20%~30%時,就出現肺動脈高壓,這是由於神經體液因素的參予。
2.神經、體液因素 除引起肺動脈收縮外,也引起冠狀動脈、體循環血管收縮,而危及生命,至呼吸心跳驟停。
3.栓塞前心肺疾病狀態 可影響PTE的結果,如肺動脈壓可高於5.33kPa(40mmHg)。
(三)神經體液介質的變化 新鮮血栓上面覆蓋有多量的血小板及凝血酶,其內層有纖維蛋白網,網內具有纖維蛋白溶酶原。當栓子在肺血管網內移動時,引起血小板脫顆粒,釋放各種血管活性物質,如腺嘌呤、腎上腺素、核苷酸、組胺、5-羥色胺、兒茶酚胺、血栓塞A2(TXA2)、緩激肽、前列腺素及纖維蛋白降解產物(fibrindegradation products,FDP)等。它們可以刺激肺的各種神經,包括肺泡壁上的J受體和氣道的刺激受體,從而引起呼吸困難、心率加快、咳嗽、支氣管和血管痙攣、血管通透性增加。同時也損傷肺的非呼吸代謝功能。
四、臨床表現
臨床症状及體征常常是非特異性的,且變化頗大,與其他心血管疾病難以區別。症状輕重雖然與栓子大小、栓塞範圍有關,但不一定成正比,往往與原有心、肺疾病的代償能力有密切關係。
(一)急性大塊PTE 表現為突然發作的重度呼吸困難、心肌梗死樣胸骨後疼痛、暈厥、紫紺、右心衰竭、休克、大汗淋漓、四肢厥冷及抽搐。甚至發生心臟停搏或室顫而迅速死亡。體檢見高血壓或血壓降低,頸靜脈充盈、肝頸反流陽性,肺動脈瓣第二音增強及分裂,於胸骨左緣有室性奔馬律及三尖瓣關閉不全雜音,後兩者在吸氣時增強,若用Valsalva方法檢查時,即減輕或消失。當心輸出量明顯下降時,肺動脈瓣第二音可正常或降低。
(二)中等大小的PTE 常有胸骨後疼痛及咯血。當病人原有的心、肺疾病代償功能很差時,可以產生暈厥及高血壓。體檢可無明顯發現。有時有胸膜摩擦音,肺實變體征,如震顫增強,叩濁,管狀呼吸音,語音增強。胸腔積液時語顫降低、叩診濁音、呼吸音低,或使實變的體征消失。有些病人可沒有症状。也有表現長期(幾個月至幾年)反覆發作,終至肺原性心臟病及心力衰竭。
(三)肺的微栓塞 可以產生成人呼吸窘迫症候群。因微栓塞引起肺血管阻力增高,通透性增強,導至通氣-灌注比例失調、肺內分流,產生嚴重的缺氧型呼吸衰竭。
(四)肺梗死 常有發熱、輕度黃疸。體溫一般37.8~38.3℃,如高於39℃應考慮伴感染。
總之PTE最常見症状有不能解釋的呼吸困難、胸痛、恐懼、煩躁、咳嗽、突然發生和加重的充血性心力衰竭。主要體征有呼吸頻率增快(大於20次/min)、心動過速(100次/min以上)、固定的肺動脈第二音亢進及分裂,其次有室上性心律紊亂、局部濕性囉音及哮鳴音。僅35%病人有深靜脈炎表現。偶在肺部可聽到血管雜音,為收縮期增強的噴射性雜音,吸氣時明顯,提示血流經部分阻塞的肺動脈,一般出現在栓子溶解時。
五、實驗室檢查
(一)血常規及酶譜 乳酸脫氫酶、SGOT、CPK對診斷PTE是無意義的。當有肺梗死時,血白細胞及血沉可增高。
(二)可溶性纖維蛋白複合物(soluble fibrincomplexes,SFC)和FDP SFC提示最近有凝血酶產生,FDP提示纖維蛋白溶酶活動。在PTE中的陽性率為55%~75%。當兩者均為陽性時,有利PTE的診斷。但FDP的水平受肝、腎、瀰漫性血管內凝血的影響。血漿中游離DNA於發病後1~2天即能測得,持續約10天。本試驗法較快速,可增加診斷的特異性及敏感性。但當病人有血管炎或中樞神經系統損傷時也出現陽性。
(三)動脈血氣分析及肺功能 ①吸空氣時,約85%PTE患者顯示PaO2低於10.7kPa(80mmHg)。其可提示栓塞的程度。②肺泡氧分壓與動脈血氧分壓差(PA-aDO2)的測定,較PaO2更有意義。因發生栓塞後,病人常有過度通氣,因此PaCO2下降,肺泡氣的氧分壓(PAO2)增高,PA-aDO2應明顯增高。③死腔氣/潮氣量比值(VD/VT)在栓塞時增高,當病人無限制性或阻塞性通氣障礙時,比值大於40%提示PTE可能,小於40%又無臨床栓塞的表現可排除PTE。
(四)心電圖檢查 主要表現為急性右心室擴張和肺動脈高壓。顯示心電軸顯著右偏,極度順鐘向轉位,右束支傳導阻滯,並有典型的SⅠQⅡTⅢ波型(Ⅰ導聯S波探、Ⅲ導聯Q波顯著和T波倒置),有時出現肺型P波,或肺-冠反射所致的心肌缺血表現,如ST段抬高或壓低的異常。上述變化常於起病後5~24h內出現,大部分在數天或2~3周後恢復。只有26%的病人有上述心電圖變化,大多數病人心電圖正常,或僅有非特異性改變。因此心電圖正常,不能排除本病。另外心電圖檢查也作為與急性心肌梗死的鑒別的手段。
六、胸部X線表現
由於肺栓塞的病理變化多端,所以X線表現也是多樣的。疑肺栓塞的患者應連續作胸部X線檢查,約90%以上的患者出現某些異常改變。如正常也不能除外肺栓塞,常見改變可以參看本書第116章。
七、肺灌注顯象和肺通氣/灌注顯象
肺的放射性同位素灌注顯象(以99mTc標記的巨聚白蛋白顆粒靜注後掃描顯象)簡便安全,提高了PE的診斷正確性。當肺動脈某一支被阻塞,該支的灌注顯象顯示出肺葉或段的放射性缺損。但它不是高度特異性,如慢性氣管炎、肺氣腫、支氣管哮喘、支氣管擴張、支氣管癌、肺炎、胸水等均可產生肺灌注顯象的缺損。因此需結合同位素99mTc氣溶膠顯象、局部通氣功能檢查,以提高正確性。兩者結合也稱之![]() /
/![]() 顯象,有以下三種類型:
顯象,有以下三種類型:
②![]() n/
n/![]() o:通氣正常伴肺段或肺葉的灌注顯象缺損,如臨床症状典型,可確診PE;
o:通氣正常伴肺段或肺葉的灌注顯象缺損,如臨床症状典型,可確診PE;
③![]() o/
o/![]() o:部分肺的通氣及灌注顯象均有缺損,此時不能診斷PE,必須結合臨床,必要時作肺動脈造影。若栓子未引起血管完全阻塞,或栓子位於周圍小血管,肺顯象可能顯示不出缺損。
o:部分肺的通氣及灌注顯象均有缺損,此時不能診斷PE,必須結合臨床,必要時作肺動脈造影。若栓子未引起血管完全阻塞,或栓子位於周圍小血管,肺顯象可能顯示不出缺損。
八、肺動脈造影
選擇性肺血管造影是目前診斷PE最準確的方法,陽性率達85%~90%,可以確定阻塞的部位及範圍。若輔以局部放大及斜位攝片,甚至可顯示直徑0.5mm血管內的栓子,一般不易發生漏診,假陽性很少,錯誤率6%。有時因栓子太小不易檢出,因此可產生灌注顯象陽性,而肺動脈造影陰性。作為肺栓塞診斷依據,肺動脈造影的X線徵象:必須見到肺動脈腔內有充盈缺損或血管中斷。其他具有提示意義的徵象如局限性肺葉、肺段的血管紋理減少,或血流緩慢及血量減少等。
肺動脈造影時還可得到一些其他有助診斷的資料,如肺動脈楔壓可指示有無左心衰竭存在;導管與心影的距離,可決定是否有心包炎;正確地測到肺動脈壓。但肺動脈造影有4%~10%發生併發症,如心臟穿孔、熱原反應、心律失常(多見房性和室性期前收縮)、支氣管痙攣、過敏反應、血腫等。偶有死亡發生,死亡率0.4%。因此選擇性肺動脈造影必須結合臨床、胸片及![]() /
/![]() 肺顯象,主要指征為
肺顯象,主要指征為
①![]() /
/![]() 肺顯象不能確診,又不能排除PE的病人,尤其原有充血性心力衰竭及慢性阻塞性肺疾患的病人;
肺顯象不能確診,又不能排除PE的病人,尤其原有充血性心力衰竭及慢性阻塞性肺疾患的病人;
②準備作肺栓子摘除或下腔靜脈手術前。為避免發生肺動脈造影所致危險,應先測肺動脈壓,若肺動脈壓太高,易在造影中產生心臟驟停。因此需在右心轉流下進行造影。
九、其他檢查
數字減影血管影(digital subtractionangiography,DSA),本方法可明顯降低造影劑濃度、用量及副作用,基本無併發症及死亡發生。與![]() /
/![]() 顯象比較符合率83.5%。本法適用於
顯象比較符合率83.5%。本法適用於
![]() /
/![]() 顯象高度可疑者,或估計栓塞位於肺動脈主要分支者。尤其慢性阻塞性肺疾病者及不能接受肺動脈造影者。它的X線徵象類似於血管造影(圖26-2)。
顯象高度可疑者,或估計栓塞位於肺動脈主要分支者。尤其慢性阻塞性肺疾病者及不能接受肺動脈造影者。它的X線徵象類似於血管造影(圖26-2)。
圖26-2 肺栓塞的數字減影血管造影
核磁共振成象技術也是提供診斷肺動脈高壓及肺動脈內栓子的有效方法,但價格太昂貴。
十、DVT的檢測方法
(一)肢體靜脈造影 是測定下肢DVT的最精確方法,可顯示靜脈阻塞的部位、範圍及側支循環。當肺![]() /
/![]() 顯象陽性,而該檢查陰性時,PE的可能仍不能除外。
顯象陽性,而該檢查陰性時,PE的可能仍不能除外。
(二)電阻抗靜脈圖像法(impedence phlebography,IPG)利用下肢血管內血容量變化引起的電阻改變原理,來測定靜脈血流的情況。如靜脈迴流受阻,靜脈容量和最大靜脈迴流量就明顯下降。
(三)放射性纖維蛋白原測定 靜脈內注入125I標記的纖維蛋白原,然後定時在下肢各部位掃描,以測定纖維蛋白原沉著部位及計數。本試驗只能測檢小腿靜脈血栓的形成,當數值增加20%以上,表示該處深靜有血栓形成。另,標記的纖維蛋白原必須在血栓形成前結予,反之纖維蛋白原就不再沉積於病變處,本試驗就顯示陰性。
(四)都卜勒超聲血管檢查 當發生DVT時血流在靜脈中的響聲就消失,這響聲用都卜勒超聲可檢出,因此有助DVT的診斷。
十一、診斷及鑒別診斷
PTE的診斷比較困難,尤在我國發病率較低,因此在臨床工作中易忽略,如不及時診斷,往往使病人喪失搶救時機。在診斷過程中應注意以下幾點。
(一)發現可疑病人
1.有引起肺栓塞的原因,如外科手術、骨折、長期臥床、腫瘤、心臟病(尤其合併房顫)、分娩、肥胖及下肢深靜脈炎等。
2.突然發生呼吸困難、胸痛、咯血、紫紺、心律紊亂、休克、昏厥、發作性或進行性充血性心力衰竭、慢性阻塞性肺疾病惡化、手術後肺炎或急性胸膜炎等症状。
3.遇有上述情況時,慶考慮排除其他心肺疾病。如①大塊PTE:表現為劇烈的前胸痛和(或)高血壓,這時應除外心肌梗死、降主動脈瘤破裂、急性左心衰、食管破裂、氣胸等;②中等大小的PTE沒有發生梗死時,應與過度通氣症候群、哮喘、外源性過敏性肺泡炎、病毒引起的胸膜炎、結締組織疾病引起的漿液性胸膜炎等鑒別;③急性PTE伴肺梗死時往往與大葉性肺炎、支氣管粘液栓、支氣管肺癌伴阻塞性肺炎、膿胸、結核性胸膜炎鑒別。
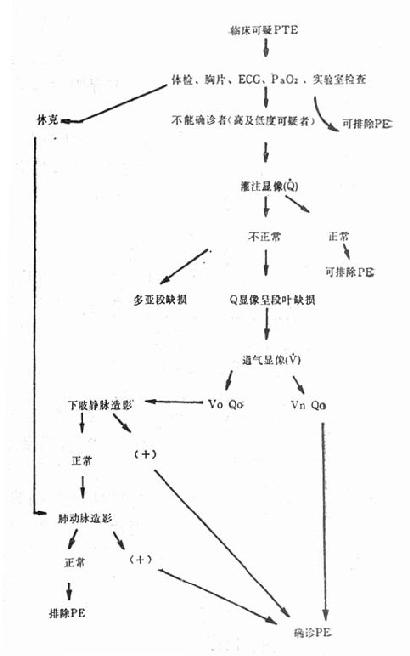
圖26-3 肺血栓栓塞的檢查步驟
4.下述的臨床表現往往不可能是PTE,即沒有引起PTE的原因存在;反覆胸痛,且固定在同一部位;胸片正常,病人卻有反覆咯血,量在5ml以上;血壓明顯且突然增高,而沒有頸靜脈充盈;有胸膜摩擦音,同時又伴心包摩擦音。
由於臨床對PTE常常誤診,臨床已確診的PTE,約2/3在屍檢時被否定;同樣屍檢中確診為PTE,其中2/3臨床沒能診斷。因此對已發現的可疑病人還必須作進一步檢查。
(二)可疑PTE病人檢查步驟 可參考圖26-3步驟進行。
表26-1肺栓塞臨床診斷標準
| 臨床發現 | 可疑病人 | |
| 高 度 | 低 度 | |
| 存在PE危險因子 | 有 | 無 |
| 典型的症状及體征 | 明顯 | 有一些 |
| PaO2<10.7kPa(80mmHg) | 符合 | 不符合 |
| FDP和SFC | (+) | (—) |
| 胸 片 | 不正常 | 正常 |
1.常規實驗室檢查如胸片、心電圖、血液氣體分析、血液生化試驗,必要時可進行纖維支氣管鏡、痰細菌培養等,其中一部分病人被排除PTE而確診為其他心臟疾病。又可按表26-1將可疑PTE的病人分為臨床高度可疑及低可疑病人。
2.肺灌注顯象及![]() /
/![]() 顯象 首先對可疑PTE者行肺灌注顯象。若灌注顯象正常,或缺損呈單個及多個,直徑3~4cm大小,邊緣模糊,臨床PTE可能性又低,胸片也正常,此時即能排除PTE。當灌注顯象呈葉、段,或多葉、段缺損時,應作通氣顯象,以
顯象 首先對可疑PTE者行肺灌注顯象。若灌注顯象正常,或缺損呈單個及多個,直徑3~4cm大小,邊緣模糊,臨床PTE可能性又低,胸片也正常,此時即能排除PTE。當灌注顯象呈葉、段,或多葉、段缺損時,應作通氣顯象,以![]() /
/![]() 來判斷。若呈
來判斷。若呈![]() n/
n/![]() o,臨床也高度可疑,PTE即可確診。若呈
o,臨床也高度可疑,PTE即可確診。若呈![]() o/
o/![]() o,或灌注顯象呈多亞段缺損,且與胸片表現一致時,此時應作下肢靜脈血管造影,也可輔為IPG。其結果是陽性。PTE可確診。其結果陰性,仍不能排除PTE,因其中30%有PTE存在。
o,或灌注顯象呈多亞段缺損,且與胸片表現一致時,此時應作下肢靜脈血管造影,也可輔為IPG。其結果是陽性。PTE可確診。其結果陰性,仍不能排除PTE,因其中30%有PTE存在。
3,肺動脈造影 經![]() /
/![]() 顯象及靜脈造影后不能確診的可疑病人應行肺動脈造影,可使其中15%~50%病人得到PTE的診斷,反之基本可排除PTE。如果病人原有明顯的心肺疾病或巨大栓塞時,就不需作肺掃描。為提供治療依據,直接可作肺動脈造影,亦可選擇DSA及核磁共振成象法。
顯象及靜脈造影后不能確診的可疑病人應行肺動脈造影,可使其中15%~50%病人得到PTE的診斷,反之基本可排除PTE。如果病人原有明顯的心肺疾病或巨大栓塞時,就不需作肺掃描。為提供治療依據,直接可作肺動脈造影,亦可選擇DSA及核磁共振成象法。
十二、預防靜脈血栓的形成
凡有形成靜脈血栓危險因素者應予預防及治療,是防止PTE的最好方法。
(一)物理方法 高齡、長期臥床、行手術等患者應注意加強腿部的活動,經常更換體位,術後早期活動及抬高下肢,必要時穿彈性長襪、電刺激腓腸肌和下肢氣囊壓迫,以減輕下肢血液的淤滯,預防產生DVT。
(二)藥物抗凝預防血栓形成
1.小劑量肝素 預防術後DVT的發生有肯定效果。特別年齡40歲以上,肥胖、患腫瘤及靜脈曲張者,行盆腔、髖部等手術前,測定部分凝血活酶時間(PTT)及血小板,若正常,於術前2h皮下注射肝素5000u,以後每12h用藥1次,至病人能起床活動,一般5~7天。因肝素劑量低,不易有併發症,不需作凝血機制的監測。
2.口服抗凝劑 如新抗凝片(Acenocoumarol,Sinfrom)、華法令(苄丙酮香豆素,Warfarin)常用於有DVT史、嚴重靜脈曲張者,作預防性抗凝。
3.抗血小板製劑 潘生丁,每日mg口服,可抑制血小板集聚及粘連。非甾類抗炎劑,如小劑量阿司匹林(每日口服0.3~1.2g)、消炎痛即可抑制凝血酶A2,減少靜脈血栓形成。
十三、內科治療
(一)一般治療 本病發病急,需作急救處理。應保持病人絕對臥床休息,吸氧,有嚴重胸痛時可用嗎啡5~10mg,皮下注射,休克者避免使用。糾正急性右心衰竭及心律失常。為減低迷走神經興奮性,防止肺血管和冠狀動脈反射性痙攣,可靜脈內注射阿托品0.5~1mg,也可用異丙基腎上腺素、苄胺唑啉。抗休克常用多巴胺200mg加入500ml葡萄糖液內靜滴,開始速率為2.5μg/(kg.min),以後調節滴速使收縮壓維持在12.0kPa(90mmHg)(在10~25μg/kg.min)。右旋糖酐可作為主選擴容劑,而且還具有抗凝、促進栓子溶解、降低血小板活性作用。
(二)抗凝療法
1.肝素 凡臨床一經確診或高度可疑急性肺栓塞,又無抗凝絕對禁忌證者,應立即開始肝素治療。它是一種硫酸粘多糖,具有特別高的陰電荷,且是本藥的生物效應。分子量平均為15000,靜脈用藥時,半減期為90min,主要在肝臟中降解。它可抑制血小板聚集及脫顆粒,防止活性物質大量釋放。當肝素與抗凝血酶結合時,即可中止凝血酶的形成,它也能促使纖維蛋白溶解,從而中止栓的生長,並促其溶解。
肝素使用方法:
(1)持續靜脈內滴註:適用巨大肺栓塞,首次應用大劑量肝素(10000~20000u)靜脈內沖入,這樣抑制血小板粘附於栓子上。2~4h後開始標準療法,每小時滴入1000u,由輸液泵控制滴速。每日總量25000u。
(2)間斷靜脈內注射:每4h(5000u肝素)或每6h(7500u肝素)靜脈內給肝素一次。每日總量為36000u。
(3)間斷皮下注射:每4h(5000u)或8h(10000u)、或12h(20000u)皮下注射一次肝素。必須避免肌內注射,防止發生血腫。
肝素一般連續使用9~10天,當栓塞危險因素消失,移動病人,沒有發生PTE症状,此時可合用口服抗凝劑,待口服抗凝起效時,即可停用肝素。
肝素併發症主要是出血,出血部位常見於皮膚插管處,其次胃腸道、腹膜後間隙或顱內。凡年齡大於60歲、異常凝血、尿毒症、酒精性肝炎、舒張壓高於14.7kPa(110mmHg)或嚴重肺動脈高壓症,易發生出血。因此在用肝素治療時,必須作PTT及凝血時間的監測,保持其為正常值的1.5~2倍。一旦發生出血,立即停用肝素,並用等量魚精蛋白對抗肝素。待出血停止後再用小劑量的肝素治療。
使用肝素的禁忌證為兩個月內有腦溢血,肝、腎功能不全,患有出血性疾病、活動性消化性潰瘍,10天內剛做過大手術(尤其是顱內及眼科手術)及亞急性細菌性心內膜炎。
2.維生素K拮抗劑 為常用的口服抗凝劑,可抑制依賴於維生素K的凝血因子。目前國內最常用的是新抗凝片,起作用快,口服後36~48h即達高峰,首次量為2~4mg,維持量為1~2mg/d。也可用雙香豆素或新雙香豆素,首劑均200mg,次日100mg口服,以後每日~75mg維持。華弗令首劑15~20mg,次日5~10mg,維持量為每日~5mg。上述口服抗凝劑維持量均根據凝血酶原活動調節,使其保持在20%~30%。雙香豆素、新雙香豆素及華弗令發揮治療作用要有一定時間,因此需合用肝素數天,直到口服抗凝劑作用,才停用肝素。一般口服抗凝劑需持續3個月。以後是否繼續服用,則取決於栓塞危險因素的存在情況及繼續抗凝治療的危險性來權衡。
(三)纖維蛋白溶解劑 即溶栓治療。纖維蛋白溶解劑可促進靜脈血栓及肺栓子的溶解,恢復阻塞的血循環,是一安全的治療方法。一般在栓塞後5日內用纖維蛋白溶解劑治療,效果較好,更適用於急性巨大肺栓塞,此時可與肝素同用,亦可待其療程結束後再用肝素。常用藥物有鏈激酶及尿激酶,請參看第16章。
十四、外科治療
(一)肺栓子切除術 據報告死亡率高達65%~70%。但本手術仍可挽救部分病人的生命,必須嚴格掌握手術指征:①肺動脈造影證明肺血管有50%或以上被阻塞,栓子位於主肺動脈或左、右肺動脈處;②抗凝或(和)溶栓治療失敗或有禁忌證;③經治療後病人仍處於嚴重低氧血症,休克,腎、腦損傷。
(二)腔靜脈阻斷術 主要預防栓塞的複發,以至危及肺血管床。方法有手術夾、傘狀裝置、網篩法、摺疊術等。腔靜脈阻斷術後,側支循環血管管徑可能增大,栓子可通過側支循環進入肺動脈,阻斷器材局部也可有血栓形成,術後的複發率為0%~20%,因此術後需繼續抗凝治療。
十五、非血栓性栓塞
(一)最常見脂肪栓塞 栓子主要來自長骨骨折,骨折時可形成骨髓脂肪栓。長骨骨折及骨盆骨折中僅2%病人發生典型的肺栓塞,有50%的病人可出現亞臨床的脂肪栓塞,如暫時性缺氧及血小板降低。偶爾栓子也可來自外傷的脂肪組織及肝內脂肪。
臨床表現:潛伏期約12~36h,或更長。在潛伏期內病人可無症状。以後突然出現呼吸困難,心動過速、發熱(體溫可達39℃以上)、紫紺、精神不安寧、易激動、譫妄,繼之昏迷。體檢可見上胸部、腋窩及頸部有瘀斑,甚至也見於結膜及眼底視網膜。胸片顯示正常,或有瀰漫性小片狀密度增高陰影,也有線樣紋理增多,上述陰影似從肺門處向外輻射。實驗室檢查見貧血、血小板降低、顯微鏡下可發現外傷部位的靜脈血內有脂肪顆粒、血沉增快、PaO2降低及一些凝血試驗異常。靜脈內的脂肪顆粒也可用冷凍法及濾過法測定。濾過法是使靜脈血經8μm孔的Millipore過濾器,剩留下的脂肪顆粒用蘇丹Ⅲ染色即可顯示出。本病的病理生理目前還不清楚,可能與脂肪組織釋放脂蛋白酶有關,它可使水解的甘油三酯產生自由脂肪酸,從而引起內皮細胞損傷,血小板和纖維蛋白聚集,形成血栓。也可能肺小動脈被集合的脂肪阻塞後產生一系列病理生理改變。為什麼僅少數病人易產生脂肪栓塞呢?推測這些病人可能有碳水化合物、脂肪代謝及凝血機制的異常,使血管脆性增高,對外來的刺激易引起異常的神經反射。確實在脂肪栓塞的病人中常有糖尿病、β脂蛋白增高及血小板聚集的異常。
脂肪栓塞的診斷依據是1個主要症状和4個次要臨床表現,並證明靜脈血內有脂肪微粒及低氧血症。主要症状:①呼吸功能不全;②腦部損傷;③瘀斑。次要臨床表現為:①發熱;②心動過速;③視網膜改變;④黃疸;⑤腎功能改變;⑥貧血;⑦血小板計數下降;⑧血沉增快。由於病人的臨床表現不同,基本可分三類。①超急性反應:患者往往死於腦及冠狀動脈的脂肪栓塞;②典型的臨床表現:有明顯的肺水腫,輕度凝血酶原時間及活性凝血酶原激酶時間延長,血小板下降,低氧血症,必須吸入40%濃度的氧才得到糾正,有典型胸片表現;③成人呼吸窘迫症候群型:胸片有急性肺水腫表現,明顯低氧血症,必須吸入60%濃度的氧才得到糾正,有瀰漫性血管內凝血,如凝血酶原時間及活性凝血酶原激酶時間明顯延長、血小板下降、纖維蛋白原濃度降低,並出現纖維蛋白的降解產物。
治療方法:最重要的是吸氧,一般吸氧濃度達50%以上。必要時作氣管插管,並用呼氣末正壓呼吸(PEEP)。腎上腺皮質激素的使用對病人可能是有益的,常用甲基氫化潑尼松,劑量為30mg/kg體重,於8h內靜脈滴入。及時使用激素後可防止低氧血症、凝血機制異常及血小板下降。必要時進行抗凝治療。前列環素PGI2對減輕肺的脂肪微栓塞可能有一定效果。由於目前尚無很好的治療方法,因此病死率達8%。
(二)羊水栓塞 偶可發生在正常分娩或剖宮產。突然引起大塊栓塞,或肺微血管栓塞,導至休克和死亡。症状的輕重決定於進入靜脈系統的羊水量。羊水特別容易誘發肺血管或其他處的血栓形成。治療方法主要是支持療法及抗凝治療。
(三)氣體栓塞
1.可發生於潛於員作潛水操作中,尤其從10m以下深水向上潛升時。一旦有意外故障,或突然發生支氣管痙攣時,使體內的壓縮氣體不易排出,此時作用於機體的壓力越來越降低,體內的空氣容量隨之漸增大。當作用於肺實質壓力為10.7kPa(80mmHg)時,肺泡發生破裂,氣體即進入循環系統,引起氣栓塞。發生氣栓栓塞的其他原因有減壓性爆炸、肺瘤轉移至大血管或心臟、乳腺損傷及醫源性空氣栓塞。後者見於頭頸部手術,如顱骨切除術靜脈氣栓發生率為21%~29%,枕部顱骨切開術的發生率為40%。也見於血管破裂、各種手術、血液透析及靜脈注射。特別應警惕鎖骨下靜脈內插管輸液,當有意外時,空氣進入血管的速度為100ml/s,已有報告注入100~300ml氣體可至死。
2.臨床表現 決定於氣體栓塞是靜脈抑或是動脈、氣體的量及種類。靜脈栓塞時,氣體可進入右心腔和肺血管網,當氣體進入血管的速率為1ml/min,或進入量為1ml/kg體重,病人尚能耐受,若進入氣體量較上述明顯增多時即可產生臨床症状。大量氣栓時,可阻塞血流進入右心腔,稱之空氣阻斷(air lock),此時有生命危險。氣泡進入肺動脈後,可產生急性肺動脈高壓、右心衰竭、肺水腫,病人出現不適感、氣短、胸骨後疼痛及心律紊亂。體檢見血壓下降、紫紺、哮鳴音、大理石樣皮膚及特殊的磨坊輪轉的雜音(millwheel murmur)。這一雜音在心臟區可聽到,也如壓縮的海綿聲,或大聲咀嚼聲。動脈氣栓栓塞時常伴有腦神經損傷、感覺障礙、復視、癲癇、單癱或偏癱、關節活動障礙;眼底鏡顯示視網膜血管內有氣泡可見;利貝邁斯特體征(Liebermeister』s sign)陽性,即由於動脈堵塞後,舌急劇發白;皮膚行小切開後可見有氣泡的血流;頭顱相顯示血管內有氣泡。
當發生動脈、靜脈氣栓栓塞時,ECG常顯示急性肺心病、室內傳導阻滯及心肌缺血。動脈血氣分析示PaO2下降,PCO2稍增加。
3.治療方法
(1)壓縮治療:是氣栓栓塞主要治療方法。立即將病人送入高壓室內,若是靜脈栓塞,置病人左側臥褥瘡位,以防止右心室氣體進入肺血管網,或從未閉卵圓孔進入動脈系統。若是動脈栓塞,可置病人於Trendelenbury位,即垂頭仰臥位。並給病人吸純氧。然後增加室內壓力,靜脈栓塞時壓力增為304kPa,動脈栓塞壓力增為608kPa。經上述處理使體內氣體立即收縮,隨後進入較小的血管分支,以減少氣栓的危險性。並使中樞神經系統的損傷得到最大程度的恢復。當氣栓消失後再逐漸減壓。
(2)中心靜脈插管:尤其大量氣栓時,插管可使氣體移動,進入右心室,然後用注射器抽取。
(3)吸純氧:可防止氮氣進入血流;吸純氧後,使血流中氮濃度降低,產生有利於氮向組織彌散的梯度。
(4)輸入等滲液體:因血容量低下時,氣栓的嚴重度也加重。
(5)應用肝素抗凝及腎上腺皮質激素治療。
(四)非栓子性血管炎性肺動脈阻塞 目前有增多趨向,常與靜脈內用藥有關。藥物本身,或與藥物混合的滑石可誘發血栓形成及血管炎,與PTE很難區別,長期反覆發作可成為不可逆性,並逐漸形成肺動脈高壓。
(李龍雲)
參考文獻
[1] Smith W: Cecil Textbook of Medicine.ed17,p426,WB Saunders Company,Philadeiphia,1985
[2] Hirsh J: Venous Thrombosisand Pulmonary Embolism Diagnostic Methods.edl,p123,ChurchilLivingstone,Edinburgh London Melbourne,1987
[3] Fulkerson WJ et al: Diagnosisof pulmonary embolism Arch.Intern.Med.1986;146:961
[4] Hull R et al: Pulmonaryangiography,ventilation lung scannigng and venography for clinically suspectedpulmonary embolism in the abnormal perfusion scan.Ann Intern Med.1983;98:891
[5] Piers DB et al: A comparativestudy of intravenous digital subtraction angiography and ventitation perfusionscans in suspected pulmonary embolism Chest 1987;91:873
[6] Braunwald et al: Harrison』sprinciples of internal medicine.edll,p1105,McGraw-Hill book company,New York,1987
[7] Flenley DC et al: Recentadvances in respiratory medicine.p135.Churchill Livingstone New York .1986
[8] Brenner,BE et al:Comprehensive management of Re respiratory emergencies.p273.An aspenpublication Aspen sysetems corporation Rockville.1985
[9] Leeper KV et al : Treatmentof massive acute pulmonary embolism;The use of low doses ofintrapulmonary arterial streptokinases combined with full doses of systemicheparin.Chest ,1988;93:234
參看
| 關於「急診醫學/肺栓塞」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |