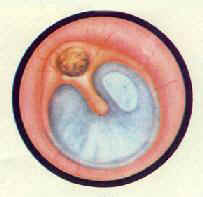
耳鼻咽喉外科/慢性化膿性中耳炎
| 醫學電子書 >> 《耳鼻咽喉外科學》 >> 中耳疾病 >> 慢性化膿性中耳炎 |
| 耳鼻咽喉外科學 |
|
|
慢性化膿性中耳炎(chronicsuppurative otitis media)是中耳粘膜、骨膜或深達骨質的慢性化膿性炎症,常與慢性乳突炎合併存在。本病極為常見。臨床上以耳內反覆流膿、鼓膜穿孔及聽力減退為特點。可引起嚴重的顱內、外併發症而危及生命。
|
|
|
|
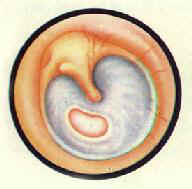
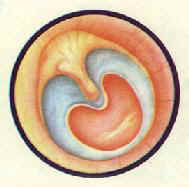
| 慢性化膿性中耳炎 緊張部中央性小穿孔 | 慢性化膿性中耳炎中央性大穿孔中耳粘膜充血 | 慢性化膿性中耳炎鼓室內肉芽 |
|
|
|
|
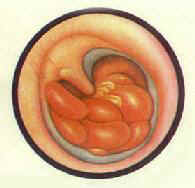
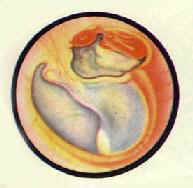
| 慢性化膿性中耳炎 膽脂瘤型鼓膜邊緣性穿孔及肉芽 | 慢性化膿性中耳炎鬆弛部穿孔及鈣化 |
【病因】
多因急性化膿性中耳炎延誤治療或治療不當、遷延為慢性;或為急性壞死型中耳炎的直接延續。鼻、咽部存在慢性病灶亦為一重要原因。一般在急性炎症開始後6~8周,中耳炎症仍然存在,統稱為慢性。
常見致病菌多為變形桿菌、金黃色葡萄球菌、綠膿桿菌,以革蘭氏陰性桿菌較多,無芽胞厭氧的感染或混合感染亦逐漸受到重視。
根據病理及臨床表現分為三型:
(一)單純型:最常見,多由於反覆發作的上呼吸道感染時,致病菌經咽鼓管侵入鼓室所致,又稱咽鼓管室型。炎性病為主要位於鼓室粘膜層,鼓室粘膜充血、增厚,圓形細胞浸潤,杯狀細胞及腺體分泌活躍。臨床特點為;耳流膿,多為間歇性,呈粘液性或粘液膿性,一般不臭。量多少不等,上呼吸道感染時,膿量增多。鼓膜穿孔多為緊張部中央性,大小不一,但穿孔周圍均有殘餘鼓膜(圖9-3,耳部彩圖7,8)。鼓室粘膜粉紅色或蒼白,可輕度增厚。耳聾為傳導性,一般不重。乳突X線攝片常為硬化型,而無骨質缺損破壞。




圖9-3 鼓膜穿孔類型
(二)骨瘍型:又稱壞死型或肉芽型,多由急性壞死型中耳炎遷延而來。組織破壞較廣泛,病變深達骨質,聽小骨、鼓竇周圍組織可發生壞死;粘膜上皮破壞後,局部有肉芽組織或息肉形成。此型特點:耳流膿多為持續性,膿性間有血絲,常有臭味。鼓膜緊張部大穿孔可累及鼓環或邊緣性穿孔(圖9-3)。鼓室內有肉芽或息肉,並可經穿孔突於外耳道(耳部彩圖9)。傳導性聾較重。乳突X線攝片為硬化型或板障型,伴有骨質缺損破壞。
(三)膽脂瘤型:膽脂瘤非真性腫瘤,而為一位於中耳、乳突腔內的囊性結構。囊的內壁為復層鱗狀上皮,囊內充滿脫落上皮、角化物質及膽固醇結晶,囊外側以一層厚薄不一的纖維組織與其鄰近的骨壁或組織緊密相連。由於囊內含有膽固醇結晶,故稱膽脂瘤(cholesteatoma)。
膽脂瘤形成的確切機制尚不清楚,主要的學說有:
1.上皮移入學說:外耳道及鼓膜的上皮沿鬆弛部或緊張部邊緣性穿孔處的骨面向鼓室、鼓竇移行生長,其上皮及角化物質脫落於鼓室及鼓竇內,逐漸聚積成團、增大,引起周圍骨質吸收破壞,形成膽脂瘤,此稱為後天性繼發性膽脂瘤。
2.袋狀內陷學說:由於咽鼓管長期阻塞,鼓室內產生負壓,鼓膜鬆弛部內陷形成小袋陷入鼓室內,袋內上皮反覆脫落,堆積擴大,周圍骨質遭到破壞,形成膽脂瘤(圖9-4)。因此種膽脂瘤在形成前可不經化膿性中耳階段,故稱後天性原發性膽脂瘤。

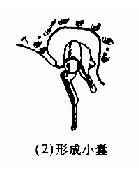

圖9-4 膽脂瘤形成示意圖
膽脂瘤因其對周圍骨制裁的直接壓迫,或由於其基質及基質下方的炎性肉芽組織產生的多種酶(如溶酶體酶、膠原酶等)和前列腺素等化學物質的作用,致使周圍骨質脫鈣,骨壁破壞,炎症由此處向周圍擴散,可導致一系列顱內、外併發症。
臨床特點:耳長期持續流膿,有特殊惡臭,鼓膜鬆弛部或緊張部後上方有邊緣性穿孔(圖9-3)。從穿孔處可見鼓室內有灰白色鱗屑狀或豆渣樣物質,奇臭(耳部彩圖10,11)。一般有較重傳導性聾,如病變波及耳蝸,耳聾呈混合性。乳突X線攝片示上鼓室、鼓竇或乳突有骨質破壞區,邊緣多濃密、整齊。
以上三型慢性化膿性中耳炎的鑒別要點見表9-2。
表9-2 三型慢性化膿性中耳炎的鑒別要點
| 單純型 | 骨瘍型 | 膽脂瘤型 | |
| 病理改變 | 限於中、下鼓室粘膜 | 病變侵蝕骨質,有肉芽及息肉 | 有膽脂瘤形成 |
| 耳流膿 | 間歇流膿,粘液或粘膿性,不臭 | 持續流膿,臭 | 持續流膿,可有白色鱗片、豆渣樣物,惡臭 |
| 鼓膜 | 緊張部中央性穿孔 | 緊張部大穿孔或邊緣性穿孔,可累及鼓環 | 鬆弛部穿孔或邊緣性穿孔 |
| 聽力 | 傳導性聾 | 傳導性聾或混合性聾 | 傳導性聾或混合性聾 |
| 乳突X線攝片 | 乳突多為硬化型,骨質無缺損破壞 | 硬化型或板障型 ,有骨質缺損破壞 | 有膽脂瘤空洞形成,邊緣濃密銳利 |
| 併發症 | 一般無併發症 | 可有顱內,外併發症 | 易引起顱內、外併發症 |
| 治療原則 | 保守治療,控制感染後,行鼓室成形術恢復聽力 | 消除肉芽或息肉,通暢引流,無效則行乳突手術,消除病灶的同時,盡量保持或重建聽力 | 及早行乳突根治術,清除病灶,防止併發症 |
【治療】
治療原則為消除病因,控制感染,通暢引流,徹底清除病灶,防治併發症;重建聽力。
(一)病因治療:積極治療上呼吸道病灶性疾病,如慢性鼻竇炎、慢性扁桃體炎。
(二)局部治療:局部治療包括藥物治療和手術治療。根據不同類型採用不同方法。
1.單純型:以局部用藥為主。流膿停止、耳內完全乾燥後穿孔或可自愈,穿孔不愈者可行鼓膜修補術或鼓室成形術。
(1)局部用藥:按不同病變情況選用藥物:①抗生素水溶液或抗生素與類固醇激素類藥物混合液,如0.25%氯黴素液、氯黴素可的松液、3%潔黴素液、1%黃連素液等,用於鼓室粘膜充血、水腫,有膿液或粘膿時。②酒精或甘油製劑,如4%硼酸酒精、4%硼酸甘油,2.5~5%氯黴素甘油等,適用於粘膜炎症逐漸消退,膿液極少,中耳粘膜水腫、潮濕者。③粉劑,如硼酸粉、氯黴素硼酸粉等,僅用於穿孔大、膿液極少時,有助於干耳。
(2)局部用藥注意事項:①用藥前先清洗外耳道及中耳腔內膿液,可用3%雙氧水或硼酸水清洗,後用棉花簽拭淨或以吸引器吸盡膿液,方可滴藥。②抗生素滴耳劑宜參照中耳膿液的細菌培養及藥物敏感試驗結果,選擇適當藥物。氨基糖甙類抗生素用於中耳局部可引起內耳中毒,應慎用或盡量少用。③粉劑宜少用,粉劑應顆粒細、易溶解,一次用量不宜多,鼓室內撒入薄薄一層即可。穿孔小、膿液多者忌用,因粉劑可堵塞穿孔,妨礙引流。
滴耳法:病人取坐位或臥位,患耳朝上。將耳廓向後上方輕輕牽拉,向外耳道內滴入藥液3~4滴。然後用手指輕按耳屏數次,促使藥液經鼓膜穿孔流入中耳。數分鐘後方可變換體位。注意滴耳藥液應儘可能與體溫接近,以免引起眩暈。
(3)為改善聽力,可行鼓膜修補術或鼓室成形術,但宜在中耳腔炎症消退、停止流膿2~3月、咽鼓管通暢者施行。對較小穿孔可在門診行燒灼法。用50%三氯醋酸燒灼穿孔邊緣,再貼一薄層復蓋物(如酚甘油薄棉片、矽膠膜等)起一橋樑作用,促使新生鼓膜上皮沿復蓋物生長癒合。有的需數次才能癒合。
2.骨瘍型:
(1)引流通暢者,以局部用藥為主,但應注意定期複查。
(2)中耳肉芽可用10~20%硝酸銀燒灼或刮匙刮除,中耳息肉可用圈套器摘除。
(3)引流不暢或疑有併發症者,根據病變範圍,行改良乳突根治術或乳突根治術,並酌情同時行鼓室成形術以重建聽力。
3.膽脂瘤型:應及早施行改良乳突根治術或乳突根治術,徹底清除病變,預防併發症,以獲得一干耳,並酌情行鼓室成形術以提高聽力。
乳突根治術(radicalmastoidectomy):是根除乳突、鼓竇和鼓室內病變,將三者與外耳道相通,形成一復蓋上皮的空腔(圖9-5)。手術目的是徹底清除乳突、鼓竇、鼓室和咽鼓管鼓口病變組織,停止流膿、獲得干耳,防治顱內、外併發症。適用於骨瘍型、膽脂瘤型中耳炎,合併各種耳源性併發症者。經典的乳突根治術可使聽力遭到一定程度的損害,一般聽力可下降50~60dB(HL)。隨著耳顯微外科及鼓室成形術的迅速發展,近年在清除中耳乳突病變的同時,盡量保留與傳音功能有關的中耳結構,採用各種術式重建聽力。
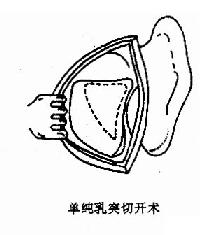
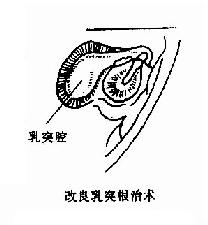
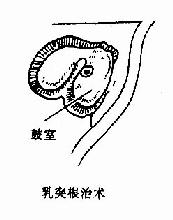
圖9-5 乳突手術類型
手術要點:局麻或全林。常用耳內切口,然後分離軟組織,暴露乳突骨皮質及外耳道後、上壁。通常進入鼓竇的進路有二種。一種是自外耳道上棘後上方三角區(篩區)磨(鑿)開外層骨質,進入鼓竇;另一是自上鼓室進路,磨(鑿)除上鼓室外側骨壁,開放上鼓室,再經鼓竇入口,進入鼓竇。然後除去乳突氣房,徹底清除乳突病變組織。斷骨橋,削低外耳道後骨壁及面神經嵴,去除鼓竇與鼓室的病變,但應保留鐙骨,最後修薄外耳道後壁皮片,貼覆於乳突腔後下壁,填入碘仿紗條,縫合切口。
改良乳突根治術(modifiedradical mastoidectomy):是在清除乳突腔、鼓竇入口及上鼓室病變的前提下,不損傷或少損傷鼓室內結構,從而保持或增進病人聽力(圖9-5)。適用於膽脂瘤局限於上鼓室、鼓竇,鼓膜鬆弛部或後上方邊緣性穿孔,而鼓膜緊張部完好、聽力尚好,無併發症者。
鼓室成形術(tympanoplasty):是根治中耳病灶和重建鼓室傳音結構的手術。目的是清除病灶,並修復鼓膜及重建聽骨鏈,以提高聽力。一般分型(圖9-6),Ⅰ型;即鼓膜修補術。Ⅱ型:適用於上鼓室乳突病變、聽骨鏈輕度病變。清除病變,重建聽骨鏈。Ⅲ型:適用於聽骨鏈病變嚴重,鐙骨完整者。修復鼓膜與鐙骨連接。Ⅳ型:適用於鐙骨缺損,兩窗仍活動者。建成包括蝸窗及咽鼓管口的小鼓室。Ⅴ型:鐙骨底板固定者。一期先修復鼓膜,二期行鐙骨手術或半規管開窗術。近年,不少學者又提出各種分類法,除鼓膜成形術外,鼓室成形術可歸成五類:鼓膜成形聽骨鏈重建術、聯合進路鼓室成形術(閉合技術)、改良乳突根治加鼓室成形Ⅲ型(開放技術)、分期鼓室成形術和內耳開窗術。
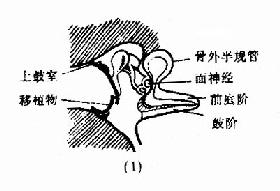
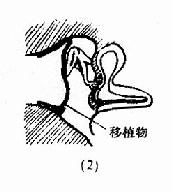
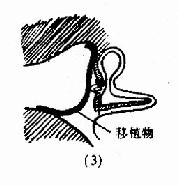
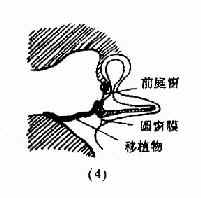
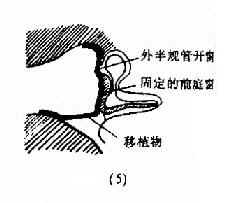
圖9-6 鼓室成形術
參看
|
|||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||
| 關於「耳鼻咽喉外科/慢性化膿性中耳炎」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |