放射診斷/肺炎
| 醫學電子書 >> 《放射診斷學》 >> 呼吸系統X線診斷 >> 肺部常見病 >> 肺炎 |
| 放射診斷學 |
|
|
肺炎可發生於肺的實質或間質。X線檢查在肺炎的診斷中有特殊的重要意義,對病變的早期發現、部位、性質、病變的發展、治療的效果以及有無併發症等,可提供重要的診斷資料。按病變的解剖分布可分為大葉性肺炎、支氣管肺炎(小葉性肺炎)及間質性肺炎。
(一)大葉性肺炎(Lobar pneumonia)
大葉性肺炎多為肺炎雙球菌致病。多發生於冬末夏初時,多見於青壯年。臨床症状有急劇的發冷發熱、咳嗽、胸痛、咯鐵鏽色痰,大多患者白細胞總數及中性白細胞明顯增高。
大葉性肺炎的病理過程分為充血,實變、消散三期。發病後12~24h為充血期,肺部毛細血管擴張,肺泡內有少量漿液滲出,肺泡內仍含大量氣體。X線檢查可無明顯或僅有局部肺紋理增粗。發病後24h左右,肺泡內充滿炎性滲出物,病變逐步發展為實變期。X線表現為密度均勻增加的緻密影,先沿肺葉周邊開始,逐漸向肺門側擴展。如累及肺葉全部,則呈大片均勻緻密影,以葉間裂為界,邊界清楚,形狀與肺葉的輪廓一致(圖3-18)不同肺葉的大葉性實變,形狀不同,X線表現亦異。
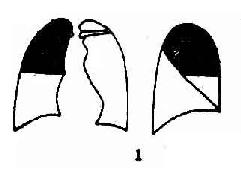
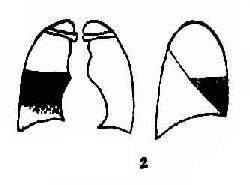
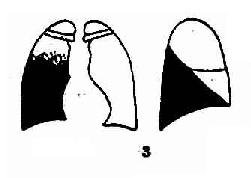

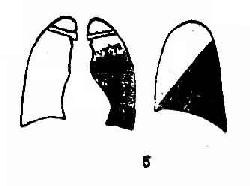
圖3-18 大葉性肺炎示意圖
1.右上葉肺炎 2.右中葉肺炎3.右下葉肺炎4.左上葉肺炎5.左下葉肺炎
1.右肺上葉大葉肺炎正位觀水平裂以上肺野呈均勻密度增大,下界清楚,密度自下向上漸淡。
2.右肺中葉大葉肺炎正位觀水平裂以下肺野有大片緻密影,似橫置梯形,尖向外,上界清楚,下界模糊,基底與右心緣分不清楚,肋膈角清楚。
3.下葉大葉肺炎正位觀肺下部密度均勻增加,向上漸淡,直至肺門上方。
4.左肺上葉大葉肺炎其X線表現相當右肺上葉加中葉肺炎的徵象。
各葉肺炎的影像都有上下部分密度差別,主要是由於它們各自厚度不同。側位觀察,各葉肺炎清楚可見。大葉性肺炎時,其容積不變,這是與肺不張的主要鑒別點。
一般在體溫開始下降後,病變逐漸消散。稱消散期。X線表現為實變影密度隆低,病變範圍逐漸減少,先從邊緣開始,由於病變的消散是不均勻的,多表現為散在,大小不等和分布不規則的斑片狀緻密影。炎症進一步吸收,僅留增粗的肺紋,最後完全消散。
(二)支氣管肺炎(Bronchopeumonia)
亦稱小葉性肺炎,多發生在幼兒,老年及極度衰弱患者,或為手術後的併發症。常見致病菌為鏈球菌、葡萄球菌和肺炎雙球菌。
病變可沿支氣管蔓延到肺泡,產生小支氣管壁水腫增厚、充血、肺間質內炎性浸潤以及肺小葉實變的混合病變。亦可融合成大片狀散在於兩肺下葉。
X線表現:兩肺下部內中帶肺紋分布的不規則的小片狀或斑片狀邊緣模糊的緻密影,可以融合成大片狀影,但其密度不均勻。病變廣泛可累及多個肺葉(圖3-19)。如有粘液堵塞小支氣管則並發肺不張或局限性肺氣腫,後者具有診斷意義。尤其在肺炎早期。可僅見下野肺紋增加或有較明顯的局限性肺氣腫。
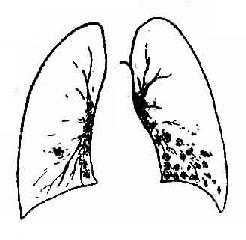
圖3-19 支氣管肺炎
(三)間質性肺炎(Interstitisl pneumonia)
間質性肺炎是肺間質的炎症,多數為病毒感染,少數為細菌感染,在小兒則往往繼發於某些急性傳染病如百日咳、麻疹、流感等之後。病變主要累及支氣管及其周圍組織。偶爾,炎症沿間質的淋巴管蔓延,引起局限性淋巴管炎和淋巴結炎。由於支氣管炎性阻塞,通常伴不不同程度的阻塞性肺氣腫或肺不張,兩者可單獨或合併存在。慢性者,除炎性浸潤外多伴有不同程度的纖維結締組織增生。
X線表現:病變分布以肺門區及中下肺野為主,可局限於一側。一般表現為纖細的不規則條紋狀密度增高影,自肺門向外伸展,交織成網狀,其邊緣較清晰,並伴有小點狀影。由於支氣管及血管周圍間質組織增生,肺動脈的充血擴張以及支氣管周圍的淋巴結炎,造成兩側肺門影增大,結構紊亂。
乳幼兒的急性毛細支氣管炎可歸類為間質性肺炎。由於下呼吸道的不;完全性活瓣阻塞,兩肺呈現廣泛性肺膨脹過度,可見肺野透光度呈過度充氣狀態。
間質性肺炎的消散一般較緩慢,大部分患者病變逐步吸收恢復正常,少數病例進入慢性階段,病變呈纖維化,則可導致肺慢性間質纖維化或並發支氣管擴張等不良後果。
(四)肺炎支原體肺炎(mycoplasmal pneumonia)
肺炎支原體肺炎是由肺炎支原體致病,其中大多數就是過去所謂「非典型性肺炎」。多發生於青壯年,一年四季均可有散在性發生,但以冬秋季多見。症状多較輕,僅有低熱、頭痛、乏力、咳嗽等,肺部體征亦不明顯。肺炎支原體較一般細菌小,較病毒大。大小為125-150μm。主要病理變化是肺間質充血、水腫及炎性細胞浸潤,進而蔓延到肺泡間隔,累及肺泡壁,肺泡內可有少量滲出物,嚴重者可引起廣泛的肺實質出血和滲出。
X線表現:病變早期顯示肺紋增加、變粗、外形模糊及網紋狀影。這相當於急性肺間質炎症期,進而發展為肺泡浸潤,顯示為斑片狀緻密影,多為節段性分布,多數發生在肺下野,自肺門向肺野張開的扇狀緻密影,邊緣模糊。病變一般在2~3W消。肺炎支原體肺炎發生在肺上野表現片狀影像者,可與浸潤型結核相似,前者短期內病變吸收,而結核病變即使用抗癆藥物治療,也需2~3個月才能吸收。通過短期內複查可鑒別。細菌感染亦可產生片狀影,但肺炎支原體肺炎,臨床症状輕,一般在兩周左右開始吸收。
(五)化膿性肺炎(Suppurative pneumonia)
化膿性肺炎主要由溶血性金黃色葡萄球菌引起,肺部感染可為支氣管源性或血源性。本病多見於小兒及老年人。支氣管源性常流行性感冒及麻疹的併發症。血源性系身體其他部位的金黃色葡萄球菌感染如癤、癰、蜂窩組織炎、骨髓炎等所引起的膿毒血症,引起肺間質和實質的化膿性病灶,並極易侵犯胸膜。臨床症状往往十分嚴重,可有高燒,呼吸困難,紫紺,胸痛,咳嗽,咳膿痰等。暴髮型者可在短期內出現外周循環衰竭,死亡率高。部分患者呈慢性遷延過程,病變經數月至半年不能完全治癒。
病理改變
特點是化膿、壞死,引起肺實質與肺間質的化膿性改變,在肺實質中多發膿腫形成,膿腫壞死物質液化與支氣管相通形成空洞。因膿腫多發生於遠端支氣管,故病灶靠近肺表面,早期即產生胸膜反應。細胞又可侵入細支氣管周圍之間質組織中形成膿腫,如穿透支氣管壁與之相通,加上支氣管粘膜水腫,金黃色葡萄球菌的分泌物含纖維蛋白較多而粘稠,易滯留,起著活瓣性阻塞而形成肺氣囊。肺氣囊壁較薄,其中或有液平,氣囊大小變化快,一日內可變大或縮小,一般隨炎症的吸收而消散,偶可遲至數月後消失。胸膜的併發症可由接近胸膜面的肺部化膿性病變直接破入,亦可經淋巴或血行性細菌栓子傳播所致。常並發膿胸、膿氣胸、甚至有支氣管胸膜瘺。
X線表現:
病變發展迅速,短期內可由正常肺部發展為小片狀炎狀浸潤病灶,以兩側廣泛性分布為多見,易融合成大片,少數呈節段性或大葉性浸潤。病菌的毒力較強,常在較短的時間裡出現肺膿腫,表現為浸潤性病灶中有一個或多個液平。同時也可在不同部位出現大小不等的類圓形薄壁空腔,即肺氣囊。一般肺氣囊內無液面,但也可有少量液體。肺氣囊變化快,一日內大小變化明顯,尤以嬰幼兒出現較多。
胸腔積液出現早,往往可在病人初診時就發現。隨病情進展可產生膿胸或膿氣胸。嬰幼兒發生較多,成人中並發肺膿腫的較多,病變中心出現空洞及液面。
參看
|
|||||||||||||||||||||||||||||||||||||||||||
| 關於「放射診斷/肺炎」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |