三叉神經痛
| A+醫學百科 >> 三叉神經痛 |
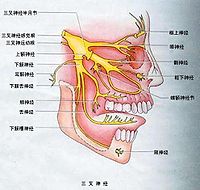
「三叉神經痛」有時也被稱為「臉痛」,容易與牙痛混淆。是一種發生在面部三叉神經分布區內反覆發作的陣發性劇烈神經痛,三叉神經痛是神經外科、神經內科常見病之一。多數三叉神經痛於40歲起病,多發生於中老年人,女性尤多,其發病右側多於左側。該病的特點是:在頭面部三叉神經分布區域內,發病驟發,驟停、閃電樣、刀割樣、燒灼樣、頑固性、難以忍受的劇烈性疼痛。
說話、刷牙或微風拂面時都會導致陣痛,三叉神經痛患者常因此不敢擦臉、進食,甚至連口水也不敢下咽,從而影響正常的生活和工作。有人稱此痛為「天下第一痛」。
目錄 |
分類
三叉神經痛可分為原發性(症状性)三叉神經痛和繼發性三叉神經痛兩大類,其中原發性三叉神經痛較常見。
原發性三叉神經痛是指找不到確切病因的三叉神經痛。可能是由於供應血管的硬化並壓迫神經造成,也可能是因為腦膜增厚、神經通過的骨孔狹窄造成壓迫引起疼痛。
繼發性三叉神經痛:是指由於腫瘤壓迫、炎症、血管畸形引起的三叉神經痛。此型有別於原發性的特點,疼痛常呈持續性,並可查出三叉神經鄰近結構的病變體征。
病因和臨床診斷
原發性三叉神經痛的病因及發病機制尚不清楚,但多數認為其病變在三叉神經的周圍,即在三叉神經半月節感覺根內。根據顯微外科和電鏡觀察,可能與小血管畸形、岩骨部位的骨質畸形等因素有關,而引起疼痛發作。
臨床特點 驟然發作,無任何先兆,多為一側。發作時,疼痛劇烈如刀割、電擊一樣 ,持續數秒至 1- 2分鐘,常伴有面肌抽搐、流淚、流涎、面潮紅、結膜充血等症状,隨著病情的加重,間歇期愈來愈短,發作愈加頻繁,經過一次強烈的疼痛刺激,使病人精神異常緊張,終生難忘,造成極大的痛苦。
由於三叉神經痛的病因學和病理學至今還不清楚,中醫認為是由於「風寒濕邪」以及頭部受到重寒襲擊。治療的目的是止痛。止痛的方法至今仍是多種多樣。可大概分為無創和有創治療方法。無創治療方法包括藥物治療、中醫療法、中藥針灸療法、理療和頭部伽瑪刀治療等。適用於病程短、疼痛較輕的患者。也可作為有創治療方法的補充治療。有創治療方法包括手術療法、神經阻滯療法、射頻熱凝療法、伽瑪刀治療。
三叉神經痛檢查化驗
必要的有選擇性的檢查:
1.血常規、血電解質 一般無特異性改變,發病時血象可稍偏高。
影像學檢查
血管造影、CT及MRI等檢查:部分病人可發現顱底畸形血管。 以下檢查項目如異常,則有鑒別診斷意義。
2.顱底攝片。
治療方法大全
一、中西療法
(一) 藥物療法
1.卡馬西平(carbamazepine) 開始每日2次,以後可每日3次。每日~0.6g,分~3次服用,每日極量1.2g。服藥24h~48h後即有鎮痛效果。
2.苯妥英鈉(sodium phenytoin) 別名大倫丁(D1antinSodium、Phen—toin),為白色粉末,無臭,味微苦。易溶於水,幾乎不溶於乙醚或氯仿,在空氣中易潮解。
(二)中藥治療
中醫經典古籍《黃帝內經》認為:三叉神經痛屬「頭痛」、「偏頭痛」、「面痛」等範疇,古醫書中有「首風」、「腦風」、「頭風」等名稱記載,如《素問*風論》:「首風之狀,頭面多汗惡風,當先風一日則病甚。」 因為顛頂之上,唯風可即,外感風寒之邪,尋經上犯顛頂清竅引起本病, 精神因素亦可誘發此病。肝鬱氣滯,郁久化火,火熱風動,風火夾痰上擾致清陽不得舒展,頭為諸陽之會,五臟六腑之精華氣血皆上聚於頭,諸邪氣,風、火、痰濕、血客於經絡,痰阻血淤,氣滯血凝,阻遏經絡,導致「不通則痛」。
中藥經典醫理秉承中華悠久的醫學理論《素問》述:「肝主身之筋膜,肝血充盈,筋脈得以濡養,否則致虛風內動,致筋脈拘急。」本病多發於年齡大,平均歲數為59.3歲。臨床發現:「凡是女性皮膚細膩,密度較薄、生活在靠近江海湖泊或生活在「水」邊的人發病率較高!甚至是同一條河流邊的人有多人發病。如長江邊的鎮江、靖江、張家港等地。年齡最小的8歲,最大的85歲,30---55歲以上佔72.3%。病程最短的一個月,最長34年,平均6.5年,有的合併原發性高血壓病、冠心病、高血脂、心率失常、老慢支、糖尿病、腫瘤等。而且患者體質虛弱,氣血虛損,血虛生風,血虛氣滯,經絡阻困而發病。由此推測改善了神經的微循環,達到鎮痛作用。
用獨特的中藥治療三叉神經痛安全、簡單,並且非常有效。一般在服用15天起就有效果,在20天起就可以開始半粒半粒減服對肝腎有很大副作用的卡馬西平等鎮痛西藥。在90天的治療周期中以660個病例進行分析: 1.在660例病例中,10例為住院治療,年齡最小26歲,最大85歲,51歲以上佔72.3%。病程最短二個月,最長34年,平均6.5年,660例病人中,有的合併原發性高血壓病、冠心病、心率失常、高脂血症、慢性支氣管炎、糖尿病、良性腫瘤等。660例病人,曾先後採用過下述治療方法,針灸、封閉、埋線、神經根切除、射頻、服用卡馬西平、大倉丁、苯妥英鈉,個別採用過開顱術,但不能達到理想療效,僅起短暫緩解症状作用。
2.本治療法服藥簡便,若用中藥秘方治療,一日二次,空腹或飯後一小時溫熱服用即可,一個月一個療程。第二周開始減少或停用西藥卡馬西平,通常病人需堅持用藥1-3療程,部分病人用藥超過3個療程。
3.療效判定:
顯效:全愈,疼痛完全消失,或明顯緩解。
有效:疼痛程度減輕,發作次數大大減少,疼痛持續時間縮短,疼痛範圍縮小。
無效:持續用藥6個月,疼痛無緩解。
採用本方法病人服藥第三周,疼痛開始緩解,表現為疼痛範圍縮小,發作次數減少,持續時間縮短,疼痛程度減輕,使原來無法忍受的疼痛,減緩為可以忍受,逐漸恢復能夠刷牙、洗臉、講話、正常吃飯,更重要的是可以停用或減少用卡馬西平。
顯效:271例,顯效率41%
有效:330例,有效率50%
無效:59例,無效率9%
從統計中可提示,「獨特上海灘中藥名方妙治療三叉神經痛顯奇效」,其創新療法的優越性是明顯的。因此,大大減輕病人的痛苦,減輕病人的經濟負擔,縮短三叉神經痛病人的病程。獨創的中醫秘方功能祛風寒散,通絡止痛。用十多味名貴中藥來治療「三叉神經痛」,總有效率達到91%,且安全、無創傷,易被病人接受。
(三)針灸治療
1.普通針刺療法 針灸治療在臨床上應用方便,安全快捷,副作用小。主穴:風池、翳風、下關、手三里、合谷。配穴:第1支疼痛者加太陽,陽白,撈竹,頭維。第2、3支疼痛者加太陽、四白、下關、聽 會、地倉、承漿、迎香。行重刺激法,並留針。
2.針刺三叉神經周圍支 針刺眶上孔,眶下孔、後上齒槽孔及頦孔,直接針刺三叉神經周圍支,待出現同側分支的分布區疼痛及麻脹反應,而獲迅速的鎮痛效果。所持針刺手法,系提插捻轉強刺激,不論陰陽補瀉,對初針患者採用臥位,手法宜輕,以免引起暈針,或產生懼怕情緒。
3.利用蜜蜂針刺療法:蜜蜂蜇針中含有的蜂針液,對神經系統有明顯作用。結合針灸原理取穴治療,往往會收到良好效果。
二、三叉神經周圍支封閉療法
三叉神經周圍支封閉是臨床治療三叉神經痛的常用方法。注射的部位主要是三叉神經分支通過的骨孔,如眶上孔、眶下孔、下齒槽孔、頦孔、翼齶孔等。所用藥物包括無水乙醇、苯酚溶液、多柔比星、鏈黴素等。三叉神經周圍支封閉治療止痛範圍局限,其效果與操作者的技術水平和患者的病情程度也關係密切,因此,多數病人在半年至2年內複發。
三叉神經周圍支阻滯根據注射部位分為:眶上神經阻滯術,眶下神經阻滯術,後上齒槽神經阻滯術,上頜神經阻滯術,頦神經阻滯,下齒糟神經阻滯和下頜神經阻滯術。
三、半月神經節阻滯療法
採用半月神經節阻滯治療三叉神經痛目前己在國內外廣泛使用,多年來,這一注射療法已被證明是有效的,它的確能恆久地治癒三叉神經痛。但因其注射技術較難掌握,主要是穿刺操作的準確性難以把握,因此,治療效果隨著各人的技術不同而大有出入。經卵圓孔刺入顱腔內的半月神經節,注入甘油、無水乙醇、苯酚溶液、多柔比星、阿黴素等神經毀損藥物,以阻滯三叉神經第2、3支甚至全部的三支,可獲得長時間的阻滯效果。用於治療頑固性三叉神經痛、頜面部癌痛及帶狀皰疹後遺痛。
治療適應證症1、本注射療法適用於一切較嚴重而頑固的三叉神經痛患者,尤其是具有開顱手術禁忌的老弱及慢性病患者。2、三叉神經痛同時累及第2、3支,1、2支或全部3支,並經各周圍支阻滯無效者。3、頑固的面部帶狀皰疹後三叉神經痛。
併發症半月神經節阻滯可能引起的一些併發症,大多是由於穿刺(無儀器定位的徒手穿刺)方向不准或進針過深損傷附近的血管、腦神經和組織,或乙醇(我院使用安全性高的藥物——醫用高純度甘油)劑量較大併流入蛛網膜下隙引起損害。併發症的發生率是非常低的。半月神經節阻滯的併發症經過努力大多可以避免。
併發症主要有: 阻滯範圍內感覺喪失或異常;眩暈症候群;咀嚼困難 ;腦神經損害;.同側角膜炎、角膜潰瘍等。
注射療法和開顱手術的關係是可以互相補充的。手術治療三叉神經痛近年來已很少。適用於開顱手術的患者,都應先行注射治療,凡行開顱手術未能成功者,或手術治療效果不好,或手術後複發的患者,注射療法也可收到很好的效果。
四、射頻熱凝療法
射頻熱凝療法是利用高溫作用於神經節、神經乾和神經根等部位,使其蛋白質凝固變性,從而阻斷神經衝動的傳導。目前,射頻熱凝療法在臨床較廣泛,熱凝術的治療效果良好,但併發症較多,目前尚無死亡的病例報導。雖然複發率較高,由於操作方便,可重複實施,最終達到鎮痛的目的。
不良反應及併發症
1、操作中疼痛:本方法需取得患者配合。治療前應講清楚,在局部麻醉下施行此種治療具有一定的痛苦,必須取得患者的理解和配合,並注意從60℃開始緩慢加熱,可減少突然高溫所帶來的痛苦。
2、顱內出血:半月神經節內側鄰近海綿竇和頸內動脈,穿刺不慎或進入卵圓孔過深易損傷而出血,嚴重者可形成顱內血腫。(儀器定位穿刺可完全避免)
3、腦神經損害:如面部輕癱等。
4、顱內感染:嚴格無菌操作可防止顱內繼發感染。特別需要注意防止反覆穿刺時穿刺針穿破頰黏膜將口腔內細菌帶入顱內。
5、帶狀皰疹:可在手術後數日出現在患區,其機理尚不清楚。局部可塗甲紫或可的松軟膏,數日即可癒合。
6、角膜炎 半月神經節熱凝術的一個較為嚴重的併發症即是角膜反射消失,嚴重者可引起麻痹性角膜炎,最終可導致患者失明。操作過程中要注意控制加熱的溫度和時間,並隨時查看角膜反射的變化。已發生角膜反射喪失者,要囑患者帶眼鏡,使用眼膏保護角膜,防止角膜炎。有的角膜反射消失後需數個月才逐漸恢復。
7、 面部感覺障礙 大多數患者治療後可有不同程度的面部感覺障礙。在Menzel總結的315例中,治療後大約93.1%患者面部有不同程度的麻木感或燒灼感。
因此,在治療前,患者及家屬有權向主治醫生了解治療可能可能產生的副作用。
射頻熱凝法的優點
1. 手術危險性較小,很少發生嚴重併發症;
2. 可用熱偶電極對損傷程度進行較好的監測,損傷的大小可被有效控制;
3. 可進行電刺激定位和電阻抗監測;
4. 大多數射頻熱凝手術可在局麻下實施;
5. 正確應用時,其併發症發生率很低;
6. 需要時,可重複治療;
7. 與微血管減壓術手術相比,操作比較簡易,止痛效果良好。能消除疼痛並保留觸覺大部分。
8. 創傷小,患者無需住院。
適合CT引導下三叉神經痛射頻熱凝毀損術的患者:
1.年老體弱的不適合微血管減壓術治療的三叉神經痛患者;
2.微血管減壓術後複發的患者;
3.長期服用較大劑量的卡馬西平或/和苯妥英鈉的患者;
4.不願意接受微血管減壓術治療的患者;
5.一般狀況好的較年輕病人可採用三叉神經根的微血管減壓術;
6.控制性凝固術治療後複發病人:可再次進行凝固治療;
7.微血管減壓治療後複發的病人:可採用控制性熱凝術。
CT引導下三叉神經痛射頻熱凝毀損術的禁忌症:
1.不合作者,包括精神失常者。
2.穿刺部位的皮膚和深層組織內有感染病灶者。
3.有出血傾向或正在進行抗凝治療者。
4.對局麻藥過敏者。
5.低容量血症者。
6.嚴重的心、腦血管疾病的不穩定期。
五、周圍神經撕脫術
有的專家認為供養三叉神經的動脈發生硬化、缺血,以致神經纖維營養代謝紊亂而發生變性。遠心端神經周圍纖維組織增生對血管的壓迫使血供進一步減少,加重神經變性,導致神經纖維脫髓鞘而發生「短路串電」現象。因此,在臨床上出現了周圍神經撕脫術,進行該手術時,應儘可能多地向近心端撕脫,以防止手術後三叉神經痛複發。由於該方法對多支痛或深部痛三叉神經痛的治療捉襟見肘,效果不佳,因此應用不多。
六、半月神經節球囊壓迫法
球囊壓迫法是國際上八十年年代開始用於治療三叉神經痛的技術。患者採用全身麻醉、氣管插管和控制呼吸。由於穿刺操作者的熟練程度不同,麻醉時間在20分鐘~160分鐘。所以要求麻醉隨時終止,患者儘快清醒。在X線螢幕下進行半月神經節穿刺術。將有針芯的14號穿刺針經面部皮膚穿刺。穿刺針停在卵圓孔,並拔出針芯,經穿刺針將Fogarty球囊放入半月神經節。用注射器接球囊外的導管接頭,注入1~2ml液體,使球囊脹大,形成大約為1×1.5cm的梨形囊(X線螢幕下所見),並維持數分鐘。在壓迫結束後抽出液體,脹大的球囊復原。把球囊與穿刺針一起拔出,壓迫穿刺點止血。整個操作過程均在X線螢幕下進行。手術成功率在90%左右,但半年後複發再次治療有效,遠期效果待觀察。
七、三叉神經根微血管減壓術
微血管減壓術是1967年由Jannatta教授首次提出,以後Haines等對三叉神經與微血管的關係進行了更深入的解剖學研究,發現存在橋腦旁微小血管壓迫三叉神經根病例中92.5%出現三叉神經痛的症状。壓迫神經產生疼痛的血管稱之為「責任血管」,常見的責任血管有:①小腦上動脈(55%),小腦上動脈可形成一向尾側延伸的血管襻,與三叉神經入腦幹處接觸,主要壓迫神經根的上方或上內方。②小腦前下動脈(30%),一般小腦前下動脈從下方壓迫三叉神經, 也可與小腦上動脈一起對三叉神經形成夾持壓迫。③基底動脈,隨年齡增長及血流動力學的影響,基底動脈可向兩側彎曲而壓迫三叉神經根,一般多彎向較細小的椎動脈一側。④其它少見的責任血管還有小腦後下動脈、變異血管(如永存性三叉動脈)、腦橋橫靜脈、外側靜脈及基底靜脈叢等。責任血管可以是一支也可以是多支,既可以是動脈也可以是靜脈。
微血管減壓術的方法是:全麻下,於患側耳後、髮際內縱行4cm的直切口,顱骨開孔,直徑約2cm,於顯微鏡下進入橋小腦角區,對三叉神經走行區進行探查,將所有可能產生壓迫的血管、蛛網膜條索都「鬆懈」開,並將這些血管以Tefflon墊片與神經根隔離,一旦責任血管被隔離,產生刺激的根源就消失了,三叉神經核的高興奮性就會隨之消失,恢復正常。絕大多數患者術後疼痛立即消失,並保留正常的面部感覺和功能,不影響生活質量。
微血管減壓術是唯一針對三叉神經痛的病因進行治療的方法,並且能夠保留三叉神經的解剖完整,因此三叉神經的正常神經功能可以保留。部分患者還能消除血管壓迫腦幹所致的高血壓狀態,達到根治高血壓的目的。由於微血管減壓術具有止痛效果明顯、非破壞性、副損傷少、極低的複發率等優點,因此是目前國際公認的治療三叉神經痛的最安全、最有效的方法。
除不能耐受手術的患者外,其他所有三叉神經痛患者均適合微血管減壓手術,最常見的手術併發症包括聽力減退、面部感覺減退,但隨著顯微外科技術的提高,在大的神經外科醫療機構,這些併發症的發生率很低,並且除聽力減退(發生率約1%)較難恢復外,大多數顱神經損傷的症状輕微,多可逐漸恢復。
近年來,神經內窺鏡也被應用到微血管減壓術中,觀察到的解剖結構更清晰,並有助於發現三叉神經腹側的責任血管,減少對鄰近結構如顱神經、腦幹、小腦、血管的牽拉及損傷。更為優越的是,內鏡可以全方位地觀察神經與周圍血管甚至蛛網膜、小腦幕的關係,從而確定壓迫因素、不遺漏責任血管,特別是有角度的內鏡更清晰,這將進一步提高治癒率,降低併發症。但是值得注意的是,內鏡的觀察方法有別於傳統的直視觀察,深度知覺相對稍差,內鏡的尖端進入深部區域,特別是有角度的內鏡,很可能造成周邊神經、血管的損傷。總之,微血管減壓術術中內鏡的應用,可以克服顯微鏡直視的缺點,避免遺漏責任血管,確定減壓效果,可以作為微血管減壓術的一種輔助,但術中仍需謹慎操作,避免出現副損傷。
目前,微血管減壓術是國內外絕大多數學者十分推崇並且廣泛應用的治療三叉神經痛的方法,因為它是唯一針對「病因「治療三叉神經痛的方法。相比其它療法,它最大的好處就是在長期有效的解決疼痛的基礎上,能夠保留患者面部正常感覺,改變以往治療後出現的面部麻木不適感,提高患者生活質量,使廣大患者願意接受治療。
八、伽瑪刀治療三叉神經痛
伽瑪刀問世30多年來,已成為立體定向放射外科領域最重要的手段。伽瑪刀鎮痛的原理就是將伽瑪射線聚焦於預選的與疼痛有關的腦部神經核團或痛覺傳導通路上,一次大劑量照射毀損痛覺的傳導通路、阻斷痛覺的傳導而達到鎮痛的效果。應用伽瑪刀治療三叉神經痛也取得了一定療效。
應用伽瑪刀治療是先通過影像學定位,計算出三叉神經根的三維坐標,再將聚焦的伽瑪射線會聚在靶點,治療醫師通過對劑量大小的控制,可阻斷痛覺的傳導。治療過程簡單,患者痛苦小,易於接受。但一次治療費用約在2萬元左右。治療三叉神經痛總體有效率在90%以上,其中一次性治癒三叉神經痛(疼痛完全緩解率)在60%左右,部分緩解率(疼痛減輕、發作頻率降低)則在30%左右,複發率和無效率在1、2%左右。而且伽瑪刀治療三叉神經痛對病人身體要求不高,特別適合高齡患者以及有全身系統疾病不適合手術的病人。在治療後患者很少會有面部麻木的感覺,如果出現麻木效果也會在一段時間後消失。
根據目前的經驗,適合伽瑪刀治療的條件為:
①原發性三叉神經痛以及其他治療無效的頑固型帶狀皰疹後三叉神經痛
②診斷為繼發性三叉神經痛,經影像學檢查顱內有較小的腫瘤或血管畸形,可應用伽瑪刀治療其原發病變。一般隨原發病變的好轉,疼痛也會緩解。
預防和日常保養
1、飲食要有規律,宜選擇質軟、易嚼食物。因咀嚼誘發疼痛的患者,則要進食流食,切不可吃油炸物,不宜食用刺激性、過酸過甜食物以及熱性食物等;飲食要營養豐富,平時應多吃些含維生素豐富及有清火解毒作用的食品;多食新鮮水果,蔬菜及豆制類,少食肥肉多食瘦肉,食品以清淡為宜。
2、吃飯漱口,說話,刷牙,洗臉動作宜輕柔。以免誘發板機點而引起三叉神經痛。
3、注意頭、面部保暖,避免局部受凍、受潮,不用太冷、太熱的水洗面;平時應保持情緒穩定,不宜激動,不宜疲勞熬夜、常聽柔和音樂,心情平和,保持充足睡眠。
4、保持精神愉快,避免精神刺激;盡量避免觸及「觸發點」;起居規律,室內環境應安靜,整潔,空氣新鮮。同時臥室不受風寒侵襲。適當參加體育運動,鍛煉身體,增強體質。
三叉神經痛要與以下幾種疾病相鑒別
1、牙痛:三叉神經痛常誤診為牙痛,往往將健康牙齒拔除,甚至拔除全部牙齒仍無效,故應注意。牙病引起的疼痛為持續性疼痛,多局限於齒齦部,局部有牙痛及致病病變,X線及牙科檢查可以確診。
2、副鼻竇炎:如額竇炎、上頜竇炎等,為局限性持續性痛,可有發熱、鼻塞、濃涕及局部壓痛等。
3、青光眼:單側青光眼急性發作誤診為三叉神經第1支痛,青光眼為持續性痛,不放射,可有嘔吐,伴有球結合膜充血、前房變淺及眼壓增高等。
4、顳頜關節炎:疼痛局限於顳頜關節腔,呈持續性,關節部位有壓痛,關節運動障礙,疼痛與下頜動作關係密切,可行X線及專科檢查協助診斷。
5、偏頭痛:疼痛部位超出三叉神經範圍,發作前多有視覺先兆,如視力模糊、暗點等,可伴嘔吐。疼痛為持續性,時間長,往往半日至1-2日。
6、三叉神經炎:病史短,疼痛呈持續性,三叉神經分布區感覺過敏或減退,可伴有運動障礙,在受累的三叉神經分支有明顯壓痛。神經炎多在感冒或副鼻竇炎後等發病。
7、小腦腦橋角腫瘤:疼痛發作可與三叉神經痛相同或不典型,但多見於30歲以下青年人,多有三叉神經分布區感覺減退,並可逐漸產生小腦腦橋角其他症状和體征。以膽脂瘤多見,腦膜瘤、聽神經鞘瘤次之,後兩者有其他腦神經受累,共濟失調及顱內壓增高表現較明顯。X線片、CT顱內掃描及MRI等可協助確診。
8、腫瘤侵犯顱底:最常見為鼻咽癌,常伴有鼻衄、鼻塞,可侵犯多數腦神經,頸淋巴結腫大,作鼻咽部檢查檢查、活檢、顱底X線檢查,CT及MRI檢查可確診。
9、舌咽神經痛:易於三叉神經第3支痛相混,舌咽神經痛的部位不同,為軟齶、扁桃體、咽舌壁、舌根及外耳道等處。疼痛由吞咽動作誘發。用1%潘妥卡因或古柯鹼等噴咽區後疼痛可消失。
10、三叉神經半月節區腫瘤:可見神經節細胞瘤,脊索瘤,麥氏窩腦膜瘤等,可有持續性疼痛,病人三叉神經感覺、運動障礙明顯。顱底X線可能有骨質破壞等改變。
11、面部神經痛:多見於青年人,疼痛超出三叉神經範圍,可延及耳後、頭頂、枕頸,甚至肩部等。疼痛持續性,可達數小時,與動作無關,不怕觸摸,可為雙側性疼痛,夜間可較重。
參看
- 《神經病學》- 三叉神經痛
- 《臨床營養學》- 三叉神經痛
- 《自我調養巧治病》- 三叉神經痛
- 《老年百病防治》- 三叉神經痛
- 《家庭醫學百科·醫療康復篇》- 三叉神經痛
- 《急診醫學》- 三叉神經痛
- 《默克家庭診療手冊》- 三叉神經痛
健康問答網關於三叉神經痛的相關提問
| 關於「三叉神經痛」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |