病理生理學/代謝性酸中毒
| 醫學電子書 >> 《病理生理學》 >> 酸鹼平衡紊亂 >> 酸中毒 >> 代謝性酸中毒 |
| 病理生理學 |
|
|
代謝性酸中毒(Metabolic Acidosis)的特徵是血漿[HCO-]原發性減少。
代謝性酸中毒又可根據AG是否增加分為二類:AG增加類代謝性酸中毒,病人血漿[Cl-]水平正常,亦即文獻上經常提到的正常血氯性代謝性酸在毒。AG正常類代謝性酸中毒,病人血漿[Cl-]水平卻升高,亦即文獻上經常提到高血氯性代謝性酸中毒(見圖6-2)。這其間的關係我們在本章未尾部分介紹清楚。
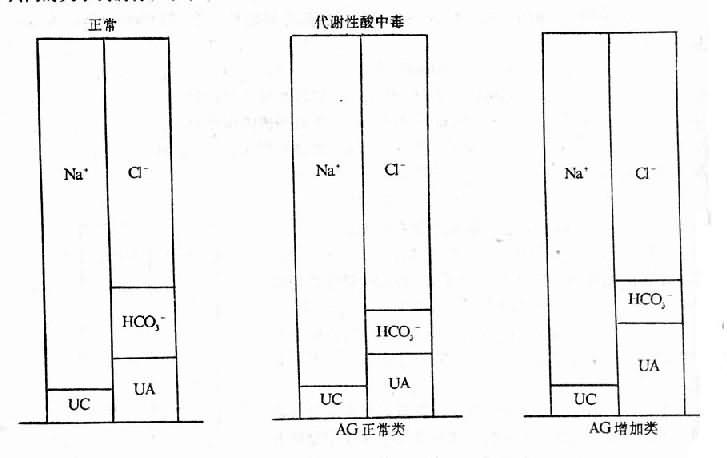
圖6-2 正常和代謝性酸中毒時的負離子間隙改變類型
(一)原因和機制
1.酸性物質產生過多
(1)乳酸酸中毒:乳酸酸中毒(Lactic Acidosis)可見於各種原因引起的缺氧,其發病機制是缺氧時糖酵解過程加強,乳酸生成增加,因氧化過程不足而積累,導致血乳酸水平升高。這種酸中毒很常見。臨床上伴有缺氧的病人休克、嚴重貧血、呼吸暫停、心臟停搏、CO中毒、氰化物中毒、癲癇發作及過於劇烈的運動、灑精中毒時的心臟呼吸抑制、嚴重肝病時肝臟對乳酸代謝障礙、糖尿病病人的糖氧化障礙、白血病時可能出現的惡性細胞糖酵解和加強等等均經常遇到。
乳酸酸中毒的特點:
血液中乳酸濃度升高,例如嚴重休克病人動脈血乳酸水平升高10倍以上。
血液中[乳酸-]/[丙酮酸-]比值增大(正常血漿乳酸濃度約1mmol/L,丙酮酸濃度約0.1mmol/L,二者比值為10:1)。
AG增大,血氯正常。故屬於AG增加類正常血氯性代表謝性酸中毒。此種酸中毒血漿乳酸濃度常可超過6mmol/L,高者可達12mmol/L。[乳酸根-]是未測定負離子之一,其增加當使負離子間隙增加。這種病人丙酮酸也有增加。
(2)酮症酸中毒:酮症酸中毒(Ketoacidosis)是本體脂大量動用的情況下,如糖尿病、飢餓、妊娠反應較長時間有嘔吐症状者、酒精中毒嘔吐並數日少進食物者,脂肪酸在肝內氧化加強,酮體生成增加並超過了肝外利用量,因而出現酮血症。酮體包括丙酮、β-羥丁酸、乙醯乙酸,後兩者是有機酸,導致代謝性酸中毒。這種酸中毒也是AG增加類正常血氯性代謝性酸中毒。
因胰島素缺乏而發生糖尿病的病人,可以出現嚴重的酮症酸中毒,甚而致死。因為正常時人體胰島素對抗脂解激素,使指解維持常量。當胰島素缺乏時,脂解激素如ACTH、皮質醇、胰高血糖素及生長激素等的作用加強,大量激活脂肪細胞內的脂肪酶,使甘油三酯分解為甘油和脂肪酸的過程加強,脂肪酸大量進入肝臟,肝臟則生酮顯著增加。
肝臟生酮增加與肉毒鹼醯基轉移酶(Acylcarnitine transferase)活性升高有關。因為正常時胰島素對比酶具有抑制性調節作用,當胰島毒缺乏時此酶活性顯著增強。這時進入肝臟的脂肪酸形成脂肪醯輔酶A(Fatty acyl- CoA)之後,在此酶作用下大量進入粒線體,經β-氧化而生成大量的乙醯輔酶A,乙醯輔酶A是合成酮體的基礎物質。正常情況下,乙醯輔酶A經檸檬酸合成酶的催化與草醯乙酸縮合成檸檬酸而進入三羧酸循環,或經乙醯輔酶A羧化酶的作用生成丙二醯輔酶A而合成脂肪酸,因此乙醯輔酶A合成酮體的量是很少的,肝外完全可以利用。此外,糖尿病病人肝細胞中增多的脂肪醯輔酶A還能抑制檸檬酸合成酶和乙醯輔酶A羧化酶的活性,使乙醯輔酶A進入三羧酸循環的通路不暢,同時也不易合成脂肪酸。這樣就使大量乙醯輔酶a 肝內縮合成酮體。
非糖尿病病人的酮症酸中毒是糖原消耗補充不足,機體進而大量動用脂肪所致,如飢餓等。
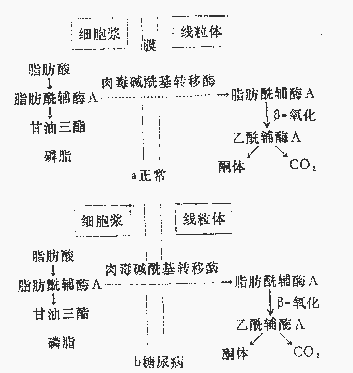
圖6-3 糖尿病酮症酸中毒的可能機制
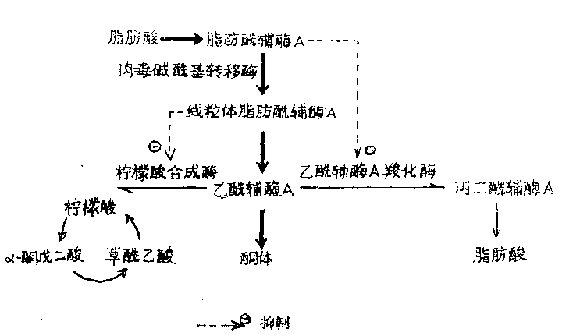
圖6-4 糖尿病時酮體生成增多的機制
不論腎小管上皮細胞H+排泌減少和碳酸氫鹽生成減少還是腎小球濾過率嚴重下降,不論急性或慢性腎功能衰竭,均能引起腎性代謝性酸中毒。由於腎臟是機體酸鹼平衡調節的最終保證,故腎衰的酸中毒更為嚴重,也是不得不採取血液透析措施的臨床危重情況之一。
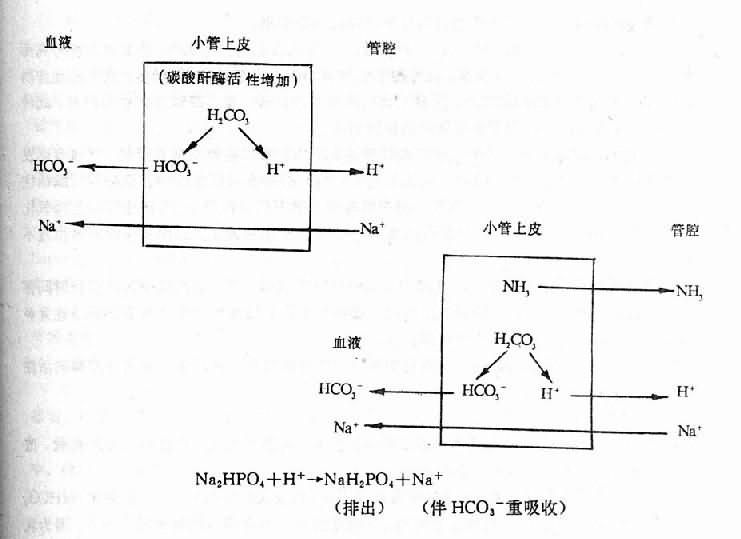
(1)腎功能衰竭:腎功能衰竭如果主要是由於腎小管功能障礙所引起時,則此時的代謝性酸中毒主要是因小管上皮細胞產NH3及排H+減少所致。正常腎小管上皮細胞內谷氨醯胺及胺基酸由血液供應,在谷氨醯胺酶及胺基酸化酶的催化作用下不斷生成NH3,NH3彌散入管腔與腎小管上皮細胞分泌的H+結合形成NH4+,使尿液pH值升高,這就能使H+不斷分泌入管腔,完成排酸過程。原尿中的Na+被NH4+不斷換回,與HCO3-相伴而重新入血成為NaHCO3。這就是腎小管的主要排酸保鹼功能。當腎小管發生病變從而引起此功能嚴重障礙時,即可發生酸中毒。此類酸中毒因腎小球濾過功能無大變化,並無酸類的陰離子因濾過障礙而在體內瀦留,其特點為AG正常類高血氯性代謝性酸中毒。也就是說HPO4=、SO4=等陰離子沒有瀦留,故AG不增加,而HCO3-重吸收不足,則由另一種容易調節的陰離子Cl-代替,從而血氯上升。
腎功能衰竭如果主要是腎小球病變而使濾過功能障礙,則一般當腎小球濾過率不足正常的20%時,血漿中未測定陰離子HPO3=、SO4=和一些有機酸均可因瀦留而增多。這時的特點是AG增加類正常血氯性代謝性酸中毒。HPO4=濾出減少,可以使可滴定酸排出減少,從而導致H+在體內瀦留。
圖6-3 糖尿病酮症酸中毒的可能機制
(2)碳酸酐酶抑制劑:例如使用乙醯唑胺作為利尿時,由於該藥物抑制了腎小管上皮細胞中的碳酸酐酶活性,使CO2+H2O→H2CO3→H++HCO3-反應減弱,H+分泌減少,HCO3-重吸收減少,從而導致AG正常類高血氯性酸中毒。此時Na+、K+、HCO3-從尿中排出高於正常,可起利尿作用,用藥時間長要注意上述類型酸中毒。
(3)腎小管性酸中毒:腎小管性酸中毒(Renal Tubular Acidosis, RTA)是腎臟酸化尿液的功能障礙而引起的AG正常類高血氯性代謝性酸中毒。目前按其發病機理可分四型。
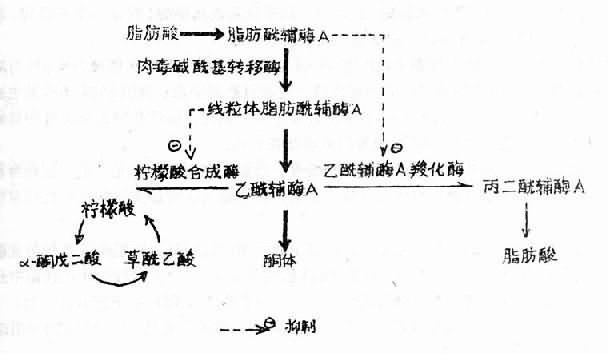
圖6-4 糖尿病時酮體生成增多的機制
Ⅰ型-遠端腎小管性酸中毒(Distal RTA)。是遠端小管排H+障礙引起的。此時遠端小管不能形成並維持正常管內與管周液的H+陡峭濃度差。小管上皮細胞形成H2CO3障礙,且管腔內H+還可彌散回管周液。它可能是腎小管上皮細胞排H+的一系列結構、功能和代謝的不正常引起的。其病因有原發性、自身免疫性、腎鈣化、藥物中毒(兩性黴素B、甲苯、鋰化合物、某些鎮痛劑及麻醉劑)、腎盂腎炎、尿路阻塞、腎移植、麻瘋、遺傳性疾病、肝硬化等。
Ⅱ型—近端腎小管性酸中毒(Proximal RTA)。是近端小管重吸收HCO3-障礙引起的。此時尿中有大量HCO3-排出,血漿HCO3-降低。如果我們人為地將這類病人的血漿HCO3-升至正常水平並維持之,即可到腎丟失HCO3-超過濾過量的15%,這是一個很大的量。因此可導致嚴重酸中毒。當血漿HCO3-顯著下降,酸中毒嚴重時,病人尿中HCO3-也就很少了,用上述辦法方可觀測到其障礙之所在。此型RTA的發病機理可能系主動轉運的能量不足所致,多系遺傳性的代謝障礙。
Ⅲ型-即Ⅰ-Ⅱ混合型,既有遠端小管酸化尿的功能障礙,也有近端曲管重吸收HCO3-的障礙。
Ⅳ型-據目前資料認為系遠端曲管陽離子交換障礙所致。此時管腔膜對H+通過有障礙。病人有低腎素性低醛固酮血症,高血鉀。K+高時,與H+競爭,也使腎NH4+排出下降,H+瀦留。常見於醛固酮缺乏症、腎臟對醛固酮反應性降低或其他如Ⅰ型或Ⅱ型的一些原因引起。
(4)腎上腺皮質功能低下(阿狄森氏病):一方面由於腎血流量下降,緩衝物質濾過減少,形成可滴定酸少;另一方面由於Na+重吸收減少,NH3和H+的排出也就減少,因為Na+的重吸收與NH3及H+的排出之間存在著一個交換關係。
3.腎外失鹼腸液、胰液和膽汁中的[HCO3-]均高於血漿中的[HCO3-]水平。故當腹瀉、腸瘺、腸道減壓吸引等時,可因大量丟失[HCO3-]而引起AG正常類高血氯性代謝性酸中毒。輸尿管乙狀結腸吻合術後亦可丟失大量HCO3-而導致此類型酸中毒,其機理可能是Cl-被動重吸收而HCO3-大量排出,即Cl--HCO3-交換所致。
4.酸或成酸性藥物攝入或輸入過多 氯化銨在肝臟內能分解生成氨和鹽酸,用此祛痰劑日久量大可引起酸中毒。NH4Cl→NH3+H++Cl-。為AG正常類高血氯性代謝性酸中毒。氯化鈣使用日久量大亦能導致此類酸中毒,其機制是Ca++在腸中吸收少,而Cl-與H+相伴隨而被吸收,其量多於Ca++,Ca++能在腸內與緩衝鹼之一的HPO4=相結合,使HPO4=吸收減少。Ca++也能與H2PO4-相結合生成不吸收的Ca3(PO4)2和H+,而H+伴隨Cl-而被吸收。
水楊酸製劑如阿斯匹林(乙醯水楊酸)在體內可迅速分解成水楊酸,它是一個有機酸,消耗血漿的HCO3-,引起AG增加類正常血氯性代謝性酸中毒。
甲醇中毒時由於甲醇在體內代謝生成甲酸,可引起嚴重酸中毒,有的病例報告血pH可降至6.8。誤飲含甲醇的工業酒精或將甲醇當作酒精飲用者可造成中毒。我國1987年曾發生過大批中毒病例。除甲醇的其它中毒危害外,AG增加類正常血氯性代謝性酸中毒是急性中毒的重要死亡原因之一。積極作用NaHCO3搶救的道理就在於此。
酸性食物如蛋白質代謝最終可形成硫酸、酮酸等,當然,在正常人並無問題。但是當腎功能低下時,高蛋白飲食是可能導致代謝性酸中毒的。這也是AG增加類正常血氯性代謝性酸中毒。
輸注胺基酸溶液或水解蛋白溶液過多時,亦可引起代謝性酸中毒,特別是胺基酸的鹽酸鹽,在代謝中會分解出HCl來。這些溶液製備時pH值均調至7.4,但其鹽酸鹽能在代謝中分解出鹽酸這一點仍需注意。臨床上根據情況給病人補充一定量NaHCO3的道理就在於此。
5.稀釋性酸中毒大量輸入生理鹽水,可以稀釋體內的HCO3-並使Cl-增加,因而引起AG正常類高血氯性代謝性酸中毒。
(二)機體的代償調節
機體發生代謝性酸中毒時,前面所提到的一整套調節機構將發揮代償調節作用。如能保持pH值在正常範圍內則稱代償性代謝性酸中毒,pH值低於正常下限則為失代償性代謝性酸中毒。
1.細胞外液緩衝酸中毒時細胞外液[H+]升高,立即引起緩衝化學反應。以緩衝鹼中HCO3-這一數量最多的為例,反應如下:
H++HCO3-→H2CO3→H2O+CO2↑
CO2通過呼吸加強而排出,HCO3-減少。
2.呼吸代償 [H+]升高時,剌激延腦呼吸中樞、頸動脈體和主動脈體化學感受器,引起呼吸加深加快,肺泡通氣量加大,排出更多CO2。
3.細胞外離子交換 H+進入細胞,K+出至細胞外。H+離子在細胞內與緩衝物質Pr-、HPO4=、Hb-等結合而被緩衝。H+亦能與骨內陽離子交換而緩衝。
4.腎臟代償代謝性酸中毒非因腎臟功能障礙引起者,可由腎臟代償。腎臟排酸的三種形式均加強。
(1)排H+增加,HCO3-重吸收加強:酸中毒時腎小管上皮細胞的碳酸酐酶活性增高,生成H+及HCO3-增多,H+分泌入管腔,換回Na+與HCO3-相伴而重吸收。顯然這是一種排酸保鹼過程。
(2)NH4+排出增多:酸中毒時腎小管上皮細胞產生NH3增多,可能是產NH3的底物如谷氨醯胺此時易於進入粒線體進行代謝的緣故。NH3彌散入管腔與H+結合生成NH4+,再結合陰離子從尿排出。這是腎臟排H+的主要方式,故代償作用大。此過程伴有NaHCO3重吸收的增多。
(3)可滴定酸排出增加:酸中毒時腎小管上皮細胞H+分泌增多,能形成更多的酸性磷酸鹽。
Na2HPO4+H+→NH2PO4+Na+ (排出) (伴HCO3-重吸收)
Na2HPO4多帶一個H+排出,同時也有碳酸氫鈉重吸收的增加。Na2HPO4即是可滴定其量的酸性物質。
失代償性代謝性酸中毒時反映酸鹼平衡的指標變化如下:
pH↓ CO2C.P.↓
S.B. ↓ B.B.↓
A.B.↓ B.E.負值增大
A.G.未測定負離子增多者A.G.增加
未測定負離子不增者B.G.不增加
(三)對機體的影響
代謝性酸中毒對心血管和神經系統的功能有影響。特別是嚴重的酸中毒,發展急速時可由於這兩大重要系統的功能障礙而導致死亡。慢性酸中毒還能影響骨骼系統。
1.心血管系統功能障礙:H+離子濃度升高時,心血管系統可發生下述變化:
(1)毛細血管前括約肌在[H+]升高時,對兒茶酚胺類的反應性降低,因而鬆弛擴張;但微靜脈、小靜脈都不如此敏感,因而仍能在一定[H+]限度內保持原口徑。這種前松後不松的微循環血管狀態,導致毛細血管容量不斷擴大,回心血量減少,血壓下降,嚴重時可發生休克。
(2)心臟收縮力減弱,搏出量減少。正常時Ca++與肌鈣蛋白的鈣受體結合是心肌收縮的重要步驟,但在酸中毒H+與Ca++競爭而抑制了Ca++的這種結合,故心肌收縮性減弱。既可加重微循環障礙,也可因供氧不足而加重已存在的酸中毒。
(3)心律失常:當細胞外液[H+]升高時,H+進入細胞內換出K+,使血鉀濃度升高而出現高鉀血症,從而引起心律失常。此外酸中毒時腎小管上皮細胞排H+增多,競爭性地抑制排K+,也是高鉀血症的機制之一。再就是腎功能衰竭引起的酸中毒,高鉀血症更為嚴重。此種心律失常表現為心臟傳導阻滯和心室纖維性顫動。
2.神經系統功能障礙;代謝性酸中毒時神經系統功能障礙主要表現為抑制,嚴重者可發生嗜睡或昏迷。其發病機制可能與下列因素有關:(1)酸中毒時腦組織中谷氨酸脫羧酶活性增強,故γ-氨基丁酸生成增多,該物質對中樞神經系統有抑制作用:(2)酸中毒時生物氧化酶類的活性減弱,氧化磷酸化過程也因而減弱,ATP生成也就減少,因而腦組織能量供應不足。
3.骨骼系統的變化:慢性代謝性酸中毒如慢性腎功能衰竭、腎小管性酸中毒均可長時間存在達數年之久,由於不斷從骨骼釋放出鈣鹽,影響小兒骨骼的生長發育並可引起纖維性骨炎和佝僂病。在成人則可發生骨質軟化病。
除以上三個主要方面的影響外,其它如呼吸功能也有改變。在代謝方面因許多酶的活性受抑制而有代謝紊亂。
(四)防治原則
1.積極防治引起代謝性酸中毒的原發病,糾正水、電解質紊亂,恢復有效循環血量,改善組織血液灌流狀況,改善腎功能等。
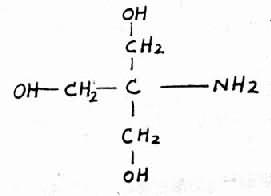
2.給鹼糾正代謝性酸中毒:嚴重酸中毒危及生命,則要及時給鹼糾正。一般多用NaHCO3以補充HCO3-,去緩衝H+。乳酸鈉也可用,不過在肝功能不全或乳酸酸中毒時不用,因為乳酸鈉經肝代謝方能生成NaHCO3。三羥甲基氨基甲烷(Tris-hydroxymethylAminomethane THAM或Tris)近來常用。它不含Na+、HCO3-或CO2。其分子結構式為(CH2OH)3CNH2,它是以其OH-去中和H+的
例如:H2CO3+OH-→H2O+HCO3-;HCl+OH-→H2O+Cl-。可揮發酸均能中和。因此它可以用於代謝性酸中毒、呼吸性酸中毒,也可用於混合性酸中毒病人。
它的缺點是用得過多過快,病人呼吸抑制能導致缺氧及CO2重新積累。因為它能同時迅速降低H+和Pco2之故。此外,此藥輸注時不可漏出血管外,因為剌激性強能引起組織壞死。這些均應在使用中加以注意。
3.處理酸中毒時的高鉀血症和病人失鉀時的低鉀血症:酸中毒常伴有高鉀血症,在給鹼糾正酸中毒時,H+從細胞內移至細胞外不斷被緩衝,K+則從細胞外重新移向細胞內從而使血鉀回降。但需注意,有的代謝性酸中毒病人因有失鉀情況存在,雖有酸中毒但伴隨著低血鉀。糾正其酸中毒時血清鉀濃度更會進一步下降引起嚴重甚至致命的低血鉀。這種情況見於糖尿病人滲透性利尿而失鉀,腹瀉病人失鉀等。糾正其酸中毒時需要依據血清鉀下降程度適當補鉀。
嚴重腎功能衰竭引起的酸中毒,則需進行腹膜透析或血液透析方能糾正其水、電解質、酸鹼平衡以及代謝尾產物瀦留等紊亂。
參看
|
||||||||||||||
| 關於「病理生理學/代謝性酸中毒」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |