病理學/亞急性感染性心內膜炎
| 醫學電子書 >> 《病理學》 >> 心血管疾病 >> 感染性心內膜炎 >> 亞急性感染性心內膜炎 |
| 病理學 |
|
|
亞急性感染性心內膜炎(subacute infective endocarditis)病程經過6周以上,可遷延數月,甚至1~2年。通常由毒力較弱的細菌引起(亞急性細菌性心內膜炎,subacute bacterial endocarditis)。最常見的是草綠色鏈球菌(streptococcus viridans)(約佔75%),此菌為口腔、咽部的正常菌叢。在拔牙、扁桃體摘除術時可有一時性菌血症,細菌亦可從感染灶(牙周炎、扁桃體炎)侵入血 流。其次為牛鏈球菌(為寄居腸道的菌叢)。表皮葡萄球菌為皮膚菌叢,可污染靜脈導管及外置起搏器的導線而引起心內膜感染。泌尿生殖器器械檢查、前列腺切除 術及腸手術後可引起腸球菌性心內膜炎。真菌性心內膜炎最常由白色念珠菌引起,特別是藥物成癮者使用污染的注射器或溶液而造成感染。此外,亦見於免疫抑制的 患者。
亞急性感染性心內膜炎常發生於已有病變的瓣膜(如風濕性心內膜炎)或並發於先天性心臟病(如室間隔缺損、Fallot四聯症等)。行修補術後的瓣膜亦易被感染。此型心內膜炎最常侵犯二尖瓣和主動脈瓣,並可累及其它部位心內膜。
【病變】
肉 眼觀,可見在原有病變的瓣膜上形成疣贅物。瓣膜呈不同程度增厚、變形,常發生潰瘍,其表面可見大小不一,單個或多個息肉狀或菜花樣疣贅物。疣贅物為污穢灰 黃色,乾燥而質脆,頗易脫落而引起栓塞。病變瓣膜僵硬,常發生鈣化。瓣膜潰瘍較急性感染性心內膜炎者為淺,但亦可遭到嚴重破壞而發生穿孔(圖8-25)。 病變亦可累及腱索。
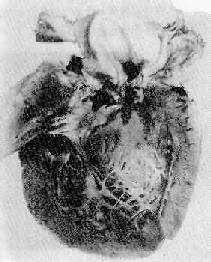
圖8-25 亞急性細菌性心內膜炎
主動脈瓣上的贅生物,破壞瓣膜發生穿孔(圖中黑色碳棒示穿孔處)
鏡檢下,疣贅物由血小板、纖維素、細菌菌落、炎症細胞和少量壞死組織構成,細菌菌落常被包裹在血栓內部。瓣膜潰瘍底部可見不同程度的肉芽組織增生和淋巴細胞、單核細胞及少量中性粒細胞浸潤。有時還可見到原有的風濕性心內膜炎病變。
【結局和合併症】
本病的治癒率較高,但瘢痕形成極易造成嚴重的瓣膜變形和腱索增粗縮短,導致瓣口狹窄和(或)關閉不全(慢性心瓣膜病)。少數病例可由於瓣膜穿孔或腱索斷離而導致致命性急性瓣膜功能不全。
疣贅物內的病原菌可侵入血流,引起敗血症,患者皮膚、粘膜和眼底常有出血點,這是由於血管壁受損,通透性升高所致。這種出血在臨床診斷上有一定意義。脾一般呈中度腫大,鏡下,脾單核吞噬細胞增生,脾竇擴張充血。由於碑功能亢進和草綠色鏈球菌的輕度溶血作用,患者常有貧血。
動脈性栓塞:瓣膜上的疣贅物頗易脫落,進入血流,可引起各器官的栓塞。動脈性栓塞最多見於腦動脈,其次為腎及脾動脈,冠狀動脈栓塞少見。由於栓子多來自血栓的最外層,不含微生物或者由於病原菌毒力弱在局部不能存活,因此多引起非感染性梗死。
免 疫性合併症:由於病原菌長期釋放抗原入血,可導致免疫複合物形成,伴有補體水平降低。高水平的循環免疫複合物可引起關節炎,指甲下線狀出血 (subungual splinter haemorrhage)、紫癜及腎小球腎炎。後者大多為局灶性腎小球腎炎,少數病例為瀰漫性增生性腎小球腎炎。皮膚可見紅色有壓痛的小結節(稱為 Osler結節),但有認為是栓塞性而非免疫性病變。反之,皮膚活檢證明,紫癜乃免疫複合物沉積引起的脈管炎所致。腦內小動脈壁可發生纖維素樣壞死及炎性 細胞浸潤,頗似結節性多動脈炎。被累小動脈可發生細菌性動脈瘤(mycotic aneurysm),可並發血栓形成或破裂引起腦出血。
參考
|
|||||||||||||||||||||||||||||||||||||||||||
| 關於「病理學/亞急性感染性心內膜炎」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |