非IgA系膜增生性腎炎
| A+醫學百科 >> 疾病百科 >> 炎症 >> 非IgA系膜增生性腎炎 |
目錄 |
概述
非IgA系膜增生性腎炎(nonIgamesangial proliferative glomerulonephritis)是指光鏡下病理學改變以瀰漫性系膜細胞增生和/或系膜基質增寬的一組疾病。本組疾病的發病率各地報告差異頗大,如在美國本組疾病占原發性腎病症候群還不到10%,然而在我國卻十分常見,占約30%,如按原發性腎小球疾病腎活檢數計算則可高達40%。這種差異除與地理、種屬、環境等因素有關外,還與標本製備、活檢時所處的病程階段以及評定標準有關。由於系膜增生性腎炎僅是一個病理描述上的概念,所以它包含了多種情況。在原發性腎小球疾病中,系膜增生性腎炎與微小病變性腎病和局灶節段性腎小球硬化症之間有很大重疊。微小病變腎病也可伴有一定程度的系膜增生,而系膜增生性腎炎也可有局灶節段性加重,甚至有局灶節段性硬化;加上重複腎活檢的表現可以相互轉換,和對治療反應的不一致性,因而有認為上述三種組織學類型可能只是不同嚴重程度的同一種疾病。至於系膜增生性腎炎是否作為一個獨立的疾病,以及它同微小病變腎病和局灶節段性腎小球硬化症的關係,仍有待進一步探明。本組疾病在光學顯微鏡下與急性鏈球菌感染後腎小球腎炎(瀰漫性系膜內皮細胞增生性腎炎)的消散期,以及系膜毛細血管增生性腎炎的早期(指系膜組織尚未侵入內皮下時)常無法區分。在免疫熒光檢查中,免疫熒光陽性物的種類與強度也有很大不同:以IgA為主的,則為IgA腎病;以IgM和/或C3系膜沉積為主的,有人稱之為「IgM腎病」,然尚未得到公認;以Ig和/或C3沉積為主的也有多種模式;另有無免疫熒光陽性物質沉積的。在繼發性腎小球疾病中有類似形態學表現的就更多,如:系統性紅斑狼瘡、過敏性紫癜、類風濕性關節炎、遺傳性腎炎、肺出血-腎炎症候群、Kimura病和D-青黴胺引起的腎損害等;血管炎腎損害也很相似,但常伴腎小球血管叢壞死性改變。本節所討論的是指原發性系膜增生性腎炎,不包括前述其他疾病。
發病機理
本病多數起病隱匿,部分起病前有感染史,以上呼吸道感染為多,病原不明確。感染對本病的確切作用仍不明確。系膜增生性腎炎的發病機制不明,但免疫熒光檢查提示本病為免疫複合物病。抗原和抗體的性質目前仍不明確。儘管難溶和不溶性免疫複合物是產生系膜損害的重要原因,其確切過程尚不清楚。系膜增生程度可受免疫複合物的體積大小、數量、電荷和形狀等諸多因素影響。在系膜功能低下或受抑制時,不能被處理或轉運的免疫複合物或大分子物質可滯留系膜區,可導致系膜病變。
病理改變
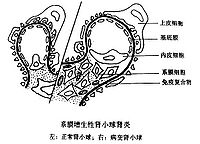
光鏡下,可見瀰漫性系膜細胞增多,每個系膜區4~5個,重者可超過5個;內皮細胞也可有增生,常較輕;增生的細胞中可能還有浸潤的單核細胞;系膜基質增多;雖然有時可有節段性加重,但通常是瀰漫均一的表現;腎小球毛細血管壁完好,無血管叢壞死現象;通常不伴有粘連和硬化改變。約半數病人腎小球內可見嗜伊紅沉積物,僅限於系膜區。偶然在腎小球囊基膜和小動脈壁有類似嗜伊紅沉積物和"透明樣變"改變。系膜細胞和基質不插入外周毛細血管壁中。在免疫熒光檢查時的發現頗為多樣性。以IgA為主的,則為IgA腎病,不在本節討論。常見的表現為以IgG或IgM為主呈顆粒狀瀰漫性分布,可伴系膜區C3沉積,亦可伴少量IgM或IgG和IgA不同程度的沉積。這種以IgM沉積為主的發病機制和臨床意義都還不清楚。另有一些系膜增生性腎炎可無免疫球蛋白和補體沉積,這是否可劃歸伴明顯系膜增生的微小病變腎病,也有爭議。偶爾可僅有C3沉積而無免疫球蛋白沉積。電鏡檢查中較典型的是系膜區有細顆粒狀或均一性的電子緻密沉積物。有人認為伴大顆粒狀電子緻密物沉積時應除外IgA腎病和系統性疾病腎損害。此外,上皮細胞可有足突腫脹和消失,基膜也可有輕微改變。
症状體征
系膜增生性腎小球腎炎可發生於任何年齡,但以青少年為多見。男性稍多於女性。約30%~40%病人起病前有感染,多為上呼吸道感染。起病常隱匿,以急性腎炎症候群表現為起病方式者佔20%~25%,以腎病症候群為表現的約佔25%左右(兒童可達37%),余常以無症状蛋白尿和/或血尿方式起病。血尿發生率約80%,可呈反覆發作表現,也可呈肉眼血尿或鏡下血尿。蛋白尿多少不一,但通常是非選擇性的。約30%病人就診時已有高血壓,但常是輕度增高。可有腎區疼痛,可為單側性或雙側性,但不多見。就診時腎功能試驗大多正常,少數已有輕度減退。血清補體諸成分般正常,血免疫球蛋白水平也很少有明顯異常。抗鏈球菌素「O」滴度常為正常。
治療
當病人腎活檢顯示系膜增生輕微、無免疫球蛋白沉積或無局灶節段性腎小球硬化徵象疊加時,常有良性預後。這類病人大多對糖腎上腺皮質激素有較良好的反應,唯療程要適當延長;對其中無效,或僅部分緩解的病人或反覆複發的病人,可加用細胞毒類藥物,如環磷醯胺或苯丁酸氮芥或硫唑嘌吟等,部分可以有效或增加緩解率和減少複發。當成人病例伴腎病症候群,而腎活檢又顯示中度至嚴重瀰漫性系膜增生伴局灶節段性腎小球硬化表現疊加時,常常對糖皮質腎上腺激素反應差、傾向於持續性蛋白尿並緩慢進展成腎功能不全。這些病人如伴有球囊粘連、小球硬化毀損、腎小管萎縮和間質纖維化則更差。這類病在試用強的松標準劑量8周後,如無效要改為隔日治療並減少劑量,視病情決定療程並注意防止和減少激素治療的副反應。國際兒童腎臟病合作研究結果顯示對有顯著系膜細胞增生者,延長激素療程至1年以上,能獲較滿意效果。在成人中使用這方案仍須謹慎。對典型系膜增生性腎炎伴IgM為主的沉積物時,其對激素治療反應亦差,易進展成局灶節段性腎小球硬化症。總之,對激素治療反應良好的病人,通常預後較好,儘管蛋白尿時可加重時又緩解,僅少數發展成終末期腎病;而對激素無反應的以持續腎病症候群為表現的病人,預後較差,然其發生腎衰的速度並不一致。細胞毒類藥物能否減緩進展速度並不清楚。有人估計,起病時即有局灶節段性腎小球硬化表現重疊且對激素治療無反應者,常常在5~10年後發生腎功能衰竭。對重症系膜增生性腎炎疊加局灶節段性腎小球硬化症,伴腎病症候群又在3年內發生腎衰的病人作腎移植後,有報導移植腎複發性腎炎的發生率很高。
|
|||||||||||||||||||||||||||||||||||||||||||
| 關於「非IgA系膜增生性腎炎」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |