物理診斷學/心臟的聽診
| 醫學電子書 >> 《物理診斷學》 >> 心臟及外周血管 >> 心臟檢查 >> 心臟的聽診 |
| 物理診斷學 |
|
|
聽診是診斷心臟疾病重要的檢查方法之一。心音、心律等的變化往往是心臟疾病最早出現的體征。例如風濕性心臟病二尖瓣狹窄,心尖部的隆隆性舒張期雜音常出現在心電圖、X線變化以前,故在聽診是能發現心尖部的隆隆性舒張期雜音;基本上即可診斷二尖瓣狹窄。由於心臟病的聽診,有的一時不易掌握,所以必須在學習過程中,反覆實踐,以期準確而熟練地掌握聽診。
(一)心臟瓣膜體表位置及聽診區
心臟各瓣膜所產生的音響常沿血流的方向傳導到前胸壁的不同部位。因此,聽診時瓣膜雜音最清晰的部位並不是該瓣膜的解剖投影部位(瓣膜體表位置),故將此雜音的最響部位稱為該瓣膜的聽診區(圖8-1-8)。臨床上各瓣膜聽診區為:
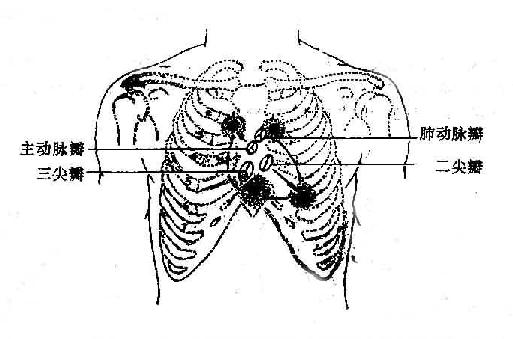
圖8-1-8 心臟各瓣膜在胸壁上的投影點及其聽診部位
1.二尖瓣聽診區 正常在心尖部,即左鎖骨中線內側第五肋間處。心臟擴大時,則以心尖搏動最強點為二尖瓣聽診區。該處所聽到的雜音常反映二尖瓣的病變。
2.主動脈瓣聽診區 有兩個聽診區,即胸骨右緣第二肋間隙及胸骨左緣第三、四肋間處,後者通常稱為主動脈瓣第二聽診區。主動脈瓣關閉不全的早期舒張期雜音常在主動脈第二聽診區最響亮。
3.肺動脈瓣聽診區 在胸骨左緣第二肋間,由肺動脈瓣病變所產生的雜音在該處聽得最清楚。
(二)聽診方法與順序
根據病人情況,讓病人採取仰臥或坐位,必要時可囑病人變換體位進行心臟聽診檢查。例如疑有二尖瓣狹窄時,讓病人向左側臥位,聽診心尖部的雜音可更清楚。病人呼吸應平靜自如,有時亦可讓病人充分呼氣後,屏氣進行聽診,以排除呼吸音對心音的干擾及呼吸對心臟的影響,聽診順序一般常開始於二尖瓣聽診區,因該瓣是後天性瓣膜病的最好發部位。隨之沿逆時鐘方向依次檢查肺動脈瓣聽診區、主動脈瓣區、主動脈瓣第二聽診區、三尖瓣聽診區,以養成一定的聽診順序避免遺漏。對疑有心臟病的病人除在上述各個瓣膜聽診區進行聽診處,還應在心前區、頸部、腋下等處進行聽診,以便及時發現心血管疾病的異常體征。
(三)聽診內容
1.心率與心律
正常心律激動發自竇房結,節律規則。成人心率每分鐘60~100次。成人竇性心律頻率若每分鐘心率少於60次稱為竇性心動過緩,超過100次者稱為竇性心動過速。常見的異常心律有以下幾種:
(1)慢而規則的心律
①竇性心動過緩(sinusbradycardia)心臟活動仍受竇房結控制,節律規則,但頻率慢,每分鐘少於60次。可見於運動員或強體力勞動者。病理情況下,常由於迷走神經興奮性加強,如黃疸、顱內壓增高等。其它可見於冠狀動脈硬化性心臟病或應用洋地黃、心得安、利血平等藥物後。
②房室傳導阻淀(aurcuo-ventricularblock,AVB)完全性及不完全性(2:14:1)房室傳導阻滯時,激動從心房下傳到心室過程中發生障礙,完全或部分不能通過,均可出現慢而規則的心律。完全性房室傳導阻滯的心室率常少於40次/min,心尖部第一心音的強度可有改變。多見於洋地黃、奎尼丁藥物中毒、各種心肌炎及冠狀動脈硬化性心臟病等。
(2)快而規則的心律
①竇性心動過速(sinustachycardia)心臟活動仍愛竇房結控制,但心率增快,每分鐘在100~150次間,常逐漸增快,逐漸減慢。其原因多為迷走神經張力減少,或交感神經興奮性增高所致。正常人見於運動或情緒激昂時,病理情況下,見於發熱、貧血、甲狀腺機能亢進、心肌炎、心力衰竭等。
②陣發性心動過速(paroxysmaltachycardia)是一種陣發性、規則而快速的異位心律。心率每分鐘160~200次,常突然起始、突然終止。根據發生的部位分室上性與室性心動過速。多因折返機制或自律性增強引起,室上性心動過速多發生在無器質性心臟病者,但在器質性心臟病中也較常見;而室性心動過速多見於嚴重心臟病或藥物中毒。室上性心動過速的心律絕對規則,興奮迷走神經(例如壓迫頸動脈竇、壓迫眼球等)可使心律恢復正常;而室性心動過速的心律常不規則,第一心音強度時強時弱,常有變化。
③心房撲動(auricularfluttcr)為一種較少見的規則而快速的異位心律,心室率每分鐘150次左右(固定的2:1房室比例)。但心房撲動多為暫時性,常易轉變為心房纖顫而出現不規則的心律。可見於風濕性心臟病、冠狀動脈硬化性心臟病及心肌病等。
(3)不規則心律
①竇性心律不齊(sinusarrhythmia)心律隨呼吸有周期性的改變,吸氣時加快,呼氣時減慢。多見於正常人,無臨床意義。
②期前收縮或過早搏動(extrasystoteor Premature beat)是異位節律和不規則心律中最常見的一種。聽診時可聽到在規則的心律中出現提前的心跳,其後有一較長的間隙(代償間隙)。期前收縮的第一心音增強,第二心音減弱,可伴有該次脈搏的減弱或消失。若期前收縮有規律地出現,如每一個正常搏動後出現一個過早搏,在過早搏動後有一較長間歇,為二聯律(bigeming);若每個正常心搏後連續出現二個過早搏動,或每二個正常心搏後出現一個過早搏動,形成三次心搏後有一較長間歇,為三聯律(trigeming)。期前收縮偶然出現者多無重要性,但若發作頻繁或形成二聯律、三聯律則應進一步檢查有無器質性病因。此可見於冠狀動脈硬化性心臟病、風濕性心臟病、心肌炎及藥物中毒(洋地黃、銻劑)等。
③心房纖維性顫動,簡稱房顫(auri-cularfibrillation)房顫是臨床上常見的心律失常,乃由心房內異位節律點發出極高頻率的衝動,或異位衝動產生環形運動所致。臨床特點:1)心律完全不規則,心率快、慢不等;2)心音強弱不等;3)心跳與脈搏次數不等,由於弱的心室搏動不能傳到圍周血管,聽診時雖能聽到一個弱的心音,介觸診是脈搏觸不到,故脈率少於心率,這種現象稱為脈搏短絀(簡稱絀脈)。心房顫動常見於風濕性心臟病、冠狀動脈硬化性心臟病、甲狀腺機能亢進等。少數陣發性房纖顫也可見於正常人。
2.心音
(1)正常心音
正常生理情況下心音圖可記錄到,每一心動周期有四個心音,按其出現的先後順序稱為第一、第二、第三和第四心音(圖8-1-9)通常聽診是聽到的是第一心音、第二心音。在部分健康兒童及青少年中可聽到第三心音。而第四心音一般則聽不到。因此,臨床常聽到的是兩個性質不同的聲音交替出現。
心音的發生機制及其特點
①第一心音 第一心音的發生標誌著心臟收縮的開始。主要由二尖瓣、三尖瓣在關閉時,瓣葉緊張度突然增強所產生。此外,心室肌的收縮,心房收縮的終末部分,半月瓣開放以及血流沖入大血管等,所產生的振動亦參與第一心音的形成。第一心音聽診的特點為音響低鈍,在心前區各部均可聽到,而以心尖部為最強,持續時間較長,約佔0.14~0.16秒。
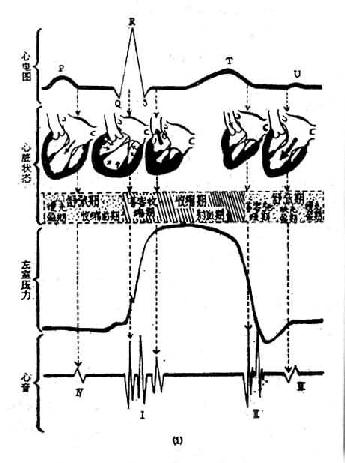
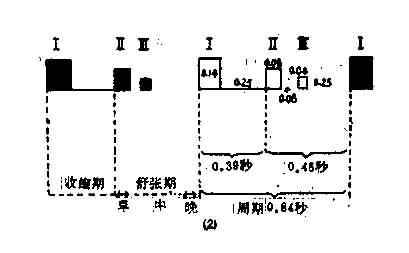
圖9-1-9心動周期圖
②第二心音發生於心室收縮末期和等容舒張期。它標誌著心室舒張的開始。主要與半月瓣的關閉、大血管內血流加速度、大血管本身的振動有關。此外,房室瓣的開放、心肌弛緩所產生的振動亦參與第二心音的形成。第二心音聽診的特點為音調較高而清脆,心前區各部均可聽到,但以心底部為最強,持續時間較短,約為第一心音之半(0.08秒)。
第一心音與第二心音之間所佔時限為心臟的收縮期,第二心音與下一心動周期的第一心音之間距為舒張期。
正常人心尖部第一心音強於第二心音,心底部則第二心音強於第一心音。兒童及青年,肺動脈瓣區第二心音(P2)較主動脈瓣區第二心音(A2)強(P2>A2);老年則主動脈瓣區第二心音大於肺動脈瓣區第二心音(A2>P2);在成人主動脈瓣區第二心音等於肺動脈瓣區第二心音(A2=P2)。
③第三心音在兒童與青年人中常能聽到生理性的第三心音,系心室充盈音、生理性第三心間的產生原理雖尚有爭論,但多數人認為在心室舒張早期房室瓣開放;血液自心房急促流入心室,衝擊室壁產生振動發生音響所致。第三心音的特點為音調低而柔和,在第二心音之後秒,通常在心尖部的右上方聽得較清楚。臥位是,特別在左側臥位、呼氣之末,運動後心率由快減慢是更易聽到。
④第四心音 出現在第一心音開始前0。1秒,由於心房收縮的振動所產生的心音。正常情況下,此音很弱聽不到,如能聽到則為病理性第四心音,或稱房性或收縮期前奔馬律。聽診特點:音調低,在第一心音前之並緊靠第一心音,在心尖部且可觸及與其一致的收縮期前向外的心尖衝動。
第一、二心音的區別
聽心音時,應首先判定何者為第一心音,何者為第二心音。因為只有正確區分第一、第二心音後,才能正確地判定心室的收縮期和舒張期。從而才能正確地判定異常心音和雜音是在收縮期還是舒張期。掌握下列幾點有助於第一、第二心音的區別:
第一心音音調較低而長,在心尖部最響;第二心音音調較高而短,在心底部為最響。
第一心音與第二心音間的間隙較短,第二心音與下一心動周期第一心音間的間隔則較長。
與心尖搏動同是出現的為第一心音,心尖搏動不明顯時,可觸頸動脈搏動。第一心音則與頸動脈搏動幾乎同時出現。
(2)異常心音
影響心音強弱的因素有心外與心內因素。心外因素如胸壁的厚薄,心臟與胸壁之間的病變(皮下水腫、心包積液、左側胸腔積液、嚴重的肺氣腫等),均可使兩個心音同時減弱。勞動、情緒激動、貧血等心臟活動增強,兩個心音亦同時增強。一個心音強度的明顯改變,則多為心臟本身疾病所致。
第一心音的強度改變第一心音強度的變化與心肌收縮力的強弱,心室充盈程度及瓣膜的彈性與位置有密切的關係。
1)第一心音增強見於高熱、甲狀腺機能亢進及心室肥大時,因心肌收縮力加強所致.在風濕性心臟病二尖瓣狹窄時,血液於舒張期從左心房流入左心室受到阻塞,左心室充盈度減少,舒張晚期二尖瓣位置較低而緊張度差,當左心室收縮時,由於左心室血容量較少,收縮期相應縮短,左心室內壓力上升速度快,弛緩而低位的二尖瓣突然緊張、關閉而產生振動,因而第一心音增強。期前收縮、陣發性心動過速或心房撲動時,左室充盈度較低。第一心音均增強。
2)第一心音減弱見於心肌炎、心肌梗死時,因心肌收縮力減弱,第一心音亦減弱。二尖瓣關閉不全時,左心室的充盈度大,因而瓣膜均位置較高,緊張度亦高,加上瓣膜病變損害致關閉不完全,瓣膜接觸而減少,因而第一心音往往明顯減弱,甚至可以消失。主動脈瓣關閉不全時,左心室充盈度大,心臟收縮時房室瓣關閉緩慢,致第一心音減弱。房室傳導阻滯時P-R間期延長,第一心音減弱。
3)鐘擺律(Pendularrhythm)當心尖部第一心音性質改變,音調類似第二心音,心率快,心室收縮與舒張時間幾乎相等,兩個心音強弱相等,間隔均勻一致,有如鐘擺的嗒聲音,故稱鐘擺律。若同時有心動過速,心率120次/min以上,酷似胎兒心音稱為胎心律(embryocardia)。以上二者主要由於心肌有嚴重病變,心肌收縮無力,因此第一心音的低鈍性音調發生改變而似第二心音,常見於心肌炎、急性心肌梗死等。
第二心音的強度改變第二心音強度的變化與主、肺動脈的壓力高低及半月瓣的狀況有關。
1)肺動脈瓣區第二心音增強見於肺動脈壓力增高時,如風濕性心臟病二尖瓣狹窄,舒張期血液從左心房流入左心定受到阻礙,左心房則過度充盈以致擴大,壓力增高,隨之肺部亦充血,肺動脈壓力提高,因而第二心音增強。此外,肺氣腫、肺源性心臟病,某些先天性心臟病伴有肺動脈高壓時,第二心音也可增強。
2)肺動脈瓣區第二心音減弱見於嚴重的肺動脈瓣狹窄,主要由於右心室排血量減少,肺動脈內壓力減低所致。
3)主動脈瓣區第二心音增強表示主動脈內壓力增高,主要見於高血壓病,主動脈硬化,後者除音響增強外常帶有金屬性音調。
4)主動脈瓣區第二心音減弱見於左心室排血量減少,如低血壓、主動脈瓣狹窄及主動脈瓣關閉不全等。
心音分裂(splitting of heart sounds)在正常情況下,構成第一心音和第二心音的兩個主要成分(如瓣膜開關)雖不是同步,但是非常接近,故聽診時似單一的心音,如左、右心室活動較正常不同步的時距明顯加大,第一、二心音的兩個主要成分間的時距延長,聽診時則出現一個心音分成兩個心音,稱為心音分裂。
1)第一心音分裂(splittingof first sound)第一心音的重要組成部分為二尖瓣和三尖瓣的關閉。正常情況下,二不瓣關閉較三尖瓣關閉為早,一般相差不超過0。03秒,若相差超過0。04秒,即可聽出第一心音分裂。生理情況下,偶見於兒童與青年。病理情況下,常見於右束支持傳導阻滯,因右心室開始收縮時間明顯晚於左心室,使三尖瓣關閉明顯延遲所致。
2)第二心音分裂(splittingof second sound)主動脈瓣及肺動脈瓣明顯不同步的關閉(超過0。035秒),可引起第二心音分裂。正常人在深吸氣時,因胸腔負壓增加,進入右心室血量較多,右心室排血時間延長,肺動脈瓣關閉則遲於主動脈瓣,故可聽到第二心音分裂,尤多見於健康兒童及青年。在病理情況下,因任何原因引起一側心室排血量過多或排血時間延長,均可出現第二心音分裂。房間隔缺損時,右心室排血量增多,肺動脈瓣關閉延緩可產生第二心音分裂。二尖瓣狹窄時,左心室的充盈度較小,故排血量較少,因此主動脈瓣的關閉較肺動脈關閉更為提早,因而產生第二心音分裂。此外,原發性肺動脈高壓,右束支持傳導阻滯等均可出現第二心音分裂。
第二心音逆分裂(Paradoxical splitting),見於主動脈瓣狹窄或左束支阻滯時,主動脈瓣關閉音可產生在肺動脈瓣關閉音之後,吸氣時分裂互相接近甚而消失,而呼氣是則明顯。
第二心音固定分裂(fixed splitting of second sound),見於房間隔缺損時,第二心音分裂程度幾乎不受呼氣、吸氣時相的影響(見圖8-1-10)。明顯的第二心音分裂、逆分裂及第二心音固定分裂均屬病理性。
額外心音(三音律)在原有的第一心音和第二心音之外,出現一個額外的附加心音,稱為三音律。如噴射音、奔馬律、二尖瓣開放拍擊及心包叩擊音等。任何額外附加音與原有二個心音組成的三音律都是病理現象,但必須與生理性第三心音和心音分裂作鑒別。額外心音分為收縮期額外心音和舒張期額外心音。



圖8-1-10 第二心音分裂示意圖
A2:第二心音主動脈瓣成份
P2:第二心音肺動脈瓣成份
收縮期額外心音:
1)收縮早期噴射音:亦稱收縮早期喀喇音(early systolie click)或噴射性喀喇音。此音發生在收縮早期緊隨第一心音之後,音調高而銳,清脆呈爆裂樣聲音。該音發生主要由於擴大的主動脈或肺動脈在心室收縮射血時突然擴張振動,或在主動脈、肺動脈內壓力增高的情況下,半月瓣的有力的開放突然受到限制,而產生振動所致。臨床上分為兩種類型:
肺動脈收縮早期噴射音亦稱肺動脈噴射性喀喇音。該音出現在第一心音之後,音調鎬而尖銳、清脆,呈喀喇音或爆裂樣音。在胸骨左緣第二、三肋間最響,不向心尖部傳導。呼氣時增強,吸氣時減弱或消失。常見於房間隔缺損、動脈導管未閉、輕度或中度單純性肺動脈瓣狹窄等。
主動脈收縮早期噴射音亦稱主動脈噴射性喀喇音。此音亦是出現在第一心音之後,性質與肺動脈收縮早期噴射音相同。在胸骨右緣第二、三肋間最響,可傳到心尖部,不隨呼吸時相改變而變化。常見於主動脈瓣狹窄、主動脈縮窄、主動脈瓣關閉不全和高血壓等。
2)收縮中、晚期喀喇 亦稱為非噴射性收縮中、晚期喀喇音。該音性質與收縮早期喀喇音相同,在心尖或胸骨左緣下聽得最清楚,出現在第一心音之後0。08秒以內者為收縮中期喀喇音,在0。08秒以上者稱為收縮晚期喀喇音。
近年有人發現,在該音之後可伴有一收縮晚期雜音,並證明這是由於二尖瓣後葉,少數為前葉,在收縮晚期脫垂到左心房形成二尖瓣關閉不全所致,而喀喇音則主要是由於某些腱索過長或鬆弛,在收縮期中驟然被拉緊的振動產生的。收縮中、晚期喀喇音和收縮雜音一起,一般通稱為收縮中、晚期喀喇音一收縮晚期雜間症候群,亦稱二尖瓣脫垂一喀喇音症候群(Barlow』s syndrome).
常見於各種不同原因所致的二尖瓣脫垂。如腱索異常細長,瓣葉粘液瘤樣改變,冠狀動脈硬化性心臟病心肌梗死所致鐵乳頭肌功能不全、二尖瓣疾病等。如健康人發現孤立的,無症状的喀喇音,則不一定是病理性的。
舒張期額外心音:
1)奔馬律(galloprhythm)在每一心動周期中出現一響亮的額外心音,心率常增快,每分鐘在100次以上。與第一、二心音所組成的韻律如奔弛的馬蹄聲的、嗒、嗒,稱為馬律。通常在心尖部或心尖部偏右上處最易聽到,按其出現的時間可分為舒張早期奔馬律、收縮期前奔馬律和重疊型奔馬律三種類型。
舒張早期奔馬律又稱舒張期奔馬律(protodiastolic galloprhythm),實為病理性第三音,為一短促而低調的音響。出現的時間並非舒張期而是舒張中期。左心室舒張期奔馬律可在心尖部或其右上方聽到,呼氣末最響,右心室舒張期奔馬律較少見,在胸骨左緣第三、四肋間或胸骨下端左側聽到,吸氣末最響。發生機理多數認為血液從壓力升高的心房腔急速流入心室,衝擊順應性減低的心室壁,使其發生振動所產生。奔馬律的發生往往提示有心肌的高度衰竭或急性心室擴大。故臨床上有較重要的意義。常見於心肌炎、心肌病、急性心肌梗死、心力衰竭(尤其左心室衰竭)等。舒張期奔馬律發生的時間與第三心音基本相似,故須與生理性第三心音鑒別,其鑒別點見表8-1-3。
表8-1-3 舒張期奔馬律與生理第三心音鑒別
| 奔馬律 | 第三心音 | ||
| 心率 | 多在100次/min以上,三個音響的時間間隔、性質大致相同 | 心率正常,運動以後心率由快減慢時,距第二心音較近 | |
| 音響 | 額外心音常較響 | 音響較低 | |
| 心臟情況 | 常伴有心臟病的症状與體征,在心尖可觸及附加聲音的衝擊 | 可在健康的兒童和青年所到,不能觸及衝動 |
收縮期前奔馬律(presystolic gollop rhythm)亦稱舒張晚期奔馬律或心房性奔馬律。第一心音之前出現一附加的聲音與第一、二心音組成奔馬律。此音較低鈍,為病理性第四心音,常在心尖部或胸骨左緣第三、四肋間聽到。
該音產生是由於心室過度充盈或順應性減低時,充盈阻力增高,而心房壓隨之增高,心房收縮力加強,心室則因室壁的張力增高,能很好地傳導音響,使加強的第四心音傳到胸壁而形成。發生心房顫動時,心房喪失有節奏收縮,此奔律即消失,多發生於左室或右室收縮負荷過度和舒張晚期充盈阻力增加的疾病,如冠狀動脈硬化性心臟病、高血壓性心臟病、主動脈瓣狹窄、心肌炎、心肌病等。
重疊型奔馬律(summatin gallop)稱為舒張中期奔馬律。它是由於舒張早期奔馬律與收縮期前奔馬律在心率相當快時互相重疊所引起。P-R間期延長使增強的第四心音在舒張中期出現,和顯著的心動過速(心率在120~130次/min以上)使舒張期縮短,因而心室的快速充盈與心房收縮同時發生,使上兩音重疊,待心率稍慢時,可發現病人即有舒張早期奔馬律又有收縮期前奔馬律。可見於左或右心功能不全伴有心動過速時,亦可見於風濕熱伴有P-R間期延長與心動過速的病人。偶見於正常人發生心動過速時。
2)二尖瓣開放拍擊音(openingsnap OS)簡稱開瓣音。在二尖瓣狹窄時,可聽到第二心音後較短時間內(約0。07~0.08秒)有一音調高、響度強、時限短促的尖銳拍擊性附加音。以心尖偏右上方,胸內左緣第三、四肋間附近最響。產生機制可能由於二尖瓣狹窄左心房壓力增高,心室舒張時記室間的壓力階差增大,緊張的房室瓣強有力地開放,但半途突然受阻因而振動產生的拍擊樣聲音。但近年說有人認為可能是由於二尖瓣開放後,血液自左心房迅猛地流入左心房,導致二尖瓣葉兩側壓力差的改變。使瓣葉突然短暫地關閉所引起,故亦稱二尖瓣關閉拍擊音。拍擊音為二尖瓣狹窄瓣膜尚柔韌,具有活動能力的特徵性體征,如瓣膜鈣鏵、嚴重的纖維化或伴有關閉不全時則不出現。故拍擊音被作為選擇二尖瓣交界分離術的一個指征。
3)心包叩擊音(Pericardiaknock)此為舒張早期附加音,發生在第二心音主動脈瓣成分之後0。1秒處,響度變化較大,響亮時可具拍擊性質。故易與第三心音、舒張期奔馬律、及二尖瓣狹窄的拍擊音相混淆。舒張期心包叩擊音的發生較第三心間為早,較拍擊音為遲。在整個心前區可聽到,但以心尖部和胸骨下段左緣處聽得較清楚。該音產生可能由於心包炎後心包縮窄,限制了心室的舒張,在舒張早期心室快速充盈期,心室舒張受到阻礙而被迫驟然停止,使心室壁振動所產生的。可見於縮窄性心包炎。心包積液時,有時亦可聽到。臨床上,常見的三音律見圖8-1-11。

圖8-1-11 臨床常見三音律示意圖
幾種主要三音律與心音分裂比較見下表8-1-4
四音律在某些病理情況下,收縮期前奔馬律與舒張早期奔馬律同時存在即形成四音律。四音律的聲音,猶如火車奔弛時車輪鐵軌所產生的克-倫-達-拉的聲音,故亦有火車頭奔馬律之稱,心率往往增快,約在100~110次/min。四音律的產生機理與收縮期前奔馬律及舒張早期奔馬律相同。此種奔馬律比較少見,臨床意義與舒張早期奔馬律及收縮期前奔馬律相同。可見於心肌病,高血壓性心臟病、冠狀動脈粥樣硬化性心臟病,尤其是高血壓性心臟病伴有心功能不全及心肌病失代償期時。
| 心音種類 | 第三心音 | 第一音分裂 | 第二音分裂 | 舒張早期奔馬律 | 二尖瓣拍擊音 |
| 鑒別要點 | |||||
| 最響部位 | 心尖部或其右上方 | 心尖部 | 肺動脈瓣區 | 心尖部或其右上方 | 心尖與胸骨左緣三,四肋間之間 |
| 最響體位 | 仰臥或左側臥位 | 仰臥位 | 仰臥位或坐位 | 仰臥位或左側臥位 | 仰臥位或坐位 |
| 聲音的性質 | 單調低而柔和 | 聲音短促兩音相同 | 聲音短促音調較高兩音相同 | 單調低鈍有時響亮 | 音調高而脆短促且響亮 |
| 出現的時間 | 舒張早期 | 收縮期開始 | 舒張期開始 | 舒張早期 | 舒張早期 |
| 與第二音的距離 | 0.12-0.18秒 | 兩音相隔為0.03-0.05秒 | 兩音相隔為0.03-0.05秒 | 約0.15秒 | 約0.07秒 |
| 呼吸的影響 | 呼氣末最響 | 呼氣末最響 | 呼氣末最響 | 呼氣末最響 | 呼氣末最響 |
| 臨床意義 | 健康兒童及青年,二尖瓣關閉不全 | 右束支傳導阻滯、室性期前收縮 | 健康兒童及青年,肺動脈高壓 | 心肌炎、心肌梗塞、嚴重心衰竭 | 器質性二尖瓣狹窄 |
3.心臟雜音
心臟雜音(cardiac murmur)是正常心音以外在收縮期和/或舒張期出現的一種持續時間較長的異常聲音。可與心音分開或相連續,甚至完全遮蓋心音。它對心臟病的診斷有重要意義。
(1)雜音產生的機理雜音的產生是由於血流加速或血流紊亂產和旋渦,使心壁或血管壁發生振動所致(圖8-1-12)。常見以下幾種情況:
血液流速增快血液在管腔內的流動是呈層流狀態,即中央部流速最快,愈近血管壁處愈緩慢。如血液流速增快,則可使此層流變為紊亂的流動而形成旋渦,使心壁或血管壁產生振動出現雜音。可見於健康人運動後、貧血、甲狀腺機能亢進等。
瓣膜口狹窄瓣膜本身的病變引起瓣口狹窄者稱器官性狹窄。如二尖瓣狹窄、主動脈瓣狹窄等。凡瓣膜本身無病變,由於心腔或大血管的擴張而產生的相對的瓣口狹窄稱相對性狹窄。當血流通過狹窄瓣口(不論器質性或相對性)到擴大的心腔或大血管均可發生渦流而產生雜音。
瓣膜關閉不全而致血液返流瓣膜本身的病變引起瓣口關閉不全稱器質性關閉不全,如風濕性心臟病二尖瓣關閉不全、主動脈瓣關閉不全。若瓣膜本身無病變,而由於心室擴大使乳頭肌和腱索向兩側推移,以致瓣口關閉不全,如心肌炎;或由於大血管擴張瓣膜肌環亦隨之擴張,使瓣口關閉不全,如主動脈硬化,高血壓引起功能性關閉不全或相對性關閉不全。雜音乃由於血液反流通過關閉不全的瓣膜產生旋渦的結果。
心腔或大血管間有異常的通道異常通道可產生分流,形成湍流場而出現雜音。如室間隔缺損、動脈導管未閉、動靜脈瘺等。
![]()
圖8-1-12 雜音產生的原理示意圖
心腔內有漂浮物如心內膜炎時心內膜為上的Δ生物或心腔內有斷裂的腱索,干擾血流,產生湍流場,亦可引起雜音。
血管腔擴大如動脈瘤,血液自正常的血管腔流入擴大的部分時,也可發生旋渦,產生雜音。
(2)聽心臟雜音的注意事項當聽到心臟雜音時,應注意雜音發生的時間,最響的部位,無雜音的性質、音調、強度、傳導方向和雜音與呼吸、運動及體位的關係等來判斷其臨床意義。
雜音的部位雜間最響的部位往往就是雜音發生的部位。如二尖瓣的病變,雜音往往在心尖區最響;主動脈瓣的病變,雜音在主動脈瓣聽診區最響;而先天性心臟病如室間隔缺損,雜音在胸骨左緣第三、四肋間最響。所以確定雜音部位,對於判斷心臟病變的部位有重要意義。生理性雜音多在肺動脈瓣區與心尖區出現。
雜音出現的時間首先在識別第一心音與第二心音的基礎上才能判別雜音出現的時間,分清雜音發生於心動周期的收縮期或是舒張期,並應分清屬於各期中的早、中、晚那個階段。此點對判斷瓣膜病變的性質有重要的臨床意義。
收縮期雜音(systolic murmur SM)發生於第一心音至第二心音之間的雜音稱為收縮期雜音,與第一心音相合者稱為收縮期早期雜音:距第一心音有一定距離者稱為收縮中期雜音;在收縮期的較晚部分發生者稱為收縮晚期雜音;發生於整個收縮期者為全收縮期雜音。
舒張期雜音(diastolic murmur DM)發生於第二心音至下一個心動周期的第一心間這間的雜音稱為舒張期雜音,亦可分為舒張早、中、晚期雜音,如二尖瓣狹窄的舒張期雜音常出現在舒張中期及晚期。而主動脈瓣關閉不全的舒張期雜音則常為全舒張期。
連續性雜音(countinuous murmur)若雜音連續在收縮期及舒張期出現稱為連續性雜音。臨床上,舒張期及連續性雜音均為病理性,而收縮期雜音有很多是生理性的。
雜音的性質心臟雜音的性質主要決定於心臟雜音的音調與強度。雜音的音調則視聲波的頻率而定。頻率愈高,音調愈高;頻率愈低,則音調愈低。雜音的強度則與聲波振幅的大小有關。振幅大則雜音響亮,振幅小則雜音較弱。一般心血管兩個部分間的壓力差較大,血流速度較快時,所產生的雜音多為高音調:而心血管兩個部分間的壓力差較小,血流速度較慢時,則所產生的雜音多低音調。由於病變性質不同,雜音的性質亦不同,通過雜音的性質可部分地了解病變的情況。臨床上將雜音的性質分為:
1)吹風樣雜音吹風樣雜音的音調較高,如吹風。又可分為柔和的或粗糙的。粗糙的吹風樣雜音可似拉鋸樣。見於主動脈瓣狹窄;主動脈瓣關閉不全的舒張早期雜音則為音調高,響度低的吹風樣雜音,類似潑水樣或嘆氣聲。粗糙的雜音多為器質性,柔和的雜音多為功能性。
2)隆隆樣雜音雜音系低音調,性質粗糙有如雷鳴樣(rumbling)的隆隆聲,如二尖瓣狹窄的雜音。
3)樂性雜音雜音調高,系因瓣葉外翻、瓣膜破裂或腱索斷裂所致。可見於梅毒性主動脈瓣關閉不全伴有瓣膜外翻者,及亞急性感染性心內膜炎伴有Δ生物時。
機器樣雜音雜音粗糙有如機器的轟鳴聲,如動脈導管未閉而產生的雜音。
雜音的強度亦即雜音的響度。此取決於以下幾種因素:
瓣膜口狹窄或關閉不全的程度一般來說,雜音的強度與病變嚴重的程度成正比,但並不完全如此,例如二尖瓣狹窄的程度及其嚴重時,通過的血流極少,雜音反而可消失。
血流速度血流速度增快,雜音增強。
壓力的變化如狹窄口兩側的壓力差越大,雜音越響。如心功能不全心肌收縮力減弱時,狹窄口兩側壓力差減小,則雜音減弱甚至消失;當心臟功能改善,使兩側壓力差增大,血流增快,則雜音又增強。
此外,雜音的強弱亦受胸壁的厚薄及心外因素的影響。如胸壁厚、肺氣腫、心包積液等均可使雜音減弱。
雜音有的開始時較強而後逐漸減弱到消失稱為遞減型(decrescendo)如主動脈瓣關閉不全的舒張期雜音及二尖瓣關閉不全的收縮期雜音。有的則開始時較弱而後逐漸增強,然後又逐漸減弱到消失,稱為遞增遞減型,如主動脈瓣狹窄的收縮期雜音。
收縮期雜音的強度一般可分為六級:
Ⅰ級最輕微的雜音,占時短,需仔細聽才能聽出。
Ⅱ級 較易聽出的弱雜音。
Ⅲ級 將聽筒置於胸壁上即可聽出中等響亮雜音。
Ⅳ級 較響亮的雜音。
Ⅴ級很響亮的雜音,只需聽診器胸件的一半邊緣接觸胸壁,即能清楚地聽到。
Ⅵ級極響的雜音,只需聽診器的胸件靠近而不接觸胸壁,即能聽到雜音。
雜音強度的分極,Ⅵ級法的具體描述方法:如Ⅲ級收縮期雜音,可寫成Ⅲ/Ⅵ級收縮期雜音。
一般Ⅱ級以下的收縮期雜音多為生理性,Ⅲ級以上者多為器質性。但仍需結合雜音的性質、粗糙程度來辨別其為生理性抑或器質性。
舒張期雜音強度的分級法較不一致,國內有的採用輕度、中度、重度三級來表示。亦有採用與收縮期雜音分級相應的分級法。
傳導方向雜音常沿著產生雜間的血流方向傳導,並可借周圍的組織向四周擴散。由於雜音的來源不同,雜音的最響部位和傳導方向也不同,根據雜音最響部位和傳導方向可判斷雜音的來源及其病理性質。例如二尖瓣關閉不全,收縮期雜音在心尖區最響,並向左腋下及左肩胛下角處傳導;主動脈瓣狹窄的收縮期雜音,以主動脈瓣區最響,並可向上傳導至頸部;主動脈瓣關閉不全的舒張期雜音以主動脈瓣第二聽診區最響,並向胸骨下端甚至向心尖區傳導。但有些雜音較局限,如二尖瓣狹窄的舒張期雜音常局限於心尖區,肺動脈瓣狹窄的收縮期雜音亦較亦較局限於肺動脈瓣區及附近。一般雜音傳導越遠,雜音亦越弱,但雜音的性質不變。因此如在心前區兩個部位都聽到同性質和同期的雜音時,為了判斷雜音是來自一個瓣膜區抑或兩個瓣膜區,可將聽診器從其中的一個瓣膜區逐漸向另一區來進行聽診,若雜音逐漸減弱,則可能為雜音最響處的瓣膜有病變;若雜音逐漸減弱,但當移近至另一瓣膜區時,雜音又增強,則可能兩個瓣膜均有病變。
雜音與呼吸、體位及運動的關係臨床上遇有雜音不典型或較弱時,可通過改變呼吸、變換體位、運動等方法使雜音響亮增強易於聽診,有助診斷。
呼吸深呼吸對心排血量及回心血量有影響。當深吸氣時,肺循環血容量增多,左心排血量相應稍少,右心加心血量增多,因而深吸所時三尖瓣與肺動脈瓣區雜音較強;而深呼氣時肺循環血容量減少,左心排血量稍多,則二尖瓣與主動脈瓣區的雜音較響,且深呼氣時,心臟被肺掩蓋的部分減少,因而雜音增強。
體位變換體位有助雜音的檢出,例如二尖瓣狹窄時,左側臥位雜音最響,主動脈瓣關閉不全的舒張期雜音在坐位稍前傾時較易聽到,深呼氣末屏止呼吸時尤為清晰。
運動在休息時雜音較弱,但在運動後使血流加速心臟收縮功能則雜音增強,聽診更加清楚。
綜合上述雜音的特點,對於一個雜音的描述,必須記錄其發生部位、時間、性質、強度、傳導方向,才能全面地判斷其臨床意義,例如在心尖部可聽到Ⅲ/Ⅵ級吹風樣收縮期雜音並向左腋下傳導,此為二尖瓣關閉不全的體征。
生理性雜音與病理性雜音的鑒別當聽到心臟雜音時,應區別是生理性的還是病理性的。幾乎所有的舒張期雜音都是病理性的。收縮期雜音則不能只根據聽到雜音就認為是病理性的,因為在有些正常人亦可聽到此雜音。在正常生理情況下產生的雜音和稱生理性雜音。生理性雜音與病理性雜音的鑒別,有重要的臨床意義。其鑒別參照表8-1-5
各瓣膜區雜音的臨床意義
收縮期雜音
1)二尖瓣區二尖瓣區生理性收縮期雜音可見於運動後,雜音較弱。病理性雜音可因器質性或相對性二尖瓣關閉不全所引起。器質性二尖瓣關閉不全見於風濕性心臟病,雜音為吹風樣,較粗糙,多在Ⅲ級以上,呈遞減型,常為全收縮期,遮蓋第一心音,且向左腋下傳導。相對性二尖瓣關閉不全則由左心室擴張所引起,雜音柔和,吹風樣,傳導較為不明顯。見於高血壓性心臟、心肌炎、貧血等。
2)肺動脈瓣區肺動脈瓣區生理性雜音較為常見,多見於部分健康兒童及青年。雜音較弱且柔和,於臥位吸氣時明顯,坐位時減弱或消失。此因肺動脈壁較薄,易於擴張,且右室流出道在收縮期有輕度相對性狹窄,因而出現生理性雜音。病理性雜音可見於先天性肺動脈瓣狹窄,常在該區聽到響亮而粗糙的收縮期雜音呈遞增遞減型,常伴有收縮期細震顫及肺動脈瓣區第二音減弱,肺動脈高壓(二尖瓣狹窄、房間隔缺損)常引起肺動脈擴張,以致肺動脈瓣口相對狹窄出現收縮期雜音,但不伴有細震顫。
表8-1-5 收縮期雜音的鑒別
| 類別/鑒別點 | 生理性雜音 | 病理性雜音 |
| 產 生 機 制 | 在生理情況下出現 | 因疾病所引起,可分器質性與功能性(相對性) |
| 部 位 | 二尖瓣或肺動脈聽診區 | 可在任何瓣膜區 |
| 性 質 | 吹風樣,多柔和 | 粗糙吹風樣 |
| 響 度 | 常在Ⅱ級以下 | 常在Ⅲ以上 |
| 傳 導 | 常 局 限 | 傳導範圍較廣 |
| 易 變 性 | 易變化,時有時無 | 持久存在,變化較少 |
| 心 臟 大 小 | 心臟正常 | 隨不同病變,常有不同的房室增大 |
3)主動脈瓣區主動脈瓣區的收縮期雜音多為病理性。如主動脈狹窄可在此區聽到粗糙的收縮期雜音,沿大血管向頸部傳導,常伴有收縮期細震顫及主動脈瓣區第二心音減弱。主動脈硬化、高血壓性心臟病等引起主動脈擴張導致相對性主動脈瓣狹窄,在該區可聽到柔和的或粗糙的收縮期雜音,不伴有細震顫。
4)三尖瓣區三尖瓣關閉不全時,可在此區聽到收縮期雜音,為吹風樣,吸氣是增強。大多數乃由於右心室擴大所致的相對性關閉不全,僅極少數為器質性者。
5)其它部位室間隔缺損時,可在胸骨左緣第三、四肋間聽到響亮而粗糙的收縮期雜音,常伴有收縮期細震顫。
舒張期雜音舒張期雜音大多數是由於瓣膜器質性損害所致,少數則由於相對性的改變所引起。
1)二尖瓣區風濕性心臟病二尖瓣狹窄可在心尖區聽到隆隆樣舒張中、晚期遞增性雜音,常伴有第一心音增強和舒張期細震顫,可有拍擊音,比雜音以左側臥位呼氣末最清楚。相對性的二尖瓣狹窄可見於左心室增大如高血壓性心臟病。此外,在主動脈瓣關閉不全時,心尖區亦可聽到一隆隆樣舒張期雜音稱為Austin-Frint氏雜音,不胖有第一心音增強和拍擊音。此雜音的產生主要由於從主動脈返流入左心室的血液將二尖瓣的前葉衝起,形成相對性二尖瓣狹窄所致。雜音性質與器質性二尖瓣關閉不全是較罕見的。在二尖瓣狹窄時,由於肺動脈瓣壓力增高,肺動脈擴張引起相對性的肺動脈瓣關閉不全,可以出現柔和、吹風樣舒張早期雜音,稱為Graham-steell雜音。
2)肺動脈瓣區器質性的肺動脈瓣關閉不全是較罕見的。在二尖瓣狹窄時,由於且動脈瓣壓力增高,肺動脈擴張引起相對性的肺動脈瓣關閉不全,可以出現柔和、吹風樣舒張早期雜音,稱為Graham-steell雜音。
3)主動脈瓣區器質性的主動脈瓣關閉不全多發生於風濕性、梅毒性心臟病。常為嘆氣樣或潑水樣,遞減型舒張早期雜音,以主動脈瓣第二聽診區最為清晰,且可傳至胸骨下部左側,亦可傳至心尖區。前傾坐位,呼氣末屏氣時更易聽到。
4)三尖瓣區三尖瓣狹窄所產生的隆隆樣舒張期雜音,在胸骨下端可聽見。此常由於右心室擴大所致相對性三尖瓣狹窄所引起。器質性三尖瓣狹窄很少見。
連續性雜音動脈導管未閉時,可在第二肋間胸骨左緣及其附近,聽到機器樣連續性雜音,幾乎占整個心動周期,以收縮期末最響,並可伴有連續性細震顫。連續性雜音亦可見於動靜脈瘺。
表8-1-6 臨床常見雜音的部位、時期與病變關係
| 出現時間最響部位臨床意義 | 收縮期雜音 | 舒張期雜音 | |||
| 心尖 部 | 器質性 相對性二尖瓣關閉不全 生理性雜音 |
器質性 相對性二尖瓣狹窄 |
|||
| 主動脈瓣聽診區 | 器質性主動脈狹窄 | 器質性主動脈瓣關閉不全 | |||
| 肺動脈瓣聽診區 | 器質性肺動脈瓣狹窄 相對性肺動脈瓣狹窄 生理性雜音 |
相對性肺動脈瓣關閉不全 | |||
| 三尖瓣聽診區 | 器質性三尖瓣關閉不全(較少見) 相對性三尖瓣關閉不全 |
器質性 相對性三尖瓣狹窄(較少見) |
|||
| 胸骨左緣 | 一、二肋間 二、三肋間 三、四肋間 |
動脈導管未閉(常為連續性) 房間隔缺損 室間隔缺損 |
|||
(5)聯合瓣膜病變的雜音判定兩個瓣膜以上均有病變稱聯合病變,可在不同瓣膜區產生不同性質不同時間的雜音。
一個瓣膜區聽到收縮期雜音,另一個瓣膜區聽到舒張期雜音表示兩個瓣膜都有病變。如二尖瓣區聽到隆隆樣舒張期雜音,主動脈瓣區聽到響亮的潑水樣舒張期雜音,表示既有二尖瓣狹窄又有主動脈瓣關閉不全。
兩個膜區均有收縮期或舒張期雜音,但兩處雜音性質完全不同。表示兩個瓣膜都有病變。如二尖瓣區聽到有隆隆樣舒張期雜音,主動脈瓣區聽到響亮的潑水樣舒張期雜音,表示既有二尖瓣狹窄又有主動脈瓣關閉不全。
兩個瓣膜區均有收縮期或舒張期雜音,而且兩個雜音性質相同,就需判斷,那個是發源地,那個是傳來的,或是兩個瓣膜均有病變。雜音最響的部位是病變所在。如主動脈瓣區和二尖瓣區均有粗糙的吹風樣收縮期雜音,而以二尖瓣區最響,應考慮是二尖瓣關閉不全;倘在主動脈瓣區最響伴有主動脈病變的其它體征,則考慮是主動脈瓣狹窄。如在兩個瓣膜區連線上,由二尖瓣區移向主動脈瓣區時,雜音逐漸減弱,但當移近主動脈區雜音又增強,則表示既有二尖瓣關閉不全又有主動脈瓣狹窄(圖8-1-13)。
4.心包磨擦音
心包磨擦音(Pericardial friction sound)主要由於心包臟壁兩層因炎症滲出,表面變得粗糙,因而在心臟收縮是舒張時發生磨擦所發生。心包磨擦音的聲音粗糙似手指擦耳殼聲,近在耳邊,其發生與心跳一致,收縮期與舒張期均能聽到,常在胸骨左緣第三、四肋間心臟絕對濁音界以內)最清楚、聽診器胸件向胸壁加壓可使心包磨擦音增強。當心包積液增多時,心包磨擦音可減弱甚至.消失。
心包磨擦音常發生於風濕性、結核性和化膿性心包炎,也可發生於急性心肌梗死及嚴重尿毒症。
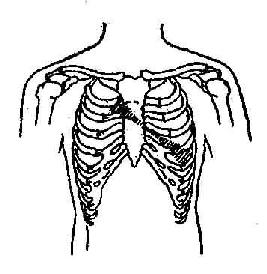
圖8-1-13 二尖瓣關閉不全及主動脈瓣狹窄收縮期雜音示意圖
表8-1-7 心包磨擦音與胸膜磨擦音區別
| 心 包摩 擦 音 | 胸 膜摩 擦 音 |
| 1.與心跳一致 | 1.與呼吸一致 |
| 2.屏氣時不消失 | 2.屏氣時消失 |
| 3.胸骨左緣第三、四肋間最清楚 | 3.胸廓下部及沿腋中線第五~第七肋間最清楚 |
5.心肺性雜音
此可發為收縮期與舒張期兩種。收縮期心肺性雜音主要因心臟增大時,心臟收縮,容積減少,以附近呈現負壓,由肺填充,此時空氣由氣管進入肺泡而產生與心臟收縮期一致的雜音,常出現於心臟與肺臟交界處,多見於心尖區、舒張期心肺雜音主要由於主動脈或肺動脈在舒張期時管腔縮小,位於此處的肺組織因而擴張吸入空氣,於是發生與舒張期一致的雜音。心肺性雜音屬於心外雜音,無重要的臨床意義,但易與心臟雜音相混淆,故應引起注意予以區別。
| 關於「物理診斷學/心臟的聽診」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |