病理生理學/肝性腦病
| 醫學電子書 >> 《病理生理學》 >> 肝臟病理生理學 >> 肝功能不全 >> 肝性腦病 |
| 病理生理學 |
|
|
肝性腦病(hepatic encephalopathy)是指繼發於嚴重肝臟疾患的中樞神經系統機能障礙所呈現的精神、神經綜合病症。它包括從輕度的精神、神經症狀、到陷入深度昏迷的整個過程。早期有性格改變(欣快或沉默少言,煩躁或淡漠);進一步發展,可發生精神錯亂,行動異常,定向障礙(什麼時候、地點、是誰分辨不清),兩手有撲翼樣震顫(讓患者平舉兩上肢,兩手呈撲翼樣抖動);嚴重時發展為嗜睡,昏迷。
肝性腦病常見於急性或亞急性肝壞死(重型病毒性肝炎、中毒)肝硬化和肝癌的晚期,以及一部分門體分流手術後的病人,上述情況造成的肝功能嚴重損害和門體分流是導致肝昏迷的重要原因。肝功能受到嚴重損害,不能消除血液中有毒的代謝產物;由於門腔靜脈分流術或自然形成的側枝循環,使門靜脈中的有毒物質不經過肝臟這個起屏障作用的重要臟器,而進入體循環,從而引起中樞神經系統代謝紊亂。
急性型肝性腦病,起病急驟,迅速出現躁動、譫妄以至昏迷,大多數短期內死亡。多見於重型病毒性肝炎及中毒性肝炎引起的廣泛而急劇的肝細胞破壞。
慢性型肝性腦病,起病較緩,往往有明顯的誘因(如上消化道出血),常在慢性肝疾患(如肝硬化)或門腔靜脈分流術後的基礎上發生。
目錄 |
(一)肝性腦病的發生機理
關於肝性腦病的發病機理至今尚未完全闡明。肝性腦病時腦的形態變化,在急性型除少數可見腦水腫外,大多無特殊的病理形態變化;而在慢性型,特別是有反覆發作史的患者,通常可見明顯的星形細胞肥大和增生;在少數的慢性型特殊病例,可見腦神經元變性和髓鞘脫失現象。由於星形細胞的生理意義還不完全清楚,因此在目前,還很難以腦的形態變化來解釋肝性腦病的發生機理,腦的形態變化和功能變化之間的關係,也還有待進一步的研究。目前認為,肝性腦病時中樞神經系統的機能障礙主要是代謝性的或功能性的,是多種發病因素綜合作用的結果。一般認為與下列因素有關。
1.血氨增多(氨中毒學說theory of ammonia intoxication)正常人血氨濃度低於100微克%,80-90%的肝性腦病的病人,有血氨升高,有的增高到正常人的2-3倍以上(200-500微克%),而且有時還可看到血氨增高與神經精神症状嚴重程度相平行。給動物注入氨化銨可引起中樞神經系統機能障礙。因此血氨增多,可能是肝性腦病發生的一個重要因素。
正常血氨的主要來源、①組織代謝過程中形成的氨,包括胺基酸脫氨基過程中產生的氨以及腎小管上皮細胞內的谷氨醯胺經谷氨醯胺酶水解產生的NH3。由腎小管上皮細胞產生的NH3,除了擴散到腎小管與H+結合形成NH4+,起著排NH4+保鹼的作用外,也有部分氨彌散入血。②腸道內形成的氨。未被吸收的胺基酸以及經腸壁滲入腸腔的尿素,在大腸內經細菌產生的胺基酸氧化酶和尿素酶的作用,產生氨,由腸道吸收入血。正常對氨的處理,絕大部分在肝臟通過鳥氨酸循環形成尿素,再從腎臟排出和經腸壁滲入腸腔(圖15-2),部分氨與谷氨酸合成谷氨醯胺。
(二)血氨增多的原因
1)尿素合成障礙:肝功能不全時,由於代謝障礙,ATP供給不足以及肝內酶系統受損害,導致鳥氨酸循環障礙,尿素合成能力降低,由組織代謝過程中形成的氨及腸道吸收的氨在肝內合成尿素減少,血氨增多(圖15-2)。
2)門體側枝循環形成:肝硬化時,由於門靜脈高壓,門腔靜脈側支循環形成,由腸道吸收門靜脈血的氨,經側支循環繞過肝臟,直接流入體循環,血氨增多(圖15-2)。
3)產氨增多:門脈高壓時,可因胃腸道粘膜於血水腫或膽汁分泌減少,而使消化吸收功能減弱,胃腸運動遲緩,腸內蛋白質及其含氮的分解產物,受細胞作用(腐敗),產氨增多,物別在進食高蛋白膳食或上消化道出血時(每100毫升血液約含15-20克蛋白質,還有尿素),將更加重血氨的升高。
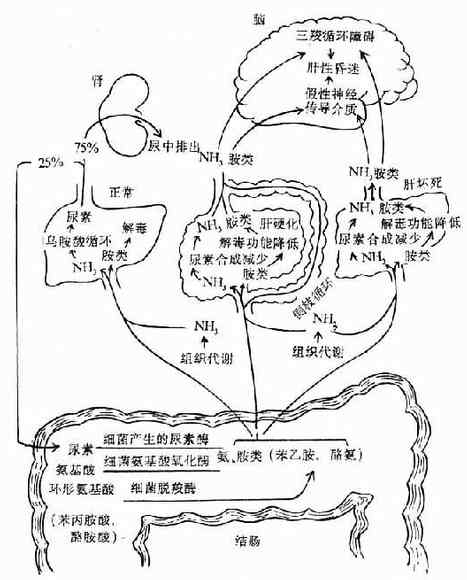
圖15-2 正常人和肝性腦病患者的氨及胺類代謝示意圖
(2)血氨增多對中樞神經系統的損害正常時血氨含量很少,腦組織內少量的氨與α-酮戊二酸在谷氨酸脫氫酶的作用下形成谷氨酸。谷氨酸在谷氨醯合成酶及ATP、Mg++的參與下,再與氨結合形成谷氨醯胺(圖15-3)。谷氨醯胺是運送氨的一種形式,在肝及腎內經谷氨醯胺酶的作用,再分解成谷氨酸和氨。氨在肝內經鳥氨酸循環形成尿素,在腎內形成的NH4+,由腎排出。
血氨增多時,血氨通過血腦屏障進入腦組織的氨增多,氨損傷中樞神經系統機能的機理,至今尚未完全闡明。可能通過下列幾個環節干擾神經細胞代謝(圖15-3):
1)氨與腦細胞中的α-酮戊二酸結合,形成谷氨酸,消耗了大量的α-酮戊二酸。有人認為在一般組織內,α-酮戊二酸用去後,可以很快從血液中得到補充,而腦組織因α-酮戊二酸很難通過血腦屏障,α-酮戊二酸消耗後,不易從血液中得到補充。α-酮戊二酸是三羧酸循環的中間反應物,當α-酮戊二酸減少後,三羧酸循環不能正常進行,ATP生成減少,能量供應不足,不能維持大腦的正常活動,從而產生機能紊亂,以至發生昏迷。
2)在谷氨酸形成過程中,大量消耗了還原型輔酶Ⅰ(NADH),妨礙了呼吸鏈中遞氫過程,ATP生成減少。
3)谷氨酸在谷氨醯胺合成酶及ATP參與下,再與氨結合,形成谷氨醯胺,這樣又大量消耗ATP。
4)高濃度氨對丙酮酸和a-酮戊二酸的脫氫酶系有抑制作用(這可能與維生素B1不能在肝臟有效地轉變成焦磷酸硫胺素有關),影響三羧酸循環,而使ATP生成減少。
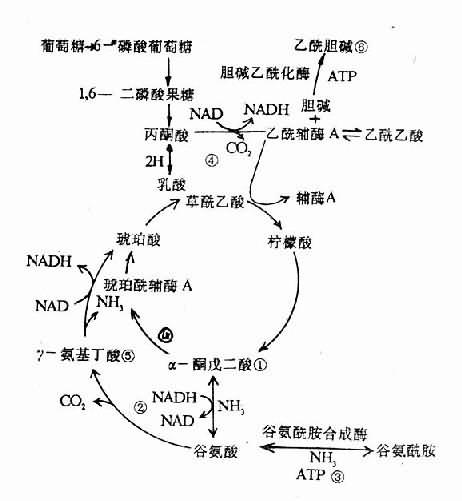
圖15-3 氨干擾腦組織代謝的可能環節①α-酮戊二酸減少,影響三羧酸循環②NADH減少,使呼吸鏈生成ATP減少③谷氨醯胺合成時,消耗ATP④丙酮酸和α-酮戊二酸脫氫酶系受抑制⑤γ-氨基丁酸含量改變⑥乙醯膽鹼減少
5)γ-氨基丁酸生成減少。γ-氨基丁酸是一種中樞抑制性神經遞質,是由谷氨酸經谷氨酸脫羧酶作用脫羧而形成的。當腦中氨增多時,谷氨酸被消耗,因而γ-氨基丁酸形成減少。目前認為肝性腦病時的躁動、精神錯亂、抽搐等神經精神症状與γ-氨基丁酸減少有關。故對興奮型肝性腦病患者,有人主要給予γ-氨基丁酸治療,以制止抽搐和躁動。但也有報導,肝性腦病時γ-氨基丁酸含量增多(可能通過對轉氨酶的抑制,使γ-氨基丁酸不能轉變為琥珀酸半醛),加重中樞的抑制和昏迷。
6)乙醯膽鹼含量減少。高濃度氨抑制丙酮酸的氧化脫羧過程,使乙醯輔酶A生成減少,從而影響乙醯膽鹼的合成。乙醯膽鹼是中樞興奮性神經遞質,它的減少可導致腦功能抑制。
綜上所述,腦內氨濃度的升高主要引起:①能量代謝受干擾,ATP消耗增加和因三羧酸循環受影響而使ATP的生成減少,造成腦內ATP供應不足;②通過對谷氨酸代謝和丙酮酸代謝的干擾,改變了腦內某些神經遞質的濃度和相互平衡關係。
2.假性神經遞質的形成(假遞質學說,theory of false neurotransmitter)由於肝性腦病的病人,不是所有患者都有血氮增多,或經治療後血氨雖已下降,但病人的精神神經症狀並未得到改善,於是有人對氨中毒的觀點提出了懷疑,並認為肝性腦病的發生可能與中樞神經系統正常的神經遞質被假性神經遞質所取代有關。
在我們的食物蛋白中,包含一些芳香族胺基酸,如苯丙氨酸及酪氨酸,經腸內細菌脫羧酶的作用,形成苯乙胺及酪胺。這些胺類物質從腸道吸收,經門靜脈到達肝臟,經肝臟單胺氧化酶的作用氧化分解,而被清除(圖15-4,15-5)。
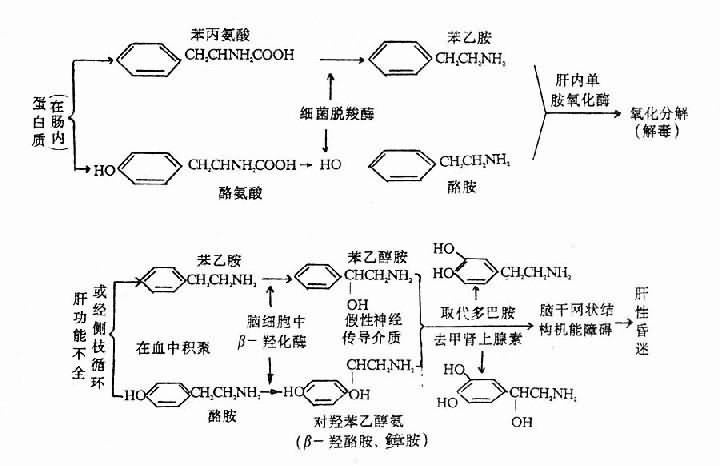
圖15-4 假性神經遞質的形成
肝功能不全時,由於肝臟解毒功能降低,或經側枝循環,使血液中的苯乙胺及酷胺積聚,隨體循環進入腦組織,在腦細胞內經非特異性的β-羥化酶的作用,在側鏈β位置上被羥化,形成苯乙醇胺和對羥苯乙醇胺(鱆胺)。
當腦組織中的苯乙醇胺及對羥苯乙醇胺增多,特別是在腦幹網狀結構中,由於苯乙醇胺和對羥苯乙醇胺在結構上與腦幹網狀結構以及黑質、紋狀體的正常遞質去甲腎上腺素和多巴胺很相似,於是發生竟爭,而被兒苯酚胺能神經元所攝取、貯存,並作為神經遞質釋放出來。腦中苯丙氨酸還具有抑制酪氨酸羥化酶的作用,使多巴胺和去甲腎上腺素生成減少,由於苯乙醇胺和對羥苯乙醇胺的作用遠不如正常遞質強(如羥苯乙醇胺的作用不到去甲腎上腺素的1/50),因而不能產生正常的效應,故稱為假性神經遞質(falseneurotransmitter),使腦組織中這類神經細胞功能失常。腦幹網狀結構中,此類兒苯酚胺能神經元的上行神經纖維屬於非特異性投射系統,經丘腦後再向大腦處於覺醒狀態有關,故當其功能失常時,可導致昏迷。而大腦基底核內有關神經元的功能失常,造成錐體外系失調,可能與撲翼樣震顫的發生有關。
在一些肝性腦病的患者,採用左旋多巴治療(去甲腎上腺素及多巴胺不易通過血腦屏障),由於增加了中樞神經系統內兒茶酚胺的合成與貯存,在恢復神志上常有明顯效果,但只有短時清醒的效應。
3.胰島素、血漿胺基酸失衡學說(theory of insulin, plasma amino acid inbalance)正常血漿及腦內各種胺基酸的含量有適當的比例。近年來證實,肝臟受損害時,許多胺基酸的含量有變化,其中主要有芳香族胺基酸(苯丙氨酸、酪氨酸、色氨酸)增多,支鏈胺基酸(纈氨酸、亮氨酸、異亮氨酸)減少。
肝功能不全時,苯丙氨酸、酪氨酸和色氨酸在肝內分解代謝發生障礙,致血液和腦組織內苯丙氨酸、酪氨酸和色氨酸含量增多。苯丙氨酸和酪氨酸則在腦組織內形成假性神經遞質(圖15-5)。色氨酸則在腦組織內經色氨酸羥化酶和5-羥色氨酸脫羥酶的作用,生成過多的5-羥色胺。5-羥色胺是中樞神經系統中的一個抑制性遞質,是去甲腎上腺素的拮抗物。腦中的5-羥色胺大量集中在腦幹的中縫核(此神經核與睡眠有關),腦內5-羥色胺增高可引起睡眠,故認為它可能是引起肝性昏迷的一個重要原因。
芳香族胺基酸為什麼進入腦增多呢?目前認為芳香族胺基酸與支鏈胺基酸都是在正常pH下不電離的胺基酸,它們通過血腦屏障是由同一載體轉運的,因此它們之間有競爭作用。肝功能不全病人,血中支鏈胺基酸濃度降低,其競爭力量減弱,芳香族胺基酸爭得載體而入腦的機會就增多。
酪氨酸在腦內的濃度升高,使腦內對羥苯乙醇胺生成增多。苯丙氨酸的升高,使腦內苯乙醇胺生成增加,而且高濃度的苯丙氨酸對酪氨酸羥化酶有抑制作用,阻礙多巴和多巴胺以及去甲腎上腺素的生成,而有利於對羥苯乙醇胺的生成(圖15-5)。
嚴重肝損害病人血中支鏈胺基酸為什麼會降低呢?原因是血中胰島素濃度升高。正常胰島素在肝臟失活,一次循環,門靜脈中的胰島素就可被肝臟清除40-50%。以此維持血中胰島素於一定水平。支鏈胺基酸的分解代謝主要在骨骼肌和腎臟等組織中進行,而肝臟處理支鏈胺基酸的能力極為有限。當肝功能受損時,血中島素因清除減少而增多。胰島素不僅有降低血糖的作用,還能增加肌肉對支鏈胺基酸的攝取和分解,使血中支鏈胺基酸濃度降低。
肝功能不全,一方面由於芳香族胺基酸分解代謝障礙,使血漿芳香族胺基酸含量增多;另一方面血中胰島素升高,使血液支鏈胺基酸含量減少,結果芳香族胺基酸進入腦組織增多,在腦組織內生成假性神經遞質和過多的5-羥色胺,兒茶酚胺生成減少和兒茶酚胺能神經元功能降低,而引起中樞神經系統功能障礙,這就是肝性腦病的胰島素、血漿胺基酸失衡學說的主要論點。
血漿胺基酸譜(plasma aminogram),除上述六種胺基酸有變化外,還有其他胺基酸的變化,如甲硫氨酸、門冬氨酸、谷氨酸含量增多等。
血漿胺基酸的變動不僅表現為胺基酸絕對值的變化,而且表現為胺基酸的克分子比率(molar ratio)的變化。正常人,(纈+亮+異亮)/(苯丙+酷氨酸)的平均克分子比率為3.0-3.5,而在有肝性腦病患者,其比率明顯降低,可降到1.0以下(表15-1)。若用中性氧基酸混合液將此比率矯正到3-3.5,則中樞神經系統功能可得到改善,神志恢復。無腦病的慢性肝病患者也有上述克分子比率的變化,因此,某些研究者試圖糾正血漿胺基酸比例來治療肝性腦病,例如輸注特製的胺基酸葡萄糖混合液,其中支鏈胺基酸含量高而芳香族胺基酸含量低,使之有利於糾正已經失衡了的血漿胺基酸譜,以改善中樞神經系統的功能。動物實驗證明,給肝昏迷動物輸注特製的胺基酸平衡液,使失衡的比值恢復正常,動物也隨之蘇醒。
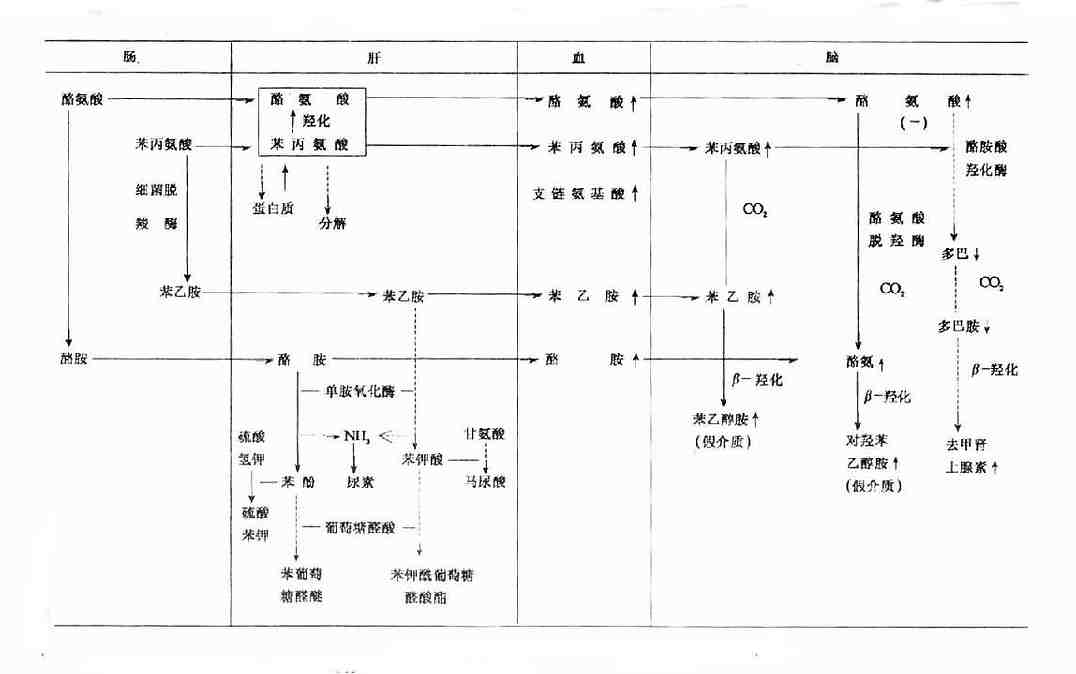
圖15-5 假遞質生成過程
→:減弱 ↑:升高 ↓減低 (—):抑制
表15-1 肝性腦病病人的血漿胺基酸含量的變化
| 對 照 組 | 肝硬化組 | 肝昏迷組 | |
| 總色氨酸(微克分子%) | 4.7±0.5 | 4.4±0.3 | 2.8±0.3 |
| 游離色氨酸(微克分子%) | 0.43±0.03 | 0.54±0.05 | 1.94±0.23 |
| 纈氨酸(微克分子%) | 22.6±2.3 | 13.5±1.5 | 13.4±1.3 |
| 異亮氨酸(微克分子%) | 7.2±0.5 | 3.7±0.3 | 4.3±0.3 |
| 亮氨酸(微克分子%) | 12.4±1.3 | 9.4±0.5 | 7.7±0.5 |
| 苯丙氨酸(微克分子%) | 6.1±0.4 | 6.7±0.3 | 9.5±0.9 |
| 酪氨酸(微克分子%) | 6.1±0.3 | 10.1±1.3 | 19.6±0.9 |
| 蛋氨酸(微克分子%) | 5.1±0.2 | 8.5±0.5 | 9.1±0.5 |
| 游離脂肪酸(毫克當量/升) | 0.63±0.06 | 0.83±0.06 | 1.04±0.05 |
| 白蛋白(毫克%) | 4.1±0.1 | 3.7±0.1 | 2.3±0.3 |
4.短鏈脂肪酸中毒學說(theory of short chain fatty caid intoxication)肝病患者的血及腦脊液中,某些短鏈脂肪酸(指4-10碳原子的低級脂肪酸)含量較高;在肝性腦病患者的血液中,其濃度特別高。將大量短鏈脂肪酸給動物注射可引起昏迷。因此有人認為短鏈脂肪酸增多與肝病的發生有關。正常從腸道吸收的短鏈脂肪酸在肝內進行氧化分解;肝功能嚴重損害及門體分流存在時,可大量出現於血循環,並進入腦組織中。腦電圖變化的研究表明,短鏈脂肪酸主要作用於腦幹網狀結構。關於短鏈脂肪酸對腦的損害機制,目前還不清楚。主要材料來自離體實驗。①在體外,高濃度的短鏈脂肪酸對氧化磷酸有解偶聯作用,使ATP生成減少;②直接與神經細胞膜或突觸部位的某些成分結合,從而影響神經的電生理效應;③在突觸處與正常神經遞質(如多巴胺等)結合,從而干擾正常腦功能。
5.其它除上述因素較重要外,下面一些因素在肝性腦病的發生中,可能也起一定的作用。
(1)嚴重的肝功能不全時,由於血糖降低(特別是空腹時),腦組織能量供應不足,可促使肝性腦病的發生。
(2)電解質代謝紊亂及酸鹼平衡失調。
1)低血鉀:肝病病人常因飲食減少,腹瀉,放腹水,特別是長期使用利尿劑(如雙氫克尿噻等),使鉀攝入不足,丟失過多。低血鉀可以引起中樞神經系統興奮性降低,嚴重的可以發生昏迷。
2)鹼中毒:肝功能不全時,可能由於血氨增多,氨剌激呼吸中樞,使呼吸中樞興奮,換氣過度,而出現呼吸性鹼中毒。低血鉀時伴有代謝性鹼中毒。血液的pH正常時,只有4%的NH3呈游離狀態,96%是成離子狀態的NH4+,NH4+容易通過細胞膜,進入腦細胞。當血液的pH值增高時,則下面的反應
![]()
朝著NH3的方向進行。因此,隨著血液pH值的增高,游離的NH3增多,大量的NH3進入腦細胞,促使肝性腦病的發生。
3)代謝性酸中毒:肝功能不全時,促進丙酮酸氧化脫羧的脫氫酶的輔酶,如焦磷酸硫胺素(在肝內合成)合成減少,於是丙酮酸氧化脫羥過程障礙,三羥酸循環不能正常進行,丙酮酸堆積,乳酸生成增多,同時乳酸在肝內合成糖元的功能也降低。由於血液中丙酮酸和乳酸增多,引起代謝性酸中毒。酸中毒時,腦組織氧化過程受抑制,能量供應不足,可以發生昏迷。
綜上所述,肝性腦病主要是由腦性毒物在體內增多,作用於中樞神經系統的結果,而在肝病時,腦對一些毒物的敏感性增加,更促進了腦病的發生。慢性肝功能不全的患者,鎮靜劑、感染、電解質紊亂、缺氧等因素,易引起昏迷。腦的敏感性升高,可能與腦長期受各種毒物剌激或肝臟提供的某些物質(如白蛋白)減少有關。
(三)肝性腦病發生的誘因
1.出血肝硬化時上消化道出血(如食道靜脈破裂)、外傷、手術、產後大出血等,往往促使肝性腦病的發生。可能是由於循環血量減少,肝臟血液供應不足,發生缺氧,肝細胞進一步受損害,引起肝功能衰竭。腦組織也因缺血、缺氧,使腦細胞的代謝和機能障礙。如果為消化道大出血,血液在腸腔內分解生成氨增多,使血氨增高。
2.感染肝臟病患者如果合併肺炎、膽囊炎、胃腸道感染時,可能由於細菌及其毒素侵入肝臟,加重肝細胞的變性壞死及肝功能減退,往往可以促使肝性腦病的發生。
3.腹腔穿剌放液肝臟病患者有腹水,如果放液量過多或過速,由於腹腔內壓突然降低,門靜脈系統淤血,流入肝臟的血液減少,引起肝臟缺氧,肝細胞進一步受損害;或因放液丟失電解質過多,都可促使肝性腦病的發生。
4.藥物損害麻醉及鎮靜藥(特別是巴比妥類及嗎啡)使用過多、飲酒等、都可以增加肝臟的負擔,加重肝臟的損害,促使肝性腦病的發生。
5.進食蛋白質過量及口服銨鹽
臨床上常根據上述肝性腦病發生的機理及誘發因素,採取預防和治療措施:
(1)避免或糾正各種誘發肝性腦病的因素。
(2)降低血液中氨及胺類的措施:以糖類食物為主,禁用高蛋白飲食,減少氨及胺類的來源;採用清潔灌腸或口服硫酸鎂導瀉,使腸腔內容物迅速排出;口腔或灌腸給予不易吸收的廣譜抗菌素如新黴素等,抑制腸內細菌的繁殖,使氨及胺類產生減少;採用谷氨酸鈉或谷氨酸鉀靜脈注入,降低血氨;採用左旋多巴治療,增加中樞神經系統內兒茶酚胺的合成和貯存,恢復神經的正常功能。目前已有人研究人工肝臟輔助裝置,即將病人的血液流經一種透析膜或吸附劑灌流裝置,以清除血液中某些有害物質。
(3)低血糖時,補充葡萄糖。
(4)及時糾正電解質及酸鹼平衡失調。
參看
| 關於「病理生理學/肝性腦病」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |