呼吸病學/支氣管哮喘
| 醫學電子書 >> 《呼吸病學》 >> 支氣管哮喘 |
| 呼吸病學 |
|
|
【總論】
支氣管哮喘(bronchial asthma,簡稱哮喘),是一種以嗜酸粒細胞、肥大細胞反應為主的氣道變應性炎症(allergic airway inflammation,AAI)和氣道高反應性(broncho-hy-perreactivity,BHR)為特徵的疾病。易感者對此類炎症表現為不同程度的可逆性氣道阻塞症状。臨床上表現為反覆發作性伴有哮鳴音的呼氣性呼吸困難、胸悶或咳嗽,可自行或治療後緩解。若長期反覆發作可使氣道(包括膠原纖維、平滑肌)重建,導致氣道增厚與狹窄,成為阻塞性肺氣腫。
全球約有1億6千萬患者,各地患病率約1%-5%不等,我國患病率接近1%,半數在12歲以前發病,成人男、女患病率大致相同。約20%的患者有家族史。
【病因和發病機制】
有過敏體質的人接觸抗原後,在B細胞介導下,漿細胞產生lgE,後者附著在肥大細胞上。當再次接觸抗原時,鈣離子進入肥大細胞內,細胞釋放組胺、嗜酸粒細胞趨化因子(ECF)等,使平滑肌立即發生痙攣,此為速發性哮喘反應(immediateasthmatic reaction,IAR)(圖2-4-1)。更常見的是不少患者在接觸抗原數小時乃至數10小時後方始發作哮喘,稱為遲發性哮喘反應(late asthmaticreaction,LAR),這是氣道變應性炎症(AAI)的結果(圖2-4-1)。此時,支氣管壁內(以及支氣管肺泡灌洗液內)有大量炎性細胞(巨噬細胞、嗜酸粒細胞、中性粒細胞等),釋放出多種炎性遞質,如白三烯(LTS)、前列腺素(PGS)、血栓素(TX)及血小板活化因子(PAF)等,引起微小血管滲漏、支氣管粘膜水腫、腺體分泌增加,以及滲出物阻塞氣道,有的甚至形成粘液栓,導致通氣障礙和BHR(圖2-4-2)AAT還表現在氣道上皮損傷,神經末梢暴露,受炎性因子作用後,釋放神經肽(NK)、P物質(SP)等,進一步加重粘膜水腫、腺體分泌和支氣管平滑肌痙攣。
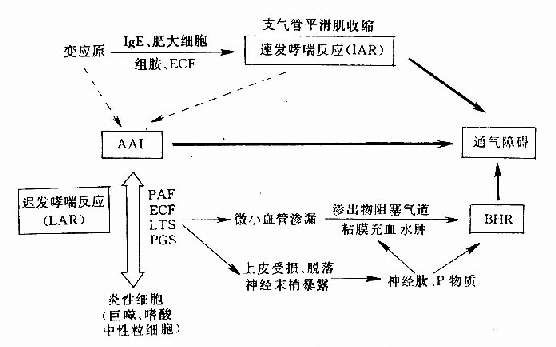
圖2-4-1 支氣管哮喘發病機理示意圖

圖2-4-2 AAI及BHR引起的氣道狹窄
以往認為氣道平滑肌收縮引起氣道狹窄是引起哮喘的唯一原因,因而治療主旨在於解除支氣管痙攣。現在認識到PAF等遞質引起氣道粘膜水腫、炎性細胞浸潤、腺體分泌增中、粘液纖毛清除功能障礙,加上管腔內粘液栓阻塞也是哮喘發作的重要機制。因此,治療時除強調解痙外,還要兼顧針對非特異性的AAI用藥。這對於LAR尤為重要。
【病理】
肺泡高度膨脹,屍檢時打開胸腔肺不萎陷。切開後可見大多數氣管分支至終末支氣管內有大量膠樣栓充填。組織學檢查見支氣管平滑肌肥厚、粘膜及粘膜下血管增生、粘膜水腫、上皮脫落、基膜顯著增厚,支氣管有嗜酸粒細胞、中性粒細胞和淋巴細胞浸潤。
【臨床表現】
根據有無過敏原和發病年齡的不同,臨床上分為外源性哮喘和內源性哮喘(圖2-4-1)。外源性哮喘常在童年、青少年時發病,多有家族過敏史,為Ⅰ型變態反應。內源性哮喘則多無已知過敏源,在成年人發病,無明顯季節性,少有過敏史,可能由體內感染灶引起。
表2-4-1 外源性、內源性哮喘的區別
| 外源性 | 內源性 |
| 有已知的過敏原 | 無已知的過敏原 |
| 過敏原皮試陽性 | 皮試陰性 |
| lgE測定多增多 | lgE正常或偏低 |
| 常在童年、青少年發病 | 多在成年人發病 |
| 間歇性發作 | 多持續性發作 |
| 多有過敏史 | 少有過敏史(7%) |
| 家族過敏史多見 | 家族過敏史少見(20%) |
| 多有明顯季節性 | 可常年發作 |
| 嗜酸粒細胞增多 | 嗜酸粒細胞正常或稍增 |
無論何種哮喘,輕症可以逐漸自行緩解,緩解期無任何症状或異常體征。發作時,則出現伴有哮鳴音的呼氣性呼吸困難,每分鐘呼吸常在28次以上,脈搏110次以上(表2-4-2)。有時嚴重發作可持續一二天之久,稱為「重症哮喘」。危重病人呼吸肌嚴重疲勞,呈腹式呼吸(矛盾呼吸),出現奇脈。病人不能活動,一口氣不能說完一句話,胸部呼吸音消失,呼吸和脈搏都更快,血壓下降,大汗淋離,嚴重脫水,神志焦躁或模糊,急需正確處理。
表2-4-2 哮喘發作時病情分度
| 輕 | 中 | 重 | 危重(呼吸停止) | |
| 氣短 | 步行時 | 稍事活動時 | 休息時 | |
| 體位 | 可平臥 | 喜坐位 | 前弓位 | |
| 談話方式 | 成句 | 欄位 | 字詞 | 不能講話 |
| 精神狀態 | 可能有焦慮/尚安靜 | 時有焦慮或煩躁 | 常有焦慮或煩躁 | 嗜睡或意識模糊 |
| 出汗 | 無 | 有 | 大汗淋漓 | |
| 呼吸頻率 | 增加 | 增加 | 常>30次/分 | |
| 輔助肌肉活動及胸骨凹陷 | 常無 | 常有 | 常有 | 胸腹部矛盾運動 |
| 哮鳴 | 中度,常見於呼氣末期 | 響亮 | 常響亮 | 無 |
| 脈率/分 | <100 | 100-120 | >120 | 心動徐緩 |
| 奇脈 | 無,1.33kPa (10mmHg) |
可有,1.33-3.33kPa (10-25mmHg) |
常有,>3.33kPa (25mmHg) (成人才 |
若無,提示呼吸肌肉疲勞 |
| 初用支氣管舒張劑後的PEF 占預計值或本人最 高值的百分率 |
高於70%-80% | 大約50%-70% | <50% 成人<100L/min或反應持續<2h |
|
| PaO2(吸入空氣) 和(或) |
正常 通常不需此項 檢查 |
>8kPa (60mmHg) |
<8kPa (60mmHg) 可有紫紺 |
|
| PaCO2 | <6kPa(45mmHg) | <6kPa (45mmHg) |
>6kPa (45mmHg) 可能呼衰 |
|
| SaO2%(吸入空氣) | >95% | 91%-95% | <90% |
注 多個參數可同時出現,但不一定全部均有。
【實驗室和其他檢查】
一、血液常規檢查
發作時可有嗜酸粒細胞增高。如並發感染可有白細胞總數增高,分類中性粒細胞比例增高。
二、痰液檢查
塗片在顯微鏡下可見較多的嗜酸粒細胞,尖棱結晶(Charcort-Leyden結晶體),粘液栓(Curschmann螺旋體)和透明的哮喘珠(Laennec珠)。如合併呼吸道細菌感染,痰塗片革蘭染色、細菌培養及藥物敏感試驗有助於病原菌診斷及指導治療。
三、呼吸功能檢查
在哮喘發作時有關呼氣流速的全部指標均顯著下降,一秒鐘用力呼氣量(FEV1)、一秒鐘用力呼氣量佔用力肺活量比值(FEV1/FVC%)、最大呼氣中期流速(MMFR)、25%與50%肺活量時的最大呼氣流量(MEF25%與MEF50%)以及呼氣流速峰值(PEFR)均減少。緩解期可逐漸恢復。有效的支氣管舒張劑可使上述指標好轉。可有肺活量減少、殘氣容積增加、功能殘氣量和肺總量增加,殘氣占肺總量百分比增高。
四、血氣分析
哮喘發作時如有缺氧,可有PaO2降低,由於過度通氣可使PaCO2下降,pH值上升,表現呼吸性鹼中毒。如重症哮喘,氣道阻塞加重,可使CO2瀦留,PaCO2上升,表現呼吸性酸中毒。如缺氧明顯,可合併代謝性酸中毒。
五、胸部X線檢查
早期在哮喘發作時可見兩肺透亮度增加,呈過度充氣狀態;在緩解期多無明顯異常。如並發呼吸道感染,可見肺紋理增加及炎性浸潤陰影。同時要注意肺不張、氣胸或縱隔氣腫等併發症的存在。
六、特異過敏原的補體試驗
可用放射性過敏原吸附試驗(RAST)測定特異性lgE,過敏性哮喘患者血清lgE可較正常人高2-6倍。在緩解期檢查可判斷過敏原,但應防止發生過敏反應。或用嗜鹼粒細胞組胺釋放試驗計算組胺釋放率,>15%為陽性。也可測定血液及呼吸道分泌中lgE、lgA、lgm 等免疫球蛋白。
七、皮膚敏感試驗
在哮喘緩解期用可疑的過敏原作皮膚劃痕或皮內試驗,有條件的作吸入激發試驗,可作出過敏原診斷。但應注意高度敏感的患者有時可能誘發哮喘和全身反應,甚至出現過敏性休克。須密切觀察,及時採取相應處理。
【診斷】
根據有反覆發作的哮喘史,發作時有帶哮鳴音的呼氣性呼吸困難,可自行緩解或支氣管解痙劑得以緩解等特徵,以及典型的急性發作症状和體徵聘,除外可造成氣喘或呼吸困難的其他疾病,一般診斷並不困難,但過敏原常不明確。
對不典型或輕症哮喘可用激發試驗證實氣道高反應性的存在。通常用組胺或乙醯甲膽鹼作霧化吸入,測定吸入前後通氣功能的改變。FEV1在吸入10min時下降>20%所需的組胺吸入量(<7.8umol為組胺激發陽性)。90%以上哮喘患者激發試驗為陽性。但氣道反應性增高,並非都是哮喘,必須排除其他呼吸道炎症。
【鑒別診斷】
一、心原性哮喘
心原性哮喘常見於左心心力衰竭,發作時的症状與哮喘相似,但心原性哮喘多有高血壓、冠狀動脈粥樣硬化性心臟病、風心病二尖瓣狹窄等病史和體征。陣陣咳嗽,常咳出粉紅色泡沫痰,兩肺可聞廣泛的水泡音和哮鳴音,左心界擴大,心率增快,心尖部可聞奔馬律。病情許可作胸部X線檢查時,可見心臟增大,肺淤血征,有助於鑒別,若一時難以鑒別可注射氨茶鹼緩解症状後進一步檢查,忌用腎上腺素或嗎啡,以免造成危險。
多見於中老年人,有慢性咳嗽史,喘息長年存在,有加重期。有肺氣腫體征,兩肺常可聞及水泡音。
三、支氣管肺癌
中央型肺癌導致支氣管狹窄或伴有感染時或類癌症候群,可出現喘鳴或類似哮喘樣呼吸困難、肺部可聞及哮鳴音。但肺癌的呼吸困難及哮鳴症状進行性加重,常無誘因,咳嗽可有血痰,痰中可找到癌細胞,胸部X線攝片、CT或MRI檢查或纖維支氣管鏡檢查常可明確診斷。
四、變態反應性肺浸潤
見於熱帶性嗜酸粒細胞增多症、肺嗜酸粒細胞增多性浸潤、外源性變態反應性肺泡炎等。致病原因為寄生蟲、原蟲、花粉、化學藥品、職業粉塵等,多有接觸史,症状較輕,病人常有發熱,胸部X線可見多發性,此起彼伏的淡薄斑片浸潤陰影,可自行消失或再發。肺組織活檢也有助於鑒別。
【併發症】
發作時可並發氣胸、縱隔氣腫、肺不張;長期反覆發作和感染可並發慢性支氣管炎、肺氣腫、支氣管擴張、間質性肺炎、肺纖維化和肺原性心臟病。
【防治】
防治原則包括消除病因、控制急性發作、鞏固治療、改善肺功能、防止複發、提高病人的生活質量。根據病情,因人而異,採取綜合措施。
一、消除病因
應避免或消除引起哮喘發作的變應原和其他非特異性刺激,去除各種誘發因素。
二、控制急性發作
哮喘發作時應兼顧解痙、抗炎、去除氣道粘液栓,保持呼吸道通暢,防止繼發感染。一般可單用或聯用下列藥物。
(一)擬腎上腺素藥物 β腎上腺素能受體興奮劑有極強的支氣管舒張作用。該類藥物主要通過興奮β受體,激發腺苷酸環化酶,增加cAMP的合成,提高細胞內cAMP的濃度,舒張支氣管平滑肌,穩定肥大細胞膜。後一種作用較色苷酸二鈉強。對IAR療效顯著,而對LAR無效。久用或用量過大,副作用嚴重,主張與皮質激素類合用。
此類藥物包括麻黃素、腎上腺素、異丙腎上腺素等對α、β1和β2受體有多種效應,目前已逐漸被β2受體興奮劑所代替。常用的β2受體興奮劑有沙丁胺醇(salbutamol),每次-4mg,每日3次;或氣溶膠、霧化溶液和干松劑吸入,每次-0.2mg,每日-3次;特布他林(terbutaline),2.5mg,口服2-3次,氯丙那林(chlorprenaline)每次-5.0mg,口服3次,或噴霧吸入,每次-0.2mg;奧西那林(orciprenaline)每次-20mg,口服3次,皮下或肌注,每次-1.0mg,也可氣霧吸入;丙卡特羅(procaterol)等。這些藥物可在數分鐘內起效,緩解症状迅速,可持續3-6h;久用可使β2受體敏感性降低,可使氣道高反應性加重,可能是近些年來哮喘死亡率增加的原因之一。此外少數病人可有頭痛、頭暈、心悸、手指顫抖等副作用,停藥或堅持一段時間用藥後可消失;也有耐藥性產生,停藥1-2周後可恢復敏感性。近年來長效β2興奮劑問世,如volmax、broxaterol口服,formaterol、salmoterol吸入,這些製劑效力可維持12h以上,對夜間發作者較為適用,且不引起BHR的加重,同時可抑制組胺等的釋放,故有一定的抗炎作用。
(二)茶鹼(黃嘌呤)類藥物 傳統認為茶鹼是通過抑制磷酸二脂酶(PDE),減少cAMP的水解而起作用。但現已證明,試管內抑制PDE所需茶鹼濃度遠遠高於有效的血漿茶鹼濃度,故難以完全按此機制進行解釋。研究表明,茶鹼有抗炎作用,能穩定和抑制肥大細胞,嗜酸粒細胞,中性粒細胞和巨噬細胞,能拮抗腺苷引起的支氣管痙攣,能刺激腎上腺髓質和腎上腺以外的嗜鉻細胞釋放兒茶酚胺,能增加健康的或疲勞的膈對低刺激的收縮力。不僅以IAP有效對LAR保護作用更強。茶鹼的臨床療效與血藥濃度有關,最佳治療血漿茶鹼濃度為10-20mg/L,但當大於25mg/L時即可能產生毒性反應。血漿茶鹼的半衰期個體差異很大,心、肝、腎功能不全或合用紅霉素、喹諾酮類抗菌藥、西米替丁時可延長茶鹼的半衰期,故應提供監測血漿或唾液茶鹼濃度,及時調整茶鹼的用量。若不能作血藥濃度監測,用藥前要了解最近有無應用茶鹼類的藥物史。氨茶鹼臨床常用口服量為0.1g,每日3次,多數人達不到有效血漿濃度。0.25g加於10%葡萄糖20-40ml靜脈緩慢注射,如果過快或濃度過大可造成嚴重心律失常,甚至死亡。氨茶鹼每日總量一般不超過0.75g為宜。口服茶鹼緩釋片或氨茶鹼控釋片的血漿茶鹼半衰期為12h左右,可延長藥效時間,每12h服藥一片常能維持理想的血藥濃度。
(三)抗膽鹼能類藥物 常用藥物有阿托品、東莨菪鹼、654-2和異丙托溴銨(ipratropium bromide)等,可以減少cGMP濃度,使生物活性物質釋放減少,有利於平滑肌鬆弛。本藥片劑和霧化劑均可有一定的效果。副作用有口乾、痰粘稠不易咳出,尿瀦留和瞳孔散大等。霧化吸入可以減少副作用,異丙托溴銨吸入一次-40ug,每日-4次,見效快,可維持4-6h。偶有口乾的副作用。
(四)鈣拮抗劑 地爾硫草、維拉帕米、硝苯吡啶口服或吸入可達到阻止鈣進入肥大細胞,以緩解支氣管收縮,對運動性哮喘有較好效果。
(五)腎上腺糖皮質激素(簡稱激素) 哮喘(特別是LAP)反覆發作與氣道炎症反應有關,而氣道炎症又使氣道反應性增高。激素可以預防和抑制炎症反應,降低氣道反應性和抑制LAP。並能抑制磷酸脂酶A2,阻止LTS、PGS、TX和PAF的合成;抑制組胺酸脫羧酶,減少組胺的形成;增加β受體和PGE受體的數量;減少血漿素原激活劑的釋放及彈性蛋白和膠原酶的分泌;抑制支氣管腺體中酸性粘多糖的合成;促使小血管收縮,增高其內皮的緊張度,從而減少滲出和炎症細胞的浸潤等。激素治療哮喘的作用諸多,是目前最有效的藥物,但由於長期使用副作用較多,故不可濫用。一般用於哮喘急性嚴重發作或持續狀態;經常反覆發作而不能用其他平喘藥物控制而影響生活;哮喘患者需手術時,估計可能有腎上腺皮質功能不足者。危重者可先靜脈注射琥珀酸氫可的松100-200mg,然後用100-200mg或地塞米松10-20mg加入500ml液體中靜脈滴注。每日用量視病情而定,一般可重複2-4次。如果口服潑尼松,可每天早晨頓服30-40mg。用藥時間超過5天以上應逐漸減量然後停藥。激素合成劑如二丙酸培氯米松(beclomethasonedipropionate)氣霧劑或乾粉吸入,每次-200ug,每日-4次,可預防複發,鞏固療效。
(六)色甘酸二鈉(disodium cromoglycate) 有穩定肥大細胞膜,阻止其脫顆粒和釋放介質;降低呼吸道末梢感受器的興奮性或抑制迷走神經反射弧的傳入支;降低氣道高反應性。對嗜鹼粒細胞膜亦有保護作用。此藥每一膠囊含20mg,放入一特製噴霧器內吸入,每日-4次。
(七)酮替芬(ketotifen) 能抑制肥大細胞、嗜鹼粒細胞、中性粒細胞等釋放組胺和慢反應物質,對抗組胺,乙醯甲膽鹼、激肽、5-HT、PAF和慢反應物質的致痙作用,降低氣道高反應性,增強β受體激動劑舒張氣道的作用,預防和逆轉β受體,激動劑的快速耐受性,對LAP和IAR均有效。本品在發作期前2周服用,每日2次,每次-2mg,口服6周如無效可停用。主要副作用是嗜睡、倦怠。
三、促進排痰
痰液阻塞氣道,增加氣道阻力,加重缺氧,使炎性介質產生增加,進一步使氣道痙攣,因此排痰,屬重要治療措施之一。
(一)祛痰劑 溴已新8-16mg,日服3次,或氯化銨合劑10ml,日服3次。
(二)氣霧吸入 濕化氣道,稀釋痰液,以利排痰。可選用溴已新4mg或乙醯半胱氨酸0.1-0.2g,或5%碳酸氫鈉等霧化吸入。
(三)機械性排痰 在氣霧濕化後,護理人員注意翻身拍背,引流排痰,必要時可用導管協助吸痰。
(四)積極控制感染 感染可誘發哮喘,哮喘也可繼發感染。經過上述處理哮喘未緩解者,常需選用抗生素,根據藥敏選用或者經驗用藥。
四、重度哮喘的處理
病情危重、病情複雜,必須及時合理搶救。
(一)補液 根據失水及心臟情況,靜脈給予等滲液體,每日用量2500-3000ml,糾正失水,使痰液稀薄。
(二)糖皮質激素 適量的激素是緩解支氣管哮喘嚴重發作的有力措施。一般用琥珀酸氫可的松靜脈滴注,每日用量300-600mg,個別可用1000mg,或用甲基潑尼松琥珀酸鈉靜脈注射或靜脈滴注,每日量40-80mg。
(三)氨茶鹼靜脈注射或靜脈滴注 如果病人8-12h內未用過茶鹼類藥,可用氨茶鹼0.25g,生理鹽水40ml靜脈緩慢注射,15min以上注射完畢。1-2h後仍不緩解,可按每小時0.75mg/kg的氨茶鹼作靜脈滴注,或作血漿茶鹼濃度監測,調整到至血藥濃度10-20mg/L。每日總量不超過1.5g。如果近6h內已用過茶鹼類者,則按維持量靜脈滴注。
(四)β2受體興奮劑霧化吸入。或用H1受體拮抗劑(如異丙嗪),或用抗膽鹼藥(如山莨菪鹼)。
(五)抗生素 患者多伴有呼吸道感染,應選用抗生素。
(六)糾正酸中毒 因缺氧、進液量少等原因可並發代謝性酸中毒。可用5%碳酸氫鈉靜脈滴注或靜脈注射,常用量可用下列公式預計。
所需5%碳酸氫鈉毫升數=[正常BE(mmol/L)一測定BE(mmol/L)]×體重(kg)×0.4
式中正常BE一般以-3mmol/L計。
(七)氧療 一般給予鼻導管吸氧,如果嚴重缺氧,而PaO2<35mmHg則應面罩或鼻罩給氧,使PaO2>60mmHg。如果仍不能改善嚴重缺氧可用壓力支持機械通氣。適應證為,全身情況進行性惡化,神志改變,意識模糊,PaO2<7.89kPa(60mmHg),PaCO2>6.67kPa(50mmHg)。
(八)注意糾正電解質紊亂 部分病人可因反覆應用β2興奮劑和大量出汗出現低鉀低鈉,不利呼吸肌發揮正常功能,必須及時補充。
五、緩解期治療
目的是鞏固療效,防止或減少複發,改善呼吸功能。
(一)脫敏療法 針對過敏原作脫敏治療可以減輕或減少哮喘發作,一般用1:5000、1:1000、1:100等幾種濃度,劑量從低濃度0.05-0.1ml開始皮內注射,每周1-2次,每周增加0.1ml至0.5ml後,增加一個濃度注射,15周為一療程。連續1-2療程,連續數年。但要注意製劑的標準化和可能出現的嚴重全身過敏反應和哮喘的嚴重發作。
(二)色甘酸二鈉、必可酮霧化劑吸入、酮替酚口服,有較強的抗過敏作用,對外源性哮喘有較好的預防作用。其他如阿司咪唑(astemizole)、特非那定(terfenadine)、曲尼斯特(tranilast)等均屬H1受體拮抗劑,且無中樞鎮靜作用,可作預防用藥。
(三)增強體質,參加必要的體育鍛煉,提高預防本病的衛生知識,穩定情緒等。
【預後】
合理治療,可減輕發作或減少發作次數,部分病人可以治癒。據統計約有25%-78%的兒童,經過治療或到成年期可完全緩解。如誘發因素未能消除,哮喘反覆發作而加重,可並發肺氣腫,肺原性心臟病,心、肺功能不全則預後較差。
參考
| 關於「呼吸病學/支氣管哮喘」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |