呼吸病學/氣胸
| 醫學電子書 >> 《呼吸病學》 >> 氣胸 |
| 呼吸病學 |
|
|
胸膜腔由胸膜壁層和臟層構成,是不含空氣的密閉的潛在性腔隙。任何原因使胸膜破損,空氣進入胸膜腔,稱為氣胸(pneumothorax)。此時胸膜腔內壓力升高,甚至負壓變成正壓,使肺臟壓縮,靜脈回心血流受阻,產生不同程度的肺、心功能障礙。
用人工方法將濾過的空氣注入胸膜腔,以便在X線下識別胸內疾病,稱為人工氣胸。由胸外傷、針刺治療等所引起的氣胸,稱為外傷性氣胸。最常見的氣胸是因肺部疾病使肺組織和臟層胸膜破裂,或者靠近肺表面的肺大皰、細小氣腫泡自行破裂,肺和支氣管內空氣逸入胸膜腔,稱為自發性氣胸,這是本章論述的重點。
【病因和發病機制】
常規X線檢查,肺部無明顯病變,但胸膜下(多在肺尖部)可有肺大皰,一旦破裂所形成的氣胸稱為特發性氣胸,多見於瘦高體型的男性青壯年。非特異性炎症瘢痕或彈力纖維先天發育不良,可能是形成這種胸膜下肺大皰的原因。
自發性氣胸常繼發於基礎肺部病變,如肺結核(病灶組織壞死;或者在癒合過程中,瘢痕使細支氣管半阻塞形成的肺大皰破裂),慢性阻塞性肺疾患(肺氣腫泡內高壓、破裂),肺癌(細支氣半阻塞,或是癌腫侵犯胸膜、阻塞性肺炎、繼而臟層胸膜破裂)、肺膿腫、塵肺等。有時胸膜上具有異位子宮內膜,在月經期可以破裂而發生氣胸(月經性氣胸)。
自發性氣胸以繼發於慢性阻塞性肺病和肺結核最為常見,其次是特發性氣胸。臟層胸膜破裂或胸膜粘連帶撕裂,其中血管破裂,可以形成自發性血氣胸。航空、潛水作業而無適當防護措施時,從高壓環境突然進入低壓環境,以及持續正壓人工呼吸加壓過高等,均可發生氣胸。抬舉重物等用力動作,咳嗽、噴嚏、屏氣或高喊大笑等常為氣胸的誘因。
【臨床類型】
根據臟層胸膜破口的情況及其發生後對胸腔內壓力的影響,將自發性氣胸分為以下三種類型:
一、閉合性(單純性)氣胸
在呼氣肺回縮時,或因有漿液滲出物使臟層胸膜破口自行封閉,不再有空氣漏入胸膜腔。
胸膜腔內測壓顯示壓力有所增高,抽氣後,壓力下降而不復升,說明破口不再漏氣。胸膜腔內殘餘氣體將自行吸收,胸膜腔內壓力即可維持負壓,肺亦隨之逐漸復張。
二、張力性(高壓性)氣胸
胸膜破口形成活瓣性阻塞,吸氣時開啟,空氣漏入胸膜腔;呼氣時關閉,胸膜腔內氣體不能再經破口返回呼吸道而排出體外。其結果是胸膜腔內氣體愈積愈多,形成高壓,使肺臟受壓,呼吸困難,縱隔推向健側,循環也受到障礙,需要緊急排氣以緩解症状。
若患側胸膜腔內壓力升高,抽氣至負壓後,不久又恢復正壓,應安裝持續胸膜腔排氣裝置。
三、交通性(開放性)氣胸
因兩層胸膜間有粘連和牽拉,使破口持續開啟,吸氣和呼氣時,空氣自由進出胸膜腔。患側胸膜腔內壓力為0上下,抽氣後觀察數分鐘,壓力並不降低。
【臨床表現】
患者常有持重物、屏氣、劇烈運動等誘發因素,但也有在睡眠中發生氣胸者,病人突感一側胸痛、氣急、憋氣,可有咳嗽、但痰少,小量閉合性氣胸先有氣急,但數小時後逐漸平穩,X線也不一定能顯示肺壓縮。若積氣量較大者或者原來已有廣泛肺部疾患,病人常不能平臥。如果側臥,則被迫使氣胸患側在上,以減輕氣急。病人呼吸困難程度與積氣量的多寡以及原來肺內病變範圍有關。當有胸膜粘連和肺功能減損時,即使小量局限性氣胸也可能明顯胸痛和氣急。
張力性氣胸由於胸腔內驟然升高,肺被壓縮,縱隔移位,出現嚴重呼吸循環障礙,病人表情緊張、胸悶、甚至有心律失常,常掙扎坐起,煩躁不安,有紫紺、冷汗、脈快、虛脫、甚至有呼吸衰竭、意識不清。
在原有嚴重哮喘或肺氣腫基礎上並發氣胸時,氣急、胸悶等症状有時不易覺察,要與原先症状仔細比較,並作胸部X線檢查。體格顯示氣管多移向健側,胸部有積氣體征,患側胸部隆起,呼吸運動和語顫減弱,叩診呈過度迴響或鼓音,聽診呼吸音減弱或消失。右側氣胸可使肝濁音界下降。有液氣胸時,則可聞及胸內振水聲。血氣胸如果失血過多,血壓下降,甚至發生失血性休克。
X線檢查是診斷氣胸的重要方法,可以顯示肺臟萎縮的程度,肺內病變情況以及有無胸膜粘連、胸腔積液和縱隔移位等。縱隔旁出現透光帶提示有縱隔氣腫。氣胸線以外透亮度增高,無肺紋可見。有時氣胸線不夠顯現,可囑病人呼氣,肺臟體積縮小,密度增高,與外帶積氣透光帶形成對比,有利於發現氣胸。大量氣胸時,肺臟向肺門回縮,外緣呈弧形或分葉狀,應注意與中央型肺癌相鑒別。
肺結核或肺部炎症使胸膜多處粘連。發生氣胸時,多呈局限性包囊,有時氣腔互相通連。氣胸若延及下部胸腔,則肋膈角顯得銳利。如果並發胸腔積液,則見液平面(液氣胸)。局限性氣胸的後前位X線檢查有時漏診,在透視下緩慢轉動體痊,方能發現氣胸。
【診斷和鑒別診斷】
突發一側胸痛,伴有呼吸困難並有氣胸體征,即可作出初步診斷。X線顯示氣胸征是確診依據。在無條件或病情危重不允許作X線檢查時,可在患側胸腔積氣體征最明確處試穿,抽氣測壓,若為正壓且抽出氣體,說明有氣胸存在,即應抽出氣體以緩解症状,並觀察抽氣後胸腔內壓力的變化以判斷氣胸類型。
自發性氣胸有時酷似其他心、肺疾患、應予鑒別。
有氣急和呼吸困難,體征亦與自發性氣胸相似,但肺氣腫呼吸困難是長期緩慢加重的,支氣管哮喘病人有多年哮喘反覆發作史。當哮喘和肺氣腫病人呼吸困難突然加重且有胸痛,應考慮並發氣胸的可能,X線檢查可以作出鑒別。
二、急性心肌梗塞
病人亦有急起胸痛、胸悶、甚至呼吸困難、休克等臨床表現,但常有高血壓、動脈粥樣硬化、冠心病史。體征、心電圖和X線胸透有助於診斷。
三、肺栓塞
有胸痛、呼吸困難和紫紺等酷似自發性氣胸的臨床表現,但病人往往有咯血和低熱,並常有下肢或盆腔栓塞性靜脈炎、骨折、嚴重心臟病、心房纖顫等病史,或發生在長期臥床的老年患者。體檢和X線檢查有助於鑒別。
四、肺大皰
位於肺周邊部位的肺大皰有時在X線下被誤為氣胸。肺大皰可因先天發育形成,也可因支氣管內活瓣阻塞而形成張力性囊腔或巨型空腔,起病緩慢,氣急不劇烈,從不同角度作胸部透視,可見肺大皰或支氣管源囊腫為圓形或卵圓形透光區,在大皰的邊緣看不到發線狀氣胸線,皰內有細小的條紋理,為肺小葉或血管的殘遺物。肺大皰向周圍膨脹,將肺壓向肺尖區、肋膈角和心膈角,而氣胸則呈胸外側的透光帶,其中無肺紋可見。肺大皰內壓力與大氣壓相仿,抽氣後,大皰容積無顯著改變。
其他如消化性潰瘍穿孔,膈疝、胸膜炎和肺癌等,有時因急起的胸痛,上腹痛和氣急等,亦應注意與自發性氣胸鑒別。
【治療】
治療原則在於根據氣胸的不同類型適當進行排氣,以解除胸腔積氣對呼吸、循環所生成的障礙,使肺儘早復張,恢復功能,同時也要治療併發症和原發病。
一、排氣療法
根據症状、體征、X線所見以有胸內測壓結果,判斷是何種類型氣胸,是否需要即刻排氣治療,如需排氣,採用何種方法適宜。
(一)閉合性氣胸 閉合性氣胸積氣量少於該側胸腔容積的20%時,氣體可在2-3周內自行吸收,不需抽氣,但應動態觀察積氣量變化。氣量較多時,可每日或隔日抽氣一次,每次抽氣不超過1L,直至肺大部分復張,餘下積氣任其自行吸收。
(二)高壓性氣胸 病情急重,危及生命,必須儘快排氣。可用氣胸箱一面測壓,一面進行排氣。緊急時將消毒針頭從患側肋間隙插入胸膜腔,使高度正壓胸內積氣得以由此自行排出,緩解症状。緊急時,還可用大注射器接連三路開關抽氣,或者經胸壁插針,尾端用膠管連接水封瓶引流,使高壓氣體得以單向排出。亦可用一粗注射針,在其尾部紮上橡皮指套,指套末端剪一小裂縫,插入氣胸腔作臨時簡易排氣,高壓氣體從小裂縫排出,待胸腔內壓減至負壓時,套囊即行塌陷,小裂縫關閉,外間空氣不能進入胸膜腔。
為了有效地持續排氣,通常安裝胸腔閉式水封瓶引流。插管部位一般多取鎖骨中線外側第2肋間,或腋前線第4-5肋間。如果是局限性氣胸,或是為了引流胸腔積液,則須在X線透視下選擇適當部位進行插管排氣引流。安裝前,在選定部位先用氣胸箱測壓以了解氣胸類型,然後在局麻下沿肋骨上緣平行作1.5-2cm皮膚切口,用套管針穿刺進入胸膜腔,拔去針蕊,通過套管將滅菌膠管插入胸腔。一般選用大號導尿管或矽膠管,在其前端剪成鴨嘴狀開口,並剪一二個側孔,以利引流。亦可在切開皮膚後,經鈍性分離肋間組織達胸膜,再穿破胸膜將導管直接送入胸膜腔內,導管固定後,另端置於水封瓶的水面下1-2cm(圖2-14-1),使胸膜腔內壓力保持在1-2cmH2O以下,若胸腔內積氣超過此正壓,氣體便會通過導管從水面逸出。
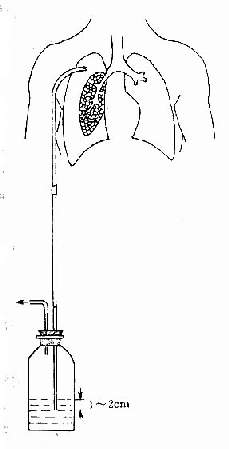
圖2-14-1水封瓶閉式引流裝置。
未見繼續冒出氣泡1-2天後,病人並不感氣急,經透視或攝片見肺已全部復張時,可以拔除導管。有時雖見氣泡冒出水面,但病人氣急未能緩解,可能是由於導管不夠通暢,或部分滑出胸膜腔,如果導管阻塞,則應更換。
若這種水封瓶引流仍不能使胸膜破口癒合,透視見肺臟持久不能復張,可選胸壁另處插管,或在原先通暢的引流管端加用負壓吸引閉式引流裝置(圖2-14-2)。由於吸引機可能形成負壓過大,用調壓瓶可使負壓不超過一0.8至-1.2kpa(-8至-12scmH2O),如果負壓超過此限,則室內空氣即由壓力調節管進入調壓瓶,因此病人胸腔所承受的吸引負壓不會比-0.8至-1.2kpa(-8至-12cmH2O)更大,以免過大的負壓吸引對肺造成損傷。
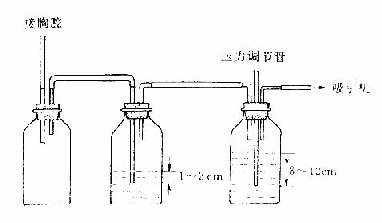
圖2-14-2負壓吸引水瓶裝置
使用閉式負壓吸引宜連續開動吸引機,但如12小時以上肺仍不復張時,應查找原因。若無氣泡冒出,肺已完全復張,可夾注引流管,停止負壓吸引,觀察2-3天,如果透視證明氣胸未再複發,便可拔除引流管,立即用凡士林紗布覆蓋手術切口,以免外界空氣進入。
不封瓶要放在低於病人胸部的地方(如病人床下),以免瓶內的水反流入胸腔,在用各式插管引流排氣過程中注意嚴格消毒,以免發生感染。
(三)交通性氣胸 積氣量小且無明顯呼吸困難者,在臥床休息並限制活動、或者安裝水封瓶引流後,有時胸膜破口可能自行封閉而轉變為閉合性氣胸。如果呼吸困難明顯,或慢阻肺病人肺功能不全者,可試用負壓吸引,在肺復張過程中,破口也隨之關閉,若是破口較大,或者因胸膜粘連牽扯而持續開啟,病人症状明顯,單純排氣措施不能奏效者,可經胸腔鏡窺察,行粘連烙斷術,促使破口關閉。若無禁忌,亦可考慮開胸修補破口。手術時用紗布擦拭壁層胸膜,可以促進術後胸膜粘連。若肺內原有明顯病變,可考慮將受累肺臟作葉或肺段切除。
二、其他治療
自發性氣胸病人肺臟萎縮,影響氣體交換,形成右到左分流,血氧飽和度下降,肺泡-動脈血氧分壓增大。但後來由於萎縮的肺的血流量減少,右向左分流得以糾正,氧飽和度很快得以恢復,由於氣胸的存在,出現限制性通氣功能障礙,肺活量以及其它肺容量減少,嚴重者可出現呼吸衰竭。要根據病人情況,適當給氧,並治療原發病。防治胸腔感染以及鎮咳祛痰、鎮痛、休息、支持療法也應予以重視。
對於月經性氣胸,除排氣治療外,可加用抑制卵巢功能的藥物(如黃體酮),以阻止排卵過程。
三、併發症及其處理
(一)複發性氣胸 約1/3氣胸2-3年內可同側複發。對於多次複發的氣胸。能耐受手術者作胸膜修補術;對不能耐受剖胸手術者,可考慮胸膜粘連療法。可供選用的粘連劑有四環素粉針劑、滅菌精製滑石粉、50%葡萄糖、維生素C、氣管炎菌苗、鏈球菌激酶、OK432(鏈球菌製劑)等。其作用機制是通過生物、理化刺激,產生無菌性變態反應性胸膜炎症,使兩層胸膜粘連,胸膜腔閉鎖,達到防治氣胸的目的。胸腔注入粘連劑前,應有負壓吸引閉式引流,務必使肺完全復張,為避免藥物所致的劇烈胸痛,先注入適當利多卡因,讓患者轉動體位,使胸膜充分麻醉,15-20分鐘後注入粘連劑。如四環素粉劑0.5-1g用生理鹽水100ml 溶解,從引流管注入胸腔後,囑患者反覆轉動體位,讓藥物均勻塗布胸膜(尤其是肺尖)夾管觀察24小時(如有氣胸症状隨時開管排氣),吸出胸腔內多餘藥物,若一次無效,可重複注藥,觀察2-3天,經透視或攝片證實氣胸治癒,可拔除引流管。
(二)膿氣胸 由金黃色葡萄球菌、肺炎桿菌、綠膿桿菌、結核桿菌以及多種厭氧菌引起的壞死性肺炎、肺膿腫以及乾酪性肺炎可並發膿氣胸。病情多危重,常有支氣管胸膜瘺形成。膿液中可找到病原菌,除適當應用抗生素(局部和全身)外,還應根據具體情況考慮外科治療。
(三)血氣胸 自發性氣胸伴有胸膜腔內出血是由於胸膜粘連帶內的血管被裂斷。肺完全復張後,出血多能自行停止,若繼緩出血不止,除抽氣排液和適當輸血外,應考慮開胸結紮出血的血管。
(四)縱隔氣腫和皮下氣腫 高壓氣胸抽氣或安裝閉式引流後,可沿針孔或切口出現胸壁皮下氣腫。逸出的氣體還蔓延至腹壁和上肢皮下。高壓的氣體進入肺間質,循血管鞘,經肺門進入縱隔,縱隔氣體又可沿著筋膜而進入頸部皮下組織以及胸腹部皮下,X線片上可見到皮下和縱隔旁緣透明帶,縱隔內大血管受壓,病人感到胸骨後疼痛,氣短和紫紺、血壓降低、心濁音界縮小或消失、心音遙遠、縱隔區可聞及粗的、與心搏同期的破裂音。
皮下氣腫和縱隔氣腫隨著胸膜腔內氣體排出減壓而能自行吸收。吸入濃度較高的氧氣可以加大縱隔內氧的濃度,有利於氣腫的消散。縱隔氣腫張力過高而影響呼吸和循環者,可作胸骨上窩穿刺或切開排氣。
參考
| 關於「呼吸病學/氣胸」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |