新生兒溶血病
| A+醫學百科 >> 新生兒溶血病 |
新生兒溶血病 (母子血型不合溶血病) 是由於孕婦與胎兒血型不符,母體的抗體與胎兒的紅細胞發生反應而引起的同種免疫溶血性疾病。
新生兒溶血病是母親對胎兒紅細胞發生同種免疫反應引起的溶血性疾病,目前已發現26個血型系統,160種血型抗原,在我國以ABO血型不合溶血病發生率最高,Rh血型不合溶血病發生較少,但Rh溶血臨床表現比ABO血型不合溶血病重。MN溶血最為罕見。例如:上海1959~1977年18年內共檢測835例生兒溶血病,其中A、B、O溶血病712例(85.3%),Rh溶血病122例(14.6%),MN溶血病1例(0.1%)。
目錄 |
發病機理
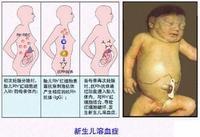
一、 新生兒溶血病是因胎兒紅細胞具有從父親遺傳而來,而又為母親紅細胞所缺乏的抗原,此種紅細胞血型抗原在胎兒時期進入母體,刺激母體產生相應的血型抗體,此種血型抗體中的IgG抗體透過胎盤進入胎兒體內與胎兒紅細胞抗原產生抗原抗體反應,破壞胎兒紅細胞而引起新生兒溶血病。
二、 Rh血型不符新生兒溶血病:因孕婦和胎兒的Rh血型不符而引起的疾病。若孕婦為Rh-,胎兒為Rh+(有D抗原),當孕婦第一胎分娩胎盤剝離時,胎兒的紅細胞進入母體會刺激母體產生抗D抗體(IgG)。抗D抗體在母體懷第二胎時可通過胎盤進入胎兒,與胎兒的紅細胞結合,引起胎兒發生溶血病。
三、ABO血型不符新生兒溶血病:因孕婦與胎兒ABO血型不符而引起的疾病。多見於O型孕婦,尤其多見於O型孕婦和A型胎兒。由於天然的抗A 或抗B抗體(IgM)的分子大,不能通過胎盤進入胎兒血循環,而母親為O型者比A型或B型人更容易產生抗A或抗B的IgG抗體,IgG抗體則能通過胎盤進入胎兒血循環,引起胎兒發生溶血病。
四、A或B抗原也與部分抗A或抗B抗體發生作用,而且抗A的量高於抗B。但這類病例不多,病情也比較輕,加以胎兒血管內皮和組織細胞上有血型抗原,可部分吸收對應抗體,以減少抗體對紅細胞的破壞。ABO血型的「天然」抗體主要是IgM類,但也有IgG類,後者有引起新生兒溶血病的可能。
臨床症状
ABO溶血除引起黃疸外,其他變化不明顯。Rh溶血可引起胎兒重度貧血,甚至心力衰竭。由於重度貧血、低蛋白血症和心力衰竭可導致全身水腫(胎兒水腫)。貧血時,髓外造血增強,可出現肝、脾腫大。本病因其溶血的嚴重程度不同差異很大。臨床上必須區分到底是ABO溶血還是Rh溶血,因為預後不同。
1、胎兒水腫:由嚴重溶血所致,少數可致死胎,存活兒可全身水腫,皮膚蒼白,胸腹腔積液,並有心力衰竭表現,如心率增快、心音低鈍、呼吸困難等,此常發生在嚴重的Rh溶血病兒,ABO溶血發生較少。
2、黃疸:最常見,多於出生後24小時出現,尤以Rh溶血出現早,多在生後6~12小時內出現,48小時迅速加重。
3、貧血:輕者不易察覺,重者可因貧血引起心力衰竭,ABO溶血早期少有血紅蛋白低於120g/L,而Rh溶血者出生後48小時內常降至120g/L以下,大部分Rh溶血及少數ABO溶血者可在出生後3~6周出現後期貧血。
4、肝脾腫大:發生在較大量溶血時,由髓外造血增生所致,以Rh溶血較常見。
5、全身表現:溶血重者可有精神萎靡、嗜睡、吃奶少、少哭。
實驗室檢查
1.血液生化檢查:紅細胞減少,血紅蛋白降低,網織紅細胞顯著增加,塗片中見有核紅細胞。白細胞計數時,因連同有核紅細胞一起算進而可大為增高。這些血象變化也隨溶血輕重而異。
2.血型檢查:在母嬰Rh血型不合時用馬血清來鑒定ABO血型會出現錯定ABO血型的可能。因馬在人紅細胞表面抗原刺激下,當產生抗A(B)抗體的同時,也產生抗IgG類抗體,故發現有不可解釋的疑問時應想到本病可能而改用人血清來鑒定ABO血型。
3.特異性抗體檢查:有免疫抗體。血甭黃疸指數增加,膽紅素增高,由於操作方法的不同,結果可相差3倍以上。尿、糞中尿膽原排出增加。在膽道被膽栓阻塞時、大便可呈灰白,尿內查見膽紅素。ABO溶血病時紅細胞乙醯膽鹼脂酶活性明顯降低。血漿白蛋白凝血酶原和纖維蛋白原可能降低,這些都能促成出血症状。重症者可用血小板減少,出血時間延長,血塊收縮不良。少數發生DIC。
4.血清膽紅素 主要為未結合膽紅素升高。溶血病患兒生後黃疸逐漸加深,膽紅素水平呈動態變化,需每天隨訪2~3次。
診斷
產前診斷
對既往不明原因的死胎、流產及曾分娩重度黃疸兒的孕婦均應進行產前檢查。
- 血型及血型抗體測定:先查孕婦,再查丈夫血型,如夫妻Rh血型不合成或有可能引起ABO溶血可能的ABO血型不合時,則應檢測孕婦血型抗體,必要時再做特殊性抗體。如連續檢查發現效價明顯上升,提示胎兒常受累,如妊娠後期效價明顯下降,提示胎兒已有嚴重溶血。
- 羊水檢查:測定羊水膽紅素水平,估計胎兒溶血程度。
- B型超聲檢查:了解胎兒有無水腫。
出生後診斷
- 新生兒溶血檢查:外圍紅細胞、血紅蛋白下降,網織細胞及有核紅細胞增高,血清膽紅素增高,其中以未結合膽紅素為主。
- 新生兒血型及血型抗體檢查:A、新生兒血型檢查;B、新生兒血型抗體檢查;C、新生兒紅細胞致敏檢查。
- 檢查母親血中有無抗體存在:具有參考價值。
輔助檢驗: 血清膽紅素濃度上升每日超過85μmol/L(5mg/dl);Rh溶血早期常每小時超過8.5μmol/L(0.5mg/dl)。足月兒血清膽紅素>221μmol/L(12mg/dl),未成熟兒>257μmol/L(15mg/dl);結合膽紅素過高,超過26~34μmol/L(1.5~2.0mg/dl)。
鑒別診斷
- 先天性腎病:有全身水腫、低蛋白血症和蛋白尿,但無病理性黃疸和肝脾大。
- 新生兒貧血:雙胞胎的胎-胎間輸血,或胎-母間輸血可引起新生兒貧血,但無重度黃疸、血型不合及溶血三項試驗陽性。
- 生理性黃疽:ABO溶血病可僅表現為黃疸,易與生理性黃疸混淆,血型不合及溶血三項試驗可資鑒別。
治 療
原則是糾正貧血,防治心力衰竭,降低血清膽紅素水平,防治膽紅素腦病的發生。
一、光照方法:未結合膽紅素在光的作用下,變成水溶性異構體,隨膽汁和尿排除體外,從而降低血清膽紅素水平,治療時嬰兒用黑布遮眼,除尿布外,全身皮膚裸露持續光照1~2天,少數可延長3~4天,可獲得滿意療效。
二、換血療法:目的:
- 換出新生兒體內致敏的紅細胞及抗體,阻止溶血進一步發展;
- 換出血清膽紅素,防止膽紅素腦病;
- 糾正貧血,防止心衰發生;
- 如果Rh-孕婦過去輸入過Rh+血,第一胎也可能發生Rh新生兒溶血病。給分娩72小時內的Rh-初產婦注射抗Rh(抗D)免疫球蛋白,可防止其在第二胎髮生Rh新生兒溶血病。也可用換血療法治療。
三、其他療法:補充白蛋白、糾正酸中毒可減少血中游離的未結合膽紅素,可減少膽紅素腦病的發生。
四、糾正貧血,如貧血嚴重需輸血治療時,開始應少量輸血,確信輸血後未加重溶血,方可繼續按需要量輸入。
預防
一項統計顯示,在所有分娩中大概有20%-30%的幾率會出現母嬰血型不合,即這些母親分娩出的孩子都有可能患上新生兒溶血病。與此形成對比的是,只有不到一成的父母會到醫院做產前血型血清學檢查,來使孩子遠離溶血病。
母親O型、父親AB型嬰兒最易發病
據了解,新生兒溶血病的原因主要分為兩種:ABO血型系統不合,Rh血型系統不合。在我國,最常見的是ABO血型系統不合,尤其是母親血型為O型、父親是AB型的時候,因為這樣血型的父母生出的孩子,血型不是A型就是B型,很容易發生溶血病。
雖然胎兒在母親體內依靠母親供應營養,但是母親和胎兒之間有一道「胎盤屏障」,這道屏障可以保護母嬰血液不會「相互來往」。但是仍有少量的嬰兒紅細胞會滲入母體循環,由此導致了抗體產生,母親的血液也會有少部分血液進入胎兒體內。母親一般不會受到溶血的影響,而這兩種不同的血液在孩子身體里則可能「打架」,從而引起溶血病。當然,也不是所有母嬰血型不合的孩子體內都會出現「打架」現象,因為等到孩子出生之後,嬰兒體內的來自母親的帶有抗體的血液就會在一定時間內代謝耗盡,孩子很快會恢復正常。
所以,O型血的准媽媽照樣能夠懷孕生孩子。不過,一些較為嚴重的溶血病可能會導致流產或者死胎,如果有些年輕夫婦遇到莫名其妙的反覆流產或死胎時,就需要考慮是否有溶血的原因在裡頭。
另外一種溶血病發生在母嬰Rh血型不合,漢族人群中發生該病的幾率比較小。
把好產前和產後兩道關
如果准爸爸是A型血、B型血或AB型血,准媽媽是O型血,且有過流產史或者輸血史的話,就要當心新生寶寶有無貧血以及黃疸出現的時間、程度,不要和其他原因所致的黃疸、貧血混淆,以免耽誤治療。
如果有ABO血型不合的可能,准媽媽在懷孕前就要做一個「產前血型血清學檢查」,來查一查血液里抗體的情況。要是抗體的「活性」不高,准爸媽可以安心生孩子,要是抗體的「活性」很高,則可以通過一些藥物治療來降低,現在杭州不少醫院都有相應的中藥治療。這樣做的目的主要是降低母親抗體的「殺傷力」。
如果已經懷上寶寶,准媽媽們要記得從16周左右開始,定期檢測血液中抗體的情況,一般在四周左右一次,密切注意寶寶有否發生溶血可能。如有異常可以在孕期治療,效果也不錯。Rh血型不同的准爸媽,第一次懷孕時基本上沒事,但如果有過流產或生過孩子等現象,一定要查准媽媽體內Rh抗體。若抗體陽性的「活性」很強,就不應該懷孕,否則發生死胎、新生兒嚴重溶血的危險性就比較大了。
參看
參考文獻
- 《兒科學》人民衛生出版社第七版醫學教材.沈曉明、王衛平主編
- 孕婦血型IgG抗體與新生兒溶血病關係研究.《中國輸血雜誌》ISTIC PKU -2004年5期
- 新生兒溶血病雙管同步換血療法23例療效分析.《廣東醫學》ISTIC PKU -2008年2期
健康問答網關於母兒血型不合溶血病的相關提問
| Error: It's not possible to get http://www.wenda120.com/tags/2469/rss... |
| Error: It's not possible to get http://www.wenda120.com/tags/2485/rss... |
|
||||||||||||||||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||
| 關於「新生兒溶血病」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |