心臟病學/風濕熱
| 醫學電子書 >> 《心臟病學》 >> 風濕熱 |
| 心臟病學 |
|
|
風濕熱是甲族乙型溶血性鏈球菌感染後的免疫性晚期續發病。各器官有非細菌性炎症,臨床上以多發性遊走性關節炎、心臟炎、皮膚環形紅斑及皮下結節等為主要表現。其特點為反覆風濕活動發作,若波及心臟則產生心臟瓣膜永久性損害,導致風濕性心臟病。
本病多發生於氣候多變的冬春季節,在潮濕擁擠的環境中發病較多,好發年齡5-15歲,複發多在初發後的3-5年內,複發可導致心臟損害加重。近年來由於抗生素的應用及居住。營養條件等的改善,發病率已明顯下降。
【發病機理】
一、鏈球菌方面的研究
通過電子顯微鏡觀察鏈球菌細胞結構,可以分以下幾部分(圖3-4-1):
(一)莢膜是鏈球菌的最外層透明質酸酶,其結構與人體透明質酸酶類似,完整而粘滑的莢膜可抗細胞的吞噬作用,無抗原性。
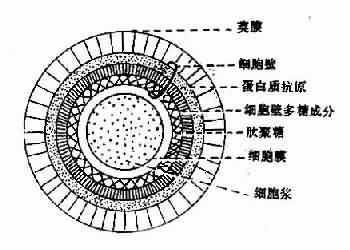
圖3-4-1 鏈球菌抗原構造圖
(二)細胞壁:從外向內可分為三層:
1.蛋白質抗原 為特異性抗原含M、T、R、S,抗原成分,其中M抗原與致病有關,與人體心肌與原肌球蛋白有交叉抗原性。
2.多糖成分 含有M-乙醯氨基葡萄糖,與人體心臟瓣膜糖蛋白有交叉抗原性。
3.粘多肽 由丙胺酸等組成,有抗原性,與結締組織結節性損害有關。
二、風濕熱的發病機理
風濕熱的發病機理目前提出中毒免疫學說和病毒感染學說,現分述如下:
(一)中毒免疫學說 風濕熱發病於鏈球菌感染後的2-3周,恰是機體受染後的細胞體液的反應過程。機體與鏈球菌有相似的免疫結構的心肌和結締組織,在感染後,人體的心肌和結締組織成份發生了變化,也具備了抗原性,併產生自身抗體,當再次受到鏈球菌感染後,在鏈球菌抗原與自身組織抗原存在的情況下,抗體與之結合,產生交叉免疫反應,抗原抗體免疫複合物激活補體,吸引白細胞聚集,粒細胞分解,分離水解酶,產生組織損傷和炎症反應。
(二)病毒感染學說 有人通過動物實驗及病毒抗體檢查發現柯薩奇B4在爪哇猴可引起全心炎、類風濕病變,心肌內可發生類似的阿少夫肉芽腫。在手術前二尖瓣狹窄的年輕患者,其柯薩奇B3、B4抗體滴定有明顯增加。
【病理】
風濕病病理變化可累及全身結締組織中的膠原纖維,以關節、心臟、血管及漿膜等處改變為最常見,但以心臟病變最為重要,可波及心內膜、心肌及心包,心肌間質內膠原纖維及血管周圍,其發展過程可分為三個階段。
一、變性滲出期
膠元纖維腫脹變性,周圍有淋巴細胞及園細胞浸潤及漿液滲出。本期可持續1-2月。
二、增殖期
主要病變為阿少夫小體(Aschoff 體),是風濕熱的特徵病變,小體中心膠元纖維變性壞死,周圍有橢圓多形細胞,體積大,胞漿豐富呈嗜鹼性。並有淋巴細胞和漿細胞浸潤,此期持續3-4月。
三、硬化期
阿少夫小體中央變性壞死物質吸收,周圍炎症細胞減少,病變纖維化,形成瘢痕組織。
由於本病反覆發作及慢性遷延過程,上述三期常交叉存在。
風濕病變可侵及心臟各部分,心肌炎和心內膜炎最常見和最重要。心肌中可見有典型的阿少夫小體,主要存在於心肌間質血管周圍的結締組織中,心內膜炎主要累及瓣膜,導致瓣膜腫脹及增厚,表面出現小贅生物,瓣葉閉合處有纖維蛋白沉著,形成瓣葉間粘連,風濕若反覆發作可使瓣膜病變加重,引起瓣葉間粘連,縮短變形,加上腱索和乳頭肌粘連使變形加重,形成瓣口狹窄。心包的漿液滲出吸收後,輕型病例可完全恢復,多數病例反覆遷延發作,使心瓣膜變形及心肌瘢痕形成。關節炎以滲出為主,炎症消退後不遺留後患。
【臨床表現】
風濕熱主要表現為多發性關節炎、心臟炎、皮膚環形紅斑、皮下結節與舞蹈病等,於鏈球菌感染後,單獨或不同組合出現。隨著社會進步、醫療衛生居住營養條件的改善,風濕熱的臨床表現與以前已有明顯的不同。除發病率下降外,不典型及輕型病例增多,心臟受侵的數字及嚴重程度均有明顯減輕。
發病期1-4周,約1/2患者有急性咽炎、扁桃腺炎、可有發熱、乏力、出汗、貧血、體重下降等症状,部分人亦可無任何不適。
一、心臟炎
為最嚴重的病變,多見於青少年風濕熱患者,心臟炎發病率和嚴重程度隨發病年齡增長而漸減低。輕者無症状,心包、心肌、心內膜可個別受累,或同時三層不同程度受累稱為全心炎。
(一)心肌炎 症状取決於心肌受侵的範圍與程度,可有心悸及心前區不適;嚴重者並發心力衰竭,出現咳嗽、呼吸困難、出汗等,常是急性期患兒死亡的主要原因。查體:可有與體溫不成比例的心動過速,心臟普遍增大,心尖第一心音減低,可以出現舒張期奔馬律,心臟雜音等及其他心衰體征。心電圖有房室傳導阻滯、早搏、房顫、T波平坦或倒置,ST段下移及Q-T延長,提示心肌損害。
(二)心內膜炎 急性期可無明顯體征。初發風濕熱可由於血流加速,心臟擴大或者由於瓣膜水腫,炎症反應而產生相應雜音,心臟雜音多數源於二尖瓣,小部分源於主動脈瓣。由於心肌病變及二尖瓣炎症反應所產生的舒張中期雜音,又名Carey-Coombs雜音。急性期的雜音常需追蹤觀察,輕者隨風濕熱控制可消失。若反覆風濕活動可產生瓣膜永久損害,雜音可持續存在。產生永久損害一般約需2年以上,約有1/2心臟炎患者初始無症状而最終發生慢性心瓣膜病。
(三)心包炎 為風濕性全心炎或漿膜炎的一部分。常先有纖維蛋白的滲出,患者有胸痛,可聞及心包摩擦音,繼之可有漿液滲出形成心包積液,但液量常不多。可同時有胸膜炎或肺炎。心電圖可有ST段上移及T波倒置。
據統計約有1/3心臟炎患者無明顯自覺症状,最終發展為慢性心瓣膜病。多見於成年人。
二、關節炎
是風濕熱最常見的主要表現,隨著患者年齡的增長,關節炎多見,為不對稱性,遊走性,大關節炎。其嚴重程度差異較大,輕者只有關節痛而無炎症表現,典型者可有紅腫熱痛,活動受限。炎症消退後不遺留關節功能障礙。關節炎與心臟炎症嚴重程度不相關。成人風濕熱患者多以關節炎為突出表現,而青少年幼兒則以心臟病變為主。
三、皮膚表現
環形紅斑及皮下結節為特徵性。環形紅斑多發生於軀幹或四肢的內側,為一種輪廓清楚易消退的淡紅色環形紅斑,周邊可有葡行疹,中央蒼白,常呈一過性。皮下結節為2-5毫米大小的皮下硬結,圓形或橢圓形,不與皮膚粘連,無壓痛,可移動。常出現於大關節的伸側,尤其是肘、膝及腕關節,枕骨區或胸腰椎棘突等部位。皮下結節多與心臟炎同時存在。近年來皮下小結較為少見。
四、舞蹈症
成人中少見,在兒童中發生率也很低,多見於女孩。在鏈球菌感染後數月出現。由於風濕腦血管病變引起,為無意識不協調的手足動作,有時面部抽搐,常與心臟炎並存。
五、其他表現
其他心外風濕活動如①風濕性肺炎或胸膜炎。②以腹痛為主的腹膜炎,③風濕性腎炎,其腎功正常,可有蛋白尿及血尿,④風濕性脈管炎,可發生在大小動脈,如肺、腦小動脈可造成肺、腦梗塞、累及冠狀動脈可出現心絞痛。
【實驗室及其他檢查】
一、反映鏈球菌感染指標
(一)咽拭子培養 要採取新鮮標本,采後立即培養。陽性者只說明有此菌感染,陰性者不能排除風濕熱。
(二)鏈球菌抗體測定 常用的為抗鏈球菌溶血素O或ALSO(Anti-Streptolysin O)。在感染後2周開始升高,至第5、6周達高峰,下降較慢,抗「O」滴度≥500u才有意義。滴度的高低與下降速度與病的嚴重性及預後無關。升高只說明近期有溶血性鏈球菌感染,不是本病特異性診斷指征。
其他尚有抗透明質酸酶(AH)、抗鏈球菌激酶(ASK)、抗脫氧核糖核酸(抗DNA酶)。後者維持陽性時間較長。若>20萬u/L(>200u/ml)說明有鏈球菌感染。
二、反映非特異性炎症指標
(二)血沉增塊,可能與球蛋白及纖維蛋白原升高有關,前者與免疫反應有關,後者與炎症反應有關,心衰時血沉可正常。
(三)粘蛋白升高,正常為30-70g/L(30-70mg/ml)。
(四)C反應蛋白陽性,C反應蛋白是炎症時血中出現的蛋白。貧血時血沉增快,C反應蛋白陰性,心衰病人血沉正常,C反應蛋白陽性。
以上實驗室檢查指標應聯合進行,綜合分析。
【診斷】
風濕熱缺乏特異的診斷方法,主要參考修訂的Jones標準。
有鏈球菌感染的依據同時有兩個主要表現或一個主要加兩項次要表現,則風濕熱可能性很大。
1981年北東北心血管協作會議時風濕熱診斷補充建議:心電圖除P-R延長,可有ST-T改變,Q-T延長或心律失常,可有風濕性肺炎、胸膜炎、腹膜炎、脈管炎,風濕性腦病,風濕性腎炎等,作為診斷參考條件。
近年由於風濕熱病情較輕,且不典型,因而修訂的Jones標準在敏感性特異性均不足,在診斷風濕時需注意以下幾個方面:
表3-4-2 為指導風濕熱診斷而訂正的標準
| 主要表現 | 次要表現 | 支持鏈球菌感染的依據 |
| 心臟炎 | 臨床 | 抗鏈球菌抗體、抗鏈球菌溶血素O及其他滴度增加 |
| 多關節炎 | 曾患風濕熱或風濕性心臟病 | |
| 舞蹈病 | 關節痛 | 甲族鏈球菌咽培養陽性 |
| 邊緣性紅斑 | 發熱 | 近期患猩紅熱 |
| 皮下結節 | 實驗 急性期反應 血沉 C反應蛋白 白細胞增多 P-R間期延長 |
- 如果其前有A族鏈球菌感染的依據而有兩項主要標準,或一項主要標準加兩項次要標準,則指示有急性風濕熱的高度可能性。
一、以心臟炎為主要臨床表現時,若沒有明顯的雜音,需注意與病毒性心肌炎鑒別。
二、若以關節炎、發熱、血沉快為主要臨床表現時需注意與類風濕性關節炎、結核性變態反應性關節炎(Poncet氏症候群)、結締組織病進行鑒別。
三、鏈球菌感染後病情輕,心臟不受侵,僅有關節酸痛,常為鏈球菌感染後狀態。
四、已有慢性風濕性瓣膜病,判斷有無風濕活動的診斷參考條件:
(一)原有器質性雜音性質變化或有新的病理性雜音。
(二)近來出現無明顯誘因的心臟增大或心力衰竭。
(三)心力衰竭難以控制,毛地黃耐受量降低,且出現中毒表現。
(四)新近出現各種心律失常,或未用毛地黃而安靜情況下竇性心動過速>100次/分。
(五)心衰時血沉正常,心衰控制後或心臟手術後出現能排除其他原因所致的血沉增速。
(六)近期上感後出現發熱、出汗、乏力、關節酸痛,心衰症状出現或加重。
(七)出現風濕熱的心外表現。
(八)抗風濕試驗治療後病情顯著好轉。
【治療】
控制炎症,預防複發,保護心臟。
一、一般治療
急性期應臥床休息,有心臟炎者嚴格臥床休息,減輕心臟負擔,直到風濕活動症状消失及各項指征恢復正常。飲食應易於消化及富於營養。
二、抗生素
應用青黴素每日-480萬u,持續兩周。若對青黴素過敏時可用紅霉素。
三、水楊酸製劑
此藥能抑制前列腺素的合成。從而減輕炎症反應。成人每日-6g,小兒100-150mg/kg體重,分-4次口服。症状控制後可酌情減量,風濕活動停止後2--4周方可停藥。其副作用為出血或/及消化道反應。
四、腎上腺皮質激素
能減少組織反應,適用於高熱、心臟炎、出現心力衰竭、或有完全性房室傳導阻滯出現阿斯症候群。緊急時可靜脈給藥地塞米松每次-10mg或的氫化考地松每次-100mg,每日-4次。一般情況下可用強的松每日-60mg口服,2周後減量。總療程6-8周。在激素治療減量或停藥時,可有「反跳」現象,輕者2-3天消失,有時持續1-2周,此時仍應按風濕活動處理。
【預防】
主要為預防與控制鏈球菌感染
一、注意防寒保暖,加強抵抗力。
二、患過風濕熱者,應用長效青黴素肌注,每日一次,於好發季節應用,並定期追蹤隨訪。
三、風濕活動停止後,可去除慢性病灶。
參看
| 關於「心臟病學/風濕熱」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |