眼科學/沙眼
| 醫學電子書 >> 《眼科學》 >> 結膜病 >> 衣原體性結膜炎 >> 沙眼 |
| 眼科學 |
|
|
(一)定義
沙眼是由沙眼衣原體(chlamydia)所引起的一種慢性傳染性角膜結膜炎,偶有急性發作,然後進入慢性過程。因其在瞼結膜表面形成粗糙不平的外觀,形似沙粒,故名沙眼。
(二)病因
早在1907年在沙眼患者的結膜上皮內即已發現了包涵體,但直到1995年才由我國科學工作者首次利用雞胚分離出沙眼病原體,為沙眼病原的研究作出了貢獻。
近年來國內外的研究證明沙眼病原體為衣原體的一種,界於細菌與病毒之間,簡稱沙眼衣原體,其抗原性有14種之多,其中A、B、C為沙眼。在衛生條件差的流行區,常有重複感染。原發感染使結膜組織對沙眼衣原體致敏,再遇沙眼衣原體時,可引起遲發超敏反應。這可能是沙眼急性發作的原因,是重複感染的表現。隨著生活水平的提高,沙眼的發病率已大大降低。
(三)傳播
含有沙眼衣原體的分泌物是通過手指,洗臉用水、毛巾、面盆、玩具用及公共場所用具等媒介傳播給健康人。不良的衛生習慣及擁擠的居住條件都是沙眼的傳播因素。
(四)臨床表現
潛伏期5~14天,雙眼患病,多發生於兒童或少年期。輕的沙眼可以完全無自覺症状或僅有輕微的刺癢,異物感和小量分泌物,重者因後遺症和併發症累及角膜,有怕光、流淚、疼痛等刺激症状,自覺視力減退。
沙眼衣原體主要侵犯瞼結膜,首先侵犯上瞼的瞼板部上緣與穹窿部,以後蔓延至全部瞼結膜與穹窿部,最後以瘢痕形成而告終。檢查時其特徵如下:
1.血及血管模糊:由於血管擴張,結膜上皮下有瀰漫性的淋巴細胞及漿細胞等慢性炎細胞浸潤,使透明的結膜變得混濁肥厚,血管輪廓不清,呈一片模糊充血狀。
2.乳頭肥大:瞼結膜面粗糙不平,呈現無數的線絨狀小點,是由擴張的毛細血管網和上皮增殖而成。
3.濾光增生:是結膜上皮下組織在瀰漫性浸潤的基礎上,由局限的淋巴細胞聚集而成。初發時,上瞼結膜出現散在細緻的黃白色小點,不突出於結膜表面,夾雜在肥大的乳頭之間,為沙眼早期診斷依據之一。以後濾泡逐漸增大,變成灰黃色半透明膠狀扁球形隆起,大小不等,排列不整齊,易被壓破,擠出膠樣內容。如濾泡過度增殖,可互相融合成條狀,濾泡多出現在上瞼和上穹窿部結膜,而下瞼和下穹窿部則比較少見。(圖5-1,5-2,5-3)
圖5-1 沙眼病變的發展方向
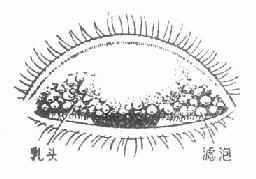
圖5-2 沙眼的乳頭與濾泡

圖5-3 沙眼乳頭與濾泡的病理切片
4.角膜血管翳:在結膜發生病變的同時,首先角膜上緣的半月形灰白區血管網充血,發生新生血管,伸入透明的角膜上皮與前彈力層之間,各新生血管之間伴有灰白色點狀浸潤,是角膜上皮對沙眼衣原體的一種組織反應,稱為角膜血管翳。它是沙眼早期診斷的依據之一。由於血管細小,必須在放大鏡或裂隙燈下方可看見。隨病情進展,血管翳成排向瞳孔區懸垂下來,形似垂簾,血管翳的末端及周圍有灰白色點狀浸潤或小潰瘍,血管翳侵及的角膜表面呈灰白色混濁。當上方血管翳向下越過瞳孔區時,角膜其他方向亦都長出血管翳向中央進行,布滿整個角膜。細胞浸潤嚴重時,可形成肥厚的肉樣血管翳。(pannus crassus),嚴重影響視力。(圖5-4)
5.瘢痕形成:當沙眼進行數年甚至數十年,所有炎性病變如濾泡、乳頭,將發生破潰或壞死,而逐漸被結締組織所代替,形成瘢痕,這標誌著病變已進入退行期。瘢痕最初呈水平的白色線條,以後交織成網狀、將殘餘的乳頭及濾泡包繞起來,形成紅色島嶼狀,最後病變完全變成白色瘢痕,此時不再具有傳染性,但嚴重的併發症和後遺症常使視力減退,甚至失明。
沙眼的病程,因感染輕重和是否反覆感染有所不同。輕者或無反覆感染者,數月可愈,結膜遺留薄瘢或無明顯瘢痕。反覆感染者,病程可纏綿數年至數十年之久。
圖5-4 沙眼性角膜血管翳
分期:為防治沙眼和調查研究的需要,對沙眼有很多的臨床分期方法。我國1979年全國第二屆眼科學術會議時,重新制定了以下分期。
Ⅰ期-進行期:即活動期,乳頭和濾泡同時並存,上穹窿部和上瞼結膜組織模糊不清,有角膜血管翳。
Ⅱ期-退行期:自瘢痕開始出現至大部變為瘢痕。僅殘留少許活動性病變。
Ⅲ期-完全結瘢期:活動性病變完全消失,代之以瘢痕,無傳染性。
還制定了分級的標準:根據活動性病變(乳頭和濾泡)占上瞼結膜總面積的多少,分為輕(+)、中(++)、重(+++)三級。佔1/3~2/3者為(++),佔2/3以上者為(+++),(見表5-3:沙眼分期表)。
表5-3 沙眼分期
| 期別 | 依據 | 分級 | 活動病變占上瞼結膜總面積 |
| Ⅰ Ⅱ Ⅲ |
上穹窿和上瞼結膜有活動性病變(血管模糊、充血、乳頭增生,濾泡形成) 有活動性病變,同時出現瘢痕 僅有瘢痕,而無活動性病變 |
輕(+) 中(++) 重(+++) 輕(+) 中(++) 重(+++) |
<1/3 13~23 >2/3 <1/3 1/3~2/3 >2/3 |
同時確定了角膜血管翳的分級方法。將角膜分為四等分,血管翳侵入上1/4以內者為(+),達到1/4-1/2者為(++),達到1/2~3/4者為(+++),超過3/4者為(++++)(圖5-5)。
國際上較為通用者為Mac-Callan分期法:
Ⅰ期-浸潤初期:瞼結膜與穹窿結膜充血肥厚,上方尤甚,可有初期濾泡與早期角膜血管翳。
Ⅱ期-活動期:有明顯的活動性病變,即乳頭、濾泡與角膜血管翳。
Ⅲ期-瘢痕前期:同我國第Ⅱ期。
Ⅳ期-完全結瘢期,同我國第Ⅲ期。
(五)診斷:典型的沙眼診斷並不困難,但是要確診早期沙眼,必須具備下麵條件:
1.上瞼結膜血管模糊,乳頭肥大,及濾泡形成等,主要是出現在瞼板部上緣,或上穹窿部及內、外眥部。
2.角膜上緣有血管翳。
3.必要時作瞼結膜刮片,在結膜上皮細胞中可找到包涵體。或培養分離出沙眼衣原體(圖5-6)。
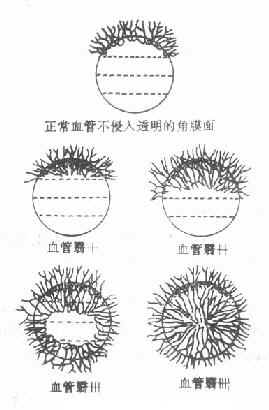
圖5-5 沙眼角膜血管翳
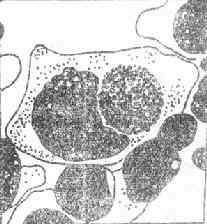
圖5-6 結膜上皮細胞內的沙眼包涵體
(六)鑒別診斷
(七)併發症及後遺症
1.瞼內翻及倒睫:在沙眼的後期,病變可侵及瞼板,因瘢痕組織收縮而變短,加之瞼結膜,特別是瞼板上溝部位因瘢痕而收縮,遂使瞼板向內彎曲如舟狀,形成典型的瞼內翻倒睫。倒睫亦可單獨發生,乃由於毛囊附近受病變侵犯後產生的瘢痕所致。倒睫的長期刺激,可使角膜淺層呈現瀰漫性點狀浸潤,繼而上皮剝脫,形成潰瘍,稱沙眼性角膜炎或沙眼性角膜潰瘍,此時病人異物感、怕光、流淚、疼痛、及視力模糊等症状。應及時作內翻矯正及電解倒睫術,以免造成嚴重的損傷。
2.沙眼性角膜潰瘍:在血管翳的末端有灰白色點狀浸潤,一旦破潰,即形成淺層潰瘍,這些潰瘍可以互相融合,形成小溝狀潰瘍。這種由沙眼血管翳所引起的潰瘍,與倒睫所引起者,均稱為沙眼性角膜潰瘍。前者以用藥物治療為主,後者應做手術矯正瞼內翻倒睫。
表5-4 沙眼的鑒別診斷表
| 沙眼 | 春季性結膜炎 | 結膜濾泡症 | 慢性結膜炎 | |
| 病因 | 沙眼衣原體 | 過敏原 | 與腺樣體質有關 | 細菌及環境因素 |
| 病變部位 | 上瞼及穹窿部結膜 | 上瞼及角膜周圍結膜 | 下瞼及下穹窿部結膜 | 整個瞼結膜 |
| 結膜病變 | ||||
| 1.表面 | 不透明,肥厚、血管模糊 | 肥厚,呈乳白色 | 不肥厚、不充血,血管清楚 | 不肥厚、微充血、血管清楚 |
| 2.乳頭 | 肥大、密集、粗糙樣、 | 硬而扁平、如鋪路磚頭其間有溝 | 無 | 粗糙不平、絨毛狀 |
| 3.濾泡 | 半透明、大小不等、排列不整齊、互相融合、易破 | 無 | 透明、排列整齊,圓形、可自行吸收 | 無 |
| 4.瘢痕 | 有 | 無 | 無 | 無 |
| 角膜變化 | 有血管翳 | 圍繞角膜周圍有灰黃色膠樣隆起 | 無 | 無 |
| 結膜刮片 | 可見包涵體 | 找到嗜酸細胞 | 無 | 無 |
| 其他 | 合併症多,能致盲 | 多見於春夏,發作時奇癢 | 可痊癒 | 可痊癒 |
3.上瞼下垂:由於上瞼結膜及瞼板組織增生肥厚,使上瞼重量增加;同時病變侵及苗勒氏肌和提上瞼肌,使提瞼功能減弱,因而發生上瞼下垂,治療仍以沙眼為主。
4.沙眼性眼乾燥症:由於結膜表面瘢痕化,將結膜的付淚腺及杯狀細胞完全破壞,淚腺排泄管在上穹窿部的開口也被封閉,粘液和淚液完全消失,結膜及角膜變乾燥,嚴重時結膜角膜呈瀰漫性實質性混濁,上皮角化、肥厚,形似皮膚、視力極度降低,此時應點魚肝油或人工淚液(含有甲基纖維素methylcellutose)以減輕結膜、角膜乾燥。或行淚小點封閉術,以減少淚液的流出。
5.淚道阻塞及慢性淚囊炎,沙眼衣原體侵犯粘膜,可引起淚小管阻塞,或鼻淚管阻塞,進而形成慢性淚囊炎。
(八)治療
1.局部治療
10~30%磺胺醋醯鈉,0.5%金黴素或新黴素,0.1%利福平分酞丁安(phtobuyon)液點眼,每日~6次,每次~2滴,晚間塗以0.5%金黴素或四環素,1%紅霉素眼膏。
2.口服藥物
對炎症廣泛,刺激症状明顯者,除以上治療外,可口服磺胺藥及抗生素,如磺胺嘧啶、螺旋黴素、新黴素、四環素及強力黴素等。7歲以下兒童及孕婦禁用四環素。
3.手術
(1)內翻倒睫術。
(2)血管翳手術。沿角膜緣行球結膜環切電烙(或冷凍)術。也有人用氬雷射灼烙較大的新生血管。對嚴重的血管翳可考慮行板層角膜移植術。
參看
|
|||||||||||||||||
| 關於「眼科學/沙眼」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |