ST段抬高型心肌梗死
| A+醫學百科 >> ST段抬高型心肌梗死 |
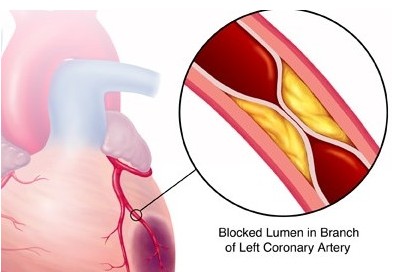
ST段抬高型心肌梗死(STEMI)是指具有典型的缺血性胸痛,持續超過20min,血清心肌壞死標記物濃度升高並有動態演變,心電圖具有典型的ST段抬高的一類急性心肌梗死。STEMI病理基礎主要是冠脈斑塊損傷的基礎上誘發急性閉塞性血栓,病理學形態研究證實ST段抬高型心肌梗死(STEMI)冠脈內含大量纖維蛋白的紅色血栓,而NSTEMI為富含血小板的白色血栓。這一點病理學形態改變具有非常重要的臨床意義。正是因為者病理學形態不同,才導致了兩者心電圖改變不同,治療手段不盡相同(藥物溶栓適宜STEMI,但不宜用於NSTEMI)。
目錄 |
病理
冠狀動脈病變
絕大多數AMI患者冠脈內可見在粥樣斑塊的基礎上有血栓形成使管腔閉塞,但是由冠狀動脈痙攣引起管腔閉塞者中,個別可無嚴重粥樣硬化病變。此外,梗死的發生與原來冠狀動脈受粥樣硬化病變累及的支數及其所造成管腔狹窄程度之間未必呈平行關係。
- 左冠狀動脈前降支閉塞,引起左心室前壁、心尖部、下側壁、前間隔和二尖瓣前乳頭肌梗死。
- 右冠狀動脈閉塞,引起左心室膈面(右冠狀動脈佔優勢時)、後間隔和右心室梗死,並可累及竇房結和房室結。
- 左冠狀動脈迴旋支閉塞,引起左心室高側壁、膈面(左冠狀動脈佔優勢時)和左心房梗死,可能累及房室結。
- 左冠狀動脈主幹閉塞,引起左心室廣泛梗死。右心室和左、右心房梗死較少見。
心肌病變
冠狀動脈閉塞後20~30分鐘,受其供血的心肌即有少數壞死,開始了AMI的病理過程。1~2小時之間絕大部分心肌呈凝固性壞死,心肌間質充血、水腫,伴多量炎症細胞浸潤。以後,壞死的心肌纖維逐漸溶解,形成肌溶灶,隨後漸有肉芽組織形成。大塊的梗死累及心室壁的全層或大部分者常見,心電圖上相繼出現ST段抬高和T波倒置、Q波,稱為Q波MI,或稱為透壁性心梗,是臨床上常見的典型AMI。它可波及心包引起心包炎症;波及心內膜誘致心室腔內附壁血栓形成。當冠狀動脈閉塞不完全或自行再通形成小範圍心肌梗死呈灶性分布,急性期心電圖上仍有ST段抬高,但不出現Q波的稱為非Q波性MI,較少見。缺血壞死僅累及心室壁的內層,不到心室壁厚度的一半伴有ST段壓低或T波變化,心肌壞死標記物增高者過去稱為心內膜下心肌梗死,現已歸類為NSTEMI。
如上所述,過去將AMl分為Q波性MI和非Q波性MI是一種回顧性分類,已不適合臨床工作的需要,目前強調以sT段是否抬高進行分類。因心電圖上Q波形成已是心肌壞死的表現。而從心肌急性缺血到壞死其中有一個發展過程。實際上當心肌缺血心電圖上出現相應區域ST段抬高時,除變異性心絞痛外,已表明此時相應的冠脈已經閉塞而導致心肌全層損傷,伴有心肌壞死標記物升高,臨床上診斷為ST段抬高性MI(STEMI)。此。類患者絕大多數進展為較大面積Q波性MI。如果處理非常及時,在心肌壞死以前充分開通閉塞血管,可使Q波不致出現。胸痛如不伴有sT段抬高,常提示相應的冠狀動脈尚未完全閉塞,心肌缺血損傷尚未波及心肌全層,心電圖可表現為ST段下移及(或)T波倒置等。此類患者如同時有血中心肌標記物或心肌酶升高,說明有尚未波及心肌全層的小範圍壞死,I臨床上列為非ST段抬高性MI(。NSTEMI)。此類MI如果處置不當,也可進展為sTEMI。為了將透壁性MI的干預性再灌注治療得以儘早實施,以爭取更多的心肌存活;也為了防止非透壁性MI進一步惡化;目前在臨床上一般視ST段抬高性MI等同於Q波性MI,而無ST段抬高者因處理方案上不同於Q波性MI,而類似於不穩定型心絞痛並專列為NSTEMI。目前國內外相關指南均將uA及NSTEMI的診斷治療合併進行討論。
繼發性病理變化有:在心腔內壓力的作用下,壞死心壁向外膨出,可產生心臟破裂(心室游離壁破裂、心室間隔穿孔或乳頭肌斷裂)或逐漸形成心室壁瘤。壞死組織1~2周後開始吸收,並逐漸纖維化,在.6~8周形成瘢痕癒合,稱為陳舊性或癒合性心肌梗死(0MI或HMI)。
病理生理
主要出現左心室舒張和收縮功能障礙的一些血流動力學變化,其嚴重度和持續時間取決於梗死的部位、程度和範圍。心臟收縮力減弱、順應性減低、心肌收縮不協調,左心室壓力曲線最大上升速度(dp/dt)減低,左心室舒張末期壓增高、舒張和收縮末期容量增多。射血分數減低,心搏量和心排血量下降,心率增快或有心律失常,血壓下降,病情嚴重者,動脈血氧含量降低。急性大面積心肌梗死者,可發生泵衰竭——心源性休克或急性肺水腫。右心室梗死在MI患者中少見,其主要病理生理改變是急性右心衰竭的血流動力學變化,右心房壓力增高,高於左心室舒張末期壓,心排血量減低,血壓下降。AMI引起的心力衰竭稱為泵衰竭,按Killip分級法可分為:
- I級尚無明顯心力衰竭;
- Ⅱ級有左心衰竭,肺部羅音<50%肺野;
- Ⅲ級有急性肺水腫,全肺大、小、干、濕羅音;
- Ⅳ級有心源性休克等不同程度或階段的血流動力學變化。
心源性休克是泵衰竭的嚴重階段。但如兼有肺水腫和心源性休克則情況最嚴重。心室重塑(femodeling)作為MI的後續改變,左心室體積增大、形狀改變及梗死節段心肌變薄和非梗死節段心肌增厚,對心室的收縮效應及電活動均有持續不斷的影響,在MI急性期後的治療中要注意對心室重塑的干預。心室重塑對患者的預後造成很大影響,所以目前一些抗高血壓藥物有抗心室重塑功能,被廣泛推薦運用,比如ACEI類抗高血壓藥物等。
臨床表現
先兆
50%~81.2%患者在發病前數日有乏力,胸部不適,活動時心悸、氣急、煩躁、心絞痛等前驅症状,其中以新發生心絞痛(初髮型心絞痛)或原有心絞痛加重(惡化型心絞痛)為最突出。心絞痛發作較以往頻繁、程度較劇、持續較久、硝酸甘油療效差、誘發因素不明顯。同時心電圖示sT段一時性明顯抬高(變異型心絞痛)或壓低,T波倒置或增高(「假性正常化」)即前述不穩定型心絞痛情況,如及時住院處理,可使部分患者避免發生MI。
症状
- 疼痛 這是最先出現的症状,疼痛部位和性質與心絞痛相同,但常發生於安靜或睡眠時,疼痛程度較重,範圍較廣,持續時間可長達數小時或數天,休息或含用硝酸甘油片多不能緩解,病人常煩躁不安、大汗淋漓、恐懼,有瀕死之感。在我國約1/6-1/3的病人疼痛的性質及部位不典型,如位於上腹部,常被誤認為胃潰瘍穿孔或急性胰腺炎等急腹症;位於下頜或頸部,常被誤認為骨關節病。部分病人無疼痛,多為糖尿病人或老年人,一開始即表現為休克或急性心力衰竭;少數病人在整個過程中都無疼痛或其他症状,而事後才發現得過心肌梗死。
- 全身症状 主要是發熱,伴有心動過速、白細胞增高和紅細胞沉降率增快等,由壞死物質吸收所引起。一般在疼痛發生後24-48小時出現,程度與梗死範圍常呈正相關,體溫一般在38℃上下,很少超過39℃,持續一周左右。
- 胃腸道症状 約1/3有疼痛的病人,在發病早期伴有噁心、嘔吐和上腹脹痛,與迷走神經受壞死心肌刺激和心排血量降低組織灌注不足等有關;腸脹氣也不少見;重症者可發生呃逆。
- 心律失常 見於75%-95%的病人,多發生於起病後1-2周內,尤其24小時內。心電圖可呈現瀰漫性異常。
- 低血壓和休克 疼痛期中,會導致血壓下降,可持續數周后再上升,且常不能恢復以往的水平。如疼痛緩解而收縮壓低於80mmHg,病人煩躁不安、面色蒼白、皮膚濕冷、脈細而快、大汗淋漓、尿量減少、神志遲鈍、甚至昏厥者則為休克的表現。
- 心力衰竭 主要是急性左心衰竭,可在起病最初數日內發生或在疼痛、休克好轉階段出現。發生率約為20%-48%,為梗死後心臟收縮力顯著減弱和順應性降低所致。病人出現呼吸困難、咳嗽、紫紺、煩躁等,嚴重者可發生肺水腫或進而發生右心衰竭的表現,出現頸靜脈怒張、肝腫痛和水腫等。右心室心肌梗死者,一開始即可出現右心衰竭的表現。
體征
- 心臟體征心臟濁音界可正常也可輕度至中度增大;心率多增快,少數也可減慢;心尖區第一心音減弱;可出現第四心音(心房性)奔馬律,少數有第三心音(心室性)奔馬律;10%~20%患者在起病第2~3天出現心包摩擦音,為反應性纖維性心包炎所致;心尖區可出現粗糙的收縮期雜音或伴收縮中晚期喀喇音,為二尖瓣乳頭肌功能失調或斷裂所致;可有各種心律失常。
- 血壓除極早期血壓可增高外,幾乎所有患者都有血壓降低。起病前有高血壓者,血壓可降至正常,且可能不再恢復到起病前的水平。
- 其他可有與心律失常、休克或心力衰竭相關的其他體征。
輔助檢查
心電圖
心電圖有進行性和特徵性改變,對診斷和估計病變的部位、範圍和病情演變,都有很大幫助。心電圖波形變化包括三種類型:
- 壞死區的波形向壞死心肌的導聯,出現深而寬的Q波。
- 損傷區的波形面向壞死區周圍的導聯,顯示抬高的ST段。
- 缺血區的波形面向損傷區外周的導聯,顯示T波倒置。
必要時可動態觀察心電圖,對診斷心肌梗死有非常大的幫助,心電圖還可以幫忙定位梗死部位。
放射線核素檢查
利用放射性核素及其標記化合物對疾病進行診斷和研究的一類方法。20世紀50年代以後迅速發展起來的現代醫學重要診斷技術之一。可以用來判斷心肌的活性。
超聲心動圖
二維和M型超聲心動圖也有助於了解心室壁的運動和左心室功能,診斷室壁瘤和乳頭肌功能失調等。
實驗室檢查
- 白細胞計數:發病1周內白細胞可增至10,000~20,000/mm3,中性粒細胞多在75%~90%,嗜酸粒細胞減少或消失。
- 紅細胞沉降率:增快,可維持1~3周。
- 血清酶:測定血清肌酸磷酸激酶(CK或CPK)發病6小時內出現,24小時達高峰,48~72小時後消失,陽性率達92.7%。穀草轉氨酶(AST或GOT)發病後6~12小時升高,24~48小時達高峰,3~6天後降至正常。乳酸脫氫酶(LDH)發病後8~12小時升高,2~3天達高峰,1~2周才恢復正常。近年來還用α-羥丁酸脫氫酶(α-HBDH)、γ-谷醯基磷酸轉肽酶(γ-GTP)、丙酮酸激酶(PK)等。肌酸磷酸激酶有3種同工酶,其中CK-MB來自心肌,其診斷敏感性和特異性均極高,分別達到100%和99%,它升高的幅度和持續的時間常用於判定梗死的範圍和嚴重性。乳酸脫氫酶有5種同工酶,其中LDH1來源於心肌,在急性心肌梗死後數小時總乳酸脫氫酶尚未出現前就已出現,可持續10天,其陽性率超過95%。
- 肌紅蛋白測定:尿肌紅蛋白排泄和血清肌紅蛋白含量測定,也有助於診斷急性心肌梗死。尿肌紅蛋白在梗死後5~40小時開始排泄,持續平均可達83小時。血清肌紅蛋白的升高出現時間較CK出現時間略早,在4小時左右,高峰消失較CK快,多數24小時即恢復正常。
- 其他血清學檢測:肌凝蛋白輕鏈或重鏈,血清游離脂肪酸,在急性心肌梗死後均增高。血清游離脂肪酸顯著增高者易發生嚴重室性心律失常。此外,急性心肌梗死時,由於應激反應,血糖可升高,糖耐量可暫降低,約2~3周後恢復正常。
診斷
根據典型的臨床表現、特徵性的心電圖改變和實驗室檢查發現,診斷本病並不困難。無痛的病人,診斷較困難。凡年老病人突然發生休克、嚴重心律失常、心力衰竭、上腹脹痛或嘔吐等表現而原因未明者,或原有高血壓而血壓突然降低且無原因可尋者,手術後發生休克但排除出血等原因者,都應想到心肌梗死的可能。此外年老病人有較重而持續較久的胸悶或胸痛者,即使心電圖無特徵性改變,也應考慮本病的可能。都宜先按急性心肌梗死處理,並在短期內反覆進行心電圖觀察和血清心肌酶測定,以確定診斷。
鑒別診斷
(一)心絞痛 心絞痛的疼痛性質與心肌梗死相同,但發作較頻繁,每次發作歷時短,一般不超過15分鐘,發作前常有誘發因素,不伴有發熱、白細胞增加、紅細胞沉降率增快或血清心肌酶增高,心電圖無變化或有ST段暫時性壓低或抬高,很少發生心律失常、休克和心力衰竭,含有硝酸甘油片療效好等,可資鑒別。
(二)急性心包炎 尤其是急性非特異性心包炎,可有較劇烈而持久的心前區疼痛,心電圖有ST段和T波變化。但心包炎病人在疼痛的同時或以前,已有發熱和血白細胞計數增高,疼痛常於深呼吸和咳嗽時加重,體檢可發現心包摩擦音,病情一般不如心肌梗死嚴重,心電圖除aVR外,各導聯均有ST段弓背向下的抬高,無異常Q波出現。
(三)急性肺動脈栓塞 肺動脈大塊栓塞常可引起胸痛、氣急和休克,但有右心負荷急劇增加的表現。如右心室急劇增大、肺動脈瓣區搏動增強和該處第二心音亢進、三尖瓣區出現收縮期雜音等。發熱和白細胞增多出現也較早。心電圖示電軸右偏,Ⅰ導聯出現S波或原有的S波加深,Ⅲ導聯出現Q波和T波倒置,aVR導聯出現高R波,胸導聯過渡區向左移,左胸導聯T波倒置等,與心肌梗死的變化不同,可資鑒別。
(四)急腹症急性胰腺炎、消化性潰瘍穿孔、急性膽囊炎、膽石等,病人可有上腹部疼痛及休克,可能與急性心肌梗死病人疼痛波及上腹部者混淆。但仔細詢問病史和體格檢查,不難作出鑒別,心電圖檢查和血清心肌酶測定有助於明確診斷。
(五)主動脈夾層分離以劇烈胸痛起病,頗似急性心肌梗死。但疼痛一開始即達高峰,常放射到背、肋、腹、腰和下肢,兩上肢血壓及脈搏可有明顯差別,少數有主動脈瓣關閉不全,可有下肢暫時性癱瘓或偏癱。X線胸片、CT,超聲心動圖探測到主動脈壁夾層內的液體,可資鑒別。
治療
監護和一般治療
臥床休息、監測生命體征、吸氧非常重要(患者往往處於缺氧狀態),建立靜脈通道(便於補液、用藥、搶救等),在做這些同時,必須做一件事:如無禁忌症,立即口服水溶性阿司匹林或嚼服腸溶阿司匹林150-300mg,然後每日1次,3日後改為75-150mg每日1次,長期服用,這對於病人預後有非常重大的作用。
解除疼痛
心肌梗死病人大多數表現為胸口劇烈疼痛,疼痛可加劇病情,惡性循環,所以必須解除疼痛。可以用哌替啶、嗎啡等,如果疼痛較為輕微,單獨用硝酸甘油或硝酸異山梨酯舌下含服或靜脈滴注,因為這兩個藥可以擴張冠脈,減少回心血量,利於緩解疼痛。但要注意血液和心率,因為可能出現低血壓。
再灌注心肌
起病3-6小時內(最多12小時)使閉塞的冠狀動脈再通,心肌得到再灌注,瀕臨死亡的心肌可能存活或壞死範圍縮小,減輕梗死後心肌重塑,預後改善。是最為重要的治療方法。方法有三種:介入治療、藥物溶栓、緊急冠脈搭橋術。目前最為常用的是前兩種。
介入治療是用心導管技術疏通狹窄或閉塞的冠狀動脈管腔,從而改善心肌的血流灌注的一種方法。臨床最早應用的是經皮冠狀動脈腔內成形術(PTCA),後來開發了冠狀動脈內支架置入術,10年前又應用藥物洗脫支架降低了再狹窄發生率。這些技術統稱為經皮冠狀動脈介入治療(PCI)。
消除心律失常
經常合併有各種類型的心律失常,必須同時處理,否則預後不佳。
- 室性期前收縮或室性心動過速用利多卡因,情況穩定後,改用美西律。
- 心室顫動時,採用非同步直流電除顫,藥物治療室性心動過速不滿意時,及早用同步直流電復律。
- 緩慢的心律失常可用阿托品靜注。
- Ⅱ、Ⅲ度房室傳導阻滯宜用臨時人工心臟起搏器。
- 室上性心律失常藥物不能用洋地黃,維拉帕米控制時,用同步直流電復律或用抗快速心律失常的起搏治療。
控制休克
有休克的患者必須同時處理休克,維持生命體征穩定。
治療心力衰竭
梗死發生後24小時內宜盡量避免使用洋地黃製劑,右室梗塞慎用利尿劑。
其他治療
- 促進心肌代謝藥物,Vitc,輔酶A,細胞色素C,VitB6等。
- 極化液療法,氯化鉀,insulin,葡萄糖配成,促進心肌攝取和代謝葡萄糖。
- 右旋糖酐40或澱粉代血漿。
- β受體阻滯劑,鈣通道阻滯劑和血管緊張素轉換酶抑制劑,對前壁心梗伴交感神經亢進,可防止梗阻範圍擴大。
- 抗凝療法,華法令等,同時監測凝血酶原時間。
預後
預後與梗死範圍的大小,側枝循環產生的情況以及治療是否及時有關。
預防
冠心病二級預防的ABCDE,所謂二級預防,指在有明確冠心病的患者(包括支架術後和搭橋術後),進行藥物和非藥物干預,來延緩或阻止動脈硬化的進展。英語國家總結為ABCDE五方面:
A:血管緊張素轉換酶抑制劑(ACEI)與阿司匹林(Aspirin)。
B:β阻滯劑(β-blocker)與控制血壓(Bloodpressurecontrol)。
C:戒煙(Cigarettequitting)與降膽固醇(Choles-terol-lowering)。
D:合理飲食(Diet)與控制糖尿病(Diabetescontrol)。
E:運動(Exercise)與教育(Education)。
醫學視頻:急性心機梗死的診斷和治療
參看
參考文獻
- 《實用內科學》陳灝珠主編
- 《赫斯特心臟病學》孫靜平、胡大一主譯
- 《內科學》人民衛生出版社第七版醫學教材.陸再英、鍾南山主編
| 關於「ST段抬高型心肌梗死」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |