病理學/職業性肺疾病
| 醫學電子書 >> 《病理學》 >> 呼吸系統疾病 >> 肺疾病 >> 職業性肺疾病 |
| 病理學 |
|
|
在職業活動、特別是生產過程中,因長期吸入有害粉塵,引起以肺廣泛纖維化為主要病變的疾病,統稱塵肺(pneumoconiosis)。塵肺是我國一種法定職業病。屬職業性塵肺的病種較多,按粉塵的化學性質可將其分為無機塵肺和有機塵肺兩大類。無機塵肺中常見的有矽肺、煤工塵肺、石棉肺等。有機塵肺是因吸入各種有機塵埃,最常見的是由黴菌的代謝產物或動物性蛋白質引起的塵肺,如農民肺、蔗塵肺、蘑菇肺、麥芽肺和飼禽者肺等。塵肺對健康危害極大,關鍵在於預防。改革不合理的生產過程,建立粉塵監測制度,切實落實綜合防塵措施。不接觸粉塵或減少吸入粉塵的機會,對於粉塵作業工人定期體檢,做到早期檢查、早期診斷,對已確診為塵肺患者及早調離粉塵作業,並進行必要的治療,完全可以控制和減少塵肺的發病率。
(一)矽肺
矽肺(silicosis)是在生產環境中長期吸入大量含游離二氧化矽(SiO2)粉塵微粒所引起的以肺纖維化為主要病變的全身性疾病。游離二氧化矽主要存在於石英中,石英成分中SiO2佔97%~99%。約有70%的礦石中均含有較多的SiO2。長期從事開礦、採石作業、坑道作業以及在石英粉廠、玻璃廠、耐火材料廠、陶瓷廠和搪瓷廠生產作業的工人易患本病。矽肺是危害最嚴重的一種職業病,其特點是發展緩慢,即使在脫離矽塵作業後,病變仍然繼續緩慢發展。患者多在接觸矽塵10~15年後才發病。若因吸入高濃度、高游離二氧化矽含量的矽塵,經1~2年後發病者,稱速髮型矽肺。矽肺的早期即有肺功能損害,但因肺的代償能力很強,患者往往無症状,隨著病變的發展,尤其是合併肺結核和肺心病時,則逐漸出現不同程度的呼吸和心功能障礙。
【病因和發病機制】
游離二氧化矽是矽肺的致病因子。矽肺的發生、發展與矽塵中游離二氧化矽的含量,生產環境中矽塵的濃度、分散度,從事矽塵作業的工齡及機體防禦功能等因素有關。矽塵粒子愈小,分散度愈度,在空氣中的沉降速度愈慢,被吸入的機會就愈多,致病作用亦愈強。一般來說,大於5μm的矽塵往往被阻留在上呼吸道,並可被呼吸道的防禦裝置清除。小於5μm的矽塵才能被吸入肺泡,並進入肺泡間隔,引起病變。尤以1~2μm的矽塵微粒引起的病變最為嚴重。
吸入肺泡內的矽塵微粒被肺巨噬細胞吞噬,沿肺淋巴流經細支氣管周圍、小血管周圍、小葉間隔和胸膜再到達肺門淋巴結。當淋巴道阻塞後,矽塵沉積於肺間質內引起矽肺病變。若局部沉積的矽塵量多,引起肺巨噬細胞局灶性聚積,可導致矽結節形成;若矽塵散在分布,則引起瀰漫性肺間質纖維化。矽肺的發病機制尚未完全闡明。一般認為,矽塵被肺巨噬細胞吞噬後,在游離二氧化矽的毒性作用下,巨噬細胞大量死亡崩解或發生功能和生物學行為改變,釋放出一些致纖維化因子、包括巨噬細胞生長因子(MDGF),白細胞介素Ⅰ(IL-1)和纖維連結蛋白(FN)等,促進成纖維細胞增生和膠原形成,導致纖維化。至於巨噬細胞死亡的原因,主要是由於矽塵被巨噬細胞吞噬後,存在於次級溶酶體中,矽塵表層中的SiO2逐漸與水聚合成矽酸(系一種強的成氫鍵化合物),其羥基基團與溶酶體膜脂蛋白結構上的受氫原子(氧、氮或硫)間形成氫鍵,改變了溶酶體膜的脂質分子構型,從而破壞了膜的穩定性或完整性。溶酶體膜通透性增高或破裂,其中所含的大量水解酶溢出到細胞內,導致巨噬細胞自溶崩解。巨噬細胞死亡崩解後,釋出的矽塵又被其它巨噬細胞吞噬,如此反覆進行,使病變不斷發展、加重。這也可解釋何以患者脫離矽塵作業後肺部病變仍然會繼續發展的緣由。
隨著免疫學的發展,大量關於矽肺免疫的研究表明,在矽肺發生、發展過程中,有免疫因素參與。根據對矽結節玻璃樣變組織的生化分析,其中球蛋白含量明顯高於膠原含量,而有別於一般的玻璃樣變組織的成分。動物實驗證明,矽肺病變的纖維化程度與漿細胞反應強度呈正相關,提示矽肺的纖維化與抗原抗體反應有關。用熒光免疫組織化學方法觀察矽結節,發現在膠原纖維及其間隙中有大量γ-球蛋白沉積,主要是IgG和IgM。如將屍檢取得的矽結節玻璃樣變組織製成勻漿,給家兔注射後,能產生抗人γ-球蛋白抗體。有人認為,漿細胞產生的免疫球蛋白通過形成抗原抗體複合物參與矽肺的發病。對矽肺患者作體液免疫測定發現,血清中IgG和IgM濃度增高,抗肺自身抗體、抗核抗體和類風濕因子檢出率也較高。但關於矽肺免疫的抗原物質目前還未提取出來,多認為有3種可能性:①矽塵作為半抗原與機體的蛋白質結合構成複合抗原;②矽塵表面吸附的γ-球蛋白轉化為自身抗原;③矽塵導致巨噬細胞死亡崩解後釋放自身抗原。現已有很多證據表明,巨噬細胞死亡崩解後釋放抗原的可能性最大。總之,矽肺的病因是明確的,發病機制極為複雜,在發病過程中可能有多種因素參與,它們互相影響、互為因果,共同促進矽肺的發生和發展。
【病理變化】
矽肺的基本病變是肺組織內矽結節形成和瀰漫性間質纖維化。矽結節是矽肺的特徵性病變,結節境界清楚,直徑2~5mm,呈圓形或橢圓形,灰白色,質硬,觸之有砂樣感。隨著病變的發展,結節可融合成團塊狀,在團塊的中央,由於缺血、缺氧而發生壞死、液化,形成矽肺性空洞(silicotic cavity)。矽結節的形成過程大致分為三個階段:①細胞性結節,由吞噬矽塵的巨噬結胞局灶性聚積而成,巨噬細胞間有網狀纖維,這是早期的矽結節;②纖維性結節,由纖維母細胞、纖維細胞和膠原纖維構成;③玻璃樣結節,玻璃樣變從結節中央開始,逐漸向周圍發展,往往在發生玻璃樣變的結節周圍又有新的纖維組織包繞。鏡下,典型的矽結節是由呈同心圓狀或旋渦狀排列的、已發生玻璃樣變的膠原纖維構成(圖9-22)。結節中央往往可見內膜增厚的血管。用偏光顯微鏡觀察,可以發現沉積在矽結節和肺組織內呈雙屈光性的矽塵微粒。除矽結節外,肺內還有不同程度的瀰漫性間質纖維化(圖9-23),範圍可達全肺2/3以上。此外,胸膜也因纖維組織瀰漫增生而廣泛增厚,在胸壁上也可形成胸膜胼胝,甚至可厚達1~2cm。肺門淋巴結內也有矽結節形成和瀰漫性纖維化及鈣化,淋巴結因而腫大、變硬。
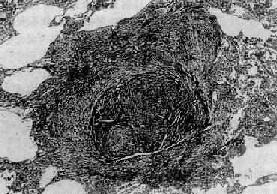
圖9-22 矽肺
矽結節,由呈旋渦狀排列的已發生玻璃樣變的膠原纖維構成

圖9-23 矽肺
肺組織呈瀰漫性纖維化
矽塵沿血道轉運,可在肝、脾、骨髓等處形成矽結節。
矽肺的分期和病變特徵
根據肺內矽結節的數量、分布範圍和直徑大小,可將矽肺分為三期:
Ⅰ期矽肺:矽結節主要局限在淋巴系統。肺組織中矽結節數量較少,直徑一般在1~3mm,主要分布在兩肺中、下葉近肺門處。X線檢查,肺野內可見一定數量的類圓形或不規則形小陰影,其分布範圍不少於兩個肺區。此時,肺的重量、體積和硬度無明顯改變。胸膜上可有矽結節形成,但胸膜增厚不明顯。
Ⅱ期矽肺:矽結節數量增多、體積增大,可散於全肺,但仍以肺門周圍中、下肺葉較密集,總的病變範圍不超過全肺的1/3。X線表現為肺野內有較多量直徑不超過1cm的小陰影,分布範圍不少於四個肺區。此時,肺的重量、體積和硬度均有增加,胸膜也增厚。
Ⅲ期矽肺(重症矽肺):矽結節密集融合成塊。X線表現有大陰影出現,其長徑不小於2cm,寬徑不小於1cm,此時,肺的重量和硬度明顯增加。解剖取出新鮮肺標本可豎立不倒(圖9-24),切開時阻力甚大,並有砂粒感。浮沉試驗,全肺入水下沉。團塊狀結節的中央可有矽肺空洞形成。結節之間的肺組織常有明顯的灶周肺氣腫,有時肺表面還可見到肺大泡。
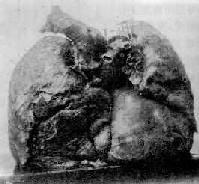
圖9-24 Ⅲ期矽肺並發肺心病
兩肺堅實能豎立,胸膜增厚。右心顯著肥大、擴大,心尖由右心構成
【合併症】
1.矽肺結核病 矽肺合併結核病時稱為矽肺結核病(silicotuberculosis)。愈是晚期、重症矽肺,肺結核的合併率愈高。Ⅲ期矽肺的合併率達60%~70%或更高。矽肺患者易合併肺結核可能是因游離二氧化矽對巨噬細胞的毒性損害以及肺間質瀰漫性纖維化,導致肺的血液循環和淋巴循環障礙,從而降低了肺組織對結核桿菌的防禦能力之故。矽肺結核病時,矽肺病變和結核病變可分開存在,也可混合存在(9-25)。矽肺結核病的病變比單純矽肺和單純肺結核的病變發展更快,累及範圍更廣,更易形成空洞。矽肺結核性空洞的特點是數目多,直徑大,空洞壁極不規則。較大的血管易被侵蝕,可導致患者大咯血死亡。
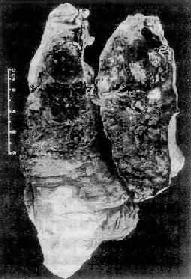
圖9-25 矽肺結核病
圖中可見胸膜增厚,切面上可見矽肺引起的肺氣腫小囊泡。右側白色斑塊為結核病灶
2.肺感染由於矽肺患者抵抗力低,又有慢性阻塞性肺疾病,小氣道引流不暢,故易繼發細菌或病毒感染。尤其在有瀰漫性肺氣腫的情況下,肺感染可誘發呼吸衰竭而致死。
3.慢性肺源性心臟病 約有60%~75%的矽肺患者並發肺心病。這是因為肺間質瀰漫性纖維化,肺毛細血管床減少,肺循環阻力增加。同時,矽結節內小血管常因閉塞性血管內膜炎,管壁纖維化,使管腔狹窄乃至閉塞,血管也扭曲、變形,尤以肺小動脈的損害更為明顯,加之因呼吸功能障礙造成的缺氧,引起肺小動脈痙攣,均可導致肺循環阻力增加、肺動脈高壓和右心室肌壁肥厚,心腔擴張。重症患者可因右心衰竭而死亡。
4.肺氣腫和自發性氣胸晚期矽肺患者常有不同程度的瀰漫性肺氣腫,主要是阻塞性肺氣腫。有時,在臟層胸膜下還可出現肺大泡。氣腫囊腔破裂引起自發性氣胸。
(二)石棉肺
石棉肺(asbestosis)是因長期吸入石棉粉塵引起的以肺間質纖維化和胸膜肥厚為主要病變的疾病。石棉是一種天然的礦物結晶,其化學成分是含有鐵、鎂、鋁、鈣、鎳等元素的矽酸鹽複合物。石棉纖維具有耐酸、鹼,隔熱,絕緣等特性,在工業上用途很廣。石棉礦的開採、選礦、運輸工,石棉加工廠的分類、彈棉工,石棉製品的絕緣、隔熱材料製品工等都可因長期吸入石棉粉塵而發生職業性石棉肺。發病工齡一般在10年左右。臨床上,患者主要出現慢性支氣管炎、肺氣腫的症状,如咳嗽、咳痰、氣急、胸脹痛等,晚期出現肺功能障礙和肺心病的症状和體征,患者痰內可檢見石棉小體。
【發病機制】
吸入的石棉粉塵多數停留在呼吸性細支氣管,僅有部分抵達肺泡,進入肺間質,有的還可被運輸到臟層胸膜,引起肺間質和胸膜的結締組織增生。至於纖維化形成的機制還不太清楚,可能主要是由於石棉纖維直接刺激纖維母細胞,促使脯氨酸羥化為羥脯氨酸,加速膠原合成,因而形成纖維化。除直接刺激作用外,也可能與石棉對巨噬細胞的毒性損害有關。雖然石棉對巨噬細胞的毒性作用比二氧化矽小,但石棉中的Mg2+對細胞膜也有溶解損傷作用。此外,石棉肺患者血清中IgM、IgG、抗核抗體和類風濕因子含量較高,肺內有異常球蛋白沉積,因而推測纖維化的形成,可能是巨噬細胞崩解,形成變性蛋白,引起自身免疫反應的結果。
【病理變化】
石棉肺的病變特點是肺間質瀰漫性纖維化,其中可見石棉小體以及臟層胸膜肥厚和在壁層胸膜形成胸膜斑。因為吸入肺內的石棉纖維易隨氣流沿支氣管長軸進入肺下葉,故肺病變以兩肺下部為重,不同於矽肺病變以兩肺中部為重的特點。
肉眼觀,肺縮小、變硬,早期病變主要發生於兩肺下部。由於細支氣管周圍、肺泡壁及小葉間隔內纖維組織增生,使肺呈明顯的纖維網狀結構。晚期,肺間質纖維化更廣泛,更明顯,肺組織陷於瀰漫性纖維化。常因伴有明顯的肺氣腫和支氣管擴張,肺組織可出現蜂窩狀改變。肺胸膜尤其是下葉胸膜高度肥厚,晚期肺胸膜的纖維性增厚更廣泛,甚至全肺均為灰白色的纖維瘢痕組織包裹。胸膜斑(pleural plaques)是指發生於壁層胸膜上的局限性纖維瘢痕斑塊,境界清楚,凸出於胸壁,質地堅硬,呈灰白色、半透明而有光澤,狀似軟骨。胸膜斑常常位於兩側中、下胸壁,呈對稱性分布。
鏡下,早期病變為石棉粉塵引起的脫屑性間質性肺炎變化,表現為Ⅰ型肺泡上皮細胞受損,Ⅱ型肺泡上皮增生,後者呈立方形覆蓋於肺泡表面。肺泡腔內有大量脫落的肺泡上皮細胞和巨噬細胞聚積。細支氣管壁及其周圍和血管周圍的結締組織中,以及肺泡間隔內有大量淋巴細胞和單核細胞浸潤,有時也有一些嗜酸性粒細胞、漿細胞浸潤。肺間質細胞增生,小動脈呈現閉塞性動脈內膜炎。隨後,細支氣管、血管周圍及肺泡間隔內纖維結締組織增生,到晚期則發展為肺組織瀰漫性纖維化,大多數肺泡閉塞,由纖維組織填充。同時也可見一些襯以立方上皮的肺泡(腺樣肺泡)。細支氣管和小血管被包裹於纖維組織內,管壁纖維性增厚,管腔狹窄乃至閉塞。在增生的結締組織纖維間散在著一些石棉小體(asbestos bodies),乃表面有鐵蛋白沉積的石棉纖維,其長短不一(長者可超過100μm,短者僅數微米),黃褐色,呈啞鈴狀、分節狀或蝌蚪形(圖9-26),鐵反應陽性。在石棉小體旁可見異物巨細胞。在瀰漫性纖維化的肺組織中查見石棉小體是病理診斷石棉肺的重要依據。
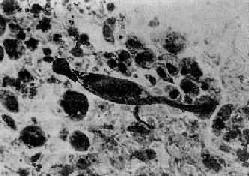
圖9-26 石棉肺
圖中央可見典型石棉小體,兩端肥大,呈分節狀,周圍為塵細胞
【合併症】
動物實驗和臨床觀察已證實,石棉屬於促癌物質。近年來很多報導表明,石棉肺患者易並發肺癌、惡性胸膜和腹膜間皮瘤、食管癌、胃癌、結腸癌、喉癌等惡性腫瘤。據統計,石棉肺合併肺癌者可高達12%~17%,且多發於肺下葉。吸煙的石棉工人患肺癌的危險性比不吸煙人群高53~92倍。石棉肺合併惡性胸膜間皮瘤者也相當多見。有報告稱,52例間皮瘤患者中約80%有接觸石棉粉塵的職業史。從接觸石棉粉塵到發現惡性間皮瘤的期限較長,平均42年。
石棉肺合併肺結核的頻率約10%,遠低於矽肺,而且多數病情較輕。此外,石棉肺易合併呼吸道感染、自發性肺氣腫。晚期常並發肺源性心臟病和呼吸衰竭。
(三)農民肺
農民肺(farmer』s lung)是因吸入含有高溫放線菌的有機粉塵而引起的一種外源性過敏性肺泡炎(extrinsic allergic alveolitis)。患者多系農業生產者,有經常接觸發霉的稻草、麥秸和穀類等職業史。急性期時,典型病例在吸入含高溫放線菌有機粉塵後4~8小時發病,出現畏寒、發熱、呼吸困難或喘息、咳嗽、有少量粘液痰、乏力、全身肌肉酸痛、兩肺可聞及濕囉音等症状和體征。急性期症状持續1~2天後可自行緩解,患者往往自認為是勞動後「受涼、感冒」,但也有的患者起病隱襲,呈現類似慢性支氣管炎的症状。慢性期時,因反覆發病,病變發展為彌慢性肺間質纖維化,並常並發肺心病,患者出現不同程度的心、肺功能障礙的症状和體征,重症患者可因呼吸衰竭和心力衰竭而死亡。農民肺的發病率,世界各地報告不同,一般為2.3%~8.6%。根據對湖北省洪湖縣農民和城鎮居民抽樣調查結果,農民肺的發病率為5.26%。本病已成為嚴重妨礙廣大農民健康,影響勞動力的一種疾病,應引起高度重視。
【病因及發病機制】
致病菌是繁殖於發霉的稻草、麥秸、乾草、穀類中的高溫放線菌,主要是乾草小多孢菌、普通高溫放線菌、白色高溫放線菌、綠色高溫單孢菌和熱吸水鏈黴菌等。從病人生產環境中接觸的霉稻草和生活環境中的鋪草、柴草以及病人的痰中可分離、培養出致病菌。關於發病機制還不完全清楚,可能與Ⅲ型變態反應有關,因為患者和實驗動物血清中均可檢測出高溫放線菌相關的特異性免疫複合物和沉澱素抗體。應用免疫熒光組織化學染色技術,可在複製的農民肺動物模型的肺組織中證實在肺泡壁、毛細血管壁以及單核巨噬細胞胞漿內有IgG沉積。肺部病變中出現的類上皮細胞性肉芽腫,似乎也提示有Ⅳ型變態反應參與。也有人認為,高溫放線菌產生的蛋白分解酶對肺組織的直接損傷可能也與農民肺的發病有關。
【病理變化】
急性期,肺組織充血、水腫,主要病變為在肺泡腔、肺泡間隔、細支氣管壁及其周圍有大量單核巨噬細胞浸潤,並往往形成廣泛性單核巨噬細胞聚積灶。還可見到由單核巨噬細胞、類上皮細胞、多核巨細胞和淋巴細胞構成的肉芽種,有的肉芽腫中央可發生凝固性壞死。電鏡下,在類上皮細胞、巨噬細胞的胞漿內可發現放線菌孢子。肺血管也可受累,表現為內皮細胞腫脹、增生,外膜和中膜、甚至內膜均有較多的單核細胞和淋巴細胞浸潤,管壁彈力纖維斷裂。慢性期,肺間質發生廣泛性纖維結締組織增生,在增生的纖維組織內有一些由立方上皮披覆的小腔(腺樣肺泡),也能見到一些小異物肉芽腫和纖維瘢痕灶。肺小動脈內膜彈力纖維增生,中膜肌層也可肥厚,肺細動脈出現中膜肌層。小、細支氣管往往有不同程度的炎症變化。部分呼吸性細支氣管擴張(腺泡中央型肺氣腫),瘢痕灶周圍的肺泡間隔斷裂(瘢痕旁肺氣腫)。肺胸膜廣泛性纖維增厚。心臟重量增加,右心室肌壁肥厚、心室腔擴張,呈現典型的肺心病特徵。
| 關於「病理學/職業性肺疾病」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |