外科學總論/筋膜間室症候群與擠壓症候群
| 醫學電子書 >> 《外科學總論》 >> 損傷 >> 創傷病 >> 筋膜間室症候群與擠壓症候群 |
| 外科學總論 |
|
|
肢體中,在骨和筋膜形成的間室內,因各種原因造成組織壓升高,由於間室容量受筋膜的限制,壓力不能擴散而不斷升高,致血管受壓損傷,血液循環由此遭受阻礙,供應肌肉、神經組織的血流量減少,嚴重的則發展為缺血壞死,最終導致這些組織功能損害,由此而產生的一系列徵候群,稱為筋膜間室症候群。當病情進一步發展,並有肌紅蛋白血症和肌紅蛋白尿、高血鉀及急性腎功能衰竭時,則稱為擠壓症候群。擠壓症候群傷員死亡率高,死亡原因主要為水中毒、高血鉀、尿毒症和化膿感染。近年由於人工透析臨床應用使死亡率由50%降至10%左右。
(一)病因、病理
肢體中骨與筋膜組成的間室是發病的結構基礎。間室中組織壓升高是造成該征的病理基礎。
1.解剖基礎
筋 膜間室是由固有筋膜、肌間隔和骨三部分組成的骨纖維鞘,內含肌肉、血管和神經等組織。由於筋膜間室在組織上是封閉的,又缺乏擴張性,室內容積不能有伸展性,在組織高壓情況下,容易造成缺血,引起症候群。四肢肌肉神經血管等軟組織均位於筋膜間室中,但上臂與前臂和大腿與小腿的筋膜間室有較大差別。上臂分為前、後兩組,大腿分為前、內及後三組,都是單一骨,間室內肌肉腫脹時,有向周圍擴散餘地,壓力增高不會太多,發生缺血機會少。前臂及小腿為雙骨,骨間膜堅厚,筋膜也較厚,形成較強韌的筋膜鞘管。前臂分為掌側和背側兩個間室(圖1-43),小腿分脛前、外側、脛後深及淺四個間室(圖1-44), 其中尤以脛前及脛後深與前臂掌側間室由骨間膜與筋膜所形成的鞘管更堅韌,無擴展餘地,前臂與脛後肌層又較厚,故傷後很易發生筋膜間室症候群。而小腿外側間室為單骨,脛後淺間室離雙骨及骨間膜較遠,故發生機會較少。三角肌筋膜間室、臂筋膜間室、手和足筋膜間室均有類似的解剖特點,故也可發生此症候群。
2.病因
凡可以引起筋膜間室內組織壓升高的因素都可以成為致病原因。組織壓增高由兩方面因素 促成,其一是間室容量減少,其二是間室內容物體積增加。這兩方面因素又各自可由多種原因造成。表1-16中所列舉的病因和分類 可供參考。
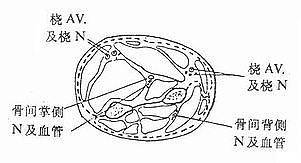
圖1-43前臂掌側和背側筋膜間室
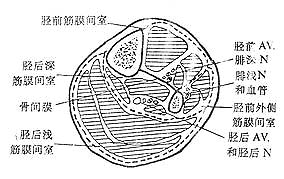
圖1-44 小腿脛前、外側和脛後深、淺筋膜間室
表1-16 筋膜間室症候群的病因和分類
| Ⅰ、筋膜間室容量縮小 | 筋膜缺損閉合(開放 性損傷後關閉,縫合過緊) 外敷料包紮過緊(繃帶、石膏、夾板過緊) 局部外加壓力(重物、自身、牽引支架等壓迫) |
|
| Ⅱ、筋膜間室內容物體積增加 | 出血 | 損傷後出血(骨折、軟組織損傷、血管傷) 血凝機制紊亂(如血友病) |
| 毛細血管通透性增加 | 缺血後腫脹(外傷壓迫、損傷缺血、醫源性) 操練過度(長時間或劇烈運動 後疲勞損傷) 創傷(直接損害毛細血管和毒性分解產物刺激) 灼傷 藥物和毒物刺激 矯形手術 |
|
| 毛細血管壓增加 | 劇烈運動 靜脈阻塞 |
|
| 肌肉肥大 輸液、輸血外滲 腎病症候群(動脈變栓塞、血漿蛋白 、組織水腫) |
||
3.發病機理
不論引起本徵的病因及部位如何,間室內壓力增高是發生筋膜間室症候群的基本因素。
正常筋膜間室內的壓力經測定約為0~8mmHg,近年來觀察表明,組織內壓力較動脈舒張壓低10~30mmHg時,即已達小動脈閉合的臨界壓力,如傷員血低,則組織內壓力稍有升高,即可影響組織灌注。實驗表明,當血壓和血管張力正常,使組織內血循停止的壓力在前臂為64mmHg ,小腿55mmHg,即組織內壓力升到40~60mmHg時,即可使組織微循環減慢或停止。
當肢體筋膜間室內組織損傷時,由於肌肉神經及血管等處於閉合的筋膜間室內而受累,當外部壓力解除後,較大的血管可能恢復血循環,局部血循環可以重建,但毛細血管和微循環可能遭到損害,組織間隙內通透性增加,肌肉組織發生缺血、水腫,筋膜間室內壓力升高,當壓力升高到一定程度時,肌肉組織的循環發生障礙,毛細血管壓增加,小靜脈迴流受阻,小動脈灌注壓力降低,進一步發展則小動脈閉塞,組織液大量滲出,筋膜間室內壓力更進一步升高,形成一個惡性循環,筋膜間室內的肌肉、神經及小血管造成缺血性壞死。這就是急性筋膜間室症候群發生的病理機轉。隨著血漿丟失,筋膜間室內鉀離子釋出,肌紅蛋白同時亦釋出,酸性產物及有毒性物質亦大量釋放。這此有毒物質通過局部循環的再建和側枝循環,進入全身循環的血液中,使血液中pH值降低,而尿液亦發生酸性化,使肌紅蛋白沉澱 ,腎小管發生阻塞,而造成急性腎功能衰竭,稱之為擠壓症候群。
造成急性腎功能衰竭的機理除上述肌肉缺血和壞死的因素外,還有腎臟本身的缺血和壞死,其主要原因為創傷後引起周身應激狀態下反射性血管痙攣的全身反應。擠壓傷特點是肌肉壞死後,對腦垂體、交感神經的反射,而使腎上腺素、乳酸等親血管活性物質對腎臟微循環調節產生重要影響,使腎臟微血管發生強烈而持續的反射性痙攣收縮,導致腎缺血、腎是質水腫,腎小球濾過降低,同時又使腎缺血加重。由於液體和尿液酸度增加,肌紅蛋白更易於在腎小管內沉積,造成阻塞和毒性作用,尿量減少甚至尿閉,最後促使腎功能衰竭。
擠壓傷後是否出現筋膜間室症候群與擠壓症候群,與受壓的部位、面積、強度、受壓肌群多少及受壓時間長短有密切關係。一般缺血30分鐘即可出現神經功能異常,完全缺血12~24小時則發生永久性神經功能障礙。肌肉缺血2~ 4小時可以出現機以改變,完全缺血12小時則出現壞死。
一般的擠壓症候群,必然要經過急性筋膜間室內壓升高,造成肌肉缺血壞死,和周身應激反應性腎缺血。如果擠壓傷員雖然嚴重,導致肢體缺血壞死,而腎功能正常,仍稱為筋膜間室症候群。只有出現肌肉壞死、肌紅蛋白血症和肌紅蛋白尿、高血鉀、急性腎功能衰竭等特徵時,才稱為擠壓症候群患者常死於高血鉀症、尿毒症或繼發感染引起的敗血症。
(二)臨床表現
1.局部表現
(1)疼痛 早期因損傷部位和程度不同而各有差異,隨著病情發展疼痛加劇,甚至持續性難以忍受的劇痛。但當筋膜間室內壓力進一步上升,感覺神經纖維麻痹時,疼痛隨之減退或消失。
(2)腫脹及壓痛 解除壓迫後,迅速出現受壓區局部腫脹,並有壓痕,皮膚微紅,傷部邊緣出現紅斑、或皮下閼血及水皰。進一步加劇時,腫脹肢體發涼,皮膚發亮,有光澤,張力增高,肌肉變硬,局部廣泛性壓痛。
(3)被動牽拉受累區遠端肢體時,產生劇烈疼痛,這是該征早期的可靠體征。
(4)運動和感覺功能障礙 先出現肌肉無力,進一步發展則可致完全喪失其收縮力。受累神經支配區的感覺異常,表現為感覺過敏、減退或消失。
(5)脈搏 肢體遠端脈搏在早期可不減弱,因此脈搏存在不能否定本症候群的存在。脈搏消失和肌肉壞死攣縮為本徵的晚期表現。
|
受累間室 |
壓痛部位 | 牽拉痛 | 感覺障礙 | 功能障礙的肌肉 | |
|
|
掌側 | 前臂掌側 | 伸腕、伸拇及伸指 | 正中N及尺N支配區 | 拇與指的屈肌、掌長肌、橈側和尺側腕屈肌 |
| 背側 | 前臂背側 | 屈腕、屈拇及屈指 | 拇與指的伸肌 | ||
|
手 |
骨間 |
手背掌側 |
掌指關節外展與內收 |
|
|
| 小腿 | 前側 | 小腿前側 | 屈趾、足跖屈 | 腓深N支配區 | 趾長伸肌、脛前肌、第三腓骨肌 |
| 外側 | 小腿外側 | 足內翻 | 腓淺及腓深N支配區 | 腓骨長、短肌 | |
| 後側淺 | 小腿後側 | 足背伸 | 腓腸N支配區 | 比目魚、腓腸肌 | |
| 後側深 | 小腿下段內側脛骨與跟腱之間 | 伸趾、足外翻 | 脛後N支配區 | 趾長屈肌、脛後肌 | |
2.全身表現 擠壓症候群臨床經過一般可分為少尿期和多尿期兩個階段。
(1)少尿期 自傷後起持續約4~6天。在此期間,傷員感覺極度不適,口乾唇燥,極度口渴,缺乏食慾。少尿(尿量少於400ml/日)或無尿(少於100ml/日),尿比重升高,呈酸性,並出現肌紅蛋白尿。代謝產物如尿素、尿酸、肌酐、非蛋白氮等蓄積於血中,達一定程度時可引起尿毒症。同時可出現水電解質紊亂和代謝變化。
水中毒 主要由於攝入水過多,其次為代謝產生的水,由此引起周圍水腫、肺水腫以至心力衰竭。
高血鉀症 損傷後組織發生嚴重破壞,細胞內鉀移向細胞外液,向血液中釋放大量鉀離子,腎臟又不能排出,以致此期血鉀可以每日mEq/1速度上升,如不能及時降低血鉀,傷員可死於高血鉀、心律紊亂和心肌中毒。如同時有高血磷、高血鎂、低血鈣、低血氯和代謝性酸中毒,則鉀對心肌的危害更重。
低血鈉症 鈉總量並不低,因被水稀釋而濃度降低。因而漿低鈉造成 的低滲性可引起顱內壓增高和腦中腫,最後可形成低滲性昏迷。
酸中毒 因肌肉缺血壞死及損傷後分解代謝旺盛,使大量的硫酸根、磷酸根和中間代謝產物釋放,而造成代謝性酸中毒。
血酶升高 穀草轉氨酶、肌酸磷酸激酶(CPK)由於肌肉缺血壞死而大量釋放,使血酶均升高,穀草轉氨酶可達2000U以上,肌酸磷酸激酶高達5萬U以上。
(2)多尿期 約在傷後5~7天進入多尿期,這是腎小管機能恢復的第一個指征。尿量多少與體內蓄水量有關。利尿初期有利於消除水腫,後期則可造成缺水。在利尿過程中,大量鈉、鉀和鈣排出可形成低血鈉症、低血鉀症和低血鈣症,應及時糾正。
(三)診斷與鑒別診斷
1.筋膜間室症候群 主要依據受傷史和傷部的臨訂表現即可確定。筋膜間室內壓測定(圖1-45)對診斷和預後有較大幫助,目前比較一致的看法是,正常筋膜間室內壓力為0~8mmHg。30mmHg是急性筋膜間室症候群的臨界壓,如能及時切開減壓,肌肉、神經多能恢復正常。如壓力超過40mmHg以上,多因微循環和細小動脈閉塞,即使徹底切開減壓,往往已發生部分肌肉變性或壞死,最終將遺有肌肉或神經損傷的併發症和後遺症。
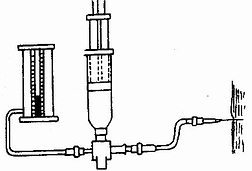
圖1-45 筋膜間寅壓測定:針頭血壓計測定法示意圖
2.擠壓症候群 能否早期診斷及處理,對預後有很大影響,其診斷要點如下:
(1)受傷史 當身體廣泛地受到重物擠壓,或肌肉豐富的肢體受到重壓,持續一小時以上者,應考慮有發生此征的可能,應仔細觀察局部和全身,以免漏診。
(2)尿量 有上述外傷史的傷員,如傷後24小時少尿或無尿,尿比重1.010時,即應考慮有無急性腎功能衰竭。
(3) 肌紅蛋白尿 是診斷的重要依據。擠壓症候群的急性腎功能衰竭單純損傷後的急性腎功能衰竭兩者的重要區別點,就在於前肌紅蛋白尿陽性,後者陰性。在擠壓症候群的傷員中,尿中肌紅蛋白濃度在局部解除壓力後12小時達最高峰,以後漸減少,1~2天後消失。
(4)代謝障礙 在出現 少尿的同時,還發生不中毒、高血鉀、 低血鈉、低血氯、低血鈣、酸中毒和氮質血症。
(5)同位素腎圖檢查 常呈雙側梗阻型圖形。
3.鑒別診斷 注意以下三種情況。
要注意發現非少尿型擠壓症候群。此型的臨床表現是尿量逐日增加,至第7~8天達高峰,以後尿量逐漸降至正常;隨著尿量增多,血中氮質有所增高,說明腎小球濾過率下降的同時,腎小管的濃縮功能亦受到損害。
對擠壓傷傷員出現少尿或無尿,要快速作出功能性少尿或腎性少尿的鑒別。功能性少尿是因休克、血容量不足或腎臟微血管發生強烈而持久的反射性痙攣使血流減少所致。而腎性少尿主要是由腎小管阻塞及腎小球壞死等因素所致。其鑒別方法如下:
①輸液負荷試驗:若傷員無心肺功能不全時,可給靜脈注射5%葡萄糖500ml ,30分鐘內輸完,如尿量增加,尿比重下降,可能為血容量不足或腎血管痙攣所致的功能性少尿。如仍無尿或少尿,則表示腎性少尿可能性大。
②利尿試驗:若病人有心肺功能不全,或估計補液已較充分或經輸液負荷試驗後,可用速尿100~400mg或利尿酸鈉100~200mg靜脈注入。尿量超過400ml/小時,可認為是功能性少尿。如仍少尿或無尿則腎性少尿確診無疑。
(四)治療
局部處理
(1)解除壓迫,傷肢制動 立即解除外力的壓迫,避免加重肌肉缺血壞死。傷肢予以制動,以免傷員因大量吸收組織分解產物而引起嚴重中毒症状;傷肢禁抬高、按摩或熱敷。
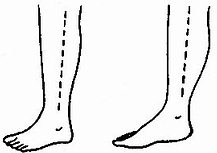
(2)筋膜間室早期切開徹底減壓 是傷肢處理的重要措施,它可緩解間室內壓力,防止肌肉壞死及毒性質進入血流,並有利於傷肢功能的恢復。減壓必需徹底,可採取皮膚深筋膜全切開減壓術,從上到下,將各受累筋膜間室都逐一切開,進行充分減壓。並將已壞死的肌肉徹底清除。(圖1-46、47、48)
前外側切口 後內側切口
圖1-46 小腿深筋膜切開減壓術皮膚切口
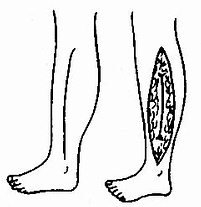
圖1-47 小腿外側深筋膜切開減壓
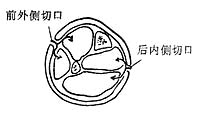
圖1-48 小腿兩個皮膚切口,切開四個筋膜間室減壓示意圖
(3)截肢 早期截肢應慎重,除非肢體肌肉已幾乎完全壞死,一般不應過早地考慮截肢。若傷肢大部分肌肉已發生缺血性壞死,且全身中毒症状嚴重,為了挽救生命,即應儘早在適當平面施行截肢術。
全身治療
少尿期治療
①限制液體輸入量 總的原則是「量出為入」。所謂量出,是指傷員當天的不顯性失水量,加前一天的尿量,加當天的異常失水量,減去體內自生水量,總算起來,就是當天的入量。圖1-48小腿兩個皮膚
切口、切開四個筋膜間室減壓示意圖
②透析療法 透析療法在治療急性腎功能衰竭中起著重要作用,能迅速消除體內水鈉瀦留;能很快降低血鉀,是防止高血鉀最有效的措施;能於數天內改善尿毒症症状。擠壓症候群是透析治療的絕對適應證。
透析療法目前應用主要有兩種,一種是腹膜透析,另一種為血液透析。腹膜透析簡便易行,不用特殊設備和儀器,在基層醫療單位也可施行。有條件時爭取血液透析(人工腎)效果更好。一旦有腎功能衰竭的證據,應及早進行透析,可明顯減少由於急性腎衰和高血鉀造成的死亡。
③營養 採用脂肪、高碳水化合物、高熱量、低蛋白、低鹽、低鉀飲食。碳水化合物最好用葡萄糖或乳糖。每天100克,這樣可使體內蛋白分解代謝率降低一半左右。
④防治感染 據統計,90%的腎衰病人死於感染,因此在擠壓症候群時,特別要注意防治感染。有些抗菌素對腎臟有毒害作用應避免使用。
(2)多尿期治療 在此期間要注意補給適量的體液和電解質,補液量要少於尿量,盡量採用口服。一般對1000ml的尿液應補充氯化鈉3-5克,每日口服氯化鉀5-10克。
(3)恢復期治療 注意以下幾點:
促進腎功能恢復,腎損害完全恢復約需半年至兩年時間。
加強營養和體質的恢復。
促進傷肢的功能恢復。
| 關於「外科學總論/筋膜間室症候群與擠壓症候群」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |