寄生蟲學/其他人體寄生線蟲
| 醫學電子書 >> 《人體寄生蟲學》 >> 線蟲 >> 其他人體寄生線蟲 |
| 人體寄生蟲學 |
|
|
一、東方毛圓線蟲
東方毛圓線蟲(Trichostrongylus orientalis Jimbo,1914)成蟲體纖細,無色透明,角皮具不明顯的橫紋,口囊不顯著,咽管圓柱狀,約為體長的1/7~1/6。雄蟲大小為4.3~5.5×0.072~0.079mm。尾端具交合傘,由左右兩葉組成,有一對短粗交合刺,相等同型,末端有小鉤。雌蟲大小為5.5~6.5×0.07mm,尾端呈錐形,陰門位於蟲體後1/6處,子宮內含蟲卵5~16個。蟲卵長圓形,無色透明,大小為80~100×40~47µm,似鉤蟲卵而略長,直徑一般超過橫徑2倍以上, 一端較圓,另一端較尖,一側常較另一側稍隆起。卵殼很薄,卵膜密接於卵殼內面,但在兩端可見空隙,尤以尖細端明顯。新鮮糞便中的蟲卵,一般多見卵細胞已分裂為10~20個細胞(圖16-23)。
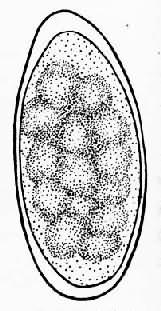
圖16-23 東方毛圓線蟲卵
成蟲寄生於綿羊、駱駝、馬、牛及驢等食草動物胃及小腸內,也可寄生於人。蟲卵在外界土壤中發育,幼蟲孵出後經2次蛻皮發育為感染期幼蟲,人常因食生菜而經口感染。在腸腔內幼蟲經第3 次蛻皮後,鑽入小腸粘膜,約經數日自粘膜逸出,進行第 4次蛻皮,然後以頭端插入腸粘膜,發育為成蟲。
本蟲所引起的病理改變不甚明顯。一般腹痛症状似較感染鉤蟲所引起的略顯著,嗜酸性粒細胞增多一般在10%以下,嚴重患者也可出現貧血及由蟲體代謝產物所引起的毒性反應。但因本蟲常與鉤蟲感染混合存在,故難於確定哪些症状系由本蟲而不是由鉤蟲所致。
實驗診斷以在糞便中查見蟲卵為準,但需注意與鉤蟲卵鑒別。
東方毛圓線蟲主要分布於農村,似有一定的地區性。如四川個別地區(潼南縣)感染率可高達50%。
本病的防治原則與鉤蟲病相似。
二、美麗筒線蟲
美麗筒線蟲(Gongylonema pulchrum Molin,1857)主要寄生於哺乳動物(特別是反芻動物)的口腔與食管粘膜和粘膜下組織,偶而可寄生於人體引起美麗筒線蟲病(gongylonemiasis)。
形態
成蟲細長如線狀,乳白色。寄生於反芻動物體內者:雄蟲長21.5~62mm,寬0.1~0.36mm。雌蟲長70~145mm,寬0.2~0.53mm。但在人體寄生的蟲體較小,國內記載雄蟲長21.00~30.68mm,寬0.16~0.23mm,雌蟲長32~68.8mm,寬0.2~0.37mm。體表具纖細橫紋。前端正中有口,呈漏斗形,口小,周圍有分葉狀的唇,上有8個小乳突,唇外有一領環,在領環之外左右各有1頭感器,其外圈有8個乳突。蟲體前段具有成行排列、大小不等、數目不同的花緣狀表層突,在前端排列成4行,向後延伸至接近側翼處增為8行。近頭端兩側各有頸乳突1個,其後有呈分布狀的側翼,一直伸展至後端表皮突終止處。雄蟲尾部有明顯的尾翼,兩側不對稱,尾部肛門前後有成對的乳突,一般為肛前5對,肛後4對,尾部末端4對。交合刺2根,左刺細長,右刺甚短。雌蟲尾端不對稱,鈍錐狀,略向腹面彎曲,陰門位於肛門的稍前方。子宮粗大,內含大量蟲卵。蟲卵呈橢圓形50~70µm×25~42µm,殼厚而透明,內含幼蟲(圖16-24)。
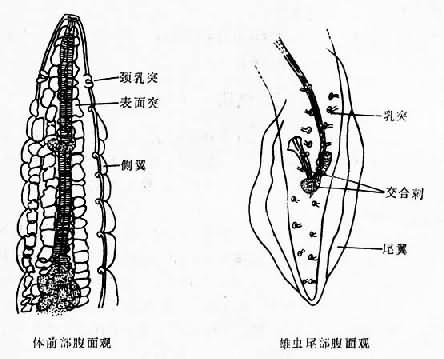
圖16-24 美麗筒線蟲
生活史
美麗筒線蟲的終宿主和中間宿主的範圍均頗廣泛。自然感染的終宿主有水牛、黃牛、山羊、綿羊、馬、驢、騾、駱駝等反芻動物,以及家豬、豪豬、猴、熊、狗、鼠等動物。牛、羊、豬為其專性宿主,人偶可為終宿主。鞘翅目的金龜子科和天牛科的多種甲蟲及蜚蠊目的蜚蠊(蟑螂)可為其中間宿主。
成蟲寄生於終宿主的口腔、食管粘膜或粘膜下層,雌蟲所產生的含蚴蟲卵可由粘膜的破損處進入消化道並隨糞便排出體外。如被中間宿主吞食,卵內幼蟲在消化道內孵出並穿過消化道而鑽入昆蟲的血腔,蛻皮2次,發育為囊狀的感染期幼蟲。終宿主吞食此期幼蟲後,幼蟲破囊而出,侵入胃或十二指腸粘膜,再潛行向上至食管、咽或口腔等粘膜內寄生。約經兩月,發育為成蟲。在人體寄生的蟲數大多為1~10條。成蟲在人體內寄生時間通常為1年半左右,長者可達5年以上。
致病與診斷
本蟲在人體主要寄生於口腔(如上唇、下唇頰部、舌下、舌下系帶、牙齦、硬齶、軟齶、領頷角、扁桃體等)、咽喉或食管粘膜下層。曾有人從一患者鼻涕中檢獲1條成蟲,故本蟲亦有可能寄生於鼻粘膜下。本蟲可在粘膜及粘膜下層自由移動,有時移動較快,故寄生部位常不固定。在寄生部位的粘膜上可出現小皰及白色的線形隆起。由於蟲體移動的刺激,可引起口腔內異物蟲樣蠕動感、麻木感,甚至影響說話,聲音嘶啞等。局部可有發癢、腫脹、疼痛、粘膜水皰、血皰等。寄生於食管時可造成粘膜潰瘍、吞咽困難。血中嗜酸性粒細胞增多,有時可高達20%。取出蟲體後症状即可自行消失。
初步診斷可根據病史和口腔症状,如以針挑破有蟲體寄生移行處的粘膜,取出蟲體鏡檢方可確診。在受染者的唾液及糞便中一般找不到蟲卵,故查卵診斷意義不大。
流行與防治
動物感染的分布屬世界性。人體病例首先由Leidy(1850)在美國費城發現,以後世界各地有陸續散在病例報導,如義大利、前蘇聯、紐西蘭、保加利亞、斯里蘭卡、摩洛哥、奧地利、土耳其、匈牙利、德國、美國和中國等。我國從1955年在河南發現第一例後,迄今已在山東、遼寧、黑龍江、河南、河北、湖南、湖北、江蘇、福建、廣東、山西、陝西、甘肅、內蒙古、青海、四川及天津、北京、上海等19個省、市、自治區共發現80多例。根據國內病例分析,以兒童及青壯年為多,年齡最小者6歲,最大者62歲。
人體感染與衛生條件和飲食、飲水習慣,如生食或半生食含有感染性幼蟲的昆蟲宿主或生水有關。例如山東有些地區曾因烤吃或炒吃蝗蟲、螳螂、甲蟲等昆蟲而感染。山西有些地區兒童喜燒食屎甲蟲。實驗證明幼蟲能在甲蟲體內越冬。亦可由於中間宿主跌落水中,死後解體,幼蟲逸出至外界環境,污染水源、蔬菜或食物,這種幼蟲仍具侵襲力。
本病的主要治療方法是挑破寄生部位粘膜取出蟲體,症状即可消失。預防的主要措施是消滅和禁食甲蟲、蝗蟲、蜚蠊等昆蟲;注意個人衛生,不飲生水等。
結膜吸吮線蟲(Thelazia callipaeda Railliet & Henry,1910)主要寄生於犬、貓等動物眼部,也可寄生於人眼,引起結膜吸吮線蟲病(thelaziasis)。人體病例於1917年首見於我國北京及福建,迄今在我國報導的病例已達200餘例。因本蟲多發現於亞洲地區,故又稱東方眼蟲。
形態
成蟲細長,在人眼結膜囊內時呈淡紅色,半透明,離開人體後為乳白色。體表角皮除頭、尾兩端外均具有微細橫紋,橫紋邊緣銳利呈鋸齒形。頭端鈍圓,無唇,有角質口囊,其外周具乳突兩圈,內圈6個,外圈10個。口囊後方為圓柱形的食管。雄蟲長4.5~15mm,寬0.25~0.75mm,尾端向腹面彎曲,由泄殖腔伸出長短、形態各異的交合刺兩根。雌蟲較大,長6.2~20.0mm,寬0.3~0.85mm。肛門距尾端很近,陰門位於蟲體前端食管與腸支連接處之前。在雌蟲泄殖腔前後及雌蟲肛門附近均有一定數量的乳突(圖16-25)。
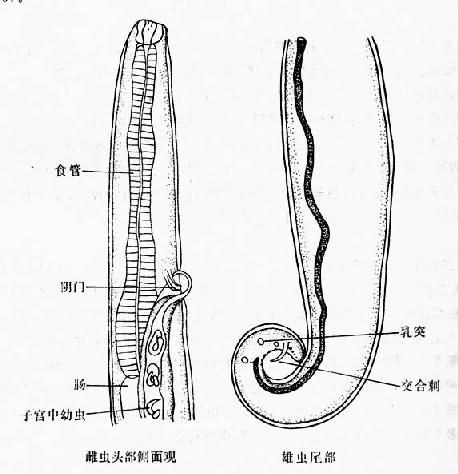
圖16-25 結膜吸吮線蟲
蟲卵近圓形,殼 薄而透明,在子宮內的蟲卵大小為54~60µm×34~37µm。在近陰門端的卵內已含盤曲的幼蟲。卵殼逐漸變薄成為幼蟲的鞘膜。產出的幼蟲約為350~414µm×13~19µm。
生活史
成蟲寄生於犬、貓的眼結膜囊及淚管內,偶然寄生人眼,亦有兔、鼠、馬、猴、貉、銀狐和野狐等動物感染本蟲的報導。
雌蟲在終宿主眼眶內產出幼蟲,幼蟲在人眼的分泌物中被中間宿主蠅類吸食,經蠅中腸進入血腔壁形成蟲泡囊,幼蟲在囊內發育至臘腸期,蛻皮1次,進入感染前期,再經過2次蛻皮,約經2~4周發育為感染期幼蟲。感染期幼蟲突破囊壁,仍留在血腔,然後進入頭部。當蠅再叮食其他宿主眼分泌物時,感染期幼蟲劇烈治療突破喙進入宿主眼結膜囊,逐漸發育成熟,雌雄成蟲交配。實驗結果表明,感染期幼蟲在適宜溫度下(約24~30℃)經過1個多月至2個月左右雌蟲開始產幼蟲,完成生活史。
在安徽省從變色縱果蠅(Amiota variegata)體內檢出感染期幼蟲,經動物感染獲得成功,且證實家蠅並非其傳播媒介,確證我國結膜吸吮線蟲的中間宿主和日本、蘇聯的報告相同,也是變色縱果蠅。該蠅通過吞食含初產蚴的終宿主眼分泌物而感染。成蟲壽命可達2年以上。
致病與診斷
成蟲多寄生於人眼結膜囊內,以上穹窿部外眥側為多見,其次為眼前房、淚小管及眼瞼乳突狀瘤內,也可能寄生於淚腺、結膜下及皮脂腺管內。蟲體活動時,由於體表的銳利橫紋及角質口下、雄蟲交合刺等造成的機械性刺激和損傷,加上蟲體分泌物、排泄物的化學性刺激,患者可有眼部異物感、癢感、畏光、流淚、分泌物增多、眼痛等,但視力一般無障礙。在取出蟲體後,症状即自行消失。如寄生於眼前房,可有眼部絲狀陰影飄動感、睫狀體充血、房水混濁、眼壓升高、瞳孔擴大、視力下降等。累及淚小管可致淚點外翻。一般以單位側眼感染多見,僅少數病例發生雙眼感染。
診斷根據自患處取出蟲體、定種而確診。
流行與防治
本病主要分布在亞洲的原蘇聯遠東地區、朝鮮、日本、菲律賓、印度、泰國、緬甸及中國。在我國已有人體病例報告的有:北京、天津、河北、河南、遼寧、陝西、湖北、湖南、雲南、貴州、四川、福建、安徽、山東、江蘇、浙江、江西、上海、廣西、內蒙古、廣東、吉林、山西、黑龍江等24個省、市、自治區。一般為散發,但也有較多病例發生的局部流行區。人體感染與性別、年齡無顯著關係,主要決定於感染機會。一般以嬰幼兒較多,但成人也不罕見。農村較城市多見,夏秋季較多見,安徽淮北流行區幼犬感染本蟲的調查結果表明,流行季節於5~10月,高峰季節為6~9月。
感染結膜吸吮線蟲的犬、貓等是人體感染的主要傳染源。蠅類為本蟲的中間宿主。故加強對動物宿主的管理及防治、搞好環境衛生,防蠅滅蠅;注意個人衛生,特別注意兒童眼部的衛生,即可防止本病的傳播。主要治療方法是摘除蟲體、對症治療,症状多能很快消失。可用0.5%~2%地卡因滴眼3次,用眼科鑷子或濕棉球取出。然後滴入消毒眼藥水和塗眼藥膏。由於本蟲常可有多條寄生,一次不易取盡,故須加強預防。
四、廣州管圓線蟲
廣州管圓線蟲。[Angiostrongylus cantonensis(Chen,1935)Dougherty,1946]寄生於野鼠肺部血管。最早是我國學者陳心陶(1933)在廣東家鼠及褐家鼠體內發現。主要為動物寄生蟲,但也可侵入人體,引起嗜酸性粒細胞增多性腦膜腦炎和腦膜炎。1945年首例廣州管圓線蟲病在台灣發現。
形態
成蟲線狀,兩端略細,角此透明光滑,具微細環狀橫紋。頭端鈍圓頭頂中央有一小圓口,口周有環狀的唇,外有感覺乳突兩圈,每圈6個。在內圈2個側乳突外緣各有一個頭感器開口。食管棍棒狀,肛孔開口於蟲體末端。雄蟲體長11~26mm,寬0.21~0.53mm,尾端略向腹面彎曲。交合傘對稱,腎形,內有輻肋支撐。背肋甚短小,外背肋、3支側肋及腹肋較發達,腹肋先為1支,到末端1/3處才分為側腹肋及腹腹肋。泄殖腔開口位於交合傘內面中央,交合刺2根,等長,具橫紋。雌蟲體長約17~45mm,寬約0.3~0.66mm,尾端呈斜錐形,陰門開口於肛孔之前。子宮雙管型,白色,與充滿血液的腸管纏繞成紅(或黑褐)白相間,頗為醒目(圖16-26)。在鏡下,可見到子宮內的單細胞蟲卵。
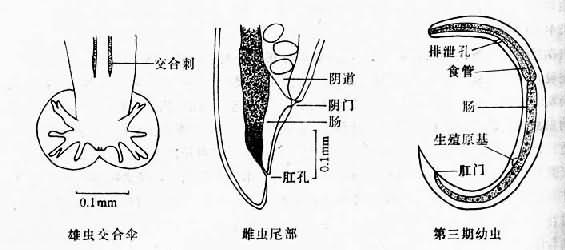
圖16-26 廣州管圓線蟲
第三期幼蟲為無色透明,大小約449±40×28±3µm,頭部稍圓,尾部末端驟然變細,食管、腸客、排泄孔、生殖原基及肛孔均易看到。
蟲卵為無色透明,橢圓形,大小約為64.2~82.1µm×33.8~48.3µm,從鼠肺血液中收集的蟲卵,可見卵內從單細胞至幼蟲的各個發育階段。
生活史
成蟲寄生於終宿主黑家鼠、褐家鼠及多種野鼠等肺動物內,偶見於右心。蟲卵產出後在肺毛細血管內發育成熟,並孵出第一期幼蟲,幼蟲穿破毛細血管進入肺泡,沿呼吸道移行至咽喉部,再吞入消化道,然後隨宿主糞便排出體外。第一期幼蟲在體外潮濕或有水的環境中可活3周,但不耐乾燥。當它被吞入或主動侵入中間宿主螺螄或蛞蝓體內後,幼蟲即可進入宿主肺及其他內臟、肌肉等處,在適宜溫度(25~26℃),約經1周蛻皮第二期幼蟲,2周後經第2次蛻皮,發育成第三期(感染期)幼蟲。鼠類等終宿主因吞入含有第三期幼蟲的中間宿主、轉續宿主以及被幼蟲污染的食物而感染。第三期幼蟲在終宿主的消化道內,穿腸壁進入血循環,經肝、肺、左心至身體各部器官,但多數幼蟲沿頸總動脈到達腦部。在感染後4~6天和7~9先後在腦部經2次蛻皮發育為幼齡成蟲。幼齡成蟲大多於感染後24~30天經靜脈回到肺動脈,繼續發育至成蟲(圖16-27)。雌蟲多在感染後35天才能成熟。雌蟲產卵隨血流到肺部小血管,並在血管中孵化為第一期幼蟲,然後穿過微血管進入肺泡,再移行到氣管、咽喉,經吞咽進行胃腸,隨糞便排出。一般在感染後42~45天在糞便內即可找到第一期幼蟲。一條雌蟲平均每天可產卵約15000個。
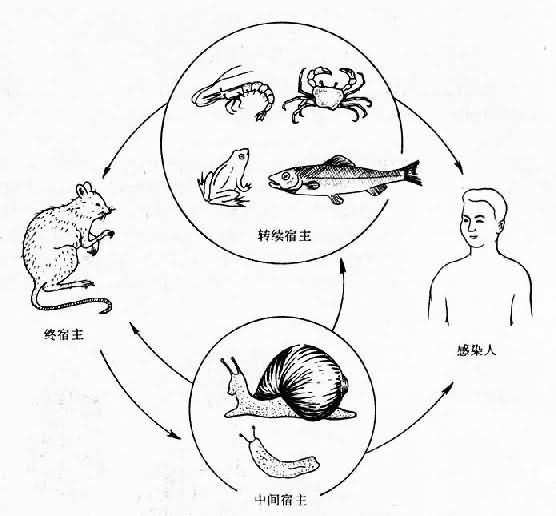
圖16-27 廣州管圓線蟲生活史
在我國廣東、海南、雲南、台灣以及香港等地已發現的中間宿主褐雲瑪瑙螺、皺疤堅螺、短梨巴蝸牛、同型巴蝸牛、中華圓日螺、方形環棱螺及三種蛞蝓。主要中間宿主是褐雲瑪瑙螺,其體內三期幼蟲感染率和感染度均較高,如雲南省報導高達37.21%,廣東省徐聞縣的一隻褐雲瑪瑙螺含幼蟲多達13565條。轉續宿主在廣州有黑眶蟾蜍、台灣有虎皮蛙和金線蛙和渦蟲;國外報導還有魚、蝦、蟹等。終宿主國內外均以褐家鼠和家鼠較普遍,此外有白腹巨鼠、黃毛鼠、屋頂鼠、板齒鼠和蛛猴等。
人是廣州管圓線蟲的非正常宿主,幼蟲侵入後主要停留在中樞神經系統,如自患者的大腦髓質,腦橋、小腦和軟腦膜曾發現幼蟲。但如幼蟲進入肺部,似也可在肺血管內完成發育。台灣省曾報告從人肺檢獲成蟲,而且雌蟲子宮內含蟲卵。人的感染是由於食入生的或半生的中間宿主螺類、蛞蝓或轉續宿主蛙類、魚、蝦、蟹等所致。
致病與診斷
廣州管圓線蟲幼蟲在人體移行,侵犯中樞神經系統引起嗜酸性粒細胞增多性腦膜腦炎或腦膜炎,以腦脊液中嗜酸性粒細胞顯著升高為特徵。病變集中在腦組織,除大腦及腦膜外,還包括小腦、腦幹及脊髓等處。主要病變為充血、出血、腦組織損傷及引起巨噬細胞、淋巴細胞、漿細胞和嗜酸性粒細胞所組成的肉芽腫性炎症反應。臨床症状主要為急性劇烈頭痛,曾報導約99%的患者因此入院;其次為噁心、嘔吐、低或中度發熱及頸硬。少數患者可出現面癱及感覺異常,如麻木、燒灼感等。嚴重病例可有癱瘓、嗜睡、昏迷,甚至死亡。
本病診斷的依據:①病史:有接觸或吞食本蟲中間宿主或轉續宿主史。②症状與體征。③腦脊液壓力升高,外觀混濁或乳白色,白細胞計數可多達500~2000mm³。其中嗜酸性粒細胞超過10%,多數在20~70%之間。④免疫診斷:常用的有皮內試驗、酶聯免疫吸附試驗等。晚近報告用成蟲冰凍切片免疫酶染色檢測血清抗體,或以間接熒光抗體試驗檢測血清抗體,是對該病較理想的輔助診斷方法。⑤病原學檢查,主要取腦脊液鏡檢可能找到第四或第五期幼蟲。
流行與防治
本蟲分布於熱帶、亞熱帶地區,約從南緯23º到北緯23º。已有確診病例報告的國家有泰國、馬來西亞、越南、中國、日本、夏威夷、新赫布里底群島等。曾報告發現病例但未經病原確診的有:柬埔寨、寮國、菲律賓、印度、澳大利亞、玻里尼西亞、古巴和太平洋8個島嶼。此外還有幾個國家僅從動物體內發現。
在我國,台灣省至1986年已報告約300例,其中死亡8例;廣東報告2例。海南、雲南亦報告在鼠類及褐去瑪瑙等體內發現有本蟲。
迄今尚未見到臨床治療特效藥的報導,一般採用對症及支持療法。實驗證明給感染了廣州管圓線蟲的鼠服用甲苯咪唑3mg/kg或較大量,可使成蟲減少90%以上。預防措施主要為不吃生的或半生的中間宿主,不吃生菜,不喝生水。滅鼠以消滅傳染源對預防本病有重要意義。實驗證明,幼蟲可經損傷或完整皮膚侵入動物,為此,應預防以加工螺螄過程受感染。
五、棘顎口線蟲
棘顎口線蟲(Gnathostoma spinigerum Owen,1836)是犬、貓的常見寄生蟲,也寄生於虎、獅、豹等野生食肉動物,其幼蟲偶可寄生人體,引起顎口線蟲病(gnathostomiasis)。
形態
成蟲較粗壯,兩端略向腹面彎曲,活時鮮紅色,略透明。雄蟲長11~25mm,雌蟲長25~54mm。蟲體前端為球形頭部,上有8圈小倒鉤,頂部中央有口,口周有1對肥厚的唇。體表前半部有很多體棘,緊接頭部之後的體棘短而寬,游離端呈鋸齒狀;其後體棘增長,並分裂成三齒狀;至蟲體中部體棘數目減少,呈單尖狀。體棘的形態在分類上有重要意義。後半部基本無棘,僅在尾端尤其是腹面有很微細的小棘。雄蟲泄殖孔周圍有一「Y」形無棘區,泄殖孔後有一、二列弧形排列的微棘。雄蟲末端膨大成假交合傘,有4對有柄乳突,交合刺1對,不等長。雌蟲陰門位於蟲體中部略後(圖16-28)。
蟲卵橢圓形,黃色和棕色,透明。卵殼表面顆粒狀,一端有帽狀透明塞,內含1~2個細胞。大小為62~79×36~42µm(圖16-28)。
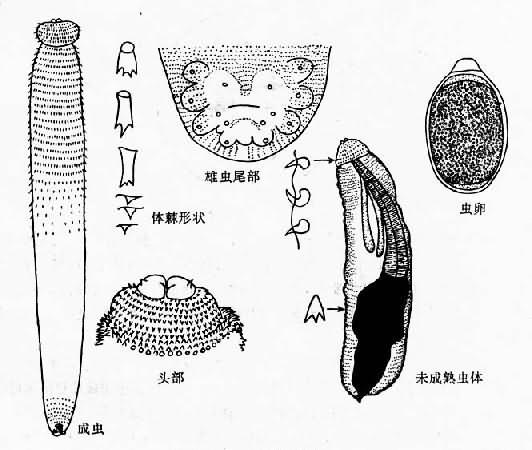
圖16-28 棘顎口線蟲
生活史
成蟲寄生於終宿主胃壁的腫塊中。受精蟲卵產生後隨宿主糞便排出體外。在27~31℃水中,約經7天卵內孵出第一期幼蟲,它在水中活潑運動。第一期幼蟲如被第一中間宿主劍水蚤吞食後,在消化道內脫鞘,並進入體腔,經7~10天發育為第二期幼蟲。當含有第二期成熟幼蟲的劍水蚤被第二中間宿主淡水魚等吞食後,幼蟲穿過胃壁,大部分移行至肌肉,一個月後發育成第三期幼蟲,二個月後蟲體被纖維膜包圍成囊,蟲囊直徑約1mm。終宿主犬、貓等動物吞食被感染的魚類後,第三期幼蟲在胃內脫囊,穿過腸壁進入腹腔,經肝然後游移於肌肉或結締組織間,逐漸長大,至將近成熟時,再進入胃壁,到達粘膜下形成特殊的腫塊,發育為成蟲。在腫塊中常有一至數條蟲寄生。宿主受染後約經100多天,即可在其糞便中出現蟲卵。成蟲壽命可達10年以上。
在我國已證明可作為其第一中間宿主的劍水蚤有6種。可作為第二中間宿主的淡水魚有14種,主要為烏鱧(Ophicephalus argus)、泥鰍(Misgurnus anguillicaudatus)等。蝲蛄、蟹、蛙、蛇、雞、鴨、鳥、鼠及靈長類等可作為棘顎口線蟲的轉續宿主,幼蟲在它們體內一般不發育,停留在第三期幼蟲階段。終宿主為犬、貓、虎、螄、豹等食肉動物。
致病與診斷
人並非本蟲的適宜宿主,除個別病例外,所見的蟲體多為第三期幼蟲或未完全性成熟的早期成蟲。在人體內的寄生方式可分為靜止型和移行型兩種,所致損害部位極為廣泛。如蟲體停留在某一部位寄生,即可在該處形成膿腫或膿腫為中心的硬結節,常見於胸、腹、咽、面、耳、眼前房等部位。病灶局部有大量嗜酸性粒細胞、漿細胞及中性粒細胞浸潤。蟲體也可移行於皮膚的表面和真皮之間或皮下組織,形成隧道(皮膚幼蟲移行症),產生匐行疹或間歇出現皮下遊走性腫塊,局部皮膚表面稍紅,有時有熱及水腫,疼痛一般不明顯,可有癢感。蟲體也可在消化、呼吸、泌尿、神經等系統內移行(內臟幼蟲移行症),臨床表現隨不同寄生部位而異。如進入脊髓及腦可引起嗜酸性粒細胞增多性腦脊髓炎,後果嚴重,甚至死亡。臨床表現有嚴重的神經根痛,四肢麻痹,突發的嗜睡至深度昏迷,腦脊液大多為血性或黃色。此外,還曾有隨尿和痰排出蟲體,或咳嗽時咳出蟲體的報導。
自可疑病變組織中檢出蟲體是最可靠的確診方法。對無明顯體表損害的可疑患者,可結合其有無生吃或半生吃本蟲第二中間宿主或轉續宿主的病史,應用皮內試驗、血清沉澱反應、尿沉澱反應、對流免疫電泳試驗等作輔助診斷。
流行與防治
本蟲主要分布於亞洲,有人體感染報導的國家有:日本、中國、泰國、柬埔寨、越南、馬來西亞、印度尼西亞、菲律賓、印度、孟加拉國和巴基斯坦等,其中以日本及泰國最為嚴重。我國至今已發現10多例,主要因生食淡水魚而感染,其中一例因吞食活泥鰍而受染,也有因捉魚燒、烤吃而得病。
預防棘顎口線蟲病主要在於不食生的或半生的魚類及雞、鴨、蛙等轉續宿主的肉。第三期幼蟲在70℃時5分鐘即可被殺死。治療主要靠手術取蟲;近年來報告應用噻苯咪唑等藥有一定療效。
| 關於「寄生蟲學/其他人體寄生線蟲」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |