婦產科學/胎盤早剝
| 醫學電子書 >> 《婦產科學》 >> 異常妊娠 >> 胎盤早剝 |
| 婦產科學 |
|
|
妊娠20周後或分娩期,正常位置的胎盤在胎兒娩出前部分或全部與子宮壁剝離,稱為胎盤早剝。胎盤早剝為妊娠晚期的一種嚴重併發症,往往病急,進展快,如處理不及時,可威脅母兒生命。多見於經產婦,再次妊娠時易再發。
一、病因
胎盤早剝的發生可能與以下幾種因素有關,但其發病機理尚未能完全闡明。
(一)血管病變 從臨床觀察胎盤早期剝離的病人中並發重度妊高征、慢性高血壓及慢性腎臟疾病,尤其已發生全身血管病變者居多。當底蛻膜螺旋小動脈痙攣或硬化,引起遠端毛細血管缺血壞死以致破裂出血,血液流到底蛻膜層形成血腫,便引起胎盤與子宮壁剝離。
(二)宮腔壓力驟降 羊水過多破膜後大量羊水突然流出,或雙胎妊娠第一胎兒娩出過快,均可因宮腔壓力驟降、宮腔體積突然縮小而引起胎盤早剝。
(三)外傷 腹部直接接受撞擊,或粗暴的外倒轉術糾正胎位時,亦可造成胎盤早剝。
(四)臍帶因素 臍帶過短、繞頸、繞肢體,胎兒下降時牽拉而致胎盤早剝。
二、類型及病理
胎盤早剝的主要病理變化是底蛻膜層出血,形成血腫,使胎盤自附著處剝離。如剝離面小,血漿很快凝固,臨床可無症状。如果胎盤剝離面大,繼續出血,則形成胎盤後血腫,使胎盤剝離部分不斷擴大,出血逐漸增多,當血液沖開胎盤邊緣,沿胎膜與子宮壁之間向子宮頸口外流出,即為顯性出血。如胎盤邊緣仍附著於子宮壁上,或胎盤與子宮壁未分離或胎兒頭部已固定於骨盆入口,都能使胎盤後血液不能外流,面積聚於胎盤與子宮壁之間,即隱性出血。此時由於血液不能外流,胎盤後積血增多,子宮底也隨之升高,當內出血過多時,血液仍可沖開胎盤邊緣,向宮頸口外流,形成混合性出血(圖94)。有時出血穿破羊膜溢入羊水中,使羊水變成血性。
胎盤早剝發生內出血時,血液積聚於胎盤子宮壁之間,壓力逐漸增大而使之侵入子宮肌層,引起肌纖維分離,還可斷裂、變性。血液侵潤深達子宮漿膜層時,子宮表面出現紫色瘀斑,尤其在胎盤附著處特別顯著,稱為子宮胎盤卒中。更嚴重時,血液可從子宮壁層滲入闊韌帶以及輸卵管系膜等處,甚至可能經輸卵管流入腹腔。
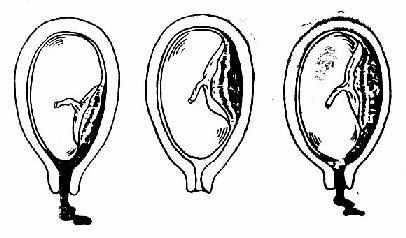
(1)顯性出血 (2)隱性出血 (3)混合性出血
圖94 胎盤早期剝離的類型
嚴重的胎盤早剝往往發生凝血功能障礙,主要是由於從剝離處的胎盤絨毛和蛻膜中釋放大量的組織凝血活酶,進入母體循環內,激活凝血系統而發生播散性血管內凝血(DIC)。胎盤早剝持續的時間越長,促凝物質陸續不斷地進入母體循環內,DIC也在不停地發展,病情即隨之加劇。
三、臨床表現
由於胎盤早剝後出血情況的不同,患者的局部與全身表現亦有輕重差異。
(一)輕型 以外出血為主,一般胎盤剝離面不超過胎盤的1/3,多見於分娩期。主要症状為陰道流血,出血量較多,色暗紅,可伴有輕度腹痛或無明顯腹痛,患者的貧血不顯著。腹部檢查:子宮軟,壓痛不明顯或僅有輕度局限性壓痛(胎盤早剝部)。其大小與妊娠月份相符,胎位、胎心音清楚,但如出血量較多,則胎心率可有改變。短時間內結束分娩,產後檢查胎盤,可見胎盤面上有凝血塊及壓跡。
(二)重型 以隱性出血為主,胎盤剝離面超過1/3,同時有較大的胎盤後血腫,多見於重度妊高征。主要症状為突然發生的持續性腹痛或/及腰酸、腰痛,其程度因剝離面大小及胎盤後積血多少而不同,積血越多疼痛越劇烈。嚴重時可噁心、嘔吐,以致出冷汗、面色蒼白,脈弱、血壓下降等休克狀態。可無陰道出血或只有少量的陰道出血,貧血程度與外出血量不相符。腹部檢查,子宮觸診硬如板狀,有壓痛,尤以胎盤附著處最為明顯,但如胎盤附著於子宮後壁,則子宮壓縮多不明顯。子宮比妊娠月份大,而且隨著病情的發展,胎盤後血腫不斷的增大,宮底也隨之相應升高,壓痛也更加明顯。偶見宮縮,但子宮於間歇期不能很好放鬆,而處高張狀態,因此胎位摸不清楚。如胎盤剝離面超過1/2以上,胎兒多因嚴重宮內窘迫而死亡。
四、輔助檢查
(一)超聲檢查 重型胎盤早剝根據臨床檢查即可確診,對於臨床表現不嚴重,檢查不能確診者,如有條件可作超聲檢查。超聲聲象圖有下列表現:①胎盤後血腫形成時,胎盤與子宮壁間出現液性暗區,暗區常不只一處,界限不太清楚;②胎盤顯示比一般增厚;③絨毛板向羊膜腔凸出;④超聲檢查有無胎動及胎心搏動還可以了解胎兒的存活情況。
(二)化驗檢查 化驗檢查主要了解病人貧血程度及凝血功能狀態,作血常規、血小板、出凝血時間及血纖維蛋白原等有關DIC化驗;作尿常規,了解腎臟情況。在重型胎盤早剝病人,尿蛋白常為陽性、(++)或更多。對急症病人,可採用操作簡便的全血凝塊觀察及溶解試驗估計纖維蛋白原含量,以便及早診斷是否並發凝血障礙。
五、診斷與鑒別診斷
輕型胎盤早期剝離症状不典型,診斷往往較困難,可通過病史、臨床檢查及超聲檢查與前置胎盤鑒別。重型胎盤早剝應與子宮破裂及前置胎盤鑒別。
重型胎盤早期剝離的鑒別診斷
| 前置胎盤 | 胎盤早剝 | 先兆子宮破裂 | |
| 與發病有關因素 腹痛 陰道出血 子宮 胎位胎心 陰道檢查 胎盤檢查 |
經產婦多見 無腹痛 外出血,陰道出血量與全身失血症状成正比 子宮軟,與妊娠月份一致 胎位清楚,胎心音一般正常 於子宮口內可觸及胎盤組織 無凝血塊壓跡;胎膜破口距胎盤邊緣在7cm以內 |
常伴發於妊高征或外傷史 發病急,劇烈腹痛 有內、外出血,以內出血為主,陰道出血量與全身失血症状不成正比,嚴重時也可出現血尿 子宮板樣硬,有壓痛,可比妊娠月份大 胎位不清,胎心音弱或消失 無胎盤組織觸及 早剝部分有凝血塊壓跡 |
有頭盆不稱、分娩梗阻或剖宮產史 強烈子宮收縮,煩燥不安 少量陰道出血、可出現血尿 可見病理縮復環,子宮下段有壓痛 胎位尚清楚,胎兒有宮內窘迫 無胎盤組織觸及 無特殊變化 |
六、併發症
(一)DIC與凝血功能障礙 對胎盤早剝的病人從入院到產後都應密切觀察,結合化驗結果,注意DIC的發生及凝血功能障礙的出現。
(二)產後出血 產後子宮收縮乏力或凝血功能障礙均可發生產後大出血。
(三)急性腎功能衰竭 失血過多,休克時間長及DIC,均可直接影響腎臟的血液灌流量。嚴重時可使雙側腎皮質或腎小管發生缺血性壞死,臨床上出現少尿或無尿以及血液化學變化等急性腎功能衰竭現象。
七、預防
加強產前檢查,積極預防及治療妊高征:對合併慢性高血壓、慢性腎炎等高危妊娠應加強管理;妊娠晚期避免仰臥及腹部外傷;胎位異常作外倒轉術糾正胎位時,操作必須輕柔;處理羊水過多或雙胎分娩時避免宮腔壓力驟然降低。
八、處理
(一)糾正休克 處於休克狀態者,應積極補充血容量,盡量用鮮血,以補充血容量及凝血因子。
(二)及時終止妊娠 胎盤早剝患者及其胎兒的預後與診斷的遲早、處理是否及時有密切關係。在胎兒未娩出前,由於子宮不能充分收縮,胎盤繼續剝離,難以控制出血,距分娩時間越久,病情越趨嚴重,並發凝血功能障礙等合併症的機會也越多。因此,一旦確診後,應及時終止妊娠。終止妊娠的方式可按患者的具體情況選擇。
1.經陰道娩出 經產婦一般情況較好或初產婦輕度胎盤早剝、宮口已開大、估計短時間內能迅速分娩者可以經陰道分娩。先行破膜,使羊水徐徐流出,縮減子宮容積,壓迫胎盤使之不再繼續剝離,並可促進子宮收縮,誘發或加速分娩。破膜後用腹帶包裹腹部,密切觀察患者的血壓、脈搏、宮底高度、宮體壓痛、陰道出血及胎心音等變化,必要時還可以用靜脈滴注催產素,以縮短產程。
2.剖宮產 重型胎盤早剝,尤其是初產婦,不能在短時間內結束分娩者;輕型胎盤早剝,胎兒存活,但有宮內窘迫,需要搶救胎兒者;或破膜後產程無進展,產婦情況惡化(不論胎兒存亡),均應及時行剖宮產術。術中發現子宮胎盤卒中,多數不影響宮縮。若取出胎兒、胎盤後,宮縮不佳,應用大量宮縮劑,按摩子宮或/及在宮壁內注射子宮收縮劑,大多數經過積極處理,宮縮好轉,流血自止;若子宮仍不收縮或出血多,血液不凝,出血不能控制,則應在輸入新鮮血的同時作子宮切除術。
(三)防止產後出血 胎盤早剝患者常易發生產後出血,故在分娩後及時使用子宮收縮劑如催產素、麥角新鹼等。如經各種措施仍未能控制出血,子宮收縮不佳,須及時作子宮切除術。如大量出血且無凝血塊應考慮凝血功能障礙,按凝血障礙處理。
(四)凝血功能障礙的處理 重點是去除病因,即終止妊娠,必要時去子宮;輸新鮮血,補充凝血因子,慎用肝素。
參考
| 關於「婦產科學/胎盤早剝」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |