婦產科學/前置胎盤
| 醫學電子書 >> 《婦產科學》 >> 異常妊娠 >> 前置胎盤 |
| 婦產科學 |
|
|
胎盤的正常附著處在子宮體部的後壁、前壁或側壁。如果胎盤附著於子宮下段或覆蓋在子宮頸內口處,位置低於胎兒的先露部,稱為前置胎盤。前置胎盤是妊娠晚期出血的主要原因之一,為妊娠期的嚴重併發症,如處理不當,能危及母兒生命安全。其發生率為1:55~1:200,多見於經產婦,尤其是多產婦。
一、病因
目前尚未明確。可能與以下因素有關:①子宮內膜不健全。產褥感染、多產、上環、多次刮宮、剖宮產等手術,引起子宮內膜炎,子宮內膜缺損,血液供應不足,為了攝取足夠營養,胎盤代償性擴大面積,伸展到子宮下段。②孕卵發育遲緩,在到達宮腔時滋養層尚未發育到能著床階段,繼續下移植入子宮下段。③胎盤面積過大,如多數妊娠盤常伸展到子宮下段,形成前置胎盤。
二、分類
以胎盤邊緣與子宮頸口的關係,將前置胎盤分為三種類型(圖92):
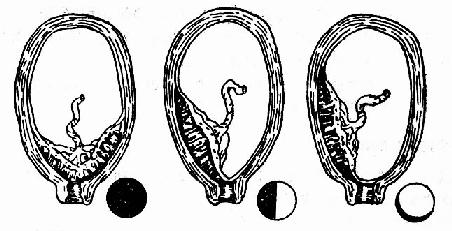
⑴完全性前置胎盤 ⑵部分性前置胎盤⑶低置性前置胎盤
圖92前置胎盤類型
(一)完全性前置胎盤 或稱中央性前置胎盤,子宮頸內口全部為胎盤組織所覆蓋。
(二)部分性前置胎盤 子宮頸內口部分為胎盤組織所覆蓋。
(三)邊緣性前置胎盤 胎盤附著於子宮下段,邊緣接近但不超過子宮頸內口。
胎盤邊緣與子宮頸內口的關係隨著子宮頸管的消失和子宮頸口的逐漸擴大而改變,原則上以入院時兩者的關係作為診斷各型前置胎盤的標準,這樣有利於制定治療方案。
三、臨床表現
妊娠晚期或臨產時,發生無痛性反覆陰道出血是前置胎盤的主要症状,偶有發生於妊娠20周者。出血是由於妊娠晚期或臨產後子宮下段逐漸伸展,子宮頸管消失,子宮頸口擴張,而附著於子宮下段或子宮頸內口的胎盤不能相應地伸展,以致前置部分的胎盤自其附著處剝離,使血竇破裂而引起出血。出血多無誘因。陰道出血發生時間的早晚,反覆發作的次數,出血量的多少與前置胎盤的類型有很大關係。完全性前置胎盤往往初次出血的時間早,約在妊娠28周左右,反覆出血次數頻,量較多,有時一次大量出血即可使病人陷入休克狀態;邊緣性前置胎盤初次出血發生較晚,多在妊娠37~40周或臨產後,量也較少;部分性前置胎盤初次出血時間和出血量介於兩者之間。臨產後每次陣縮時,子宮下段向上牽引,出血往往隨之增加。部分性和邊緣性前置胎盤患者,破膜後胎先露如能迅速下降,直接壓迫胎盤,流血可以停止。破膜有利於胎先露對胎盤的壓迫。由於反覆多次或大量陰道出血,產婦可以出現貧血,其貧血程度與出血量成正比,出血嚴重者即陷入休克,胎兒發生缺氧、窘迫,以致死亡。
四、診斷
(一)病史 妊娠晚期突然發生無痛性反覆陰道出血,即可疑為前置胎盤,如出血早,量多,則完全性前置胎盤的可能性大。
(二)體征 根據失血量的不同,多次出血,呈貧血貌,急性大量出血,可發生休克,腹部檢查與正常妊娠相同。失血量過多胎兒宮內缺氧,發生窘迫。嚴重者胎死宮內。臨產者,有陣發性宮縮,如在恥骨聯合上方或兩側聽到與母體脈搏一致的吹風樣雜音,可考慮胎盤位於子宮下段的前面,如位於後面則聽不到胎盤血流雜音。
(三)陰道檢查 一般只做陰道窺診及穹窿部捫診,避免任意行頸管內指診,必須在有輸液、輸血及手術的條件下方可進行。如診斷已明確或流血過多即無必要作陰道檢查。現採用B型超聲檢查,已很少作陰道檢查。
(四)超聲檢查 B型超聲斷層圖像可清楚看到子宮壁、胎頭、宮頸和胎盤位置,並根據胎盤邊緣與子宮頸內口的關係可以進一步明確前置胎盤的類型。胎盤定位準確率達95%以上,並且可以重複檢查,近年來國內外都已採用,基本取代了其他方法。
B型超聲診斷前置胎盤時須注意妊娠周數,在妊娠中期超聲檢查約有30%胎盤位置低,超過內口,隨著妊娠進展,子宮下段形成,宮體上升,胎盤即隨之上移。因此如妊娠中期超聲檢查發現胎盤低置時,不要過早作前置胎盤的診斷,須結合臨床考慮,如無出血症状,28周前不作前置胎盤的診斷。
(五)產後檢查胎盤及胎膜 對產前出血的病人,分娩時應仔細檢查娩出的胎盤,以便核實診斷。前置部分的胎盤有陳舊血塊附著呈黑紫色,如這些改變在胎盤的邊緣,而且胎膜破口處距胎盤邊緣小於7cm則為低置胎盤。
五、鑒別診斷
妊娠晚期出血主要與胎盤早期剝離鑒別,其他原因發生的產前出血如帆狀胎盤血管前置而破裂、胎盤邊緣血竇破裂及宮頸病變如息肉、糜爛、子宮頸癌,結合病史通過陰道檢查、超聲檢查及分娩後胎盤檢查可以確診。
六、對母兒影響
(一)產後出血 分娩後由於子宮下段肌肉組織菲薄收縮力較差,附著於此處的胎盤剝離後血竇一時不易縮緊閉合,故常發生產後出血。
(二)植入性胎盤 胎盤絨毛因子宮蛻膜發育不良等原因可以植入子宮肌層,前置胎盤偶見並發植入性胎盤,胎盤植入於子宮下段肌層,使胎盤剝離不全而發生大出血。
(三)產褥感染 前置胎盤的胎盤剝離面接近宮頸外口,細菌易從陰道侵入胎盤剝離面,又加以產婦貧血,體質虛弱,故易發生感染。
(四)早產及圍產兒死亡率增高 前置胎盤出血大多發生於妊娠晚期,容易引起早產。前置胎盤圍產兒的死亡率亦高,可因產婦休克,使胎兒發生宮內窘迫、嚴重缺氧而死於宮內,或因早產生活力差,出生後死亡。此外,在陰道操作過程或剖宮產娩出胎兒前,胎盤受到損傷,小葉發生撒裂,可使胎兒失血而致新生兒窒息。
七、預防
宣傳推廣避孕,搞好計劃生育,防止多產,避免多次刮宮或宮腔感染,以免發生子宮內膜損傷或子宮內膜炎。加強產前檢查及宣教,對妊娠期出血,無論出血量多少均須及時就醫,以做到早期診斷,正確處理。
八、處理
前置胎盤的治療原則是控制出血、糾正貧血、預防感染,正確選擇結束分娩的時間和方法。原則上以產婦安全為主,在母親安全的前提下,盡量避免胎兒早產,以減少其死亡率。
(一)期待療法 妊娠36周前,胎兒體重小於2500g,陰道出血量不多,孕婦全身情況好,胎兒存活者,可採取期待療法。
1.絕對臥床休息,可給鎮靜劑,如魯米那0.03,或利眠寧10mg,或安定5mg,口服3/日。
2.抑制宮縮,舒喘靈2.4-4.8mg,4-6小時一次,宮縮停止後給予維持量。
3.糾正貧血,硫酸亞鐵0.3,口服3/日,必要時輸血。
4.抗菌素預防感染。
5.地塞米松10mg,肌注或靜推,1/日,連續三天,促進胎肺成熟。
6.嚴密觀察病情,同時進行有關輔助檢查,如B超檢查、胎兒成熟度檢查等,如大量出血、反覆出血,或臨產時,酌情終止妊娠。
(二)終止妊娠 適於入院時大出血休克、前置胎盤期待療法中又發生大出血休克、或近預產期反覆出血、或臨產後出血較多,都需要採取積極措施終止妊娠。終止妊娠的方式有二:
1.剖宮產術 剖宮產術可以迅速結束分娩,於短時間內娩出胎兒,可以縮短胎兒宮內缺氧的時間,增加胎兒成活機會,對母子較為安全。此種方式是處理前置胎盤的主要手段。術前應積極糾正休克,輸液、輸血補充血容量。術中注意選擇子宮切口位置,儘可能避開胎盤。
由於子宮下段的收縮力差,胎兒娩出後,胎盤未即娩出,須及時作徒手剝離,同時注射麥角製劑增強子宮下段收縮及按摩子宮,減少產後出血量。如有胎盤植入須作子宮切除方能止血。
2.陰道分娩 陰道分娩是利用胎先露部壓迫胎盤達到止血目的,此法僅適用於邊緣性前置胎盤而胎兒為頭位。在臨產後發生出血,但血量不多,產婦一般情況好,產程進展順利,估計在短時間內可以結束分娩者。決定陰道分娩後,行手術破膜,破膜後胎頭下降,壓迫胎盤,達到止血,並可促進子宮收縮,加速分娩,此方法對經產婦的效果較好。如破膜後先露下降不理想,仍有出血,可採用頭皮鉗牽引(圖93),臀牽引、橫位內倒轉或剖宮術者。
產褥期應注意糾正貧血,預防感染。
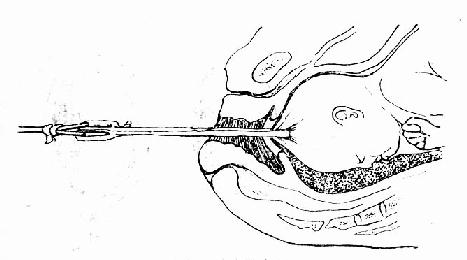
圖93 頭皮鉗牽引
參考
| 關於「婦產科學/前置胎盤」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |