婦產科學/流產
| 醫學電子書 >> 《婦產科學》 >> 異常妊娠 >> 流產 |
| 婦產科學 |
|
|
妊娠不夠28周,胎兒體重不到1000g,尚未具有獨立生活能力,因某種原因使其妊娠中斷者,稱為流產。發生在妊娠12周以前稱為早期流產,發生在12周以後稱為晚期流產。流產的發生率約為10~18%。流產不僅影響婦女健康,甚至可因急性出血或嚴重感染而威脅婦女生命。
一、病因
(一)胚胎(或胎兒)因素
1.胚胎髮育異常 為早期流產最常見原因,染色體異常所致的流產約佔50~60%。
2.胎盤異常 由於滋養層發育不全,胎盤絨毛變性,或胎盤附著位置過低等,可使胎兒胎盤循環障礙,導致流產。
(二)母體因素
1.急性傳染病,可因病原體或毒素經胎盤侵入,造成胎兒死亡,或因高熱,中毒引起宮縮導致流產;2.嚴重貧血或心衰,致胎兒缺氧死亡;3.內分泌失調,如黃體功能不全,致蛻膜發育不良,影響孕卵發育;4.子宮發育不良、子宮肌瘤或畸形,也可妨礙胚胎髮育;5.有時可因子宮頸內口鬆弛,不能承受增大的胎兒胎囊壓力,致晚期流產;6.強烈的精神刺激、外傷或性交也可引起流產,但常誘發因素,主要多系胚胎本身缺陷所致。
(三)外界因素 可導致流產的有毒物質有鎘、鉛、有機汞、DDT及其他放射性物質等。這些有毒物質可能是直接作用於胎兒體細胞,也可能通過胎盤影響胎兒,造成流產。
(四)免疫因素 母體妊娠後由於母兒雙方免疫不適應而導致母體排斥胎兒以致發生流產。現已發現的有關免疫因素有配偶的組織相容性抗原、胎兒抗原、血型抗原、母體細胞免疫調節失衡、孕期中母體封閉抗體、母體抗父方淋巴細胞的細胞毒抗體缺乏等。
(五)母兒血型不合 母兒血型不合者常引起晚期流產,例如ABO血型及Rh血型不合者。
二、病理
流產時的病理變化多數是胚胎及胎兒先死亡,然後底蛻膜出血,或胎盤後出血,形成胎盤後血腫。猶如異物刺激子宮,使之收縮排出胚胎及胎兒。有時底蛻膜海綿層出血壞死或有血栓形成也會促使胎兒死亡。子宮收縮使宮頸擴張,出現陰道流血及妊娠產物部分排出。早期妊娠時,胎盤絨毛髮育不成熟,未緊密種植在子宮蛻膜,故流產時妊娠物易從子宮壁剝離完整排出,在妊娠8~12周時,胎盤絨毛已發育良好,密切連接於蛻膜,故流產時妊娠物不易從子宮壁剝離,排出常不完全。妊娠12周以後,胎盤已完全形成,流產時往往先有腹痛,然後排出胎兒、胎盤,有時由於底蛻膜反覆出血,凝固的血塊包繞胎塊,形成血樣胎塊,時間久後,血紅蛋白被吸收即形成血肉樣胎塊,有時胎兒被擠壓,形成紙樣胎兒,胎兒鈣化後即稱為石胎。
三、臨床分類及其特徵
根據患者就診時的情況,流產可分為下列幾種,實際是一般流產的發展過程(圖86)。
(一)先兆流產 早期先兆流產主要表現為停經一段時間後有早孕反應,以後有陰道流血,量少,色紅,持續時間數日或數周,無痛或有輕微下腹疼痛,伴腰痛及下墜感。婦科檢查子宮頸口閉,子宮大小與停經月份符合,經過治療及休息後,如胎兒存活,一般仍可繼續妊娠。
(二)難免流產 指流產已不可避免,一般多由先兆流產發展而來,此時陰道流血增多,腹痛加重,羊膜已破或未破。婦科檢查子宮頸口已擴張,有時在頸口內可見羊膜囊堵塞,子宮與停經月份相符或略小。
(三)不全流產 指部分胚胎已排出體外,尚有部分殘留在子宮腔內。一般都是從難免流產發展而來。此時由於子宮腔內有胚物殘留,子宮不能很好收縮,而流血不止,甚至因出血過多致休克。婦科檢查,子宮頸口擴張,見多量血液自頸口內流出,有時見胎盤組織堵塞在子宮頸口或部分組織已排出在陰道內,部分仍留在宮腔內,一般子宮小於停經月份,但有時宮腔內充滿血塊時,子宮仍可增大如停經月份。
(四)完全流產 指胚胎已全部排出。由於胚胎已排出,故子宮收縮良好,陰道流血逐漸停止或僅見極少量,腹痛消失。婦科檢查子宮頸口關閉,子宮略大或正常大小,陰道內僅見少量血液或流血已停止。
流產的過程發展如下:
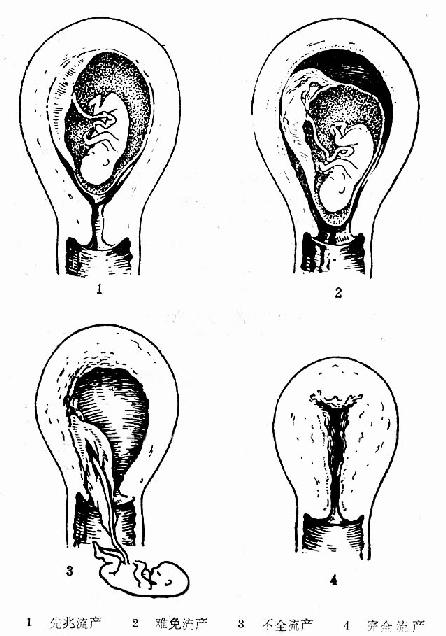
圖86 流產各階段示意圖
(五)過期流產 指胚胎在子宮內死亡已超過兩個月,但仍未自然排出者。如時間不足2月者,稱胚胎髮育終止或胚胎死亡。患者主訴有停經及早孕反應,前段時間可曾有先兆流產的症状,以後子宮卻不再增大或反而縮小。如已至妊娠中期,孕婦未感腹部增大,無胎動,婦科檢查子宮頸口閉,子宮較妊娠月份小2個月以上,質地不軟。未聞及胎心。
(六)習慣性流產 指自然流產連續產生二次或二次以上者。其臨床特徵與一般流產相同。早期的原因有黃體功能不全、精神因素、垂體功能不足、染色體異常、精子缺陷等。晚期最常見的原因是宮頸內口鬆弛、子宮畸形、子宮肌瘤、母兒血型不合等。
四、診斷
(一)病史 必須詢問患者有無停經史和反覆流產的病史,有無早孕反應,陰道流血,如有陰道流血,應追問流血量及其持續時間,有無腹痛,腹痛的部位、性質、程度,陰道有無水樣排液,陰道排液的色、量、味,有無組織排出等。
(二)體格檢查 觀察患者全身情況,有無貧血,測量血壓、脈搏、體溫等。婦科檢查應在消毒情況下進行。檢查時操作要輕柔,以免加重症状;注意子宮頸口是否擴張,有無組織堵塞,羊膜囊是否膨出;子宮位置、大小是否停經月份相符合,有無壓痛等;雙側附件有無包塊。
(三)輔助檢查
1.可測定hCG、hRL、孕酮、雌二醇,如明顯低於正常水平,提示滋養細胞及胎盤功能不足,可能流產。臨床上常用hCG測定,判斷胚胎胎兒預後。
2.B超檢查 流產時,可用B超觀察有無胚囊及胎心胎動,確定胚胎是否存活,鑒別流產類型及某些流產原因,以選擇恰當的治療方法。
五、鑒別診斷
流產必須與功能性子宮出血、輸卵管妊娠、葡萄胎、子宮肌瘤等進行鑒別。此外還應鑒別各種類型的流產,以便明確診斷,根據不同類型選擇不同的治療。
各種類型流產的鑒別診斷
| 流產類型 | 病 史 | 婦科檢查 | 妊娠試驗 | |||
| 出血量 | 下腹痛 | 組織排出 | 子宮頸口 | 子宮大小 | ||
| 先兆流產 難免流產 不全流產 完全流產 |
少 中→多 少→多 少→無 |
無或輕 加劇 減輕 無 |
無 無 有 全排出 |
閉 擴張 擴張或有物堵塞或閉 閉 |
與妊娠周數相符 相符或略小 小於妊娠周數 正常或略大 |
+ +或- +或- +或- |
六、處理
流產是婦產科常見病,首先應重視孕期保健與衛生,預防流產的發生。一旦出現流產的症状,則應根據流產的不同類型,給予積極而恰當的處理。
(一)先兆流產 應臥床休息,禁止性生活,陰道檢查操作要輕柔,根據情況酌情使用對胎兒危害小的鎮靜藥物。黃體酮只適用於黃體不全或尿孕酮水平低的患者,用20mg肌注1/日。並可給葉酸5mg口服3/日,維生素E每日口服30~50mg,以促進胚胎髮育。甲狀腺機能低下的患者每日口服甲狀腺素0.03~0.06g。除了休息和服藥外,更重要的是給孕婦精神安慰,安定情緒,解除思想顧慮,生活有規律,加強營養等。
(二)難免流產及不全流產
以上兩種類型,診斷明確後立即刮宮,儘快清除宮腔內容物,可同時肌注或靜滴催產素,以促進宮縮,減少出血。如出血多,甚或伴有休克症状者,應輸液輸血,糾正休克。術後抗生素預防感染,注意治療貧血。刮出物應送病理檢查。
(三)完全流產 一般不需特殊處理
(四)過期流產 診斷確定後儘早排空子宮。胎兒死亡過久,釋放促凝物質進入血循環,容易並發DIC,術前應檢查凝血功能,如有異常則糾正後再清宮。術前給乙烯雌酚,以提高子宮肌對催產素的敏感性,並備血,術中注射催產素以減少出血。
(五)習慣性流產 應作全面檢查,查明原因,針對病因進行治療。
(六)流產合併感染 可發生敗血症,血栓性靜脈炎、中毒性休克,DIC等嚴重後果,應予重視。治療原則是先用抗生素控制感染後清宮,出血量多,或抗生素未能控制感染時,可在抗感染同時清宮,子宮嚴重感染者,必要時切除子宮。
參考
| 關於「婦產科學/流產」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |