室性早搏
| A+醫學百科 >> 室性早搏 |
室性早搏(或室性期前收縮),簡稱室早,是臨床上非常常見的心律失常,其發生人群相當廣泛,包括正常健康人群和各種心臟病患者。室性早搏的臨床症状有很大的變異性,從無症状,輕微心悸不適,到早搏觸發惡性室性心律失常致暈厥或黑蒙,且其臨床症状與預後並無平行關係。正常健康人群以及各種不同心臟病患者的室性早搏,其臨床預後各不相同。因此臨床醫生在處理室性早搏時,必須立足於病人本身,即什麼樣的早搏需要處理,怎樣去規範化處理,怎樣客觀地去評估治療效果是十分重要的。
目錄 |
室性早搏的原因
1.自主神經功能因素 此系室性期前收縮最常見的原因之一。當自主神經功能失調時,不論是迷走神經興奮,還是交感神經興奮,均可使心肌的快、慢纖維的興奮性失去均衡,可使不應期和傳導速度發生改變,引發折返性室性期前收縮。兒茶酚胺分泌過多使心室自律細胞自律性增高,導致室性期前收縮等。過量的煙、酒、茶、咖啡等的攝入,精神過度緊張、過度疲勞、長期失眠、進食過飽、神經衰弱、自主神經功能紊亂,更年期等因素與室性期前收縮的發生有關。
應注意的是,一些器質性心臟病早期的患者就合併有自主神經功能紊亂而導致室性期前收縮,這給室性期前收縮的病因鑒別帶來了困難。此時應加以分析,而不能簡單地認為器質性心臟病患者發生的室性期前收縮均為器質性的。
2.左心室內假腱索與室性期前收縮 在有室性期前收縮而無器質性心臟病依據者,經超聲心動圖檢測,56%~75%患者檢出左心室內假腱索。假腱索所致的室性期前收縮系良性期前收縮,如發作不頻繁則不需治療。
3.器質性心臟病 室性期前收縮也多見於器質性因素,例如缺血性心肌病、冠心病、肺心病、風濕性心臟瓣膜病、甲狀腺功能亢進性心臟病等;各種病因的心肌炎、心肌病,心力衰竭等,無論是急性瀰漫性心肌病變,還是局灶性病變,均可因缺血、缺氧、炎症損害等導致異位節律點興奮性增高或影響心肌纖維不應期或傳導速度,引起室性期前收縮。
(1)心肌炎:室性期前收縮發生率為34.3%~81.3%,而室上性期前收縮為8%~28.1%。
(2)擴張性心肌病:室性心律失常的發生率高達83%~100%,複雜性室性心律失常(≥Lown Ⅲ級)發生率為58%~87%。尤其是當EF<0.40時易誘發室性心律失常。
(3)急性心肌梗死:室性期前收縮在急性心肌梗死早期、恢復期及晚期心律失常併發症中最常見。尤以起病最初數小時發生率最高。急性心肌梗死在監護期中室性期前收縮的檢出率為63.2%。早年特彆強調R-on-T型室性期前收縮是誘發快速性室性心動過速及心室顫動的「先兆」,據阜外醫院報導,急性心肌梗死並發室性心動過速及心室顫動的患者,能證實確由R-on-T型室性期前收縮促發的僅分別為11%和6%。近年來認為,R-on-P型室性期前收縮在急性期出現也具有危險性。
(4)二尖瓣脫垂:有75%的患者可發生室性期前收縮,經活動平板運動試驗後室性期前收縮發生率可達58%。
(5)高血壓左心室肥厚:在無心功能不全時,室性期前收縮和短陣室性心動過速的發生率為2%~10%。如有心功能不全,發生率可明顯增高。
(6)甲狀腺功能亢進性心臟病:室性心律失常的發生率約為14%,以室性期前收縮多見。
(7)心力衰竭:常合併各種心律失常,以室性心律失常最多見,多並發於左心衰竭者。心力衰竭的嚴重程度與嚴重心律失常有一定相關性。
4.電解質平衡失調
(1)低血鉀:易引起自律性增高,可出現房性期前收縮、室性期前收縮、室性及室上性心動過速及房室傳導阻滯。
(2)低血鎂:低血鎂時易形成折返性心律失常,也可誘發與觸發活動有關的心律失常。低血鎂所引起的心律失常中以室性心律失常最常見。
5.藥物 許多藥物及抗心律失常藥可致心律失常,最常見的是洋地黃。室性期前收縮在洋地黃中毒性心律失常中最多見,亦最早出現,發生率為50%~60%,可呈頻發、二聯律、三聯律、多源性等。心房顫動伴室性期前收縮二聯律、三聯律是洋地黃中毒的特徵性表現;雙向性室性期前收縮亦是洋地黃中毒的特徵。多源性或多形性室性期前收縮的出現,常提示為重度洋地黃中毒。
室性期前收縮的發生有較大的晝夜變異,通常上午比夜間多見,飯後比飯前多見。因此需記錄24h心電圖,才可真正了解室性期前收縮的頻繁程度。室性期前收縮在每24h或每小時的頻繁程度是各不相同的。
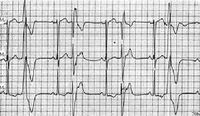
室性早搏心電圖
典型心電圖
(1)提早出現的QRS-T波群:其前沒有和其有關的異位P波。
(2)QRS波群寬大畸形:粗鈍或有切跡,時間一般大於或等於0.12s。
(3)T波方向常與QRS波主波方向相反:為繼發性T波改變。
(4)有完全性代償間歇。
(5)如為同一異位興奮灶引起的室性期前收縮:則室性期前收縮與前一個心搏有固定的聯律間期(配對間期、配對時間)。
典型心電圖特點描述
(1)QRS波:其形態取決於在心室的起源部位和激動在心室的傳導情況,可發生在心室的任何部位。QRS波的時限常>0.12s,通常不超過0.16s;如>0.16s,則提示為病理性室性期前收縮。當發生室性融合波時,其QRS波形態可介於竇性和室性期前收縮QRS波之間。
(2)繼發性ST-T改變。
(3)P波:室性期前收縮很少逆傳至心房,但在室性期前收縮發出的前後,竇性衝動仍然發出而激動心房。
(4)室性期前收縮的聯律間期:是固定的,並可持續多年不變。但在竇性心律不齊時,可見到當竇性心律較慢時聯律間期可稍延長,竇性心律稍快時,聯律間期可稍短,這種在同一導聯上聯律間期之差,不能大於0.08s。
(5)代償間歇:大多數是完全性代償間歇,少數為不完全性代償間歇,見於室性期前收縮逆傳到心房,使竇房結提前除極重新安排節律時;異位搏動室性期前收縮後以逸搏結束:室性期前收縮阻斷了一個正在進行的文氏周期;在竇性心律不齊、心房顫動時發生的室性期前收縮,其代償間歇可為不完全性的;插入性室性期前收縮無代償間歇。
定位診斷
(1)左心室期前收縮:室性期前收縮QRS主波在Ⅰ、V5導聯向下,在Ⅲ、V1導聯向上,類似完全性右束支傳導阻滯。
(2)右心室期前收縮:室性期前收縮QRS主波在Ⅰ、V5、V6導聯向上,在V1、V2導聯向下,類似完全性左束支傳導阻滯。
(3)心底部室性期前收縮:室性期前收縮QRS主波在Ⅱ、Ⅲ、aVF導聯均向上,在aVR導聯向下。
(4)心尖部室性期前收縮:室性期前收縮QRS主波均向下,在aVR導聯向上。
特殊類型
(1)間位性室性期前收縮:間位性室性期前收縮(interpolated VPBs)亦稱插入性室性期前收縮。心電圖特點:
- 提前出現的寬大畸形的QRS-T波插入兩個竇性搏動之間,這兩個竇性搏動之間的距離等於一個竇性心動周期。
- 無代償間歇。
- 室性期前收縮後的竇性P′R間期正常或延長。
- 當P′R間期延長時:室性期前收縮後兩個竇性搏動的R-R間期,可比一個竇性P′P間期略長。
- 間位性室性期前收縮可發生在一個竇性心動周期的前半段,也可發生在後半段。在後半段發生也是提前發生的。
- 多發生在竇性心動過緩時。
- 當竇性心律較慢時:亦可以有兩個室性期前收縮插在兩個竇性搏動之間。
(2)室性期前收縮呈規律的聯律出現:如在幾個竇性節律後固定出現一個室性期前收縮,稱為期前收縮呈聯律。其聯律間期固定。如每個竇性節律後出現一個室性期前收縮稱為室性期前收縮二聯律。如兩個竇性節律後出現一個室性期前收縮,稱為室性期前收縮三聯律,以此類推,但必須連續出現3組。室性期前收縮三聯律有兩種表現:
- 2個竇性搏動後有1個室性期前收縮:連續3組,比較常見。
- 1個竇性搏動後有2個室性期前收縮:連續3組。
(3)室性期前收縮的二聯律法則:恆定在長心動周期後出現,並形成聯律間期固定的室性期前收縮二聯律,稱為二聯律法則(rule of bigeminy)。心電圖表現:室性期前收縮僅發生在長的R-R間期後。室性期前收縮後的長間歇又為下一個慢率性室性期前收縮創造條件,周而復始,便形成了聯律間期固定的單源性室性期前收縮二聯律。它常見於期前收縮代償間歇之後、2∶1房室傳導阻滯之後或心房顫動的長R-R間期之後。
(4)室性期前收縮的反二聯律法則(reversed rule of bigeminy):應稱非慢率性室性期前收縮,很少見。心電圖表現:室性期前收縮的聯律間期不長,可很短。室性期前收縮的R-R間期不是長的。如伴有竇性心律不齊,則室性期前收縮均在短的心動周期後發生。
(5)室性期前收縮連發:是指兩個室性期前收縮連續出現,心電圖上這兩個室性期前收縮的形態可略有不同。若3個室性期前收縮連續發生則稱為短陣室性心動過速(非持續性室性心動過速)。
(6)R-on-T現象(R-on-T症候群):發生於收縮期較早的室性期前收縮出現在前一心動周期的T波上,在T波波峰或前支或後支,是發生在心室復極不完全,心室處於易反覆激動的易損期。可分為A型和B型兩種類型。
- A型R-on-T症候群:為室性期前收縮聯律間期縮短,而室性期前收縮前竇性搏動的Q-T間期正常。室性期前收縮的聯律間期與Q-T間期兩者之比>1時,R-on-T室性期前收縮單發,兩者之比若<1時,則室性期前收縮可呈多發形成短陣室性心動過速。
- B型R-on-T症候群:為Q-T間期延長而聯律間期相等時易發生。心電圖表現發生在Q-T間期延長的基礎上,出現較早的室性期前收縮R-on-T,可引起短暫的陣發性室性心動過速,亦易引起長聯律間期、二聯律、三聯律、雙向性室性期前收縮、尖端扭轉型室性心動過速、心室撲動、心室顫動等,也有發生猝死者。
(7)舒張晚期室性期前收縮與R-on-P現象:室性期前收縮發生在舒張晚期。竇房結衝動已傳至心房,出現P波。心電圖表現為在P波後面緊跟一個寬大畸形的QRS波,P′R間期<0.12s,稱舒張晚期室性期前收縮(end-diastolic VPBs)。如果QRS波落在P波上支、峰上或下支,則稱R-on-P現象,也稱為舒張晚期室性期前收縮。
(8)多源性室性期前收縮(multifocal VPBs):是指2個或2個以上的心室異位起搏點引起的室性期前收縮。心電圖特點:
- 在同一導聯中有2個或2個以上的QRS波群形態不同的室性期前收縮。
- 聯律間期不固定。
- 心電圖上可有心肌損害的表現或洋地黃中毒改變:多源性室性期前收縮的出現常提示有器質性心臟病,可發生在嚴重的心肌缺氧、廣泛的心肌梗死、顯著的低血鉀、瀰漫性心肌病變、洋地黃中毒等患者。
(9)多形性室性期前收縮:是指在同一導聯中所出現的室性期前收縮其QRS波振幅、形態互不相同,但聯律間期相同。多形性室性期前收縮的臨床意義與多源性室性期前收縮相似。
(10)室性期前收縮伴室內差異性傳導:時相性室內差異性傳導也可發生在室性期前收縮,但較少見。室性期前收縮來自同一異位起搏點,其形態應是相同的,但在某些情況時,同一起搏點的一個室性期前收縮其QRS波更寬大,ST-T波改變更明顯或QRS波畸形的程度只是稍明顯或畸形減輕,其形態不同於其他室性期前收縮。
(11)隱匿性室性期前收縮:
- 隱匿性室性期前收縮二聯律:心電圖特點為:室性期前收縮的聯律間期固定;兩個顯性室性期前收縮之間的竇性搏動數目呈現奇數分布,如3,5,7,9,11等,即其數目總是2n 1的規律,n可為0和任何正整數,代表隱匿性室性期前收縮二聯律中隱匿性室性期前收縮的數目。無隱匿性室性期前收縮,顯性室性期前收縮之間僅夾著1個(2×0+1)竇性搏動,即為通常的室性期前收縮二聯律;有一次隱匿性衝動,2個顯性室性期前收縮間的竇性搏動數為3(2×1+1);連續2次隱匿性衝動,2個顯性室性期前收縮間的竇性搏動數目為5(2×2+1),余可類推。如既往心電圖曾描記到顯性室性期前收縮二聯律,則診斷更為肯定。
- 隱匿性室性期前收縮三聯律:心電圖特點:A.室性期前收縮的聯律間期固定;B.2個顯性室性期前收縮之間夾有的室性搏動為2,5,8,11,14等。則其數目總是3n+2。n代表隱匿性室性期前收縮三聯律中隱匿性室性期前收縮的數目;C.如患者既往曾有顯性室性期前收縮三聯律史,則診斷可更為肯定。
隱匿性室性期前收縮二聯律、三聯律大多見於器質性心臟病、心肌嚴重缺血損傷和洋地黃中毒等患者。隱匿性室性期前收縮三聯律與二聯律相似,主要是間歇性的傳出阻滯的存在,把顯性室性期前收縮三聯律掩蓋了。其他尚可出現隱匿性插入性室性期前收縮二聯律、三聯律,隱匿性多源性室性期前收縮二聯律等,其特點與上述類似。
(12)極短聯律間期型室性期前收縮:此類室性期前收縮均呈現正常的Q-T間期、極短聯律間期、R-on-T現象。聯律間期最短為240ms,最長僅300ms,通常為280ms。室性期前收縮大多發生在前一心動周期的T波前支、頂峰或後支,少數可發生在ST段與T波的連接處。其很易誘發極短聯律間期型多形性室性心動過速或心室顫動。此型室性期前收縮多發生在無器質性心臟病的患者,其病死率極高。
(13)特遲型室性期前收縮:見於緩慢性心律,如竇性心動過緩或逸搏心律,以特長聯律間期為主要特徵,診斷以≥0.80s聯律間期為標準。最長為1.15s,但個別可達1.32s。此類室性期前收縮的頻率<75次/min,已屬於室性期前收縮與室性逸搏之間的加速性室性逸搏心律範疇,但由於基礎心律過慢,逸搏即變為相對期前收縮。逸搏頻率可因起源點和個體不同而有差異,但也無絕對界線,故診斷只能在與主導節律的比較中確定,凡頻率快於主導節律者即可以除外被動異位節律而確定為室性期前收縮。
(14)聯律間期遞增型室性期前收縮(聯律間期文氏型室性期前收縮):心電圖表現為在室性期前收縮二聯律時,其聯律間期逐漸遞增(即逐漸延長),繼以室性期前收縮消失,如此周而復始。可呈各種傳導比例。例如:傳導比例5∶4即為5次竇性搏動,只有4次折返性室性期前收縮,此時室性期前收縮的聯律間期逐漸延長,第5次竇性搏動後無折返性室性期前收縮發生,即脫漏1次室性期前收縮,之後又重新開始文氏周期,這樣可見2個竇性搏動連續出現。
(15)室性期前收縮伴折返徑路內A型交替性文氏周期:亦稱聯律間期呈A型交替性文氏型室性期前收縮。
(16)聯律間期遞減型室性期前收縮(聯律間期反文氏型室性期前收縮):亦稱室性期前收縮折返徑路中的反文氏現象(逆轉型文氏現象)。反文氏現象發生於室性期前收縮的折返徑路中時,可使折返傳導時間逐漸加快,直至折返中斷。室性期前收縮的聯律間期逐漸縮短,直至無期前收縮出現或連續2次室性期前收縮出現而結束反文氏周期的周期性變化。心電圖診斷要點:
- 證明室性期前收縮系折返型期前收縮。
- 室性期前收縮的聯律間期:呈進行性縮短,直至無期前收縮出現或以反覆心搏的形式而結束周期。
- 室性期前收縮間距呈進行性縮短:但縮短細微,長期前收縮間距大於短期前收縮間距2倍,且期前收縮間距變化與基本心搏周期有關。並受聯律間期的影響。
- 應與室性並行心律及室性並行心律伴傳出阻滯的文氏現象或反文氏現象鑒別。兩者的鑒別:
A.並行心律長異位搏動後的第1個期前收縮的聯律間期較長且常不等。
B.並行心律長異位搏動間期常小於短異位搏動間期2倍。
C.並行心律室性期前收縮間距縮短較為顯著。
D.並行心律室性期前收縮間距與竇性周期的變動無關。
E.並行心律室性期前收縮間距不受配對間期的影響:折返徑路中出現反文氏現象常是一種暫時的心電圖表現。
(17)室性期前收縮折返徑路內B型交替性文氏周期:亦稱聯律間期呈B型交替性文氏型室性期前收縮。
(18)室性期前收縮折返徑路中的雙徑路傳導的4種表現:
- 室性期前收縮二聯律(單源性室性期前收縮):聯律間期呈長短交替出現,亦稱聯律間期長短交替型室性期前收縮。
- 室性期前收縮二、三聯律聯律間期呈短-短-長交替或與短-長-長交替。
- 聯律間期呈長短不規則交替的室性期前收縮:目前認為折返激動是引起期前收縮的主要原因,絕大多數期前收縮有固定的聯律間期,少數可出現折返徑路中的文氏、交替性文氏或反文氏現象而使聯律間期出現有規律變化,本型室性期前收縮聯律間期不規則很少見。此實與折返徑路中的雙徑路傳導不規則有關。
- 室性期前收縮的QRS呈現兩種形態交替出現聯律間期相等:此系多形性室性期前收縮。表現為房室交接區兩條徑路(分別稱A、B徑路)的不應期及折返速度相同,從而使聯律間期相等。同時A、B徑路存在交替性2∶1傳導阻滯,當衝動通過A徑路時,B徑路阻滯;當下一次衝動通過B徑路時A徑路阻滯,故兩種形態的室性期前收縮交替出現。此外兩條徑路也必須存在單向性傳入阻滯。否則衝動從A徑路(或B徑路)通過時,則可從對側進入B徑路(或A徑路),使之持續處於不應期,心電圖此時只能表現一種形態的室性期前收縮。可見於洋地黃中毒。
(19)室性期前收縮後的心電圖變化:室性期前收縮與房性、交接性期前收縮的特點類似,在期前收縮後可以引起期前收縮後的基本心搏(多為竇性心律)在起源、傳導、興奮上的異常。期前收縮後變化主要是P′-R間期、QRS波形態、時限及ST-T等發生改變。少數情況下,其影響可達期前收縮後的第2個或若干個心動周期發生變化(通常最多為3個)。
(20)室性期前收縮QRS波群正常化:是指室性期前收縮的QRS-T波群在某些情況下。反而與正常竇性QRS-T波群相似;或當有束支傳導阻滯時的QRS-T波群寬度減小,接近正常竇性QRS-T波群或完全正常。
(21)室性期前收縮伴逆行性室房傳導及反覆搏動:室性期前收縮伴逆行性室房傳導的發生率實際上遠比臨床體表心電圖的發現率要高,因為其很可能被寬大畸形的QRS-T波所掩蓋。在心電圖上見到的室性期前收縮伴不完全性代償間歇,實為室性期前收縮室房傳導逆傳入竇房結所致。心電圖表現:在室性期前收縮QRS波後可見一逆行P′波,R′-P′間期通常不超過0.20s。
(22)有Q波的室性期前收縮:異位起搏點不論是發生在右心室或左心室,所產生的室性期前收縮均無Q波。如果出現Q波則提示伴有心肌梗死,但心電圖表現QRS波必須呈現QR型、qR型、qRs型,而不呈現QS型(aVR導聯除外)。有Q波的室性期前收縮與心肌梗死的部位相關。
(23)頻率依賴性室性期前收縮:某些室性期前收縮的發生與基本心律的頻率變化有關,有以下兩類:
- 快頻率依賴型室性期前收縮:當基本心率加快至一定的臨界頻率時即出現室性期前收縮或室性期前收縮的數目顯著增多。當心室率減慢時室性期前收縮數目顯著減少或消失。日間室性期前收縮數目占絕大多數,夜間室性期前收縮數目分布稀疏。基本心律的頻率可為竇性心動過速、房性心動過速、心房撲動或心房顫動。快心率依賴型室性期前收縮的發生機制可能與血中兒茶酚胺及腎上腺素分泌增多有關。
- 慢頻率依賴型室性期前收縮:又稱慢心率依賴型室性期前收縮,或繼發性室性期前收縮。它出現於長的心室間歇(RR間期)之後。見於二度房室傳導阻滯、竇性心律不齊的慢相、心房顫動出現的長間歇後等。而室性期前收縮又產生長的間歇(完全性代償間歇),為下一次室性期前收縮的形成創造了條件。
室性早搏的診斷
室性早搏最常見的症状是心悸。這主要由於早搏後的心搏增強和早搏後的代償間歇引起。有時患者會有心前區重擊感及頭暈等感覺。心悸往往使患者產生焦慮,而焦慮又可使兒茶酚胺增加,使室性早搏更為頻繁,這就產生了惡性循環。如果室性早搏觸發其它快速性心律失常則可出現黑蒙及暈厥症状。
室性早搏的鑒別診斷
1、良性室性早搏:是指經各種檢查找不到心臟病證據的室性早搏,臨床上十分常見。良性室性早搏隨年齡增長會逐漸增多,但對健康不產生太大影響,所以思想上不要負擔過重。大量飲酒、吸煙、喝濃茶、咖啡、著急、緊張、睡眠不好等可誘發良性室性早搏的發生,應該盡量避免。治療上可選用安定2.5mg,每日3次,心率快時最好選用倍他樂克12.5~25mg,每日2次,多半有效。也可服用中藥穩心顆粒一包,每日3次,效果也不錯。對良性室性早搏不主張用太多的抗心律失常藥物,以免發生較嚴重的副作用。
2、有器質性病變的室性早搏:是指在器質性心臟病基礎上出現的室性早搏,最常見的心臟疾病是冠心病和心肌病。您可以查一下超聲心動圖、血脂、血糖等,必要時還可查次極量平板運動試驗心電圖,以排除冠心病和心肌病。有預後意義的室性早搏應在心內科醫生的指導和觀察下用藥。除了服用抗心律失常藥物外,還應針對以下誘發原因進行治療,如心肌缺血、心衰、低血鉀、低血鎂等。
室性早搏的治療和預防方法
首先應對患者室性期前收縮的類型、症状及其原有心臟病變作全面的了解;然後,根據不同的臨床狀況決定是否給予治療,採取何種方法治療以及確定治療的終點。因為有些需要治療,有些不需要治療,患者應與醫生充分溝通,以免造成不必要的心理負擔或者掉以輕心。
(1)無器質性心臟病:也就是沒有器質性的病變,室性期前收縮不會增加此類患者發生心臟性死亡的危階性,如無明顯症状,不必使用藥物治療。如患者症状明顯,治療以消除症状為目的。應特別柱意對患者作好耐心解釋,說明這種情況的良性預後,減輕患者焦慮與不安。避免誘發因素如吸煙、咖啡、應激等。藥物宜選用β受體拮抗劑、美西律、普羅帕酮、莫西雷嗪等。二尖瓣脫垂患者發生室性期前收縮,仍遵循上述原則,可首先給予β受體拮抗劑。
(2)急性心肌缺血:在急性心肌梗死發病開始的 24 小時內,患者有很高的原發性心室顫動的發生率。過去認為,急性心肌梗死發生室性期前收縮是出現致命性室性心律失常的先兆。過去曾提出,所有患者均應預防性應用抗心律失常藥物,首選藥物為靜脈注射利多卡因。近年研究發現,原發性心室顫動與室性期前收縮的發生並無必然聯繫。自從開展冠心病加強監護病房處理急性心肌梗死患者後,尤其近年來成功開展榕栓或直接經皮介入干預,早期開通梗死相關血管的實現,使原發性心室顫動發生率大大下降。目前不主張預防性應用抗心律失常藥物,急性心肌梗死發生竇性心動過速與室性期前收縮,早期應用β受體阻滯劑可能減少心室顫動的危險。
(3)慢性心臟病變:心肌梗死後或心肌病患者常伴有室性期前收縮。研究表明,應用IA類抗心律失常藥物治療心肌梗死後室性期前收縮,儘管藥物能有效減少室性期前收縮,總死亡率和猝死的風險反而增加。原因是這些抗心律失常藥物本身具有致心律失常作用。因此,應當避免應用I類藥物(包括奎尼丁、普魯卡因胺、美西律、普羅帕酮等)治療心肌梗死後室性期前收縮。β受體拮抗劑對室性期前收縮的療效不顯著,但能降低心肌梗死後猝死發生率、再梗死率和總病死率。
再次強調:因為室性早搏有些需要治療,有些不需要治療,患者應與醫生充分溝通,以免造成不必要的心理負擔或者掉以輕心。
參看
參考文獻
- 第8版《內科學》人民衛生出版社
| 關於「室性早搏」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |