胃腸動力檢查/胃竇十二指腸測壓
| 醫學電子書 >> 《胃腸動力檢查手冊》 >> 臨床檢測方法 >> 胃竇十二指腸測壓 |
| 胃腸動力檢查手冊 |
|
|
此項檢查主要用於研究工作,臨慶適應症有:
. 診斷或除外慢性假性小腸梗阻(CIP)
.研究影響胃腸動力的某些系統性疾病(如糖尿病,進行性系統硬化症),以確定小腸受累情況
. CIP患者小腸移植術前評價
.評價無器質性病變、但有嚴重的特發性消化不良症状(如疼痛,噁心,嘔吐等)的患者。
. 預測藥物療效——促動力藥(如:西沙必利,胃復安,嗎叮啉及紅黴毒)的即時療效,可在動力檢查時一併證實
. 插管禁忌者(見第7章)。
儀器
.導管:固態及多通道灌注式兩種,前者較硬,檢測時較後者更易插入十二指腸。而且用固態導管進行檢測,患者可活動,無需一直臥床
.根據測壓目的不同,導管結構亦不相同,但至少應有3個感受器,以便檢測移行性運動複合波(MMC)。記錄位置間距因研究目的不同而不同。檢測胃竇十二指腸協調性及胃竇遠端收縮力時,感受器間距最多不超過1cm
. 多通道記錄儀(如靜態測壓時用的Polygraf)或動態記錄儀
.使用灌注式測壓導管時,應用毛細管液體灌注系統,灌注速度取決於測壓通道管腔內徑(成人胃竇十二指腸測壓,灌注速度常為0.25ml/min),每一測壓通道均需與外部壓力感測器連接
. 計算機
. 分析軟體
. 附屬材料
(a)潤滑劑
(b)麻醉劑
(c)棉簽
(d)污物盆
(e)無菌手套
(f)紙巾
(g)帶有吸管的水杯。
. 熟悉病史
(a)病史
(b)症状
(c)用藥史
(d)過敏史
. 簽署同意書(如醫院有此規定)
. 術前48小時停用會影響胃腸動力的藥物(鈣通道阻滯劑,腎上腺素能藥物,三環類抗抑鬱藥,鴉片製劑)
.術前空腹一夜,以防插管時誤吸,同時保證能記錄到空腹運動模式(MMC)
.向患者詳細說明檢查過程,取得合作,以減輕插管時不適
.通常不施行麻醉,但若必須施行麻醉(可靜注咪達唑侖(midazolam)2-5mg),插管後可靜注flumazenil(0.2-0.4mg)催醒。需在藥物代謝後約1小時再開始檢測。
檢查步驟
1 經鼻腔插管(見第7章),然後以右側曲膝臥位,以便測壓導管能通過幽門進入十二指腸。固態導管通常較硬,容易通過幽門進入十二指腸。置入較軟的灌注式導管時可利用導絲。使用胃管或上胃腸道內鏡,將導絲插至屈氏韌帶部位,再藉導絲插入測壓導管。
2將測壓導管壓力感受器準確置於胃竇十二指腸連接部常較困難。在透視下進行,有助於準確定位。上述方法失敗時,亦可在內鏡引導下插管,但術中應盡量少注氣,否則會影響小腸動力。可以通過觀察運動模式,來確保將導管置於十二指腸。在胃竇十二指腸測壓時,通常將一個或兩個記錄位置(註:感受器)置於胃竇,將末端感受器置於十二指腸近屈氏韌帶處。小腸測壓時,通常將中間感受器置於屈氏韌帶處。
3患者姿勢:使用灌注式導管靜態測壓時,患者應保持舒服的臥位,可讓患者看雜誌或書。利用固態導管做動態測壓時,患者可自由活動,次日按時返回醫院拔管即可。
4進行動態測壓時,患者應用記錄儀上記事鍵或日記,記下進食、睡眠姿勢變化、症状等起始時間。時間可從記錄儀上讀取。動態測壓有助於了解白天空腹、食及消化期間動力改變,以及夜間空腹動力狀態。
5 靜態測壓檢測時間應至少維持6小時,以便能檢測到MMCⅢ相,動態測壓應維持24小時以上。
6術中可靜注紅霉素或皮下注射奧曲肽以進行激發試驗。正常人靜注紅霉素可誘發出類似MMCⅢ相的運動。
7 進餐可抑制MMC,誘發餐後運動模式。試餐可在測得MMC之後,即給予患者進食。
8 靜態測壓常檢測空腹4小時及餐後2小時。
術後注意事項
. 拔出導管
. 記錄患者生命體征
. 如咽部有輕微刺激感,可用冷水漱口
.患者恢復日常活動,可繼續服用術前停用的藥物
.按導管使用說明及醫院規定,請洗並消毒測壓導管。
資料分析
正常人胃竇十二指腸測壓見圖8.59。
神經病變
慢性假性小腸梗阻,多發性硬化,糖尿病,帕金森氏病,腦幹疾病,病毒感染(如:皰疹,帶狀皰疹及EB病毒等)常可損害腸神經系統、自主神經或中樞神經系統,而引起胃竇十二指腸動力異常(圖8.60)。如:
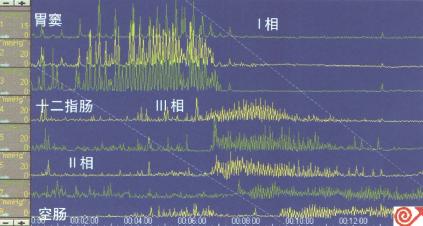
圖8.59 正常人胃竇十二指腸測壓。圖中顯示MMC不同時相的變化。
. 清醒狀態下MMC增多
. MMC中斷
. 餐後動力低下
. 進餐(總熱量大於500Kcal)後很快(2小時內)即進入MMC運動。
肌源性疾病
肌源性假性腸梗阻、澱粉樣變性、膠原病、肌營養不良等肌源性疾病常導致動力異常(圖8.61),如:病變部位收縮力減低(包括MMC)。(腸道收縮幅度減低的現象也會出現於機械性梗阻部位,因此需鑒別清楚。見圖8.62。)
胃輕癱
該類患者胃竇動力低下,測壓表現為:
. 末端胃竇的餐後收縮頻率減慢或
. 距幽門6cm的胃竇腔收縮頻率減慢。
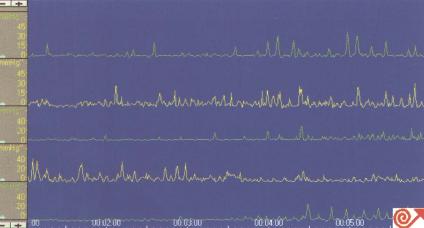
圖8.60神經病變性假性腸梗阻患者的胃竇十二指腸測壓。
圖示異常收縮的快速傳導,及不規則、傳導差的MMCⅢ相。
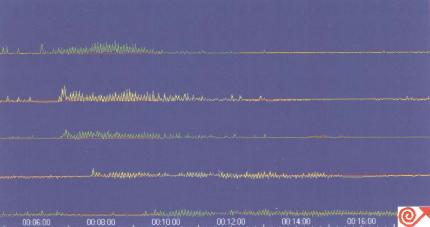
8.61 -例肌源性假性腸梗阻患者的胃竇十二指腸測壓。圖示MMC時相收縮幅度降低。
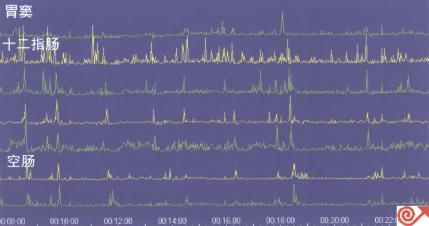
8.62 -例機械性腸梗阻患者的胃竇十二指腸測壓。圖示健康腸道因機械性腸梗阻所造成的分散、簇性、暴發性收縮波。
小腸機械性梗阻
小腸梗阻常需放射學檢查確診,該類患者測壓表現有(圖8.62):
. 長時間同步性收縮
.微小的簇狀暴發性收縮波,中間隔有靜止期(如餐後30min仍有上述表現,則具有重要意義)。
慢性消化不良
.餐後胃竇動力低下,與健康人比,該類患者餐後胃竇收縮幅度及收縮頻率均降低,並常導致胃排空減慢。
胃排空減慢亦常見於功能性消化不良患者
. 胃內MMCⅢ相缺失
. 常伴有十二指腸動力障礙(圖8.63)。
. 如胃潰瘍患者MMC動力減弱持續至潰瘍癒合後,提示該患者存在原發性或繼發性胃竇幽門運動功能障礙
.十二指腸球部潰瘍患者亦存在胃竇幽門十二指腸運動功能障礙。但其意義尚不清楚。
. 消化期動力異常
. 胃竇MMC受抑制
.胃底容受性舒張受阻,導致胃張力增加。引起餐後早期胃排空加快,也可能引起傾倒症候群
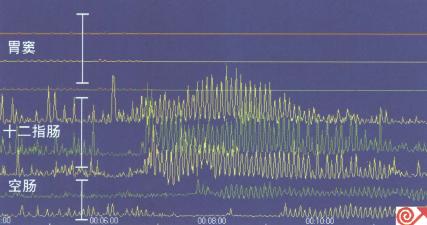
圖8.63 一例消化不良患者胃竇十二指腸測壓表現。圖示胃竇部MMCⅢ相缺失。
.遠端胃出現異位起搏區,其頻率常超過正常胃電基本節律,達4次/分或以上,從而導致胃動過速。
動力異常表現
胃竇十二指腸動力異常表現,及可能引起的疾病如下:
MMCⅢ相減少或缺失
. 特發性胃排空延遲
. 直立性低血壓
. 系統性硬化
. 糖尿病胃輕癱
. 假性腸梗阻
. 十二指腸或胃潰瘍。
MMCⅢ相之間間隔縮短
. CIP
. 短腸縮合征
. 糖尿病性動力異常
. 迷走神經干切斷術後腹瀉。
MMCⅢ相傳導異常(非傳導性,逆行性,傳導速度減慢)
. 功能性上消化道症状
. 強直性肌營養不良
. CIP
. 腦幹腦炎
. 細菌過度生長
頻發非傳導性簇樣暴發性收縮
. 假性腸梗阻
. 直立性低血壓
. 糖尿病胃輕癱
. 機械性梗阻
. 系統性硬化
. 功能性上消化道症状
. 部分慢性腹瀉患者。
餐後不能轉為消化期運動
. 假性腸梗阻
. 糖尿病胃輕癱。
消化期十二指腸動力減弱
. 假性腸梗阻
. 胃竇動力低下
. 功能性上消化道症状
. 系統性硬化
. 直立性低血壓
. 糖尿病胃輕癱
. 成人強直性肌營養不良
注意事項
.有幾種不同的動力異常症候群可能產生同樣的病理生理改變(如上面所列)。由於對消化道各部分運動特徵尚未完全明了,這方面的資料分析仍有困難。
.動力異常表現與特定病理、症候群間的關係尚未完全闡明。
.應激可能導致胃腸道動力異常(如胃排空遲緩,胃竇收縮減弱,MMC周期性運動受抑制及傳導異常)
.此外,應除外靜脈輸液所致的動力異常,高血糖(大於140mg/dl)會減少MMCⅢ相,及抑制胃排空
動力異常臨床症候群診斷程序見圖8.64。
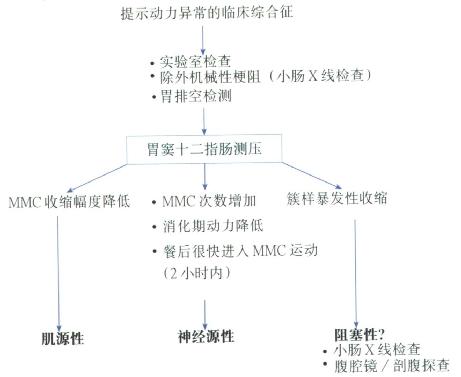
圖8.64 動力異常臨床症候群診斷程序圖。
| 關於「胃腸動力檢查/胃竇十二指腸測壓」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |