外科學總論/椎管內麻醉
| 醫學電子書 >> 《外科學總論》 >> 麻醉與復甦術 >> 椎管內麻醉 |
| 外科學總論 |
|
|
將局部麻醉藥注入蛛網膜下腔,阻滯脊神經根,稱為蛛網膜下腔阻滯麻醉,簡稱脊椎麻醉或腰麻(圖1-27)。如取坐位穿刺,將重比重的局麻藥注入蛛網膜下腔,僅阻滯第3、4、5骶神經,即麻醉範圍只限於肛門會陰區,稱鞍區麻醉,簡稱鞍麻。
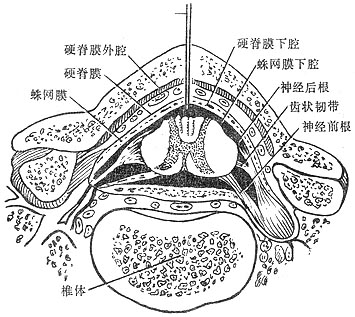
(一)穿刺步驟
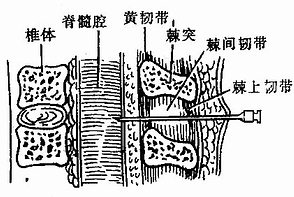
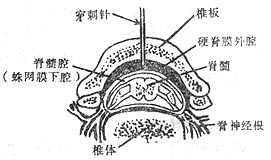
常取側臥位,背部與手術台的邊緣平齊,兩手抱膝,脊椎盡量彎曲,使腰椎棘突間隙加寬。為避免損傷脊髓,穿刺點宜選擇在腰椎3-4或4-5間隙(圖1-28)。兩側髂嵴間的連線是通過第四腰椎棘突或腰椎3-4間隙,以此作為定位基準。消毒皮膚,覆蓋消毒巾,在穿刺點用0.5-1%普魯卡因作浸潤麻醉,選用細腰椎穿刺針(22-26G),正中進行穿刺時,腰穿針應與棘突平行方向刺入,針尖經過皮膚、皮下、棘上韌帶、棘間韌帶、黃韌帶而進入硬膜外腔,再向前推進,刺破硬脊膜和蛛網膜就進入蛛網膜下腔。穿過黃韌帶和硬脊膜時常有明顯的突破感。拔出針芯有腦脊液流出便可注入局麻藥(圖1-29)。
常用局麻藥有以下幾種,一般均用其重比重的溶液(表1-13)。如:①6%普魯卡因含糖溶液(普魯卡因粉150毫克+0.1%腎上腺素0.2毫升+5%葡萄糖2.3毫升。②1%丁卡因、10%葡萄糖、3%麻黃鹼各1毫升混合液。③0.75%布比卡因(含糖)。
(二)生理變化
腦脊液無色透明,pH7.40,比重1.003~1.008,局麻藥籍腦脊液擴散,直接作用於脊神經根入部分脊髓。前根麻醉後可阻滯運動神經(肌肉松馳)和交感神經傳出纖維(血管擴張、緩脈等);後根麻醉後可阻滯感覺神經(感覺消失)和交感神經傳入纖維。各種神經纖維的粗細不等,直徑愈粗,所需藥物濃度愈高,誘導時間也愈長。局麻藥在腦脊液中向頭端擴散時,直徑最細的交感神經纖維最先被阻滯,其次為感覺神經,最粗的運動神經纖維最後被阻滯。
交感神經阻滯後,其支配區域的阻力血管和容量血管均擴張,血管床容積迅速擴大,有效循環血容量相對不足。根據麻醉平面的高低,血壓有不同程度的下降,其下降的幅度決定於阻滯範圍,可以通過未麻醉區的血管收縮來進行代償,高平面阻滯更易造成低血壓。除骶段外的大部分副交感神經纖維未被阻滯,故有脈緩、腸管收縮和蠕動亢進、牽拉內臟而出現噁心嘔吐等反應。感覺神經纖維被阻滯後,其相同區域痛覺消失。運動神經纖維被阻滯後,其所支配的骨骼肌鬆弛。隔肌由頸3~4神經支配,肋間肌由胸1~2脊神經支配,隔肌和肋間肌完全麻痹,則自主呼吸消失,僅肋間肌完全麻痹,則呈現呼吸抑制。

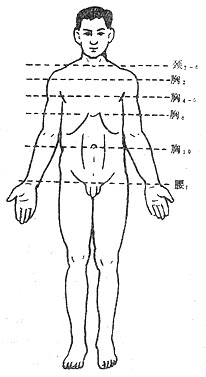
(三)平面調節
麻醉平面是指痛覺消失的阻滯平面,表示脊神經阻滯範圍。感覺神經的阻滯平面要低於交感神經的阻滯平面,運動神經的阻滯平而又低於感覺神經的阻滯平面,各段脊神經在人體體表的分布標誌如(圖1-30)。
麻醉藥注入蛛網膜下腔後,一般只需十數分鐘即已固定於神經組織中,產生的麻醉範圍即不再變化,故要求在藥物起效時間內儘快將平面控制在手術需要的範圍,平面調節是否恰當將影響麻醉的成敗和病人的安全。影響麻醉平面的因素很多,如穿刺部位、局麻藥的比重、劑量和容積、體位、穿刺針斜口的方向、注藥速度、麻藥本身的性能及個體差異等,調節平面時均應綜合考慮(圖1-31、1-32)。
(四)適應證和禁忌證
適用於下腹部、下肢及會陰肛門的手術。下述情況禁用:①中樞神經系統疾病,如腦膜炎、脊髓前角灰白質炎、結核及腫瘤等。②穿刺部位感染或敗血症。③心血管功能不全,如嚴重貧血、休克、心力衰竭、高血壓、冠心病等。④腹水或腹腔內巨大腫瘤。⑤凝血機能障礙。
(五)併發症
1.血壓下降 多發生在麻醉平面過高和術前準備不足或一般情況較差的病人,麻醉開始後應保留靜脈通道,適當擴充血容量。輕度血壓下降,可肌注麻黃鹼30mg(成人),重者靜脈快速滴注15mg並加快輸液。對於因牽拉內臟而引起的大幅度血壓下降和脈緩,則應暫停手術刺激,靜注阿托品0.5mg,必要時使用血管收縮藥。
2.呼吸抑制 胸段脊神經阻滯後,肋間肌麻痹,出現呼吸抑制,機體依靠膈肌進行代償,此時可鼓勵病人作深呼吸、吸氧或扶助呼吸以維持足夠的肺通氣量。如隔肌麻痹,則呼吸停止,應立即作人工呼吸進行急救,同時應注意循環及相應處理。
3.頭痛 腰穿後腦脊液不斷從穿刺孔漏入硬膜外腔,致顱內壓下降,顱內血管擴張而引起血管性頭痛。多發生於麻醉後1~3天,抬頭或坐起時加重,平臥後減輕或消失。預防腰麻後頭痛應採用26G細腰穿針,避免多次穿刺,術中及術後應應注意補液,防止脫水。頭痛發生後主要是臥床休息,靜脈輸液和對症治療,必要時用生理鹽水(或右旋糖酐)作硬膜外腔填充。
4.尿瀦留 主要由於骶神經麻醉後,膀胱功能恢復晚,多見於肛門或會陰部手術後,術中快速輸液導致膀胱過早充盈或術後傷口疼痛均可影響排尿。發生尿瀦留後應予熱敷、理療、針刺、導尿等對症處理。
二、硬脊膜外腔阻滯麻醉
將局麻藥注入硬脊膜外腔,阻滯脊神經要,使軀幹的某一節段產生麻醉作用,稱硬脊膜外腔阻滯麻醉,簡稱硬膜外阻滯或硬膜外麻醉(圖1-33)。若將局麻藥從骶裂孔注入骶管,阻滯骶或其它脊神經根,則稱骶管阻滯或骶管麻醉。是硬膜外阻滯的一種。
硬膜外阻滯有單次法和連續法兩種。單次法是將局麻藥的總量在短時內分次注入硬外腔,因用藥量頗大,易引起局麻藥中毒,如不慎誤注入蛛網膜下腔,則危險性更大,故目前很少應用。連續法是將一塑料導管通過穿刺針留置在硬膜外腔,再通過導管分次注入局麻藥(圖1-34)。根據病情和手術需要掌握用藥量,安全性大,麻醉時間又可隨意延長,是臨床上最常用的一種方法。
(一)穿刺方法
穿刺點應根據手術部位選定,一般取支配手術範圍中央的相應棘突間了隙。
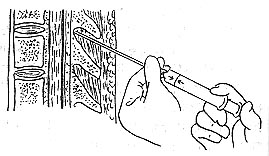
穿刺術有直入法與側入法兩種。病人準備與腰麻同。選擇好穿刺間隙後,直入法是在穿刺間隙中點進行,穿過皮膚、棘上韌帶和棘間韌帶而達黃韌帶。側入法是在離棘突中線約1厘米處進針,針體與背部皮膚垂直,向前直抵椎板,稍退針使針體與正中線傾斜成30度左右角度。腰部穿刺時,針尖向前探索即可抵黃韌帶,而胸部穿刺時,針尖應順著椎板背面逐漸向頭端傾斜,以尋找棘突間隙。無論直入法或側入法,針尖抵黃韌帶時均有一種堅實感,阻力增加,突破黃韌帶後便有落空感,表明針尖已達硬膜外腔。
判斷穿刺針進入硬膜外腔的方法:①穿過黃韌帶時阻力突然消失,回抽無腦脊液。②負壓試驗:用一帶水柱的細玻璃管,接上穿刺針,穿過黃韌帶進入硬膜外腔,玻璃管內的液體被硬膜外腔負壓吸入。亦可用懸滴法試驗。③阻力試驗:用一5毫升注射器,內裝少量生理鹽水或局麻藥,並保留一小氣泡,接上穿刺針。輕輕推動注射器芯,如有阻力,則氣泡壓縮變小,說明針尖未在硬膜外腔,如無任何阻力,氣泡不被壓縮,說明在硬膜外腔。同樣於注射器內裝數毫升空氣,如針尖不在硬膜外腔時,則注氣有明顯阻力,在硬外腔則注氣無阻力。注氣後,立即取下注射器,有時能看到氣泡由穿刺針尾湧出現象(圖1-35,1-36,1-37)。
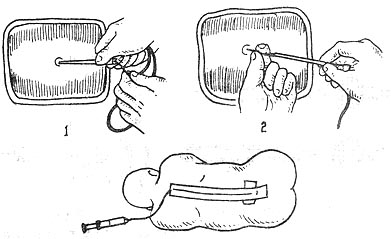
確定針尖已在硬膜外腔,然後在針管內插入硬膜外導管(圖1-38),拔針後導管應留置2~3厘米於硬膜外腔內。先經導管注射試驗劑量,試驗劑量指相當於一次腰麻的劑量,5分鐘後再注入維持量。硬膜外麻醉常用藥物見(表1-13)。
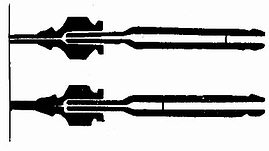
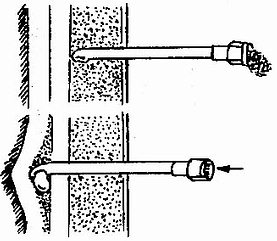
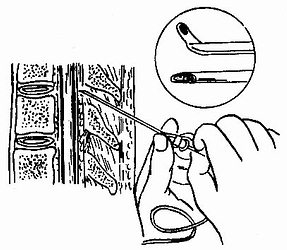
骶管穿刺法:為經骶裂孔而達骶部硬膜外腔的穿刺法。第五骶椎沒有棘突,且左右椎板未在中線合攏,其間的裂孔即為骶襲孔,兩旁各有一豆大的骶角,用手指由尾骨尖沿背正中線向上約3厘米,摸到的凹陷即是。穿刺採用伏臥位或側臥位,在骶裂孔中心,以20~22號針穿刺,經皮膚、皮下及穿過骶尾韌帶,有一明顯突破感,表示進入骶管腔內,回抽無血和腦脊液,即可注藥(圖1-39)。
(二)生理變化
硬膜外腔是一環繞脊髓和蛛網膜下腔的扁圓形狹長間隙,上方在枕骨大孔處閉合,與顱腔不通,下端止於骶裂孔,腔內有疏鬆的結締組織和 脂肪組織,以及豐富的靜脈叢。背部間隙腰段為5~6毫米,愈往上愈窄,故穿刺技術要求高。因靜 脈叢血管壁薄,藥物能被迅速吸收,穿刺針及導管均有可能損傷靜脈叢而出血,特別是有出血傾向的人或用抗凝療法時更應注意。局麻藥注入硬膜外腔 後,以穿刺點為中心向上下左右擴散,一般認為,藥液擴散至椎間孔,因該處神經根的鞘膜較薄,易被麻藥穿透而使神經根麻痹,或認為麻藥是經根蛛網膜絨毛逐漸吸收,進入蛛網膜下腔後而產生麻醉作用的。
(三)適應證和禁忌證
理論上講,凡脊神經支配區域的手術均可在硬膜外麻醉下進行,故可包括腰麻的適應證,臨床實踐中最常用於腹部、胸壁及下肢手術。禁忌證與腰麻相同。
(四)併發症
最常見的併發症是血壓下降和呼吸抑制,最嚴重但少見的併發症是全脊髓麻醉和神經損傷(截癱)。
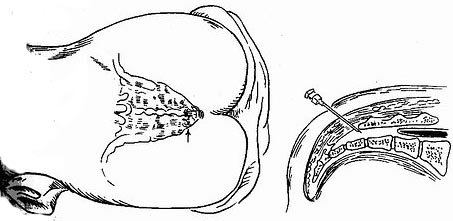
1.全脊髓麻醉 主要是誤將較大量的局麻藥注入到蛛網膜下腔,引起全脊髓包括脊神經根的阻滯,結果造成呼吸和心跳停止。預防應著重加強正規操作,堅持使用試驗劑量,給藥後密切觀察病人的血壓、呼吸和麻醉平面的變化,使用連續法比較安全。一旦發生全脊麻後,應立即給氧和氣管內插管施行人工呼吸,同時用血管收縮藥維持血壓,心跳停止時則需立即作胸外心臟按摩,若能及時發現和搶救,多無嚴重後果。
2.截癱 由於神經損傷所致,一種為直接損傷脊髓或脊神經根,另一種為間接壓迫脊髓或脊神經根,如血腫或膿腫壓迫。為免除造成 永久性截癱,應早期發現和及時治療。直接損傷脊神經根的治療包括理療、給予維生素、激素等對症療法。硬膜外麻醉後發生感染而形成膿腫,其特點是背部疼痛,同時有神經根受刺激的放射必疼痛,膿腫部位的棘 突有扣擊痛和壓痛,數日或數周后出現全身症状如頭痛、畏寒、發熱及白血球增多。在觀察過程中應重視脊髓受壓的早期症状和體征,如運動無力、感覺減退及括約肌功能障礙。椎管內造影有確診價值。確診後應及早作椎板切除減壓術。硬膜外麻醉穿刺過程中和插入導管中常發生出血,但因此而發生癱瘓者卻很少見。因血腫壓迫而癱瘓者多與凝血功能障礙或抗凝治療有關。其臨床特點是麻醉平面不消失,或平面縮小後又擴大,並很快出現癱瘓症状者。如懷疑有血腫壓迫,應爭取在6小時之內施行椎板切除和清除血腫手術,可望完全恢復,如超過72小時則預後不良。
參看
| 關於「外科學總論/椎管內麻醉」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |