病理學/傷寒
| 醫學電子書 >> 《病理學》 >> 傳染病 >> 傷寒 |
| 病理學 |
|
|
傷寒(typhoid fever)是由傷寒桿菌引起的一種急性傳染病。病變主要特點是全身單核吞噬細胞系統的巨噬細胞反應性增生,尤以迴腸淋巴組織的改變最為明顯。臨床上主要表現為持續性高熱、神智淡漠、相對緩脈、脾腫大、皮膚玫瑰疹及血中白細胞減少等。
【病因及傳染途徑】
傷寒桿菌屬沙門氏菌屬,革蘭染色陰性,呈短粗桿狀,體周滿布鞭毛,運動活潑,在含有膽汁的培養基中生長較好,因膽汁中的類脂及色氨酸可作為傷寒桿菌的營養成分。傷寒桿菌的菌體(O)抗原、鞭毛(H)抗原和表面(Vi)抗原能使人體產生相應的抗體。由於O及H抗原的抗原性較強,故可用於血清凝集試驗(肥達反應,Widal reaction),以測定血清中的O及H抗體的效價來輔助臨床診斷。菌體裂解時可釋放強烈的內毒素,是傷寒桿菌致病的主要因素。目前利用沙門菌的invA基因和鞭毛素基因用PCR方法擴增進行分子雜交,可以檢出3~300個活菌細胞,達到敏感和特異的效果。
傷寒患者和帶菌者是本病的傳染源。病菌隨糞便和尿排出體外,通過污染飲水和食物,經口感染。蒼蠅在本病的傳播上起媒介作用。
【發病機制】
傷寒桿菌隨污染的飲水或食物進入消化道後,穿過小腸粘膜上皮細胞侵入腸壁的淋巴組織,特別是迴腸下段的集合淋巴小結和孤立淋巴小結,並沿淋巴管至腸系膜淋巴結。在這些淋巴組織內,傷寒桿菌一方面被巨噬細胞吞噬,並在其中生長繁殖;另一方面經胸導管進入血液,引起菌血症。血液中的病菌很快被全身單核吞噬細胞系統如肝、脾,骨髓和淋巴結中的巨噬細胞吞噬,並進一步在其中大量繁殖。在這一段時間內,雖然有單核吞噬細胞系統的增生反應,但臨床上無明顯症状,稱為潛伏期,一般10天左右。
此後,在全身單核吞噬細胞系統內繁殖的病菌及其釋放的內毒素再次大量進入血液,並隨之散布至全身各臟器和皮膚等處,引起敗血症和毒血症,呈現全身中毒性症状和病理改變。病變主要發生於迴腸末段,其腸壁的淋巴組織出現明顯的增生腫脹,此時相當於疾病的第一周,血培養常為陽性。隨著病程的發展,在發病後的第2~3周,傷寒桿菌在膽囊內繁殖到一定數量,大量病菌隨膽汁再度進入小腸,又可穿過腸粘膜再次侵入腸道淋巴組織,使原已致敏的腸壁淋巴組織發生強烈的過敏反應,導致壞死、脫落和潰瘍形成。傷寒桿菌隨同脫落的壞死組織和糞便排出體外,故此段時間糞便培養易獲陽性結果。與此同時,人體的免疫力逐漸增加,血中的抗體不斷上升,肥達反應在病程第二周以後多數出現陽性。但近年來有研究證明血中抗體滴度的高低與患者對傷寨桿菌的抵抗力無關,而系細胞免疫在對抗病菌上起主要作用。即在致敏T細胞所產生的某些淋巴因子的作用下,增強巨噬細胞的吞噬、滅菌功能。在病程的第四周,隨著免疫力的增強,血液和器官內的細菌逐漸消失,中毒症状減輕、消失,病變隨之癒合而告痊癒。
【病變及臨床病理聯繫】
傷寒是主要累及全身單核吞噬細胞系統的感染性疾病,病變突出表現在腸道淋巴組織,腸系膜淋巴結、肝、脾和骨髓等處。此外,由於敗血症的存在,在病菌及其釋放的內毒素作用下,全身許多器官也可受累。
傷寒桿菌引起的炎症屬急性增生性炎症,主要是巨噬細胞的增生。其吞噬能力十分活躍,胞漿中常吞噬有傷寒桿菌、受損的淋巴細胞、紅細胞及壞死細胞碎屑,在病理診斷上具有一定的意義,故常稱這種細胞為傷寒細胞。傷寒細胞常聚集成團,形成小結節,稱為傷寒肉芽腫或傷寒小結(圖18-19)。革蘭染色可見傷寒細胞胞漿內含有被吞噬的傷寒桿菌。傷寒桿菌引起的炎性反應的特點是病灶內無中性粒細胞滲出。
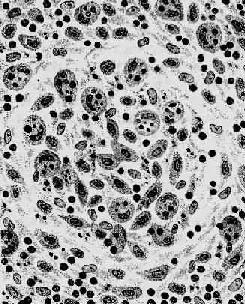
圖18-19 傷寒肉芽腫模式圖
圖示傷寒小結內大量增生的傷寒細胞,胞漿內含有紅細胞及組織碎屑等
1.腸道病變 以迴腸下段的集合和孤立淋巴小結的病變最為常見和明顯。按病變自然發展過程可分為以下四期,每期約1周。
(1)髓樣腫脹期:在起病的第一周,迴腸下段淋巴組織明顯腫脹,凸出於粘膜表面,色灰紅,質軟。其中以集合淋巴小結腫脹最為突出,表面形似腦回樣隆起(圖18-20)。腸粘膜有充血、水腫、粘液分泌增多等變化。

圖18-20 傷寒髓樣腫脹期
圖中可見腫脹的集合淋巴小結及孤立淋巴小結
(2)壞死期:從發病的第二周開始進入壞死期,腫脹的淋巴組織在中心部發生多數灶性壞死,並逐步融合擴大,累及粘膜表層。壞死組織失去正常光澤,色灰白或被膽汁染成黃綠色。
(3)潰瘍期:一般發生於發病後第三周。由於壞死組織逐漸崩解脫落、形成潰瘍。潰瘍邊緣稍隆起,底部高低不平。(圖18-21)潰瘍一般深及粘膜下層,壞死嚴重者可深達肌層及漿膜層,甚至穿孔,如侵及小動脈,可引起嚴重出血。

圖18-21 傷寒潰瘍期
圖中可見三個橢圓形潰瘍,邊緣稍隆起,潰瘍的長軸與腸的長軸平行
(4)癒合期:相當於發病後的第四周。潰瘍面壞死組織已完全脫落乾淨,並長出肉芽組織將潰瘍填平,然後由潰瘍邊緣的上皮再生覆蓋而告癒合。
由於上述腸道病變,臨床上每有食慾減退、腹部不適、腹脹、便秘或腹瀉及右下腹輕壓痛。糞便細菌培養在病程第二周起陽性率逐漸增高,在第3~5周陽性率最高可達85%。
由於臨床早期應用有效抗生素如氯黴素,以上四期的病變極不典型。
2.其他單核吞噬細胞系統的病變
(1)腸系膜淋巴結:迴腸下段附近的腸系膜淋巴結常顯著腫大,充滿大量吞噬活躍的巨噬細胞,也可有傷寒肉芽腫和灶性壞死形成。
(2)脾:中度腫大,約為正常的2~3倍,包膜緊張。切面呈混濁的暗紅色,質甚軟,有時如果醬樣,並可用刀背刮下,脾小體不清楚。鏡下見巨噬細胞瀰漫性增生,並可有傷寒肉芽腫和灶性壞死形成。臨床上在發病後第六天左右可觸及腫大的脾,質軟並具壓痛。
(3)肝:肝腫大,質軟。肝細胞呈高度濁腫,並有散在、邊界較清的傷寒肉芽腫形成,肝竇擴張充血,匯管區可見單核細胞和淋巴細胞浸潤。肝細胞也可因細菌毒素的直接作用或傷寒小結壓迫引起的缺血而發生灶性壞死。
(4)骨髓:也有巨噬細胞增生、傷寒肉芽腫和灶狀壞死形成。由於骨髓中的巨噬細胞攝取病菌較多,存在時間較長,故骨髓培養陽性率可高達90%,較血培養為高。
3.其他臟器的病變
(1)膽囊:雖然傷寒桿菌易在膽汁中大量繁殖,但大多數患者膽囊無明顯病變或僅有輕度炎症。值得注意的是,病人臨床痊癒後,細菌仍可在膽汁中生存,並通過膽汁由腸道排出,在一定時期內仍是帶菌者,有的患者甚至可成為慢性帶菌者或終身帶菌者。
(2)心肌:心肌纖維有較重的混濁腫脹。重症患者可出現中毒性心肌炎。毒素對心肌的影響或毒素導致的迷走神經興奮性增高,或許是臨床上出現特徵性重脈或相對緩脈的原因。
(3)腎:腎曲管上皮可發生混濁腫脹,以往認為臨床上出現的蛋白尿與此有關。但近年來通過腎活檢免疫熒光檢查,發現腎小球毛細血管壁可有免疫球蛋白(IgG,IgM)及補體(C3)沉著,並查見Vi抗原,因此考慮為免疫複合物性腎炎,但這種腎的病變可迅速消退。尿培養早期多為陰性,病程第3~4周的陽性率約為25%。
(4)皮膚:部分患者在病程第7~13天,皮膚出現淡紅色小斑丘疹,稱玫瑰疹,以胸、腹及背部為多,一般在2~4天內消失。在皮疹中可查見傷寒桿菌。
(5)肌肉:膈肌、腹直肌和股內收肌常發生凝固性壞死(亦稱蠟樣變性)。臨床出現肌痛和皮膚知覺過敏。
【併發症】
1.腸出血和腸穿孔均多發生於潰瘍期。腸出血嚴重者可引起出血性休克。腸穿孔是傷寒最嚴重的併發症,穿孔多為一個,有時也可多個,且發生在腸脹氣和腹瀉的情況下,穿孔後常引起瀰漫性腹膜炎。這兩種併發症的發生率約為1%~5%。
2.支氣管肺炎以小兒患者並發為多,常因抵抗力下降,繼發肺炎球菌或其他呼吸道細菌感染所致,極少數病例也可由傷寒桿菌直接引起。
3.其他傷寒桿菌可借血道感染其他器官,如骨髓、腦膜、腎(腎實質及腎盂),關節,但皆少見。膽囊的感染常見且重要,因膽囊炎若成慢性,將長期排出傷寒菌作為本病的傳染源。
【結局】
在無併發症的情況下,一般經過4~5周就可痊癒,病後可獲得較強的免疫力。敗血症、腸出血和腸穿孔是本病重要的死亡原因。自從使用抗生素治療傷寒以來,病程顯著縮短,臨床症状也大為減輕,典型的傷寒腸道各期的病變及全身病變已屬少見,但複發率卻有一定的增加。
參考
| 關於「病理學/傷寒」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |