病理學/鉤端螺旋體病
| 醫學電子書 >> 《病理學》 >> 傳染病 >> 鉤端螺旋體病 |
| 病理學 |
|
|
鉤端螺旋體病(leptospirosis)是由鉤端螺旋體引起的一種急性傳染病。此病幾遍及世界各大洲,尤以熱帶和亞熱帶為著。我國已有28個省、市、自治區發現本病,並以盛產水稻的中南、西南、華東等地區流行較重。發病季節主要集中在夏秋(6~10月)水稻收割期間,常以8~9月為高峰,青壯年農民發病率較高。在氣溫較高的地區,終年可見其散發病例。
【病因】
鉤端螺旋體屬密螺旋體,一般長6~10μm,寬0.1~0.2μm,有12~18個螺旋,其一端或兩端常彎曲成鉤
■[此處缺少一些內容]■
方法可以從腦脊液,尿,血查出鉤端螺旋體DNA,達到特異、敏感、快速診斷、並可區分類型。
【傳染途徑】
鼠類和豬是本病的主要傳染源。農業勞動者,接觸污染的田水,鉤端螺旋體常經皮膚(特別是破損的皮膚)進入人體,引起本病的流行。在洪水泛濫或大雨後,也可有本病的流行,主要是豬的含菌排泄物污染水源所致。此外,污染的水或食物亦可經消化道粘膜引起感染;在患本病的孕婦,鉤端螺旋體還可經過胎盤使胎兒受染。
【疾病發展過程及其發病機制】
由於鉤端螺旋體菌型、毒力大小和侵入人體數量的不同,以及人體免疫力和反應性的強弱,病理改變和臨床表現的輕重及類型亦有很大差異。依疾病的發展過程及其發病機制其病程可概括為三個階段。
1.早期(敗血症期)此期約相當於起病後的1~3天,為鉤端螺旋體侵入人體後,經淋巴道和小血管進入血循環和組織內大量繁殖併產生毒素所致。病理形態改變比較輕微,而功能改變較為顯著。主要是全身感染中毒性微血管功能改變及肺、肝、腎、心、中樞神經系統等急性功能障礙。臨床表現為早期中毒症候群,如畏寒、發熱、乏力、頭痛、軀幹痛、結膜充血、腓腸肌壓痛,表淺淋巴結腫大、皮疹和鼻衄等。
2.中期(敗血症伴器官損傷期)此期多發生於起病後第3~10天。在敗血症繼續發展的基礎上,鉤端螺旋體及其毒素進一步引起不同程度的器官損害,造成臨床上不同的病型。如無明顯器官損害,臨床上表現為流感傷寒型;如有明顯器官損害,則根據受損器官及其嚴重程度,分別表現為肺出血型、黃疸出血型(又稱Weil病)、腎功能衰竭型和腦膜炎型等。各型間有時可有一定重疊。
3.後期(恢復期或後發症期)此期多發生在起病第7~10天以後。鉤端螺旋體侵入人體後,最初出現非特異性免疫反應,表現為肝、脾、淋巴結等單核吞噬細胞系統細胞增生,巨噬細胞和中性粒細胞增多,並不同程度地吞噬鉤端螺旋體,但不能徹底予以消滅。在發病後1周左右,血液中開始出現特異性抗體,首先出現IgM,以後出現IgG,其水平隨病程逐漸增高。與此同時,血液及各組織中的鉤體開始減少並消失,臨床上遂進入恢復期。多數患者熱退後各種症状逐漸消失而獲痊癒。少數患者在熱退後幾天至6個月或更長時間可再出現發熱、眼部及神經系統後發症。可能為遲發性變態反應所致。
【病變及臨床病理聯繫】
本病的病理變化屬急性全身性中毒性損害,主要累及全身毛細血管,引起不同程度的循環障礙和出血,以及廣泛的實質器官變性、壞死而導致嚴重功能障礙。炎性反應一般輕微。由於菌型和毒力的不同,所引起病變的輕重和主要累及器官的種類也有異。
1.肺 主要表現為肺出血,在肺出血型患者最為顯著,多為黃疸出血群所引起,為近年來無黃疸鉤端螺旋體病患者常見的死亡原因,一般出現在病後3~5天,暴發者也可發生在病後1~2天。最初出血呈點狀分布,以後點狀出血不斷增多和擴大,並互相融合,形成全肺瀰漫性出血,使兩肺各葉體積增大,重量增加,外表呈紫紅色,有如肝。切面見肺葉幾乎全部或大部呈出血性實變,色暗紅,酷似血凝塊。氣管和支氣管幾乎全為血液所充滿(圖18-24)。鏡下,肺泡壁毛細血管顯著充血,管腔極度擴張,但未見明顯血管破裂現象。支氣管和肺泡內充滿大量紅細胞,肺水腫和炎性反應均不明顯。
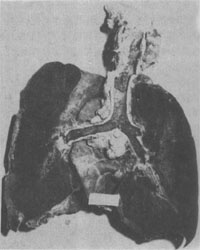
圖18-24 瀰漫性肺出血型鉤端螺旋體病的肺切面幾乎全部呈出血變實,酷似血凝塊
2.肝 肝的病變以黃疸出血型患者最為顯著。肉眼觀察肝腫大,質軟,色黃。鏡下見肝細胞混濁腫脹、脂肪變性和小葉中央灶性壞死。Disse腔水腫,肝細胞索離解。枯否細胞增生。匯管區膽小管可見膽汁淤滯和淋巴細胞、中性粒細胞及少量嗜酸性粒細胞浸潤。鉤體含量在全身各器官、組織中,以肝為最多。主要存在於Disse腔和毛細膽管內,肝細胞和枯否細胞內可見變性的鉤端螺旋體。由於肝細胞的損害可引起膽汁排泄功能降低和凝血功能障礙,故臨床上可見重度黃疸和廣泛皮膚、粘膜出血。嚴重者可發生急性肝功能不全或肝腎症候群。
3.腎 腎損害可以單獨存在(腎型鉤端螺旋體病),也可與流感傷寒型、肺出血型,特別是黃疸出血型同時存在。肉眼觀,腎稍腫大,切面見皮質蒼白,髓質淤血,偶見腎包膜出血。鏡下主要見間質性腎炎和腎小管上皮細胞不同程度的變性壞死。腎小管腔擴大,其中含有蛋白、紅細胞、粒細胞和細胞碎片,並可形成管型阻塞腎小管管腔。腎間質可見充血、水腫或出血,有散在的小灶性炎細胞浸潤,主要為淋巴細胞、單核細胞、少量中性和嗜酸性粒細胞浸潤。腎小球一般無明顯改變。腎組織內易查見鉤端螺旋體,可見於腎間質、腎小管上皮細胞及腎小管腔內。腎損害嚴重者可引起急性腎功能不全,造成腎損害的原因除毒素作用外,腎微循環障礙所致的缺氧亦起一定的作用。
4.其他器官組織病變
(1)心臟:心臟常擴大,質地較軟,心外膜和心內膜可見出血點。鏡下見心肌細胞普遍混濁腫脹,偶見灶性壞死。間質有水腫、出血和血管周圍炎,以單核細胞浸潤為主,夾雜有少數中性粒細胞和淋巴細胞。臨床上可出現心動過速、心律紊亂及心肌炎的徵象。
(2)橫紋肌:以腓腸肌病變最為明顯。鏡下主要見肌纖維節段性變性、腫脹、橫紋模糊或消失,並可出現肌漿空泡或溶解性壞死,肌漿及肌原纖維溶解消失,僅存肌纖維輪廓。間質有水腫、出血和少量炎細胞浸潤。臨床上出現腓腸肌壓痛。
(3)神經系統:部分病例有腦膜及腦充血、出血、炎細胞浸潤和神經細胞變性。這些病變在鉤體病的腦膜腦炎型最為明顯。臨床上出現腦膜腦炎的症状和體征。
(4)脾、淋巴結:單核巨噬細胞增生和炎細胞浸潤,可引起脾和淋巴結腫大。
(5)腎上腺:皮質內脂質減少或消失,皮質和髓質均可有出血及灶性或瀰漫性炎細胞浸潤。
【後發症】
1.眼部病變 眼部病變多在熱退後1周至1月左右發生。最常見者為虹膜睫狀體炎、脈絡膜炎或全葡萄膜炎。並可出現鞏膜表層炎,球後神經炎或玻璃體混濁。
2.腦動脈炎 患者多為兒童,亦可為青壯年。患者常在急性期症状消失後1~5月出現偏癱和失語等症状。主要病變是腦底多發性動脈炎及其所引起的腦實質損害。病變主要累及腦底動脈各干支,以大腦中動脈及大腦前動脈病變最重,大腦後動脈次之。病變呈跳躍性節段性分布,使該動脈粗細不勻、僵直或呈灰白色繩索狀。此外,在基底節及其鄰近腦實質內可見毛細血管及小靜脈明顯擴張充血,有的聚集成簇。鏡下見受累動脈早期可為全動脈炎,較晚期則主要為增生性動脈內膜炎,使內膜顯著增厚,可引起血管腔狹窄甚至閉塞,偶爾可並發血栓形成(圖18-25)。腦實質可因缺血而發生輕重不一和不同部位的水腫、出血和多發性軟化灶。
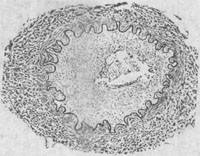
圖18-25 鉤端螺旋體病後發症——腦動脈炎模式圖動脈內膜高度增生變厚,管腔變狹窄
參考
| 關於「病理學/鉤端螺旋體病」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |