核苷類藥治療慢性B肝:何時到頭?
| A+醫學百科 >> 核苷類藥治療慢性B肝:何時到頭? |
目前,關於核苷(酸)類似物治療達標後停藥問題:如何停藥、停藥後是否會複發、如何降低複發率以及複發後如何再治療等等,需要臨床醫生不斷探究與證實。這似乎仍然是一個沒有確切答覆的問題,但大體方向是清晰的。慢B肝長期抗病毒治療的停藥時機尚有爭議,《中國指南》建議延長治療時間。延長治療可降低複發風險,還可帶來更多組織學益處。即使按標準停藥,仍有高複發風險,須進行長期隨訪監測。即使經過鞏固治療,或經過長期治療後獲得持續的HBV DNA抑制或HBeAg血清學轉換,患者仍存在複發風險。複發再治療的臨床數據仍較為匱乏,最佳治療方案有待探討。
目錄 |
HBeAg血清學轉換是停藥後持久應答的前提
在最新的指南(包括中國的指南)中均談到了治療終點及停藥問題。其中,指南指出,在目前抗病毒治療方法的條件下,很少能達到理想治療終點,即停止治療後持續B肝表面抗原(HBsAg)消失,伴有或不伴抗HBs轉換。
指南的停藥建議為停藥奠定了一定的理論基礎,對於B肝病毒e抗原(HBeAg)(+)的B肝患者,中國2010年指南建議,B肝病毒(HBV)DNA低於檢測下限,丙氨酸氨基轉移酶(ALT)復常, HBeAg血清學轉換後,再鞏固至少1年(經過至少2次複查,每次間隔6月)仍保持不變、且總療程至少2年者,可考慮停藥,但延長療程可減少複發;2012年APASL慢性B肝診療指南與2012年EASL慢性B肝治療指南建議,HBV DNA檢測不到且HBeAg血清學轉換≥12個月者,可考慮終止治療。可見,HBeAg血清學轉換是一個非常重要的標誌。但不是所有接受藥物抗病毒治療的患者都會發生這個血清學置換。
請記住:「可考慮停藥」這幾個字,說明停藥是可以考慮的,但不是必須的,也不是一定的。延長療程(甚至不停藥)一定是較好的。
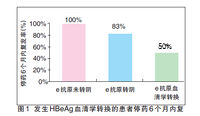
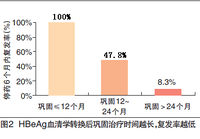
臨床研究同樣證實,發生HBeAg血清學轉換的患者停藥後複發率低。在一項回顧性分析研究(臨床肝膽病雜誌 2011,27:1275)中,將60例接受核苷(酸)類似物治療≥12個月後停藥的CHB患者(因經濟、生育等原因或達到指南停藥標準後停藥)分為三組,即HBeAg未轉陰停藥組、HBeAg轉陰停藥組和HBeAg血清學轉換停藥組,分析顯示發生HBeAg血清學轉換的患者停藥6個月內複發率顯著低於其他兩組(圖1)。而且,如在患者發生HBeAg血清學轉換的基礎上繼續鞏固治療2年以上,停藥後6個月的複發率僅8.3%(如圖2所示)。
這告訴我們,如果非要停藥,最起碼要等到HBeAg發生血清學轉換,也就是說e抗原消失,e抗體出來。如果還沒發生血清學轉換就停藥,複發幾乎是不可避免的。即使發生了血清學轉換,也還有50%的可能性會複發。這說明了什麼?說明了不管如何,只要停藥,就有可能複發,最好的情況其複發也有50%的可能性,最差的可能性是100%複發,當然,這是在沒有進行鞏固治療的前提下而已,如果再血清學發生轉換後,再鞏固治療2年,那麼複發率就明顯降低,只有9%左右。你現在知道為什麼臨床醫生不主動建議停藥了吧?但不停藥也會有問題,經濟消耗是一個問題,患者是否能夠長期堅持用藥也是一個問題,還有藥物不良反應的問題等。各種問題錯綜複雜,需要我們臨床醫師跟患者之間充分溝通,做出最利於患者的選擇。
到底能不能停藥
從核苷類藥開始在臨床應用,就啟動了對其停藥的認識過程,從實踐失敗中不斷修改,至今已過十年,仍無定論。反映在國內外的《B肝指南》中,先是「大三陽」轉「小三陽」後停藥,逐漸延長半年、1年、2年,到新版的《B肝指南》已經不見「停藥」兩字,或者說的很模糊。從許多文獻看來,對「小三陽」肝炎、特別是活動性肝硬化患者的停藥,國內外都越來越謹慎。因為停藥反彈,又要從新開始,以前的時間和金錢都白費了;在病情較重的患者,還可能發生肝衰竭,所以不能不慎重。許多患者有過這方面的慘痛教訓,為什麼總是有人重蹈覆轍呢?!相信大多數患者停藥的原因主要有兩個:1,藥費問題;2,心理上難以接受超長時間服藥問題。
其實,肝病專科醫生幾乎沒有主動建議患者停藥的,大多數是患者自行停藥、或糊塗醫生建議停藥。反彈的都來醫院;可能也有很少數停藥不反彈,不再來醫院而無成功停藥的記錄。當前的問題是缺少停藥可不反彈的指標,所以明白人都不敢停藥。
什麼時候可以考慮停藥?
現實中,難免部分患者因為這個那個原因要停藥,所以,處於折中目的,我們需要明白:什麼時候停藥是較為靠譜的。
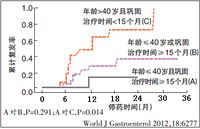
部分患者雖然已發生HBeAg血清學轉換,但並不意味著實現HBeAg血清學轉換就可以停藥,因為部分患者停藥後有複發的可能)見上述)。如何在已發生HBeAg血清學轉換的患者中選擇可以停藥的患者,是許多臨床醫生關心的問題。一些預測因素將幫助我們更加謹慎地選擇可以停藥的患者,確保持久應答。許多研究發現,年齡、鞏固治療時間、總治療時間、HBsAg水平、實現HBeAg血清轉換的時間等對持久應答具有預測作用。
(1)年輕人停藥複發率較中老年人複發率低;
(2)血清學置換(e抗原消失,e抗體出現)後鞏固治療時間越長,複發可能性越低,有研究表明,即使鞏固治療1年,仍有50%可能性複發,而超過1年、2年的鞏固治療,可把複發率降低到10%左右,這充分說明了鞏固治療時間的重要性。
所以,為提高患者停藥的持久應答率,應保證有效病毒抑制的前提下,儘早使用高血清學轉換的藥物,盡量爭取患者40歲以前實現HBeAg血清轉換;如患者實現HBeAg血清學轉換年齡>40歲,盡量延長鞏固治療的時間。還有研究提示,總治療時間也是預測因素之一,對於總治療時間≥18個月的患者,5年累計複發率為25.1%,而總治療時間<18個月的患者該比例則達60%。
為什麼病毒早就轉陰了停藥後還會反彈?
核苷類藥直接清除複製病毒,血清中的HBV DNA能很快轉陰(實際只是降低到檢不出的水平,也就是降低到沒有活動性複製的水平)。B肝的病變和症状都是由病毒活動性複製引起的,病毒降低了,就能使肝內炎症息滅、肝功正常、病情恢復。
然而,所有核苷類藥對肝細胞內的病毒和cccDNA並無作用,也不能直接影響病毒抗原。只是因為治療後病毒複製水平很低,對cccDNA補充減少,才能減少病毒抗原合成,「大三陽」成色十足肝炎,治療的3~5年後,E抗原才能轉換。近年來認為表面抗原最能反映肝內cccDNA的含量,雖經長期治療,殘留的表面抗原卻很難清除。需要經過漫長的維持治療,肝內病毒逐漸消耗,表面抗原才可能轉陰,十幾年來,駱抗先老醫生用過核苷類藥的患者以千百計,而表面抗原清除的不到20人,說明肝內病毒是很難根除的。
干擾素能降低肝內病毒,也能提高患者的抗病毒免疫水平,有效病例停藥後較少複發;核苷類藥不能,肝內病毒沒有免疫控制,停藥後很快就會恢複復制,出現病毒反彈而肝炎複發。這也是干擾素與核苷類藥物的區別之一。但是不是說所有人都用干擾素算了?當然不是,每一種藥物都有特定的適合人群,這需要醫生來判斷使用。有的人就不合適用干擾素,比如精神病、癲癇、甲亢、嚴重肝病等,還有些人對干擾素治療反應不佳等。
豈不要「終生服藥」?
不能這樣說,核苷類藥臨床應用只有十幾年,只是當前停藥要非常謹慎,誰知道以後的進步如何呢?
一般估計「大三陽」肝炎需要服藥至少7年,因為「大三陽」轉「小三陽」一般要4年,過去《指南》規定轉「小三陽」後半年、1年、2年極大多數都失敗了,所以現在說轉「小三陽」後至少3年,全療程至少7年。「小三陽」肝炎是變異病毒感染,特別容易複發,所以至少需要10年。肝硬化患者停藥反彈可能發生病情急性加劇,有時是災難性的,所以誰也不敢停藥。
但這些仍然是冒險的估計,沒有把握停藥後不反彈,這才使《B肝指南》只能說核苷類藥的療程沒有確定,對「停藥」都含糊其辭。不敢停藥,是因為沒有「不反彈」的指標。比如說,非常少的患者長期服藥後表面抗原消失了,甚至出現了表面抗體,應該能安全停藥,這說明表面抗原是停藥的指標。
從干擾素的治療結果也可以有所啟示。近年我(駱抗先)門診用派羅欣和賽若金治療有效的患者683人,包括不同年齡的「大、小三陽」肝炎和肝硬化。共有72人在治療結束後的1年內表面抗原轉陰,以派羅欣治療的「大三陽」患者較多,平均隨訪4年,有30%表面抗原又逆轉陽性,肝炎複發的只有3人,這一結果可能說明慢性B型肝炎根治的不易。
總的來說,不能說需要終身服藥,但停藥確實不容易。現有的抗病毒藥物只能抑制病毒,並不能清除病毒。患者感染B肝病毒後到出現肝硬化等症状,一般長達20年。你想想,一個進程有20年的病毒,哪是短短一兩年就能對付得了的?很多患者停藥,都是自作主張的,很少是醫生的建議。
參看
參考文獻
- 第8版《傳染病學》.人民衛生出版社
- 駱抗先.B型肝炎基礎與臨床.2011
- 謝冬英.核苷(酸)類似物治療慢性B肝:何時停藥,中國醫學論壇報2013
站外連結
|
|||||||||||||||||||||||||||||||||
B肝科普知識
- 正確認識B肝:一種普普通通的疾病
- B肝病毒是怎麼傳播的?
- 如何看B肝兩對半化驗單
- 兩種『小三陽』攜帶,性質很不相同
- 「大三陽」的同學,你有苦惱嗎?
- B肝"小三陽"比"大三陽"的肝炎更要重視
- 轉氨酶升高,說明什麼?
- 不要耽誤抗病毒治療的時機
- 急性B型肝炎,無需抗病毒治療
- 如何選擇合適的抗病毒藥物
- 抗病毒好藥---替諾福韋
- 核苷類藥治療慢性B肝:何時到頭?
- 抗病毒藥物能治癒慢性B肝嗎?
- 抗病毒治療能使肝硬化逆轉,這是真的嗎?
- 慢性B肝病毒攜帶者該幹什麼?
- 與B肝患者討論幾個與「性」相關的問題
- B肝媽媽到底能不能給寶寶母乳餵養
- B肝患者能否懷孕生小孩
- 飲酒對肝臟有什麼傷害?
| 關於「核苷類藥治療慢性B肝:何時到頭?」的留言: | |
|
目前暫無留言 | |
| 添加留言 | |